Сепсис с отеком легких
Сепсис является одним из наиболее тяжелых осложнений, возникающих при воспалении легких. Оно характеризуется попаданием в кровяное русло различных токсинов и инфекций. В результате, микробы разносятся кровью в органы, среди которых, и легкие. Это приводит к появлению в легочной ткани множественных небольших воспалительных очагов, нередко сливающихся друг с другом в абсцессы.
- Симптоматика заболевания
- Терапия заболевания
- Особенности профилактики недуга
Основные положения и причины возникновения
Сепсис при пневмонии – это состояние, при котором происходит проникновение инфекции в кровяное русло. В таком случае возбудитель начинает разноситься по всему организму больного, выделяя в кровь токсины, которые затем попадают во все органы и ткани.
Клиницистами широко используется понятие «септическая пневмония», что позволяет описать тяжесть заболевания и указать на возможный неблагоприятный прогноз.
В официальной классификации заболеваний данный термин отсутствует. Наиболее подвержены септической пневмонии следующие группы людей:
-
 Больные, страдающие иммунодефицитом.
Больные, страдающие иммунодефицитом. - Люди преклонного возраста, находящиеся в домах престарелых.
- Пациенты, проходящие стационарное лечение.
- Новорожденные дети, которые находятся на первых месяцах жизни, а также дети, страдающие гипотрофией.
- Инъекционные наркоманы.
Основными возбудителями заболевания являются стрептококки, стафилококки, пневмококки и т. д. При этом, от того, к какой группе относится пациент, во многом зависит тип возбудителя болезни:
- у стационарных больных и детей септическая пневмония чаще всего возникает из-за деятельности стафилококка,
- у наркоманов основным провокатором заболевания является гемофильная палочка (в некоторых случаях – пневмококки),
- провокатором заболевания у больных СПИДом являются пневмоцисты.
 В некоторых случаях сепсис при пневмонии развивается под влиянием смешанной микрофлоры.
В некоторых случаях сепсис при пневмонии развивается под влиянием смешанной микрофлоры.
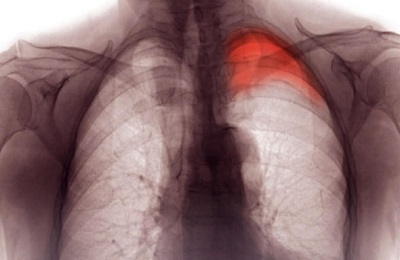
Наиболее частыми осложнениями данного заболевания считается образование полостей в легких и некрозы. Появление полостей происходит вследствие гнойных процессов в тканях легких, которые попросту разлагаются некротической жидкостью. Возможен также и абсцесс, выявить расположение которого позволяет рентген.
Если болезнь не лечится в течение длительного времени, то возможно возникновение легочной паренхимы с последующей деформацией бронхов. Образуются множественные полости гнойного характера, которые отделяются от здоровой ткани фиброзной стенкой. При отсутствии лечения легкие начинают постепенно отмирать.
Симптоматика заболевания
Для сепсиса при пневмонии характерен выраженный синдром интоксикации, при котором наблюдается озноб, повышение температуры и потемнение кожи. Это свидетельствует о наличии во внутренних органах множественных очагов кровоизлияния в слизистые и кожные покровы.
Течение септического воспаления сопровождается симптомами, похожими на туберкулез или актиномикоз.
Проявления сепсиса в клинической картине болезни преобладают следующие симптомы:
- Общее состояние пациента является весьма тяжелым. Наблюдается адинамия, бледность и даже синеватый оттенок кожи, заторможенность.
-
 Полное отсутствие аппетита, из-за которого пациент начинает интенсивно терять вес.
Полное отсутствие аппетита, из-за которого пациент начинает интенсивно терять вес. - Наличие несильного кашля, который усиливается при абсцедировании. Начинается выделяться большое количество мокроты (около 200 мл в сутки).
- Ввиду затрудненности дыхания, пациент дышит открытым ртом, появляются приступы удушья.
- Высокая, не сбивающаяся температура, сильный озноб, лихорадочное состояние.
- В виде осложнений могут проявляться признаки гнойного отита, плеврита, менингита, перикардита, абсцедирования и т. д.
При наличии нескольких вышеописанных симптомов, необходимо немедленно обратиться за помощью к специалисту. Клиническая картина данного заболевания предполагает наличие трех фаз:
- Гнойная инфильтрация.
- Гной проникает в бронхи.
- Образование рубцов.
 Если у больного выявлена абсцедирующая форма септической пневмонии, то заболевание имеет следующие симптомы:
Если у больного выявлена абсцедирующая форма септической пневмонии, то заболевание имеет следующие симптомы:
- бледность кожи,
- похудение,
- адинамия,
- асфиксия.
В качестве осложнений заболевания могут наблюдаться цианоз и одышка. Осложнениями данного заболевания являются гнойный плеврит и пиопневмоторакс. Такая форма болезни имеет неблагоприятный прогноз.
Особенности диагностики
На первой стадии заболевание проявляется в виде грудных болей, лихорадки, кашля и сильного озноба. Диагностика обычно осуществляется на второй неделе после заражения. Основными методиками проведения диагностики является перкуссия и аускультация. Еще одной важной процедурой является рентген, позволяющий определить динамику заболевания.
 Осматривая пациента, врач может заметить увеличенную частоту дыхания. При прослушивании становятся заметными влажные и сухие хрипы, которые и являются одними из основных симптомов заболевания.
Осматривая пациента, врач может заметить увеличенную частоту дыхания. При прослушивании становятся заметными влажные и сухие хрипы, которые и являются одними из основных симптомов заболевания.
Берется анализ мокроты с целью проведения бактериологического и микроскопического исследований. Целью первого из них является установление типа возбудителя для эффективного приема антибиотиков. Микроскопическое исследование позволяет определить число лейкоцитов и эластичных волокон. В некоторых случаях пациенту назначается ежедневный сбор мокроты для выявления динамики заболевания.
Также диагностика включает в себя забор крови для проведения общего, клинического и биохимического анализа.
По результатам данных исследований определяется тип воспаления. Биохимия позволяет определить функции печени и почек.
Определение очагов, а также динамики заболевания, происходит при рентгенологическом исследовании. Если болезнь находится на начальной стадии, то на рентгене проявляются затемненные очаги. Далее они развиваются в абсцессы (полости с тонкими стенками, в которых содержится жидкость).
 В ряде случаев рентгенограмма не позволяет распознать очаги воспаления. Они могут иметь незначительные размеры и глубокое расположение, а потому требуют использования при исследованиях дополнительных методик диагностики. К ним относится томография, ангиография и сцинтиграфия легких.
В ряде случаев рентгенограмма не позволяет распознать очаги воспаления. Они могут иметь незначительные размеры и глубокое расположение, а потому требуют использования при исследованиях дополнительных методик диагностики. К ним относится томография, ангиография и сцинтиграфия легких.
При острой форме недуга, пациенту назначается исследование с помощью компьютерного томографа. Помимо этого применяется серологическое, микробиологическое, гистологическое обследование и бронхоскопия.
Если пациенту необходимо проведение операционного вмешательства, то диагностика предусматривает также и взятие функциональных проб печени и почек.
Благодаря данным исследованиям специалистам удается установить диапазон той нагрузки, которая сказывается на сердце и сосуды в ходе операции.
Терапия заболевания
Методики лечения болезни определяются ее этиологией. Но вне зависимости от тяжести заболевания, пациент в обязательном порядке помещается на стационар. При отсутствии абсцессов, лечением больного занимаются такие специалисты, как терапевт и пульмонолог.
 Одной из основных методик, применяемых при лечении сепсиса при пневмонии, является антибактериальная терапия. Консервативное лечение предусматривает также дезинтоксикацию организма и прием антибиотиков. Чаще всего пациентам прописываются медикаменты группы макролидов (Азитромицин).
Одной из основных методик, применяемых при лечении сепсиса при пневмонии, является антибактериальная терапия. Консервативное лечение предусматривает также дезинтоксикацию организма и прием антибиотиков. Чаще всего пациентам прописываются медикаменты группы макролидов (Азитромицин).
При наличии запущенной формы заболевания введение антибиотика осуществляется внутривенно. Когда состояние пациента стабилизируется, то можно перейти на пероральный прием.
Если медикаментозная терапия не дает результатов, и у пациента начинает развиваться абсцесс, то его переводят в отделение торакальной хирургии, где он проводит около двух недель.
Если данным лечением пренебречь, то болезнь может перейти в хроническую форму с развитием следующих осложнений:
- плеврит,
- гангрена легкого.
 В случаях, когда возбудитель проявляется невосприимчивость к применяемым препаратам, специалисты назначают прием следующих медикаментов:
В случаях, когда возбудитель проявляется невосприимчивость к применяемым препаратам, специалисты назначают прием следующих медикаментов:
- Респираторные фторхинолоны.
- В качестве препаратов, для улучшения отхаркивания, применяется Бромгексин и Месна.
- Гепарин позволяет улучшить кровоснабжение.
Помимо медикаментозной терапии, очень важным является правильное, сбалансированное питание. В рацион больного обязательно должны входить легкие супы, куриные бульоны, овсяные кисели, сваренные на молоке. Рацион пациента не должен включать в себя любые жирные блюда.
Спиртные напитки и курение также являются неприемлемыми. Больной должен содержаться в теплом помещении с хорошей вентиляцией.
Особенности профилактики недуга
Поскольку септическая пневмония является очень тяжелым заболеванием, то лучше предотвратить ее, нежели впоследствии заниматься лечением. По этой причине необходимо прислушаться к нескольким советам от специалистов:
-
 Для людей пожилого возраста желательно систематически проводить вакцинацию от стрептококка.
Для людей пожилого возраста желательно систематически проводить вакцинацию от стрептококка. - Для детей, которые входят в группу риска данного заболевания, желательно проводить вакцины от пневмонии. Для этого следует проконсультироваться с педиатром.
- Поскольку септическая пневмония может возникнуть в качестве осложнения гриппа, то противогриппозные прививки также будут кстати.
Помимо медикаментозной профилактики, необходимо уделить особое внимание вопросу гигиены. Руки следует мыть тщательно и с мылом.
Для укрепления иммунитета в ежедневный рацион следует включать продукты, содержащие большое количество витаминов и микроэлементов.
 Одной из важных профилактических мер данного заболевания для взрослых является отказ от курения. Дело в том, что табак способен снизить устойчивость бронхов и легких к инфекциям. Поскольку сепсис при воспалении легких имеет значительную тенденцию к рецидивам, то людям, единожды переболевшим данным заболеванием, ни в коем случае нельзя возвращаться к курению.
Одной из важных профилактических мер данного заболевания для взрослых является отказ от курения. Дело в том, что табак способен снизить устойчивость бронхов и легких к инфекциям. Поскольку сепсис при воспалении легких имеет значительную тенденцию к рецидивам, то людям, единожды переболевшим данным заболеванием, ни в коем случае нельзя возвращаться к курению.
Заразность септической пневмонии определяется причиной, вызвавшей недуг. Поэтому далеко не во всех случаях при прямом контакте с носителем, здоровый человек обязательно заболеет. Но даже если пневмония окажется заразной, крепкий иммунитет может предотвратить возможное заражение. Именно поэтому профилактические меры являются столь важными.
Септическая пневмония является крайне тяжелым заболеванием, которому свойственно длительное течение и высокая вероятность к рецидивам. К сожалению, данная болезнь очень часто имеет неблагоприятный прогноз. Примерно в 40-70% случаев такое заболевание приводит к летальному исходу.
 По этой причине очень важным является своевременное выявление заболевание. Диагностика должна быть проведена максимально оперативно, поскольку лечение сепсиса при пневмонии не терпит никаких отлагательств.
По этой причине очень важным является своевременное выявление заболевание. Диагностика должна быть проведена максимально оперативно, поскольку лечение сепсиса при пневмонии не терпит никаких отлагательств.
Очень важным для специалиста является правильное постановление диагноза и определение точного курса лечения. Поэтому для диагностики данного заболевания необходим комплексный подход.
Загрузка…
Источник
Содержание:
Отек легких – это патологическое состояние, при котором происходит резкое нарушение газообмена в легких и развивается гипоксия – недостаток кислорода в органах и тканях. Легкие отекают из-за резкого повышения давления в кровеносных сосудах, недостаточного количества белка или невозможности удерживать воду в жидкой части крови, которая не содержит клеток – плазме.
Термин «отек легких» используется для обозначения целой группы симптомов, которые наблюдаются при скоплении жидкости в легких за пределами кровеносных сосудов. Альвеола – это структурная единица легкого, которая имеет форму крошечного мешочка с тонкими стенками, оплетенного сетью мелких капилляров. Здесь постоянно происходит процесс газообмена – кислород поглощается кровью, выделяется углекислота, которую потом человек выдыхает наружу. Внутренняя поверхность легких устроена таким образом, что газообмен происходит очень быстро, этому способствуют и тонкие стенки каждой из альвеол. Но из-за строения легких происходит также и быстрое накопление жидкости, если произошло повреждение альвеол или по другим причинам. По сути, отек легких – это заполнение альвеол жидкостью из кровеносного русла вместо воздуха.
Виды отеков легких
Патологию принято разделять на два вида, в зависимости от причин, ее вызвавших:
- развивающийся вследствие воздействия токсинов, которые повреждают целостность стенок сосудов альвеол, что приводит к попаданию жидкости из капилляров в легкие – мембранозный отек;
- развивающийся вследствие болезней, при которых происходит увеличение гидростатического внутреннего сосудистого давления, при этом плазма выходит сначала в легкие, потом в альвеолы – гидростатический отек.
Причины отека легких
Легкие отекает не сами по себе, к этому приводят серьезные заболевания, а отек – следствие их. Основные причины это:
- воспаление легких (пневмония);
- сепсис;
- побочные эффекты приема некоторых лекарств (передозировка Фентанила, Апрессина);
- радиоактивное загрязнение;
- наркомания;
- тяжелые сердечно-сосудистые заболевания (при застое крови и левожелудочковой недостаточности — инфаркты, пороки сердца);
- хронические болезни легких (бронхиальная астма и эмфизема легких);
- ТЭЛА (тромбоэмболия легочной артерии, предрасположенность к образованию тромбов, например, при диагностировании варикозного расширения вен и гипертонической болезни);
- заболевания, при которых наблюдается снижение количества белка в крови (цирроз печени, болезни почек, сопровождающиеся нефротическим синдромом);
- внутривенные капельницы большого объема;
- травмы мозга (кровоизлияние в мозг).
Когда необходима помощь врача?
Врачебная помощь нужна в любом случае, при обнаружении первых признаков отека, независимо от того, какие причины его вызвали. В подавляющем большинстве случаев необходима срочная госпитализация.
Если у больного диагностируются заболевания сердечно-сосудистой системы и наблюдается хронический и длительный отек легких по причине сердечной недостаточности, необходимо постоянно наблюдаться у лечащего врача, выполнять все его рекомендации и регулярно проходить диагностические и лабораторные исследования.
По поводу хронического отека легких необходимо постоянное наблюдение у специалистов:
- по внутренним болезням (терапевт);
- по сердечно-сосудистым заболеваниям (кардиолог);
- по легочным заболеваниям (пульмонолог).
Симптомы отека легких
Отек легких имеет очень характерную симптоматику, которая появляется внезапно. Развитие отека происходит очень быстро, и клиническая картина подразделяется на этапы, в зависимости от того, как быстро начальная стадия переходит в альвеолярную.
Патология делится на периоды, которые выделяются в формы болезни, в зависимости от скорости ее развития:
Острая форма, при которой признаки отека альвеол наступают в среднем через два-три-четыре часа после появления первых признаков интерстициального отека. Для острой формы характерны следующие заболевания:
- Пороки митрального клапана. У больного развивается отек легких после сильного волнения или физической нагрузки.
- Инфаркт миокарда.
Подострая форма, при которой симптоматика развивается в течение четырех-двенадцати часов. Отеку подвержены больные, у которых диагностированы:
- острая печеночная недостаточность;
- почечная недостаточность;
- врожденные пороки сердца;
- пороки развития магистральных сосудов;
- поражения паренхимы легких (токсической или инфекционной природы).
Затяжная форма, для которой характерно длительное развитие симптомов в течение суток и более. Возникает у больных, имеющих в анамнезе:
- Хроническую почечную недостаточность.
- Болезни легких (хроническая форма);
- Системные заболевания соединительной ткани (например, склеродермия, васкулит).
Молниеносная форма, при которой после первого появления симптоматики через пару минут наступает смерть:
- при анафилактическом шоке;
- обширном инфаркте миокарда.
Важно! Отек легких у хронических больных обычно развивается в ночной период, так как горизонтальное положение тела в течение длительного периода времени – провоцирующий фактор. В случае тромбоэмболии легочной артерии отек может развиться в любое время суток.
Основные признаки:
- сильная одышка, даже если больной не двигается;
- частое, поверхностное и шумное с клокотом дыхание;
- мучительное удушье, которое усиливается в положении лежа на спине;
- интенсивная сжимающая боль в груди;
- учащенное сердцебиение (тахикардия);
- мучительный и очень громкий хриплый кашель;
- появление пенистой мокроты розового оттенка;
- бледность кожи или ее посинение (цианоз);
- обильный липкий пот;
- сильное возбуждение;
- страх смерти;
- спутанность сознания и галлюцинации;
- кома.
Диагностика
Диагностические мероприятия определяются в зависимости от состояния больного.
Внешний осмотр. Если больной находится в сознании, и может отвечать на вопросы адекватно, врач должен заняться сбором анамнеза. Необходим подробный расспрос для того, чтобы получить возможность установить причину развития отека.
В случае потери сознания врач обращает внимание на цвет кожного покрова, состояние пульсирующих вен шеи, дыхание, сердцебиение, наличие пота. Проводится перкуссия (простукивание) грудной клетки и аускультация (выслушивание при помощи фонендоскопа). Врач измеряет артериальное давление.
Лабораторные методы. Проводится общий анализ крови, биохимический анализ крови.
Инструментальные методы. При необходимости назначается пульсоксиметрия (определение степени насыщения крови кислородом), определение значений центрального венозного давления с помощью флеботонометра Вальдмана, электрокардиография (ЭКГ), эхокардиография (УЗИ сердца), рентгенография органов грудной клетки.
Лечение отека легких
Отек легких – это очень серьезная патология, которая требует немедленной квалифицированной врачебной помощи. При несвоевременно принятых мерах наступает смерть, потому при первых же симптомах нужно вызвать «скорую помощь».
Процесс транспортировки в лечебное учреждение требует соблюдения обязательных мероприятий. Врачи «скорой помощи» проводят комплекс лечебных мероприятий до прибытия в больницу, исходя их состояния конкретного больного:
- пациент должен находиться в полу сидячем состоянии;
- проводится оксигенотерапия (кислородная маска), интубация трахеи (по показаниям), искусственная вентиляция легких;
- больному дают нитроглицерин под язык;
- делается морфин внутривенно, если есть сильная боль;
- диуретик внутривенно.
Больничные лечебные мероприятия
Проводятся в отделении реанимации и интенсивной терапии.
Обязателен постоянный контроль состояния больного: пульс, артериальное давление и дыхание.
Медикаментозная терапия. Применяются специальные медикаменты, которые вводят чаще всего через катетер. Наиболее часто используются: препараты для уменьшения пены в легких, при высоком артериальном давлении и появлении характерной для ишемии миокарда симптоматики – нитраты, с целью выведения избыточной жидкости из тканей – мочегонные средства, при низком артериальном давлении – средства, которые активизируют сокращения миокарда, при сильном болевом синдроме – наркотические анальгетики, при развитии тромбоэмболии легочной артерии – антикоагулянты, при брадикардии – средства, активирующие сердцебиение, при спазме бронхов – стероидные гормоны, при присоединенных инфекциях – антибактериальные препараты широкого спектра действия, при низком содержании белка в крови (гипопротеинемии) – плазма.
Профилактические меры
Профилактические мероприятия — это диагностика и своевременное адекватное лечение заболеваний, которые способны спровоцировать отек легких.
Для этого необходимо: проводить долгосрочную профилактику сердечно-сосудистых заболеваний, избегать длительного и бесконтрольного приема медикаментов, выполнять предписания врача, вести здоровый образ жизни и исключить вредные привычки.
Существуют факторы, которые невозможно предупредить, это состояния, связанные с генерализованной инфекцией или тяжелой травмой.
Источник
