Признаки отека сосудистых сплетений
Среди неврологической патологии у новорожденных значительное место занимают расстройства мозговой гемодинамики в виде геморрагических и ишемических изменений, которые по частоте и локализации зависят от выраженности морфофункциональной незрелости центральной нервной системы и несовершенства механизмов ауторегуляции мозгового кровотока. Геморрагические и ишемические поражения головного мозга можно наблюдать в разных комбинациях.
Из всех геморрагически-ишемических поражений головного мозга наиболее распространенными сосудистыми поражениями, достоверно определяемыми при нейросонографии, являются периинтравентрикулярные кровоизлияния, перивентрикулярная и субкортикальная лейкомаляции. Они представляют серьезную проблему в неонатологии, поскольку являются одной из главных причин летальных исходов и психоневрологических нарушений у новорожденных, особенно недоношенных детей. Хотя мозг недоношенных новорожденных более устойчив к действию гипоксии, цереброваскулярныеповреждения у них встречаются значительно чаще за счет большей уязвимости сосудистой системы, имеющей анатомо-физиологические особенности в разные сроки гестационного возраста.
Нарушения мозгового кровообращения у новорожденных детей.
Геморрагические | Ишемические |
|
|
Известно, что кортикальные и субкортикальные отделы мозга с 24 до 36-37 недель внутриутробного развития хорошо кровоснабжаются лепто-менингеальной эмбриональной сосудистой сетью, что и предохраняет эти структуры от повреждений у преждевременно рожденных детей. Набольший дефицит кровоснабжения испытывает перивентрикулярная зона (белое вещество мозга, лежащее выше боковых желудочков на 4-5 см), состоящая из нисходящих кортикальных путей. Глубокие слои перивентрикулярного белого вещества являются зоной смежного кровоснабжения между гередней, средней и задней мозговыми артериями. Сосудистые анастомозы в эти сроки гестации слабо развиты, и поэтому нарушение тока крови по глубоким артериям у маловесных новорожденных вызывает снижение перфузии мозговой ткани — перивентрикулярную ишемию и развитие перивентрикулярной лейкомаляции.
Основным источником перивентрикулярных кровоизлияний (ПВК) является герминальный матрикс (ГМ), функционирующий в мозге с эмбрионального периода. Максимально эта структура представлена у плодов в 12-16 недель гестации. Усиленно развиваясь до 6-го месяца внутриутробной жизни, она в дальнейшем претерпевает инволюцию и к 32-й неделе гестации практически перестает существовать. Герминальный матрикс расположен ниже и латеральнее эпендимы, выстилающей дно бокового желудочка, и находится непосредственно над головкой и телом хвостатого ядра. Герминальный матрикс — важнейшая структура мозга, поставляющая нейрональный и глиальный строительный материал для коры и подкорковых ганглиев в процессе раннего онтогенеза. Эта структура кровоснабжается в основном из бассейна передней мозговой артерии, однако ее незрелые сосуды с широкими просветами не имеют базальной мембраны и мышечных волокон. В этой зоне мало поддерживающей стромы, повышена фибрилолитическая активность. Эти факторы способствуют повышенной ранимости сосудов герминального матрикса, особенно у детей с экстремально низкой массой тела. В основе перивентрикулярных кровоизлияний лежит срыв ауторегуляторных возможностей мозгового кровотока, т. е. способности поддерживать постоянство кровенаполнения мозга независимо от колебаний системного артериального давления. Перивентрикулярные кровоизлияния могут быть изолированными (субэпендимальными), распространяться в желудочки (внутрижелудочковые) с вовлечением перивентрикулярной паренхимы (перивентрикулярные) головного мозга за счет развития вторичного геморрагического инфаркта в перивентрикулярной области.
В основу классификации положены степень распространенности кровоизлияния и реакция (расширение) желудочковой системы. В своей работе мы используем классификацию L. Papille et al, которая подразумевает четыре степени кровоизлияния:
- I степень — изолированное субэпендимальное кровоизлияние (субэпендимальная гематома),
- II степень — распространение субэпендимального кровоизлияния в полость бокового желудочка, без его расширения в остром периоде,
- III степень — массивное внутрижелудочковое кровоизлияние с расширением боковых желудочков,
- IV степень — сочетание внутрижелудочкового кровоизлияния и геморрагического перивентрикулярного инфаркта.
По нашему мнению, она наиболее точно отражает локализацию и степень распространения кровоизлияния, учитывает изменение размеров желудочков, является наиболее простой и удобной для практического применения.
При динамическом ультразвуковом наблюдении за новорожденными высокого риска отмечено, что подавляющее большинство перивентрикулярных кровоизлияний возникают и развивается на первой неделе жизни, преимущественно в возрасте от 24 до 72 часов после рождения. У маловесных детей в 15% случаев кровоизлияния возникают в более поздние сроки, после второй недели жизни. Если перивентрикулярное кровоизлияние возникает позже, оно почти всегда имеет доброкачественное течение и возможность осложнений при этом невелика. Отмечают случаи внутриутробной диагностики перивентрикулярных кровоизлияний.
Эхографическая характеристика перивентрикулярных кровоизлияний
ПВК I степени (субэпендимальное кровоизлияние). Субэпендимальную гематому визуализируют в виде гиперэхогенного округлого образования с четкими контурами в области головки хвостатого ядра, каудо-таламической вырезки или межжелудочкового отверстия. Увеличения размеров бокового желудочка при этом кровоизлиянии не отмечают. Изменение формы бокового желудочка на стороне кровоизлияния возможно при гематоме больших размеров.
ПВК II степени. Наряду с гиперэхогенными участками в области головки хвостатого ядра или межжелудочкового отверстия, в полости еще нерасширенного бокового желудочка, нередко с обеих сторон, определяют дополнительные гиперэхогенные структуры, которые связаны с сосудистыми сплетениями и деформируют их. При этом отмечают исчезновение каудо-таламической вырезки за счет дополнительных эхосигналов от сгустка крови.
Наличие расширенных, асимметричных, с неровными контурами глыбчатых сосудистых сплетений, позволяет диагностировать ПВК II степени.
ПВК III степени. Гиперэхогенные структуры (сгустки крови) наблюдают в расширенных боковых желудочках, в 85% случаев они могут быть с двух сторон. В наиболее тяжелых случаях образуются сгустки, которые повторяют форму желудочков мозга (тампонада). В III и IV желудочках сгустки выявляют значительно реже.
ПВК IV степени. Тромб, образовавшийся в боковом желудочке при ПВК III степени, может явиться причиной нарушения венозного оттока через ветви терминальной вены, расположенной перивентрикулярно. Это приводит к венозному инфаркту, что и является основным фактором в развитии перивентрикулярных поражений. Это кровоизлияние характеризуется наличием внутрижелудочкового сгустка крови, расширения желудочков и геморрагического венозного инфаркта в перивентрикулярной зоне, представленного гиперэхогенным участком с четкими контурами. Последний может быть расположен над передним рогом, телом или около заднего рога бокового желудочка. ПВК IV степени в 96-98% случаев одностороннее. В 15-23% наблюдений отмечают нарастание кровоизлияния от субэпендимального до паренхиматозного в течение первой недели жизни.
При динамическом сканировании (ежедневно на первой неделе жизни, далее 1 раз в неделю после 7 дня жизни) ПВК I степени сохраняется до двух-трех месяцев жизни, меняясь по структуре и эхогенности и уменьшаясь в размерах. В 52% гематома бесследно исчезает, или на ее месте, в 48% случаев, в течение 2-4 недель, образуется субэпендимальная псевдокиста (СК), особенностью которой является отсутствие субэпендимальной выстилки. Как правило, субэпендимальная псевдокиста редуцируется к 6-9 месяцам жизни.
Рассасывание внутрижелудочковых сгустков крови после ПВК II и особенно III степени происходит постепенно, чаще в течение 5-6 недель. В области паренхиматозного кровоизлияния при ПВК IV степени в 75-82% случаев на 24-36 сутки жизни образуется порэнцефалическая псевдокиста, связанная с полостью бокового желудочка. Наиболее характерным осложнением ПВК III-IV степени является расширение боковых желудочков, выраженность и частота которого определяется тяжестью перенесенного патологического процесса. Субкомпенсированная дилатация развивается в течение 1-3 недель и наблюдается у 48% детей с ПВК III степени. Обычно к моменту выписки ребенка из стационара можно сказать, было ли расширение желудочков транзиторным, персистирующим или прогрессирующим с развитием внутренней гидроцефалии. О полной или частичной окклюзии судят по расширению вышележащих отделов ликворной системы.
Перивентрикулярная лейкомаляция (ПВЛ) — ишемический инфаркт белого вещества головного мозга вокруг наружных углов боковых желудочков. До недавнего времени диагноз ПВЛ являлся заключением только патоморфологов, поскольку клинической симптоматики, указывающей на поражение перивентрикулярной области у детей раннего возраста, не существует. Патоморфологически при ПВЛ обнаруживают мелкие участки размягченного вещества мозга кпереди от передних рогов, вблизи латеральных углов боковых желудочков и латеральнее задних рогов. В одних случаях через несколько недель после ишемического инсульта происходит кальцификация и глиоз, оставляющие «перивентрикулярный шрам», в других образуются единичные или множественные полости (псевдокисты), которые со временем могут спадаться и ведут к вторичному расширению желудочков и субарахноидального пространства. В 25% случаев ПВЛ сочетается с очаговыми кровоизлияниями. В 25% наблюдений имеют место вторичные кровоизлияния в область некротизированной ткани с образованием геморрагических инфарктов, а иногда и ПВК.
На эхограмме в коронарной и парасагиттальной плоскостях острая (начальная) фаза ПВЛ характеризуется значительным повышением эхогенности перивентрикулярных зон с обеих сторон, более выраженным в области тел и задних рогов боковых желудочков. Реже отмечают повышение эхогенности над передними рогами. Нередко пораженный участок изоэхогенен с сосудистым сплетением и отделен от бокового желудочка только полоской ликвора. ПВЛ носит симметричный, т. е. всегда двухсторонний характер. Ультразвуковой диагноз на этой стадии сложен, так как повышение эхогенности может быть обусловлено особенностями васкуляризации и неполной миелинизацией перивентрикулярных зон у недоношенных новорожденных. Наиболее вероятно развитие ПВЛ, если при повторном исследовании через 10-14 дней сохраняется выраженная эхогенность в перивентрикулярных областях. В дифференциальной диагностике острой фазы ПВЛ и нормального ореола повышенной эхогенности помогает спектральная допплерография.
Поздней эхографической стадией ПВЛ является кистозная дегенерация, развивающаяся на месте высокой эхогенности. Кисты не имеют эпителиальной выстилки, возможно их слияние и образование более крупных полостей. При этом часто наблюдают минимальное и/или умеренное расширение желудочковой системы, преимущественно боковых желудочков за счет передних рогов и тел. Далее, в течение 6-8 недель, кисты спадаются, замещаются рубцовой тканью и вызывают вторичную атрофию вещества головного мозга. При атрофии боковые желудочки не теряют свои обычные очертания, но становятся более округлыми в области передних рогов и тел. При этом не отмечают эхографических признаков окклюзии ликворных путей.
Субкортикальная лейкомаляция (СКЛ) возникает вследствие нарушения кровоснабжения подкорковых структур лептоменингеальными сосудами в последнем триместре беременности. На эхограммах в начальных стадиях наблюдают отек мозгового вещества, который характеризуется диффузным повышением эхогенности тканей головного мозга и снижением (отсутствием) пульсации мозговых сосудов. В дальнейшем, как правило в течение двух недель, на фоне отека развиваются очаги усиления эхогенности без четких контуров. К концу месяца в веществе головного мозга формируются множественные, мелкие, паренхиматозные кисты. При этом незначительно расширяется желудочковая система и нередко субарахноидальное пространство.
Расширение желудочков
Достаточно просто выявить дилатацию желудочков и асимметрию при ультразвуковом исследовании. При наличии сомнений необходимо проведение повторного исследования через какой-то промежуток времени. Одной из наиболее частых причин дилатации является врожденный стеноз сильвиева водопровода.
Агенезия мозолистого тела является другой частой врожденной аномалией развития, при которой развивается гидроцефалия. Это вызывает значительное смещение боковых желудочков и переднее смещение III желудочка.
Внутричерепная гематома
- Субэпендимальное кровоизлияние визуализируется в виде одного или нескольких гиперэхогенных участков сразу ниже боковых желудочков и лучше выявляется в поперечных срезах, в области передних рогов. Подтвердите диагноз при сагиттальном сканировании: кровоизлияние может быть двусторонним. Это первая степень кровоизлияния.
- Внутрижелудочковое кровоизлияние в нерасширенные желудочки. Появляются дополнительные эхоструктуры на фоне анэхогенных желудочков (так же, как и от гиперэхогенных сосудистых сплетений), соответствующие сгусткам крови в желудочках. Если признаков желудочковой дилатации нет, то это вторая степень кровоизлияния.
- Внутрижелудочковое кровоизлияние в расширенные желудочки. Когда имеется внутрижелудочковое кровоизлияние в расширенные желудочки, то это III степень кровоизлияния.
- Внутрижелудочковое кровотечение, сопровождающееся кровоизлиянием в вещество мозга визуализируется в виде участков повышенной эхогенности в структуре мозга. Это IV степень кровоизлияния, наиболее выраженная.
- Осложнения кровоизлияний. При I и II степенях кровь обычно реабсорбируется в течение первой недели жизни, но более серьезные кровоизлияния (III и IV степени) могут вызвать постгеморрагическую гидроцефалию, а также давать рассасывание ткани с формированием кист полушарий головного мозга. При этом может иметь место задержка развития с неврологической симптоматикой.
Патология мозга новорожденных
- Некроз ткани мозга, определяющийся в виде гипоэхогенной, с нечетким контуром зоны, расположенной латеральнее боковых желудочков (перивентрикулярная лейкомаляция).
- Отек мозга может привести к облитерации желудочков и борозд мозга. Мозг при этом более эхогенен, чем в норме.
- Мозговые инфекции могут давать изменение эхогенности, в том числе и наличие точечных гиперэхогенных структур за счет кальцификации.
Источник
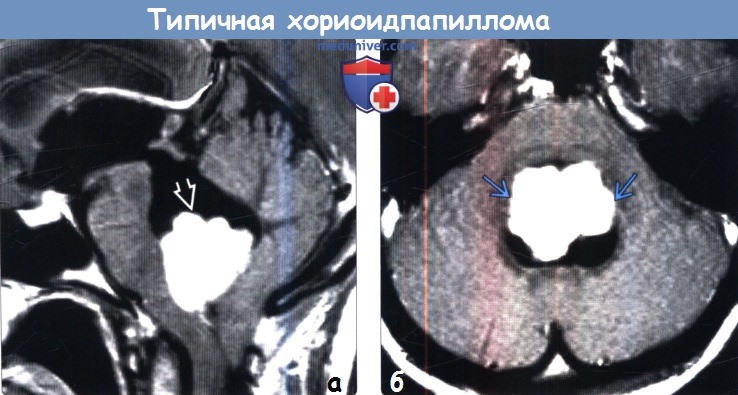
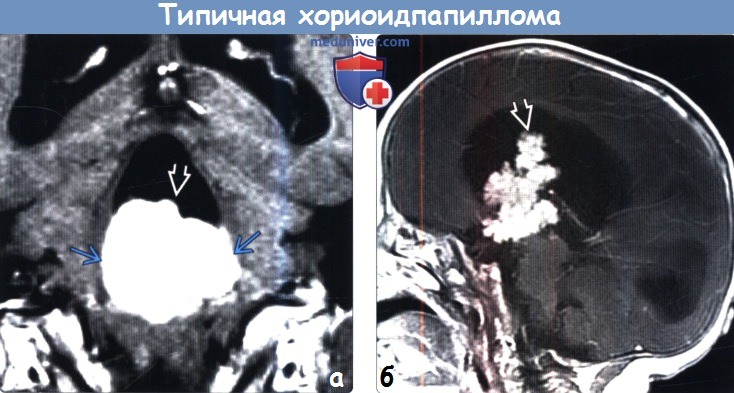
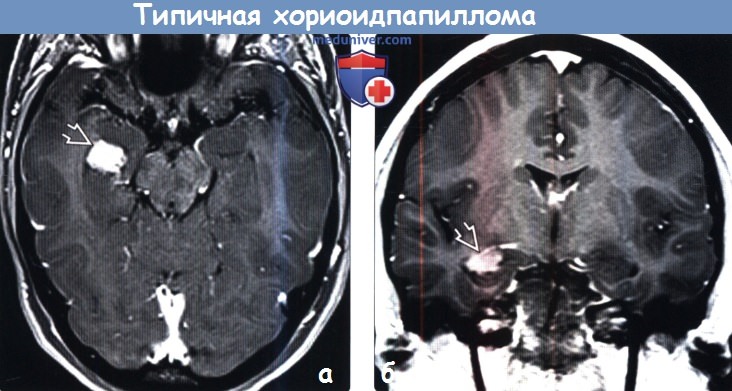
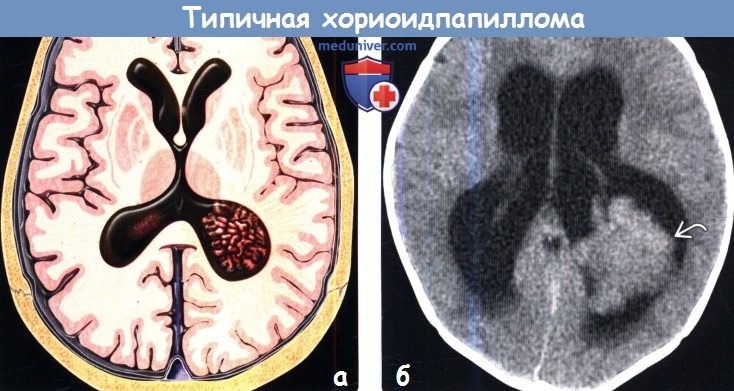
Диагностика типичной хориоидпапилломы головного мозга по КТ, МРТ, УЗИ, ангиограммеа) Терминология: б) Визуализация: 1. Общие признаки типичной хориоидпапилломы:
2. КТ при типичной хориоидпапилломе: 3. МРТ при типичной хориоидпапилломе:
4. УЗИ при типичной хориоидпапилломе: 5. Ангиография при типичной хориоидпапилломе: 6. Рекомендации по визуализации:
в) Дифференциальная диагностика типичной хориоидпапилломы: 1. Атипичная хориоидпапиллома: 2. Хориоидкарцинома: 3. Физиологическая гиперплазия сосудистого сплетения: 4. Ворсинчатая гипертрофия (ВГ): 5. Менингиома: 6. Внутрижелудочковое метастатическое поражение: 7. Медуллобластома: 8. Эпендимома: 9. Субэпендимома: 10. Ксантогранулема сосудистого сплетения:
г) Патология: 1. Общие признаки типичной хориоидпапилломы: 2. Стадирование и классификация типичной хориоидпапилломы: 3. Макроскопические и хирургические особенности: 4. Микроскопия: д) Клиническая картина: 1. Проявления типичной хориоидпапилломы: 2. Демография: 3. Течение и прогноз: 4. Лечение: е) Диагностическая памятка: ж) Список литературы:
— Также рекомендуем «Хориоидкарцинома головного мозга на КТ, МРТ» Редактор: Искандер Милевски. Дата публикации: 31.3.2019 |
Источник