При загноении раны отеки
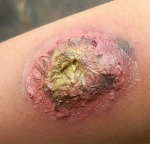

Гнойные раны – это повреждения кожных покровов и подлежащих тканей с формированием гнойного очага. Патология проявляется значительным отеком, гиперемией окружающих тканей и интенсивным болевым синдромом. Боли могут быть дергающими, распирающими, лишающими сна. В ране видны омертвевшие ткани и скопления гноя. Наблюдается общая интоксикация, сопровождающаяся повышением температуры, ознобами, головной болью, слабостью и тошнотой. Лечение комплексное, включает в себя промывание и дренирование ран (при необходимости производится вскрытие гнойных затеков), лечебные повязки, антибиотикотерапию, дезинтоксикационную терапию, иммунокорригирующую терапию и стимуляцию восстановительных процессов.
Общие сведения
Гнойная рана – дефект тканей, в просвете которого содержится гнойный экссудат, а по краям определяются признаки воспаления. Гнойные раны являются самым распространенным осложнением чистых ран, как случайных, так и хирургических. По различным данным, несмотря на строгое соблюдение стерильности в ходе операций, количество нагноений в послеоперационном периоде колеблется от 2-3 до 30%. Возбудителями гнойного процесса в случайных и хирургических ранах чаще всего становятся так называемые гноеродные микробы (стафилококки, стрептококки и т. д.). Лечением ранее необработанных гнойных ран занимаются хирурги, лечение случайных ран, нагноившихся после ПХО, осуществляют травматологи-ортопеды. Лечение нагноившихся хирургических ран находится в ведении специалистов, проводивших операцию: хирургов, травматологов, сосудистых хирургов, торакальных хирургов, нейрохирургов и т. д.
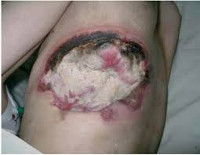
Гнойные раны
Причины
В настоящее время как в травматологии и ортопедии, так и в хирургии принято считать, что любая случайная рана является инфицированной, то есть, содержит определенное количество бактерий. Однако бактериальное загрязнение не обязательно влечет за собой нагноение. Для развития инфекции необходимо сочетание следующих факторов: достаточное повреждение тканей; наличие в полости раны нежизнеспособных тканей, инородных тел и излившейся крови; достаточная концентрация патогенных микроорганизмов. Чаще всего в гнойных ранах обнаруживаются гноеродные бактерии (стрептококки, стафилококки, клебсиеллы, протей, кишечная палочка, псевдомонады и т. д.). Вместе с тем, в ряде случаев гнойный процесс может быть вызван пневмококками, шигеллами, сальмонеллами, микобактериями и т. д.
Согласно результатам проведенных исследований, для развития нагноения в нормальных неповрежденных тканях необходимо сто тысяч микробов на 1 гр. ткани. При определенных условиях «критический уровень» бактериальной обсемененности может снижаться. В случае, если в ране есть инородные тела и свернувшаяся кровь, для нагноения достаточно десяти тысяч микробов на 1 гр. ткани. А при лигатурной ишемии, вызванной нарушением питания тканей в области завязывания лигатуры, критический уровень снижается до одной тысячи микробных тел на 1 гр. ткани.
В числе других факторов, увеличивающих вероятность развития гнойного процесса, — локализация и вид раны, общее состояние организма, наличие соматических заболеваний, сахарного диабета и сосудистых нарушений, возраст, конституция и даже время года. Гнойные раны — частое осложнение случайных колотых, рвано-ушибленных ран и ран, сопровождающихся размозжением мягких тканей. Причиной нагноения колотых ран является затруднение оттока вследствие небольшого отверстия на коже, тонкого и длинного раневого канала. Высокая вероятность нагноения рвано-ушибленных ран и ран с размозжением мягких тканей обусловлена наличием обильных загрязнений и/или большого количества нежизнеспособных тканей. Реже всего, благодаря неглубокому раневому каналу и незначительному повреждению краев, нагнаиваются резаные раны.
Лучше всего заживают раны в области головы и шеи. Несколько чаще нагноение возникает при ранах ягодичной области, спины, груди и живота, еще чаще – при повреждении верхних и нижних конечностей. Хуже всего заживают раны стоп. Хороший иммунитет снижает вероятность развития гнойных ран при незначительном бактериальном осеменении. При значительном осеменении и удовлетворительном состоянии иммунной системы нагноение протекает более бурно, но процесс обычно носит локализованный характер и быстрее завершается выздоровлением. Иммунные нарушения становятся причиной более вялого и длительного заживления гнойных ран. Увеличивается вероятность распространения инфекции и развития осложнений.
Тяжелые соматические заболевания влияют на общее состояние организма и, как следствие – на вероятность нагноения и скорость заживления ран. Однако особенно сильное негативное влияние в силу сосудистых и обменных нарушений оказывает сахарный диабет. У пациентов, страдающих этим заболеванием, гнойные раны могут возникать даже при небольших травмах и незначительном бактериальном осеменении. У таких больных наблюдается плохое заживление и выраженная тенденция к распространению процесса. У здоровых молодых людей раны, в среднем, нагнаиваются реже, чем у пожилых, у худых – реже, чем у полных. Вероятность нагноения раны увеличивается летом, особенно в жаркую и влажную погоду, поэтому плановые операции рекомендуют проводить в холодное время года.
Симптомы гнойных ран
Выделяют местные и общие симптомы патологии. К местным симптомам относится дефект тканей с наличием гнойного экссудата, а также классические признаки воспаления: боль, местное повышение температуры, местная гиперемия, отек окружающих тканей и нарушение функции. Боль при гнойной ране может быть давящей или распирающей. При затруднении оттока (вследствие образования корки, формирования затеков, распространении гнойного процесса), скоплении гноя и повышении давления в воспаленной области боль становится очень интенсивной, дергающей и нередко лишает пациентов сна. Кожа вокруг раны горячая. На начальных стадиях, в период образования гноя, наблюдается покраснение кожных покровов. При длительном существовании раны краснота может сменяться багровой или багрово-синюшной окраской кожи.
В месте поражения можно выделить два типа отека. В краях раны – теплый воспалительный. Совпадает с зоной гиперемии, обусловлен нарушением кровотока. Дистальнее раны – холодный реактивный. Гиперемия в этой зоне отсутствует, а отечность мягких тканей вызвана нарушением оттока лимфы из-за сдавления лимфатических узлов в области воспаления. Нарушение функции пораженного отдела связано с отеком и болью, выраженность нарушения зависит от размеров и локализации гнойной раны, а также от объема и фазы воспаления.
Основным признаком гнойной раны является гной – жидкость, содержащая бактерии, тканевый детрит, глобулины, альбумины, ферменты лейкоцитарного и микробного происхождения, жиры, холестерин, примесь ДНК и погибшие лейкоциты. Цвет и консистенция гноя зависят от вида возбудителя. Для стафилококка характерен густой желтый или белый гной, для стрептококка – жидкий зеленоватый или желтоватый, для кишечной палочки – жидкий буро-желтый, для анаэробных микробов – бурый зловонный, для синегнойной инфекции – желтоватый, отливающий сине-зеленым на повязке (этот оттенок гной приобретает при контакте с кислородом во внешней среде). Количество гноя может существенно различаться. Под гноем могут обнаруживаться участки некротической ткани и грануляции.
Из раны в организм пациента поступают токсины, что обуславливает появление симптомов общей интоксикации. Характерно повышение температуры, потеря аппетита, потливость, слабость, ознобы, головная боль. В анализах крови выявляется ускорение СОЭ и лейкоцитоз со сдвигом влево. В анализе мочи обнаруживается белок. В тяжелых случаях возможно повышение уровня мочевины, креатинина и билирубина в крови, анемия, лейкопения, диспротеинемия и гипопротеинемия. Клинически при тяжелой интоксикации может наблюдаться резкая слабость и нарушения сознания вплоть до комы.
В зависимости от преобладающего процесса выделяют следующие стадии гнойного процесса: формирование гнойного очага, очищение и регенерация, заживление. Все гнойные раны заживают вторичным натяжением.
Осложнения
При гнойных ранах возможен целый ряд осложнений. Лимфангит (воспаление лимфатических сосудов, расположенных проксимальнее раны) проявляется красными полосами, направленными от раны к регионарным лимфатическим узлам. При лимфадените (воспалении лимфатических узлов) регионарные лимфоузлы увеличиваются и становятся болезненными. Тромбофлебит (воспаление вен) сопровождается появлением болезненных красных тяжей по ходу подкожных вен. При контактном распространении гноя возможно развитие гнойных затеков, периостита, остеомиелита, гнойного артрита, абсцесса и флегмоны. Самым тяжелым осложнением гнойных ран является сепсис.
Если заживления не происходит, гнойная рана может перейти в хроническую форму. Зарубежные специалисты рассматривают раны без тенденции к заживлению в течение 4 и более недель, как хронические. К числу таких ран относят пролежни, трофические язвы, случайные или операционные длительно незаживающие раны.
Диагностика
Из-за наличия явных местных признаков диагностика гнойных ран не представляет затруднений. Для исключения вовлеченности подлежащих анатомических структур может выполняться рентгенография, МРТ или КТ пораженного сегмента. В общем анализе крови определяются признаки воспаления. Для определения вида и чувствительности возбудителя производится посев отделяемого на питательные среды.
Лечение гнойных ран
Тактика лечения зависит от фазы раневого процесса. На стадии формирования гнойного очага основной задачей хирургов является очищение раны, ограничение воспаления, борьба с патогенными микроорганизмами и детоксикация (при наличии показаний). На второй стадии проводятся мероприятия по стимуляции регенерации, возможно наложение ранних вторичных швов или проведение кожной пластики. На стадии закрытия раны осуществляется стимуляция образования эпителия.
При наличии гноя проводится хирургическая обработка, включающая в себя рассечение краев раны или кожи над очагом, удаление гноя, исследование раны для выявления затеков и, при необходимости – вскрытие этих затеков, удаление некротических тканей (некрэктомию), остановку кровотечения, промывание и дренирование раны. Швы на гнойные раны не накладывают, наложение редких швов допускается только при организации проточно-промывного дренирования. Наряду с традиционными методами лечения гнойных ран применяются современные методики: вакуум-терапия, местная озонотерапия, гипербарическая оксигенация, обработка с использованием лазера, ультразвуковая обработка, криовоздействие, обработка пульсирующей струей антисептика, введение в рану сорбентов и т. д.
По показаниям осуществляется детоксикация: форсированный диурез, инфузионная терапия, экстракорпоральная гемокоррекция и т. п. Все перечисленные мероприятия, как традиционные, так и современные, проводятся на фоне рациональной антибиотикотерапии и иммунокоррекции. В зависимости от тяжести процесса антибиотики могут назначаться перорально, внутримышечно или внутривенно. В первые дни используются препараты широкого спектра действия. После определения возбудителя антибиотик заменяют с учетом чувствительности микроорганизмов.
После очищения гнойной раны предпринимаются меры для восстановления анатомических взаимоотношений и закрытия раны (ранние и поздние вторичные швы, кожная пластика). Наложение вторичных швов показано при отсутствии гноя, некротических тканей и выраженного воспаления окружающих тканей. При этом необходимо, чтобы края раны можно было сопоставить без натяжения. При наличии дефекта тканей и невозможности сопоставить края раны выполняется кожная пластика с использованием островкового и марочного способов, пластика встречными лоскутами, пластика свободным кожным лоскутом или пластика кожным лоскутом на сосудистой ножке.
Источник

Ранение можно получить в любом возрасте. Будучи детьми, мы часто падаем и приобретаем раны. Будучи взрослыми, мы тоже не способны избежать различных повреждений на собственном теле. Рана может быть даже внутренней – после операции, к примеру. Но все мы привыкли к тому, что раны сами затягиваются и вскоре проходят. Но что происходит, если процесс заживления не проходит? Зачастую здесь речь идет о нагноении, все о котором будет говориться на сайте vospalenia.ru.
Что это такое – нагноение?
Комбинация трех составляющих дает нагноение. Что это такое? Нагноение – это воспаление раны, при котором образуется гной, скапливающийся в мягких тканях. Какие три составляющие к этому приводят? Открытая рана, загрязнение и инфекция. Проникновение различных инфекций через открытую рану приводит к развитию рожистых воспалений, абсцессов, флегмон, лимфаденита, лимфангита, гнойного тромбофлебита, а порой и общей инфекции гнойного характера.
Нагноение является вторичным заболеванием. Первичное образование развивается как скопление сгустков крови в ложе раны. Воспаление в таком случае является естественным процессом, который через 5 дней должен пройти и приступить к заживлению. Бактерии в таком случае проникают пассивно и их деятельность является незначительной. Организм справляется с инфекцией, уничтожает ее, после чего рана заживает. Однако массивное попадание микроорганизмов переходит ко второй стадии – воспалению. Обычно это происходит в течение 2 дней.
По формам нагноения делят на:
- Острые – проявление всех основных симптомов;
- Хронические.
По возбудителю делят на виды:
- Бактериальные (инфекционные);
- Вирусные;
- Гнойные.
перейти наверх
Фазы раневого процесса
- Все начинается с фазы гидратации при раневом процессе. Он заключается в усиленном притоке крови, образовании экссудата, воспалительном отеке, лейкоцитарной инфильтрации, а также циркулярном застое. Происходит окисление раны с целью ее дальнейшей подготовки к заживлению. Рана очищается и освобождается от мертвых тканей и клеток, бактерий и продуктов их жизнедеятельности, токсинов. Заживляющий процесс ускоряется благодаря образованию молочной кислоты в ране.
- Фаза дегидратации раневого процесса характеризуется снижением воспаления, уменьшением отека, оттоком крови, устранением экссудата.
- Фаза регенерации заключается в образовании грануляционной ткани и ее созревании, чтобы образовать рубец. На данном этапе бактерии выталкиваются наружу. Если произошло разрушение данной ткани, тогда бактерии имеют возможность проникнуть в рану, что и приводит к нагноению.
Таким образом, выделим стадии гнойно-инфицированного раневого процесса:
- Инфицирование и воспаление;
- Грануляция и восстановление;
- Созревание;
- Эпителизация.
Обильное стремление организма избавиться от инфекции, которая проникла в большом количестве, приводит к скоплению в ране отмерших лейкоцитов – это и есть гной. Нагноение – это побочный эффект от борьбы организма с бактерией. Организм продолжает избавляться от гноя, что приводит к дополнительному воспалительному процессу.
По образованиям, которые возникают на месте раны, делят на виды:
- Пустульные – образование пустул, которые видны через кожу, их прорыв и выведение экссудата наружу.
- Абсцессные – образование гнойника глубоко под кожей. Может спровоцировать образование гангрены, что приведет к ампутации части тела.
перейти наверх
Причины
Причинами нагноения раны являются инфекции, которые проникают внутрь ткани. Как они туда проникают? Либо через открытую рану, например, человек поранился – образовалась открытая рана, либо во время операции, в самый разгар. Однако бывают случаи проникновения инфекции, когда уже образовался сгусток крови, закрывающий рану, однако человек (или врачи) не проводит никаких антисептических и асептических процедур. Отсутствие какой-либо обработки раны приводит к ее нагноению, если речь идет о глубоком или массивном проникновении.
В редких случаях нагноение происходит без проникновения какой-либо инфекции. Это является реакцией организма, который негативно реагирует на те препараты и повязки, которые накладываются на рану.
В группу риска попадают люди, у которых снижен иммунитет. Часто это прослеживается при наличии инфекционных заболеваний или у венерически больных.
перейти наверх
Симптомы и признаки нагноения раны
Симптомы нагноения раны проявляются в том, что возникает воспалительный процесс, который характеризуется такими признаками:
- Сосудистое расширение артериол, капилляров.
- Экссудативное образование.
- Клеточные изменения свойств фагоцитов, лейкоцитов.
- Метаболическая и лимфогенная реакция: тканевый некроз, ацидоз, гипоксия.
При абсцессном нагноении наблюдаются характерные симптомы:
- Боль, что является одной из главных симптомов абсцессного нагноения. Она не проходит несколько дней;
- Пульсация;
- Чувство распирания;
- Повышение местной, а затем и общей температуры, обычно к вечернему времени;
- Не проходящее воспаление вокруг раны, сохраняется покраснение и отечность;
- Можно наблюдать гной внутри раны, кровь и ткани грязно-серого цвета;
- Возникает риск распространения инфекции.
перейти наверх
Нагноение у детей
Нагноение у детей часто возникает по причине пренебрежительного отношения родителей к ранам, которые возникают у ребенка буквально каждый день. Если рану не обрабатывать, тогда она может нагноиться. Здесь сопутствующими факторами становятся малые силы иммунной системы, которая еще не развита у малышей.
перейти наверх
Нагноение у взрослых
У взрослых нагноение происходит часто из-за нежелания обрабатывать раны, мол, само заживет. Если речь идет о маленькой ране, тогда она, возможно, справиться сама. Однако при глубоких ранах все-таки необходимо проводить первичную обработку и перевязку раны, чтобы не позволять инфекциям проникать внутрь.
перейти наверх
Диагностика
Диагностика нагноения происходит путем общего осмотра, при котором видны все основные признаки. Дополнительно проводятся процедуры для оценки состояния раны:
- Самая главная процедура для оценки состояния раны – это анализ крови.
- Анализ выделяемого гноя.
- Анализ ткани раны.
перейти наверх
Лечение
Лечение гнойного воспаления раны зависит от области поражения и тяжести. Небольшие раны можно самостоятельно залечивать в домашних условиях. Как лечат?
- Промыванием раны теплой водой и мылом.
- Специальными заживляющими мазями.
- Антибиотиками и антисептиками.
- Деланием повязок, которые предотвращают проникновение инфекции в рану.
- Использованием компрессов, которые вытягивают гной из раны.
- Не срывать струп, если он сам легко не отделяется от кожи.
Когда рана только появилась, следует оказать экстренную помощь. Это можно сделать в домашних условиях, если рана неглубокая. Чем можно себе помочь?
- Промыть рану теплой водой, перекисью водорода или марганцовкой.
- Чтобы остановить кровь, нужно накрыть рану марлей, смоченной в теплой воде, и туго завязать.
- Рану лучше смазывать борной кислотой или спиртом, риваноловой мазью.
- При не спадающей опухоли используйте цинковую мазь.
- От гангрены поможет черный или ржаной хлеб, присоленный и преобразованный в кашицу. Смесь положить на рану толстым слоем.
- Для предотвращения кровотечения и проникновения инфекции в свежую рану, лучше зажать на несколько минут рану пальцем, а потом наложить на нее толстым слоем марлю, смоченную в холодной воде.
- Для быстрой свертываемости крови к ране прикладывают горячий камень или железо.
- При глубоких порезах и обильном кровотечении на руках или ногах, нужно создать неестественное положение, чтобы уменьшить кровоток. Руки или ноги поднять вверх.
- Очищать и заживлять рану можно соком алоэ. Скопившуюся кровь на ране можно удалять при помощи кислой капусты.
перейти наверх
Какие лекарства нужно иметь в домашней аптечке?
- Йод считается самым главным лекарством, который должен быть в аптечке любого человека;
- Вазелин;
- Скипидарная вода;
- Зеленка;
- Глицерин;
- Порошок или мазь стрептоцида, которую накладывают на свежую рану до нагноения;
- Ланолиновая мазь.
Госпитализация производится, когда человек не может своими силами справиться с распространением нагноения. Инфекция перебросилась на близлежащие ткани, покраснение распространяется, рана не заживает – это является основными признаками того, что нужно вызывать скорую помощь. Пока она прибудет, нужно наложить на пораженный участок смоченную в теплой воде марлю.
В хирургическом отделении происходит вскрытие раны и устранение гноя. Пораженный участок обрабатывается антисептиками. При наличии инфекции даются антибиотики и витамины. Кстати, здесь хорошо употребление в меню больного овощей и фруктов, которые поддерживают и усиливают иммунитет.
перейти наверх
Прогноз жизни
Сколько живут при нагноении? Прогноз жизни может быть утешительным, особенно если вовремя переходить к устранению гнойного образования. Однако запущенная форма болезни может привести к распространению, заражению крови и даже смерти. Это происходит буквально в считанные месяцы.
Источник
