При рассеянном склерозе отек
Дата публикации 5 сентября 2018Обновлено 23 июля 2019
Определение болезни. Причины заболевания
Рассеянный склероз (РС) является одним из частых хронических аутоиммунных заболеваний центральной нервной системы (ЦНС).

Распространенность РС высока и делится на зоны с высокой, умеренной и низкой встречаемости заболевания. Высокая распространённость отмечена в Северной Америке и Северо-Западной Европе.
В мире выявлено около 2 млн больных РС. В нашей стране в различных областях количество заболвших РС колеблется от 2 до 70 больных на 100 000 человек, причём значительно реже болезнь встречается в Средней Азии и Закавказье. В крупных промышленных районах и городах заболеваемость выше, чем в сельской местности, у лиц мужского и женского пола она одинакова.
Характерные черты:
- начало болезни в молодом возрасте, обычно между 20 и 35 годами (в отдельных случаях заболевают люди и более молодого, и более старшего возраста);
- многосимтомность;
- полиморфизм (многообразность) проявлений;
- прогрессирующее течение с весьма типичной наклонностью к ремиссиям и новым обострениям.[1][2]
Причина возникновения РС точно не установлена. Высказывалось мнение об инфекционной природе этого заболевания. Такое предположение основывается на случае острого развития заболевания с повышением температуры и свойственными инфекционным заболеваниям изменениям ликвора и крови, а также патоморфологических данных.
В настоящее время известно, что возбудителем РС может являться нейтропный фильтрующийся вирус, идентичный вирусу рассеянного энцефаломиелита.
В основе демиелинизации (избирательного поражения головного мозга) лежит аутоиммунный процесс. Пути передачи инфекции не выяснены. Заражения непосредственно от больного не происходит. Возможность контактного пути распространения болезни следует считать маловероятным.[3][4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы рассеянного склероза
При всём многообразии и изменчивости расстройств, свойственных РС, можно выделить основную, наиболее частую, типичную его форму—цереброспинальную.
Обычно заболевание цереброспинальной формой РС начинается в молодом возрасте. Эта форма характеризуется:
- сочетанием пирамидных и мозжечковых расстройств;
- нередким поражением зрительных нервов;
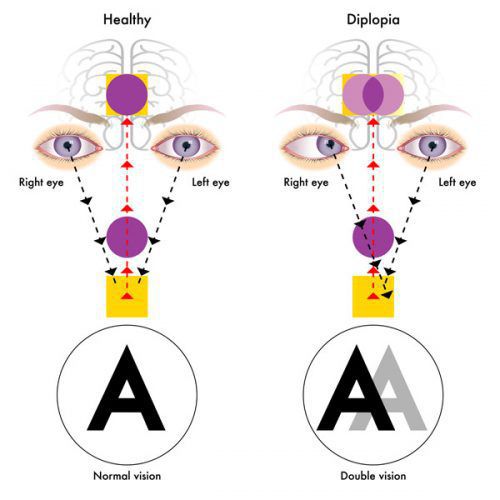
- иногда преходящей диплопией (раздвоение видимых объектов);
- ремиттирующим течением (повторные ремиссии).
Развитие пирамидных и мозжечковых расстройств обусловлено частым образованием очагов воспаления в боковых столбах спинного мозга, мозговом стволе и ножках мозжечка.
Наиболее ранними симптомами являются:
- утрата брюшных рефлексов;
- утомляемость и слабость ног;
- лёгкое интенционное дрожание в руках;
- нистагм (неконтролируемое ритмичное движение глаз).
Офтальмологические проявления
Нередко начальным изолированным расстройством является поражение зрения, развивающееся по типу так называемого ретробульбарного неврита (острое воспаление зрительного нерва). При этом возникает слепота или скотома (слепой участок в поле зрения) того или иного глаза.

Поскольку процесс локализуется не в соске зрительного нерва, а в его стволе (ретробульбарно), то на глазном дне в течение иногда довольно длительного срока изменений не обнаруживается.
При значительном поражении поперечника зрительного нерва утрачивается прямая реакция зрачка слепого глаза на свет при сохранённой реакции сужения его в случае освещения другого глаза (содружественная реакция зрачка).
Для ретробульбарного неврита при РС характерно выпадение центральных полей зрения (центральная скотома), так как бляшки развиваются обычно внутри ствола зрительного нерва. В отличие от этого при ретробульбарном неврите сифилитической этиологии или при воспалении придаточных полостей носа чаще наблюдается концентрическое сужение полей зрения, так как воспалительный процесс развивается с наружной поверхности зрительного нерва — с его оболочек.
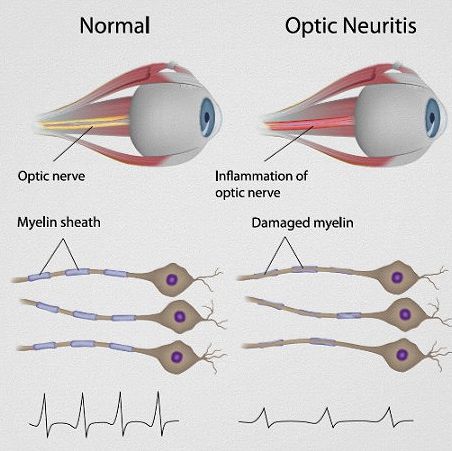
Через известный срок при РС обнаруживаются изменения глазного дна — побледнение соска зрительного нерва (атрофия). Типичным для РС является преимущественное побледнение височных половин сосков зрительных нервов. Утрата зрения может быть полной или частичной, одно- или двусторонней. Через некоторое время обычно наступает улучшение, но процесс может и нарастать. Двусторонняя слепота отмечается редко.
Мозжечковые и пирамидные расстройства
Наиболее ранними мозжечковыми расстройствами является:
- интенционное дрожание в руках, обнаруживаемое при пальце-носовой пробе;
- расстройство почерка;
- нистагм глазных яблок при отведении в стороны.
Резко выраженный нистагм (иногда не только горизонтальный, но и вертикальный или ротаторный), зависящий от пораженпя мозжечка, расстройства речи (скандированная речь) и дрожание головы или туловища являются уже признаком далеко зашедшего процесса.
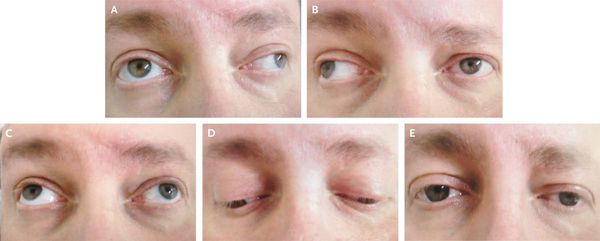
Развиваются и другие мозжечковые симптомы — адиадохокинез (невозможность быстрой смены противоположных движений — сгибания или вращения), шаткая походка и др.
Иногда, наряду с выраженными симптомами пирамидного поражения, отмечаются и симптомы поражения периферического двигательного неврона: утрата сухожильных рефлексов конечностей, атрофии мышц.
Нарушения чувствительности не столь выражены, как двигательные расстройства. Своеобразной парестезией (ощущение жжения, мурашек, покалывания) при РС является возникающее при резком сгибании головы к груди ощущение электрического тока, как бы пробегающего по позвоночнику вниз, с иррадиацией в ноги, иногда в руки. В некоторых случаях наблюдаются нарушения суставно-мышечного и вибрационного чувства в нижних конечностях. Значительно реже расстраивается поверхностная чувствительность.
Из черепномозговых нервов, кроме зрительных, чаще поражаются отводящий и глазодвигательный нервы. Паралич глазных мышц обычно имеет преходящий характер и выражается лишь диплопией, которая может быть начальным симптомом заболевания.
Нередки поражения тройничного, лицевого и подъязычного нервов. Развитие склеротических бляшек в надъядерных отделах кортико-нуклеарного пути может стать причиной возникновения псевдобульбарного синдрома, а в мозговом стволе — развития бульбарных симптомов (симптомы поражения черепных нервов).
Нарушения функций тазовых органов являются нередкими симптомами РС. Встречаются следующие нарушения:
- императивные (внезапные и неподавляемые) позывы, учащения, задержки мочи и стула;
- недержание, неполное опорожнение мочевого пузыря, приводящее к уросепсису — характерны для боле поздних стадий.
Нередки нарушения функции половой системы. Эти проблемы могут одновременно являться функциональными нарушениями тазовых органов, а также могут быть самостоятельными симптомами.
Психические нарушения редки. Деменция и выраженные формы психического расстройства свойственны лишь поздним периодам заболевания и обусловлены множественными и распространенными очагами в коре и подкорковых образованиях больших полушарий.
Патогенез рассеянного склероза
Для того, чтобы понять механизм развития РС, необходимо ознакомиться с патологической анатомией данного заболевания.
При микроскопическом исследовании обнаруживаются заметные и достаточно характерные изменения, выявляемые с наибольшим постоянством в спинном мозгу, мозговом стволе и полушариях головного мозга. Видны множественные бляшки различной величины (от точечных до весьма массивных, которые, к примеру, занимают весь поперечник спинного мозга), рассеянные преимущественно в белом веществе. Такая множественность и разбросанность очаговых изменений и определяет название болезни.
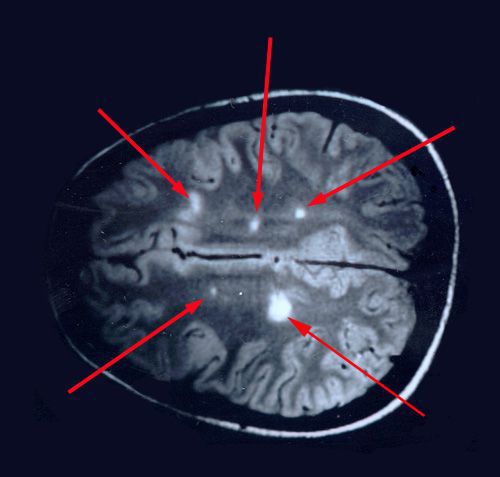
Отдельные бляшки имеют округлую форму, они нередко сливаются и создают изменения сложных очертаний. Цвет бляшек на разрезе розовато-серый (недавно образовавшиеся очаги) или серый, желтоватый (старые очаги).
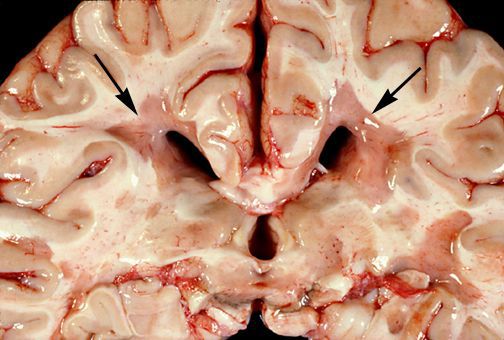
При разрезе бляшки определяется их большая плотность по сравлению с нормальной мозговой тканью. Эти уплотнения, склерозирование бляшек дало возможность охарактеризовать заболевание как склероз.
При микроскопии на первый план выступают изменения миелиновых волокон. В области очага, бляшки, в белом веществе наблюдаются в той или иной степени распад миелиновой оболочки, покрывающей нервные волокна центральных проводников, причём осевой цилиндр нередко остаётся неповреждённым.
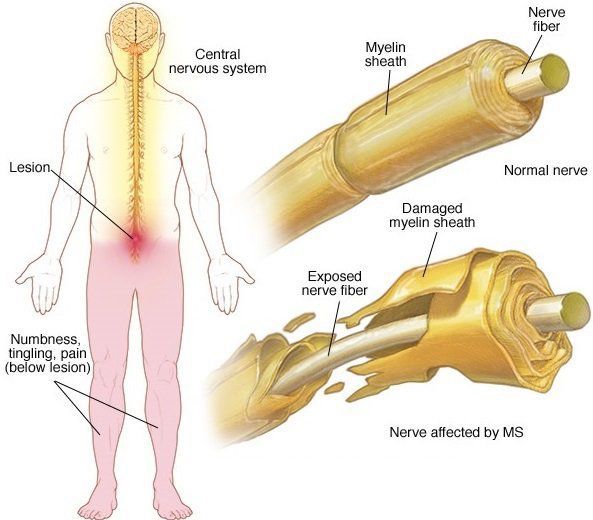
В остром периоде, при наличии отёка и инфильтрации, в очаге поражения нарушается проводимость по нервным волокнам. В дальнейшем, при условии гибели осевых цилиндров, возникают необратимые, стойкие выпадения.
После периода острого воспаления оказывается, что осевые цилиндры частично сохраняют свою целостность и проводимость, иногда даже наблюдается ремиелинизация нервных волокон. В результате наблюдается не только ремиссия, но даже и вполне удовлетворительное восстановление отдельных утраченных ранее функций, что очень характерно для РС.
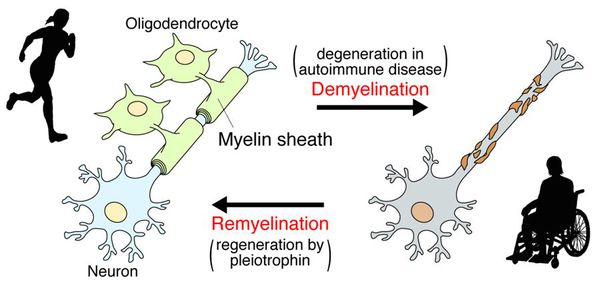
Образование новых воспалительных очагов определяет ухудшение и возникновение новых симптомов.[2][5]
Классификация и стадии развития рассеянного склероза
Строгой и общепринятой классификации РС нет. Некоторые авторы предлагают подразделять РС по клиническому течению, другие по локализации процесса.[9]
По характеру течения выделяют:
- ремитирующую форму — характеризуется редкими обострениями, чередующимися с ремиссиями, иногда длящимися годами, причём поражённые участки мозга восстанавливаются как частично, так и полностью;
- первично прогрессирующую — незаметное начало и медленное, но необратимое нарастание симптоматики;
- вторично-прогрессирующую — сначала напоминает ремитирующую, но на поздних стадиях характерен переход в прогрессирующую форму;
- прогрессирующе-ремитирующую — редкая форма, когда заболевание, начинаясь с ремитирующего течения, переходит в первично-прогрессирующее.
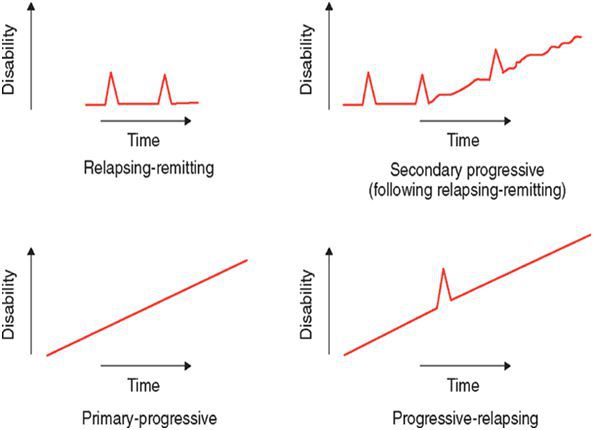
По локализации поражения мозга:
- церебральная — страдает пирамидная система;
- стволовая — наиболее тяжёлая форма РС, быстро приводящая больного к инвалидности;
- мозжечковая — церебеллярные нарушения, часто сочетается с поражением ствола мозга;
- оптическая — страдает зрительная система;
- спинальная — поражается спинной мозг, возникают тазовые расстройства и спастический нижний парапарез;
- цереброспинальная форма — наиболее распространённая, характеризуется большим количеством склеротических бляшек в головном и спинном мозге, клинически выявляются мозжечковые и церебральные нарушения, патология зрительной, вестибулярной и глазодвигательной систем.
По стадиям РС делят на:
- острую стадию, которая длиться первые две недели обострения;
- подострую, длящуюся два месяца от начала обострения и является переходной стадией к хроническому прогрессированию заболевания;
- стадию стабилизации, при которой в течение трёх месяцев не наблюдается обострений.
Осложнения рассеянного склероза
Серьёзными осложнениями, особенно при спинальных формах, являются пролежни и глубокие нарушения тазовых органов.
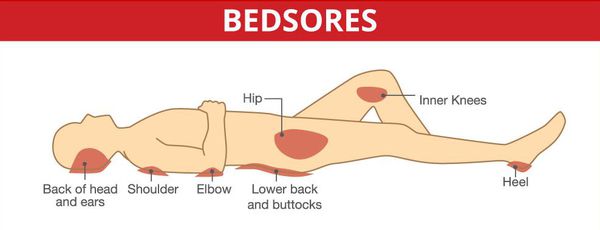
Неблагоприятно могут протекать также острые и подострые случаи с поражением жизненно важных отделов мозгового ствола.
Неврологический статус пациента напрямую зависит от его иммунитета. Зачастую появляется повышенная утомляемость, развивается мышечная слабость, головокружение. В стадии прогрессирования отмечается атаксия (нарушение координации и произвольных движений), значительное уменьшение физических и особенно двигательных возможностей конечностей с развитием спастики (двигательные нарушения в связи с повышенным тонусом мышц).
Весьма часто резко снижается острота зрения, теряется чёткость изображения, уменьшаются поля зрения, происходит искажение цветов, диплопия, развивается амблиопия и стабизм (косоглазие).
У пациентов зачастую возникает раздражительность, неустойчивость настроения, в некоторых случаях эйфория, неадекватное отношение к своему состоянию.
При РС нередки когнитивные нарушения — снижение памяти, концентрации внимания, нарушение пространственной ориентации.
Также при РС появляются тазовые нарушения — задержка мочеиспускания и длительные запоры, впоследствии больной теряет возможность контролировать процессы опорожнения кишечника и мочевого пузыря. В результате неполного опорожнения мочевого пузыря возникают урологические заболевания, вплоть до уросепсиса.
Вышеперечисленные осложнения требуют особого внимания, так как именно они могут стать причиной смертельного исхода для больного.[15][16]
Диагностика рассеянного склероза
При вероятном РС, наряду с полным неврологическим осмотром, необходимо проводить исследование головного и спинного мозга при помощи МРТ. Этот способ исследования является наиболее информативным дополнительным методом диагностики. С его помощью можно обнаружить участки изменённой плотности в белом веществе головного мозга (очаги демиелинизации и глиоз).[10]
Исследование зрительных вызванных потенциалов, применяемое для определения степени сохранности некоторых проводящих путей, может также являться одним ранних диагностических критериев.
При изучении ликвора информативным считается метод изоэлектрического фокусирования спинномозговой жидкости, позволяющий выделить олигоклональные группы IgG.
Для диагностики РС широко используются критерии, предложенные Международной экспертной группой.[11]
| Клиническая картина (проявления РС) | Необходимые данные дополнительных исследований |
|---|---|
| Случаи обострения (≥ 2), проявления клинических признаков двух и более очагов | Дополнительные исследования не требуются (при проведении МРТ данные не должны исключать РС) |
| Случаи обострения (≥ 2), наличие одного очага (согласно объективным данным) | Подтверждение данных диссеминации «в месте» (выявление очаговых признаков) при помощи критериев: − обнаружение очага с сигналом в Т2 (≥ 1) при МРТ в двух из четырёх областей, которые обычно поражаются при РС (перивентрикулярной, юкстакортикальной, инфратенториальной или в спинном мозге); или − возникновение нового обострения с вовлечением другой области ЦНС. |
| Единождый случай обострения, наличие двух и более очагов | Подтверждение данных диссеминации «во времени» при помощи критериев: − одновременное обнаружение бессимптомных очагов при помощи МРТ с усилением гадолиниевого контраста и присутствие неконтрастируемых очагов вне зависимости от времени; или − возникновение новых очагов с сигналом в Т2 и/или контрастируемых гадолинием очагов при проведении повторного МРТ, не связанное с периодом РС (обострением или ремиссией), в который была проведена первая МРТ; или − возникновение повторного обострения. |
| Единождый случай обострения, наличие одного очага (по объективным данным) — проявление одного симптома, клинически изолированный синдром | Подтверждение данных диссеминации «в месте» при помощи критериев: − обнаружение очага с сигналом в Т2 (≥ 1) при МРТ в двух из четырёх областей, которые обычно поражаются при РС (перивентрикулярной, юкстакортикальной, инфратенториальной или в спинном мозге); или − возникновение второго обострения с вовлечением другой области ЦНС. Также необходимо подтверждение данных |
| Начилие постепенно прогрессирующих неврологических симптомов с подозрением на РС (первично-прогрессирующая форма) | Прогрессирование РС на протяжении года (ретроспективно или проспективно) и подтверждение двух из трёх критериев: − данных диссеминации очагов «в пространстве» в головном мозге — обнаружение очага с сигналом в Т2 (≥ 1) при МРТ в типичных для РС областях (перивентрикулярной, юкстакортикальной или инфратенториальной); − данные диссеминации очагов «в пространстве» в спинном мозге — выявление очагов с сигналом в Т2 (≥ 2) при проведении МРТ спинного мозга; − положительные результаты исследования цереброспинальной жидкости — выявленные олигоклональные полосы иммуноглобулинов G при помощи изоэлектрического фокусирования и/или повышенного индекса IgG. |
Источник
Основные симптомы рассеянного склероза в зависимости от локализации поражения
Зрительные пути
Воспаление и демиелинизация зрительных нервов и хиазмы часто наблюдаются при рассеянного склероза. Примерно у 20% больных симптомы неврита зрительного нерва бывают первым проявлением заболевания, а в 70% случаев они возникают на том или ином этапе заболевания рассеянного склероза. У значительного числа больных с невритом зрительного нерва в последующем развивается рассеянный склероз. В проспективном исследовании было отмечено, что у 74% женщин и 34% мужчин в последующие 15 лет после первого эпизода неврита зрительного нерва развивается клиническая картина рассеянного склероза. В других исследованиях доля больных, у которых в последующем развился рассеянный склероз, составила 20- 30%, но за более короткий промежуток времени. В этих исследованиях риск развития рассеянного склероза после неврита зрительного нерва у женщин также оказался выше, чем у мужчин.
Неврит зрительного нерва часто проявляется острым снижением зрения, развивающимся на протяжении нескольких дней (до 1 недели). Нередко отмечается легкий дискомфорт или боли при движениях пораженного глаза или в периорбитальной области, которые предшествуют или сопровождают нарушение зрения. Чаще отмечается вовлечение лишь одного нерва, но возможно одновременное или последовательное поражение двух нервов. Утрата зрения обычно характеризуется снижением остроты зрения, нарушением цветовосприятия, иногда в комбинации с ограничением поля зрения или расширением центральной скотомы. При остром неврите зрительного нерва прямая офтальмоскопия может выявлять в пораженном глазу побледнение или отек диска нерва, в зависимости от близости пораженного сегмента к головке нерва. Другие изменения могут быть выявлены при расширенном непрямом офтальмоскопическом исследовании. К их числу относятся: побледнение вокруг периферических ретинальных венул (перивенозные муфты), локальное просачивание жидкости на флуоресцирующих ангиограммах, наличие клеток в стекловидном теле. Эти изменения возникают, несмотря на то, что в сетчатке отсутствуют миелинизированные волокна, — это свидетельствует о том, что изменение сосудистой проницаемости могут возникать при рассеянном склерозе первично, а не являются осложнением демиелинизации.
Исследование зрительных вызванных потенциалов — высокочувствительный метод диагностики неврита зрительного нерва в острой стадии, который позволяет также верифицировать перенесенные раннее эпизоды, завершившиеся полным восстановлением зрения и не оставившие после себя атрофии нерва. Ценность зрительных вызванных потенциалов в диагностике рассеянного склероза заключается в выявлении субклинического поражения зрительных путей, что позволяет констатировать многоочаговый характер поражения центральной нервной системы, что особенно важно в дифференциальной диагностике с заболеваниями спинного мозга, а также в случаях возможного или вероятного рассеянного склероза.
Полезный симптом рассеянного склероза, связанный с субклиническим поражением зрительного нерва — феномен Утгоффа. Хотя он проявляется многообразно, чаще всего он связан с демиелинизирующим поражением именно зрительных путей. Феномен Утгоффа характеризуется нарушением зрения на один или оба глаза в связи с подъемом температуры, например, при лихорадке, физической нагрузке, жаркой погоде и т.д. Он может проявляться и в других ситуациях, например, при воздействии яркого света, эмоционального стресса или при утомлении. Если провоцирующий фактор устраняется, зрение возвращается к норме.
Признаком острого, хронического или субклинического неврита зрительного нерва может быть и феномен Маркуса Гунна — расширение обоих зрачков при перемещении источника света от здорового глаза к пораженному Наличие феномена свидетельствует об одностороннем повреждении афферентной части дуги зрачковых реакций, как прямой, так и содружественной. Его лучше выявлять в затемненной комнате при перенесении источника света от одного глаза к другому. При воздействии источника света на непораженный глаз произойдет сужение зрачка, как на стороне стимуляции (за счет прямой реакции), так и на контралатеральной стороне (за счет содружественной реакции). При поднесении источника света к пораженному глазу сужение зрачков сменится их расширением из-за поражения афферентного звена дуги как прямой, так и содружественной реакции. Как и изменения зрительных вызванных потенциалов, феномен Маркуса Гунна может стойко сохраняться после эпизода неврита зрительного нерва даже при полном восстановлении зрения или может выявляться при субклиническом поражении зрительного нерва.
Неврит зрительного нерва может иметь не только идиопатический характер или быть связанным с демиелинизирующим заболеванием, — его причиной могут быть инфекции (сифилис, лаймская болезнь, туберкулез, синуситы, различные вирусные инфекции, некоторые из которых связаны со СПИДом) или другие системные воспалительные заболевания (саркоидоз, болезнь Бехчета, системная красная волчанка). Тяжелая двусторонняя утрата зрения вследствие одновременного или последовательного поражения зрительного нерва возникает при наследственной невропатии зрительных нервов Лебера — митохондриальном заболевании, преимущественно поражающем мужчин. Интересно, что мутация митохондриальной ДНК, свойственная болезни Лебера, обнаружена у небольшой группы больных с типичными клиническими проявлениями рассеянного склероза и тяжелой утратой зрения, однако она не предрасполагает к развитию рассеянного склероза.
После первоначального эпизода неврита зрительного нерва прогноз восстановления в целом благоприятный. Восстановление обычно происходит в течение 4-6 недель. В относительно легких случаях — полное восстановление зрения в течение 6 месяцев отмечается у 70% больных. На этот результат, по-видимому, не влияет лечение кортикотропином или глюкокортикоидами. Однако на вероятность восстановления зрения при его умеренном или тяжелом нарушении кортикостероидная терапия оказывает существенное влияние. Эффективность этого метода лечения может зависеть от его своевременности — ранняя терапия более эффективна, чем отсроченная.
Спинной мозг
Поражение спинного мозга часто наблюдается при рассеянном склерозе и может принимать форму острого или медленно прогрессирующего заболевания. Поражением спинного мозга могут объяснить такие симптомы, как снижение чувствительности, парестезии, параличи, особенно если они имеют двусторонний характер. Шаткость при ходьбе, нарушение мочеиспускания и функции кишечника, сексуальная дисфункция, боли также могут быть связаны с поражением спинного мозга. Сообщалось о случаях дистонии и миоклонии при поражении спинного мозга, однако они чаще возникают при поражениях ствола.
Дисфункция спинного мозга может развиваться остро (как при поперечном миелите), подостро или постепенно. Шейный отдел поражается в 2/3 случаев, реже страдает грудной отдел спинного мозга. Нарушение чувствительности вследствие неполного поперечного миелита возникает почти у половины больных в качестве первого симптома заболевания. Нарушения чувствительности обычно начинаются с дистального отдела конечностей, а затем распространяются в проксимальном направлении. Они достигают максимума на протяжении нескольких дней или 1-2 недель и регрессируют в течение примерно того же срока в обратной последовательности, чем появились. Ощущения покалывания и онемения распространяются от дистальных отделов нижних конечностей вверх на туловище или вовлекают руку и ногу на той же стороне тела. Нарушение чувствительности редко бывает полным и обычно проявляется умеренными объективными изменениями при осмотре. Парестезии наблюдаются почти во всех случаях. У части больных отмечаются жалобы на непроизвольные позывы на мочеиспускания или затрудненную инициацию мочеиспускания, глубокие рефлексы могут быть оживленными, нормальными или, реже, сниженными. Симптом Бабинского может присутствовать или отсутствовать. Утрата поверхностных брюшных рефлексов (не связанная со слабостью брюшной стенки, например, вследствие операций на брюшной полости) также свидетельствует в пользу поражения спинного мозга.
Больные могут предъявлять жалобы на то, что при движениях головой у них возникают острые боли или парестезии, распространяющиеся от шеи вниз по спине в руки или ноги. Это так называемый симптом Лермитта, указывающий на поражение шейного отдела спинного мозга. Симптом обусловлен раздражением спинного мозга в результате его легкого растяжения при наклоне головы. Хотя симптом Лермитта может свидетельствовать в пользу рассеянного склероза, он не патогномоничен для него и может возникать при других заболеваниях, в том числе при травме спинного мозга, недостаточности витамина В12, лучевой миелопатии, герпес-зостерной инфекции или компрессии спинного мозга.
К другим проявленям рассеянного склероза относятся остро или постепенно развивающий спастический монопарез, парапарез или гемипарез, которые, как и нарушения чувствительности, редко поначалу бывают полными. Как правило, наблюдается сочетание двигательных нарушений с чувствительными, особенно нарушениями вибрационного и суставно-мышечного чувства. Пирамидные знаки чаще бывают двусторонними, даже если парез ограничивается лишь одной конечностью.
МРТ — метод выбора для исследования поражений спинного мозга. Она позволяет диагностировать интрамедуллярные процессы, сосудистые мальформации, аномалии развития, экстрамедуллярное сдавление спинного мозга. Очаги демиелинизации обычно хорошо визуализируются на сагиттальных изображениях, полученных в Т2-режиме или режиме протонной плотности, в виде отграниченных гиперинтенсивных зон, ориентированных параллельно длиннику спинного мозга. Подобная зона может захватывать один или несколько смежных сегментов спинного мозга, но иногда отмечается несколько очагов в различных сегментах. На аксиальных изображениях могут выявляться очаги в центральной зоне спинного мозга, вовлекающие как серое, так и белое вещество либо задние, передние или боковые канатики. На поперечных срезах спинного мозга очаги часто имеют неоднородную или мозаичую структуру. В острой фазе очаги могут контрастироваться гадолинием и вызывать легкий отек спинного мозга, что бывает поводом для ошибочной диагностики опухоли в случаях единичных очагов. Атрофия спинного мозга, вероятно, вследствие дегенерации аксонов в очагах демиелинизации, коррелируете общей выраженностью неврологического дефекта. Как и при неврите зрительного нерва или стволовых синдромах, риск прогрессирования с формированием развернутой клинической картины рассеянного склероза после изолированного поражения спинного мозга резко увеличивается при наличии очагов поражения в белом веществе головного мозга.
В тех случаях, когда поперечный миелит бывает не полным и, следовательно, не вызывает параплегию, вероятность развития рассеянного склероза выше, чем при полном поперечном поражении спинного мозга. Наличие олигоклональных антител в ликворе позволят дифференцировать дебют рассеянного склероза от постинфекционного миелита. Вирусный миелит сопровождается более высоким цитозом и уровнем белка в ликворе, чем демиелинизирующее заболевание. В тех случаях, когда рассеянный склероз избирательно вовлекает спинной мозг, заболевание значительно чаще имеет прогрессирующее, а не ремиттирующее течение. Диагностика рассеянного склероза бывает сложной в тех случаях, когда МРТ головного мозг не выявляет изменений либо обнаруживает неспецифические изменения белого вещества, напоминающие по характеру те, что нередко наблюдаются у пожилых лиц.
Ствол головного мозга и мозжечок
По сравнению с очагами иной локализации, очаги демиелинизации в структурах задней черепной ямки (стволе мозга или мозжечке) нередко вызывают тяжелый неврологический дефект, который часто не соответствует их собственным размерам или количеству. Поражение именно этой локализации вызывает классическую триаду Шарко: нистагм, интенционный тремор, скандированную речь. По данным патоморфологического исследования Ikuta и Zimmerman (1976), изменения в структурах задней черепной ямки не выявляются довольно часто: в 16% случаев они отсутствовали в среднем мозге, в 13% случаев — в мозжечке, в 12% случаев — в продолговатом мозге, в 7% случаев — в мосту. Для сравнения — в зрительных нервах, больших полушариях и спинном мозге изменения отсутствовали соответственно в 1, 3 и 1% случаев. Хотя поражение ствола мозга проявляется теми же симптомами, что и поражение других отделов мозга, (например, гемипарезоми, парапарезом или нарушением чувствительности), однако возможны более характерные симптомы рассеянного склероза, связанные с нарушением специфических функций ствола — в том числе нарушения содружественных движений глаз, артикуляции, глотания, дыхания. Очаги в подкорковых отделах мозжечка и мозжечковых трактах могу вызывать атаксию конечностей и туловища, нистагм, головокружение, скандированную речь. Некоторые больных, имеющие сохранную мышечную силу, бывают глубоко инвалидизированы из-за тяжелой атаксии туловища и конечностей.
Глазодвигательные нарушения
Хотя для рассеянного склероза не характерны какие-либо патогномоничные глазодвигательные нарушения, некоторые из них часто наблюдаются при этом заболевании. Наиболее характерный признак — нарушение содружественности движений глазных яблок при боковых отведениях за счет межъядерной офтальмоплегии. Этот синдром может быть односторонним или двусторонним, полным или неполным. Он возникает вследствие поражения медиального продольного пучка (МПП) — тракта, соединяющего ядро третьего черепного нерва (контролирующее приведение ипсилатерального глаза) с ядром шестого черепного нерва на противоположной стороне (контролирующим отведение ипсилатерального глаза). При взгляде в контралатеральную очагу поражения сторону больной не может привести глаз на стороне очага, либо медленно доводит его до среднего положения, тогда как контралатеральный глаз отводится полностью, но при этом за счет гиперметрии в нем может возникать грубый горизонтальный монокулярный нистагм. Изолированные глазодвигательные нарушения наблюдаются редко и чаше всего связаны с поражением третьего или шестого черепных нервов.
Большие полушария
Многие очаги, визуализирующиеся в подкорковом белом веществе, локализуются в «немых» зонах мозга и, соответственно, являются асимптомными. Тем не менее, очаги в больших полушариях изредка вызывают, как и при инсульте, гемипарез, гемигипестезию, корковую слепоту или афазию. Когнитивные нарушения при рассеянном склерозе связаны не только с общим объемом поражения, но и с локальным поражением мозолистого тела. Когнитивный дефект при рассеянном склерозе обычно характеризуется ослаблением кратковременной памяти, нарушением абстрактного и концептуального мышления, снижением речевой активности, зрительно-пространственными расстройствами. Экстрапирамидные синдромы наблюдаются редко, но могут быть вызваны очагами, локализованными в подкорковом сером веществе, например, базальных ганглиях (хвостатом ядре или субталамическом ядре).
Другие симптомы рассеянного склероза
Невралгия тройничного нерва может возникать в дебюте заболевания или по ходу его течения. В больших клинических сериях она отмечена у 2% больных. В некоторых случаях отмечается легкий парез мимической мускулатуры, напоминающий невропатию лицевого нерва. Редкий симптом, который при возможен при рассеянном склерозе и некоторых других заболеваниях, — лицевая миокимия. Она характеризуется волнообразными фасцикуляторными подергиваниями мимических мышц. Вовлечение дыхательных центров ствола, приводящее к дыхательной недостаточности, обычно возникает на поздней стадии заболевания, но возможно и в острой фазе обострения.
Источник
