При остеоартрозе нет отек суставах

Отечность при артрозе – обычная вещь, наблюдающаяся даже на ранней стадии заболевания. Может показаться, что такой симптом артроза безобидный, и ни на что не влияет. На самом деле это не так.
Помимо болезненных ощущений и скованности в движениях сустава из-за отека, он еще может приводить к локальным нарушениям. Прежде всего это метаболические нарушения из-за компрессии (сдавливания) сосудов мелкого калибра.
Почему при артрозе может отекать сустав?
Механизм возникновения отечности пораженного артрозом сустава заключается в скоплении излишнего количества жидкости вокруг него (сустава). Обычно триггером к развитию отечности становится выраженный воспалительный процесс.
Можно рассматривать появление такой проблемы как попытку организма воспрепятствовать дальнейшем травматизации сустава. Ведь скопление жидкости вокруг сустава позволяет создать буфер или своеобразный защитный барьер.
Однако на практике проблем от такой компенсаторной системы организма больше, чем пользы. Скопление жидкости приводит к боли, нарушению подвижности сустава, снижению локального кровотока, поэтому такой симптом болезни обязательно нужно лечить.
к меню ↑
Какие суставы отекают чаще всего?
Подобной проблеме более всего подвержены крупные суставы. Прежде всего это тазобедренные, коленные, локтевые и плечевые группы суставов. Здесь отеки локализуются чаще всего и протекают тяжелее, чем при другой локализации.
Даже сравнительно небольшая отечность вокруг коленного или тазобедренного сустава может сильно повлиять на локомоцию человека (способность ходить). При движении будут возникать боли, возможна компенсаторная косолапость.

Отеки голеностопного сустава обычно огромны из-за физиологии этого отдела конечности
Еще достаточно часто отекают суставы пальцев рук и ног, и особенно неприятна локализация именно на руках. Люди, страдающие артрозом и работающие за клавиатурой, различным оборудованием, либо пишущие текст от руки, могут испытывать очень серьезные проблемы при такой локализации отека.
к меню ↑
Чем вредит отечность при артрозе?
Образование отека вокруг сустава приводит к целому каскаду нарушений, которые хотя и не приводят к усилению деструкции сустава, но вызывают очень неприятные симптомы:
- Болезненные ощущения или дискомфорт.
- Скованность в движениях сустава.
- Нарушение капиллярного кровообращения и, как следствие, уменьшение регенеративных возможностей организма.
- Чисто косметический дефект – ужасно смотрящийся распухший сустав (это еще может влиять на подбор одежды, ведь распухший хрящ не дает носить облегающую одежду).
Как правило, все перечисленные симптомы отечности наблюдаются одновременно. Чем дольше задерживается жидкость вокруг сустава, тем сильнее в итоге будут перечисленные симптомы. Поэтому заболевание нужно купировать как можно раньше.
к меню ↑
Как снять отек при артрозе?
Волшебной таблетки для лечения такой проблемы нет, здесь нужен комплексный подход с использованием различных методик. В плане медикаментов все то же не так просто: универсальных лекарств нет, для каждого случая подбираются свои препараты.
Используемые методы лечения:
- медикаментозная терапия (всегда очень эффективна);
- физиотерапия (нередко вообще не дает эффекта);
- снижение нагрузки на сустав (полностью не устраняет проблему);
- ношение ортопедических изделий (в отдельных случаях полностью не устраняет проблему);
- массажные процедуры (эффективны только у 60-70% пациентов);
- народная медицина (имеет крайне вариабельную эффективность).
Учтите: народная медицина не должна использоваться как единственный метод лечения. Ей можно дополнять классическую терапию отеков, но полностью ее заменять на народные средства нельзя. Как минимум потому, что они не обладают доказанной эффективностью.
к меню ↑
Медикаменты
Наиболее популярный, простой и действенный способ. Пациентам назначают один или несколько видов лекарственных средств, способных снизить интенсивность отека или полностью купировать его.
Назначаются такие средства:
- Нестероидные противовоспалительные препараты (обычно в виде таблеток или инъекций).
- Хондропротекторы.
- Мочегонные препараты для устранения задержки жидкости в организме.
- Гиалуроновая кислота.
- Спазмолитики (больше направлены на купирование симптомов отека, а не на его ликвидацию).
Самостоятельно принимать перечисленные препараты нельзя, особенно нестероидные противовоспалительные средства. Это чревато усилением проявлений заболевания и возникновение осложнений (в том числе системных).
к меню ↑
Физиотерапия
Физиотерапевтические процедуры части пациентов действительно помогают купировать или устранить отечность. Однако без привязки к медикаментозной терапии или другим способам лечения физиотерапия обычно остается малоэффективной.
Пациентам могут назначать лечение лазером, электрофорез с противоотечными препаратами, магнитотерапию или ультразвуковую терапию. Прогревающие или ударные методики физиотерапии запрещены в этом случае.

Физиотерапия и массаж эффективны только при умеренных (небольших) отечностях
Прогревающие процедуры усиливают воспаление и, как следствие, существенно увеличивают уровень скопления жидкости вокруг сустава. Ударные процедуры провоцируют выброс гистамина, скопления еще большего количества жидкости.
к меню ↑
Уменьшение нагрузки на сустав
Хороший способ для предотвращения образования отеков при любой физической активности, связанной с нагрузкой на пораженный сустав. Для снижения нагрузки на суставы используют медицинские приспособления (ортопедические изделия).
Есть и более простой способ: избегание излишней нагрузки на пораженный сустав. Но это возможно далеко не всегда, особенно если поражены суставы рук или ног. В случае с ногами можно использовать трость или костыли для перераспределения нагрузки с конечности.
к меню ↑
Ношение ортопедических изделий
Если устранить нагрузку на пораженный сустав нельзя, то можно хотя бы минимизировать ее количество. Для этого используются ортопедические изделия. Прежде всего это ортезы для коленного или локтевого сустава, есть изделия и для голеностопных/плечевых суставов.
Ношение таких изделий позволят не только снизить нагрузку на сустав, но и зафиксировать его в правильном (с точки зрения лечащего врача) положении. Но подходите с умом к выбору изделия, желательно в тесной консультации с врачом.
Нельзя брать слишком тугие или имеющие «дешевый» материал устройства. В первом случае возможна травматизация сустава за счет его сдавливания. Во втором случае возможно запотевание и перегрев кожных покровов над суставом, что чревато усилением воспаления.
к меню ↑
Массаж
Массажные процедуры должны предельно аккуратно применяться на фоне отечности при артрозе. Мануальная терапия запрещена, любые ударные техники запрещены. Пациенту назначают только аккуратный поверхностный массаж.
Возможен и самомассаж, но с предварительной консультацией у ортопеда, травматолога или ревматолога. Эти врачи должны проинструктировать вас, какие движения и с какой интенсивностью разрешены при артрозе именно в вашем случае.
к меню ↑
Лечение отеков при артрозах с помощью физиопрактики (видео)
к меню ↑
Народная медицина
Очень спорный метод лечения, так как народная медицина врачами и учеными рассматривается как практически неэффективная методика лечения. Большинство врачей считают ее неэффективной не только против отеков, но и вообще против любых болезней.
Однако вы можете попробовать, если на это даст согласие ваш лечащий врач. Отечность должна сниматься компрессами или аппликациями на основе листьев лопуха, капусты или березы. Возможно применение примочек из сабельника, пижмы или зверобоя.
Делать из перечисленных природных средств настойки или отвары для перорального применения бессмысленно. Они эффективны только при точечном воздействии (то есть, когда используются в виде самодельных компрессов, мазей, аппликаций).
к меню ↑
Профилактика: как не допустить появление отека?
Предотвратить отечность гораздо проще, чем впоследствии добиваться ее исчезновения. Однако даже идеальное соблюдение мер профилактики не гарантирует возникновения такой проблемы. Но риски существенно снижаются.
Основные меры профилактики:
- Избегайте излишней нагрузки на пораженные хрящи.
- Избегайте переохлаждения или перегрева (тепло плохо действует на воспаленные хрящи, усиливая воспаление и, как следствие, отечность).
- Не пропускайте прием предписанных врачом медикаментов.
- При возникновении системных сезонных заболеваний (ГРИПП, ОРВИ, бронхит) не покидайте квартиры до излечения (так как осложнением таких заболеваний может стать сильное воспаление в хрящевой ткани, и не только).
Соблюдая перечисленные методы профилактики, вы защититесь не только от отеков, но и от других проблем, связанных с артрозом. Эти правила позволяют уменьшить частоту обострений болезни и выраженность ее симптомов.
к меню ↑
Когда надо обращаться к врачу?
Если интенсивное купирование отечности не приносит результатов – пора обращаться к врачу. Это же актуально в случае, если на фоне отечности повышается температура тела, есть ощущение жжения в суставе, покраснения над ним кожных покровов.
Еще одной причиной обратиться к врачу является возникновение сильных болей на фоне скопления жидкости вокруг сустава. Все это может свидетельствовать о развитии сильного воспаления, а оно, в отличие от отека, действительно может усилить деструкцию сустава.
Кроме того, наличие выраженного воспаление может сулить более серьезными проблемами в виде возникновения аутоиммунных реакций. Их лечить очень тяжело, иногда невозможно в принципе (в итоге процесс просто тормозят, но полностью остановить не могут).
Источник
Что это?
Остеоартрозом называют группу заболеваний суставного хряща и околосуставных тканей (рис. 1), в которых происходят дегенеративные нарушения. В основе остеоартроза лежит поражение гиалинового хряща, подлежащей (субхондральной) кости, синовиальной оболочки и капсулы сустава, околосуставных связок и мышц.
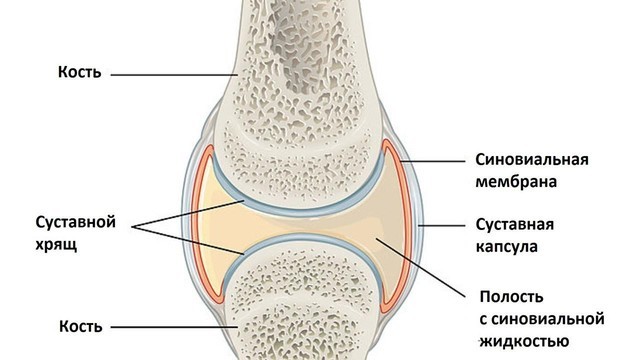 Рисунок 1. Строение сустава. Поверхность костей внутри сустава покрыта хрящом, что помогает снижать трение. Суставная капсула прикреплена к костям и состоит из соединительной ткани. Внутри полость сустава заполнена суставной жидкостью. Источник: OpenStax College
Рисунок 1. Строение сустава. Поверхность костей внутри сустава покрыта хрящом, что помогает снижать трение. Суставная капсула прикреплена к костям и состоит из соединительной ткани. Внутри полость сустава заполнена суставной жидкостью. Источник: OpenStax College
При остеоартрозе снижается плотность и эластичность хряща, происходит его истончение, разволокнение, растрескивание с образованием эрозий. Суставная поверхность прилежащей кости уплотняется и утолщается, суставная щель между хрящами сужается, формируются костные разрастания – остеофиты, похожие на шипы (рис. 2).
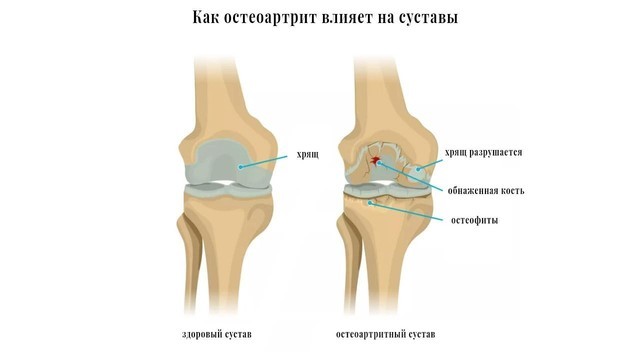 Рисунок 2. Остеоартроз (остеоартрит) коленного сустава. Межсуставное пространство сужено, хрящ разрушен, на кости образовались наросты. Источник: drugwatch.com
Рисунок 2. Остеоартроз (остеоартрит) коленного сустава. Межсуставное пространство сужено, хрящ разрушен, на кости образовались наросты. Источник: drugwatch.com
Они травмируют капсулу сустава, вызывая воспаление ее внутренней синовиальной оболочки (синовит). В результате возникает боль в суставе, он увеличивается и деформируется, а главное – не может полноценно работать.
Чем остеоартроз отличается от артроза?
Согласно Международной классификации болезней, которой руководствуются врачи всего земного шара, термины «остеоартроз» и «артроз» рассматриваются как синонимы. Приставка «остео» в диагнозе говорит о том, что болезнь уже затронула кость. На начальных стадиях артроза кость может быть еще не деформирована.
Не следует путать артроз и артрит. При остеоартрозе происходит разрушение сустава, следствием которого может стать воспаление затронутой области. Артрит – это всегда воспаление, вызванное инфекцией, аутоиммунным процессом или травмой.
В чем причины заболевания?
Внешними причинами остеоартроза могут быть:
- травмы – переломы, повреждение связочного аппарата суставов, вывихи, растяжение связок;
- избыточная нагрузка на суставы из-за обуви на высоких каблуках, занятий спортом (прыжки, бег, тяжелая атлетика) и тяжелым физическим трудом, статичной (сидя или стоя) работы;
- операции на суставах.
Гораздо больше внутренних причин формирования остеоартроза. Это:
- лишний вес;
- эндокринные заболевания: сахарный диабет, нарушение работы щитовидной и паращитовидной желез, ранний климакс и дефицит гормонов в менопаузе (эстрогенов);
- воспалительные заболевания суставов инфекционного происхождения (бактериальные, вирусные);
- аутоиммунная патология (ревматоидный артрит, красная волчанка, ревматизм, псориаз);
- генетические факторы: дисплазии хрящевой ткани, дефицит белка коллагена 2 типа, синдром гипермобильности суставов, гемофилия (из-за нарушения свертывания крови происходят повторные кровоизлияния в суставы);
- нарушение обмена мочевой кислоты (подагра), кальция, меди (болезнь Вильсона-Коновалова);
- нарушения осанки;
- нарушения кровоснабжения суставов из-за варикозной болезни вен нижних конечностей, атеросклероза сосудов.
Кто в группе риска?
Учитывая причины заболевания, в группе риска по остеоартрозу находятся:
- люди старше 45 лет с избыточным весом, ведущие малоподвижный образ жизни;
- женщины, особенно в период естественной или хирургической менопаузы;
- пациенты с перенесенными травмами опорно-двигательного аппарата;
- работники тяжелого физического труда и определенных профессий (водители, продавцы, бухгалтеры, спортсмены).
Формы заболевания
Остеоартроз бывает локализованным (поражается менее трех суставов) и генерализованным (три и более сустава). В патологический процесс могут вовлекаться любые сочленения, но чаще всего:
- Кисти с характерными утолщениями межфаланговых и пястно-фаланговых суставов – узлами Гебердена и Бушара,
- Сустав большого пальца ног (первый плюснефаланговый), где появляется «косточка»,
- Межпозвоночные суставы шейного и поясничного отделов позвоночника,
- Коленные суставы (гонартроз),
- Тазобедренный сустав (коксартроз),
- Голеностопный сустав,
- Плечевой сустав,
- Височно-нижнечелюстной сустав.
При первичном (идиопатическом) остеоартрозе причина разрушения хряща и всего сустава в целом не установлена. Вторичные остеоартрозы, напротив, имеют свою причину: травмы, нарушения обмена кальция и мочевой кислоты, неврологические расстройства, воспалительные процессы в суставах.
Стадии болезни
Различают три (иногда – 4 и даже 5) стадии остеоартроза.
Начальная стадия
Болит сустав лишь при чрезмерных нагрузках, но после отдыха перестает. Рентгенологическое исследование показывает незначительное уменьшение просвета суставной щели. Разрастание костной ткани отсутствует либо незначительно .
Стадия остеофитов
Хрящи и мениски начинают разрушаться, боль возникает при обычной физической нагрузке и сама не проходит, снимается анальгетиками. Сустав увеличивается, нарушается его форма и подвижность. Размер суставной щели на рентгеновском снимке заметно уменьшен, видны явные костные разрастания. Поверхность сустава изменена (на снимке – просветления в кости).
Тяжелый артроз
Беспокоят постоянная боль, стойкая деформация суставов с нарушением оси конечности, резкое ограничение подвижности. Из-за вынужденного бездействия в определенных группах мышц развивается атрофия, может измениться длина конечности. При рентгенологическом исследовании суставная щель не визуализируется. Поверхность сустава изменена, видно обширное разрастание остеофитов, наблюдаются явные кистозные просветления в кости.
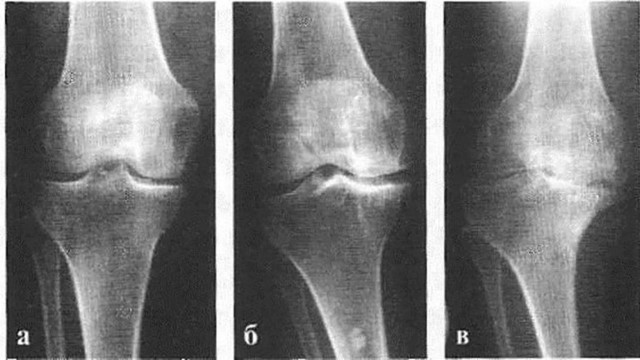 Рисунок 3. Стадии остеоартроза на рентгеновском снимке: а – начальная стадия, б – стадия остеофитов, в – тяжелая стадия. Классификация Натальи Сергеевны Косинской. Источник: injectran.ru
Рисунок 3. Стадии остеоартроза на рентгеновском снимке: а – начальная стадия, б – стадия остеофитов, в – тяжелая стадия. Классификация Натальи Сергеевны Косинской. Источник: injectran.ru
Симптомы остеоартроза
Ведущим симптомом заболевания выступает боль в области одного или нескольких суставов.
Боль в суставах при остеоартрозе возникает:
- в начале движения – «стартовая» боль;
- в ночное время – при запущенных стадиях остеоартроза.
Боль начинается постепенно, усиливается после нагрузок и в конце дня, уменьшается в покое.
Нарушение функции суставов проявляется ограничением подвижности, хрустом, изменением походки, чувством «заклинивания» вплоть до полной невозможности движения – блокировки.
Деформация возникает за счет отека суставной сумки, разрастания остеофитов. При нарушении формы коленных суставов образуется Х- или О-образная деформация ног (рис. 4). При остеоартрозе пястно-фалангового сустава большого пальца стопы формируется пресловутая «косточка», которая уродует ногу и причиняет дискомфорт.
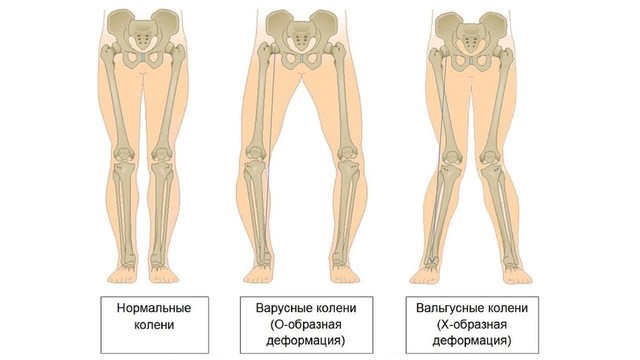 Рисунок 4. Деформация ног при остеоартрозе. Источник: СС0 Public Domain
Рисунок 4. Деформация ног при остеоартрозе. Источник: СС0 Public Domain
Диагностика
Осмотр при подозрении на остеоартроз осуществляет врач-ревматолог, в отдельных случаях может потребоваться консультация других специалистов, например, эндокринолога, хирурга, травматолога-ортопеда или инфекциониста. Диагноз ставится после анализа симптомов, осмотра, рентгенологического исследования и лабораторных тестов.
О возможности наличия артроза говорят:
- наличие характерных симптомов (боль в суставах, которая усиливается при нагрузке, скованность ощущается в основном в вечернее время),
- преклонный возраст пациента.
Дополнительные исследования требуются, чтобы исключить другие заболевания со схожими признаками, например, переломы и ревматоидный артрит.
Лечение
Лечение при остеоартрозе направлено на устранение болевого синдрома, снижение нагрузки на пораженный сустав, сохранение его подвижности и предупреждение прогрессирования патологии. Обычно лечение проводят комплексно и не требуется госпитализация пациента в стационар.
Компоненты комплексного лечения: медикаментозная терапия, местные средства (наружные с анальгетиками и противовоспалительными компонентами и введение лекарств в полость пораженного сустава), физиотерапия, массаж и ЛФК, диетотерапия, хирургическое лечение.
Медикаментозное лечение
Прием лекарственных препаратов при остеоартрозе направлен на устранение боли и нарушений метаболизма в хрящах и костной ткани (табл. 1).
| Таблица 1. Медикаментозное лечение остеоартроза. | |
| Группа препаратов | Особенности использования |
| Парацетамол | Назначают при слабой и умеренной боли без признаков воспаления. Максимальная суточная доза не должна превышать 3 г, разовая – 0,35–0,5 г. Допускается применение препарата длительностью до 2 лет. Нельзя принимать парацетамол при болезнях печени и алкогольной зависимости. |
| Нестероидные противовоспалительные средства (НПВС): диклофенак, ибупрофен, аспирин, индометацин, мелоксикам, нимесулид и др. | Назначают при воспалении суставов в минимально эффективных дозах, коротким курсом (до 14 дней). НПВС способны провоцировать появление эрозий и язв в желудке и повышать риск кровотечений. Опасны сочетания НПВС со стероидными гормонами, средствами для разжижения крови (антикоагулянтами), поскольку повышается риск желудочно-кишечных, носовых, маточных и других кровотечений. Для предупреждения таких осложнений необходимо назначать НПВС в сочетании с препаратами омепразола. Наименьшими рисками кровотечений ЖКТ обладают коксибы (рофекоксиб, целекоксиб). Для лечения только коленных и тазобедренных суставов может использоваться диацереин – НПВС, у которого есть хондропротекторное действие. В отличие от других НПВС, он применяется длительно, но частый побочный эффект препарата в виде диареи требует прекращения лечения. |
| Трамадол | Трамадол – опиоидный анальгетик строгого учета (можно приобрести только по рецепту врача). Назначают при выраженном болевом синдроме, который не устраняется приемом парацетамола и НПВС на протяжении 5–7 дней. Применяется коротким курсом – 5–7 дней. |
| Хондроитин сульфат и глюкозамин | Симптоматические средства замедленного действия. Эффект наступает на 8–12-й неделе лечения. Прием длительный – до 2 лет с перерывами на 2–4 месяца. В отличие от НПВС эти средства более безопасны и лучше переносятся пациентами. |
| Пиаскледин | Препарат для комплексного лечения остеоартроза коленных и тазобедренных суставов на любой стадии. В его составе – соединения авокадо и сои. Пиаскледин активирует выработку собственного коллагена 2 типа, стимулирует регенерацию глюкозамина, хондроитина и блокирует выработку веществ, которые вызывают разрушение хряща. Препарат применяют внутрь в капсулах по 300 мг 1 раз в сутки, длительно. |
Местные средства
Есть 2 основные методики местного лечения: введение препаратов в полость сустава и местное применение дермальных пластырей, мазей, кремов и гелей, которые содержат НПВС.
Наиболее эффективный метод лечения – введение в полость сустава глюкокортикостероидных гормонов. Они применяются только при неэффективности негормональных средств для устранения боли и купировании синовита (выпота в полость сустава). Обезболивающий эффект при внутрисуставном введении стероидов длится от 1 недели до 3 месяцев. Не рекомендуется более 2–3 инъекций в год в полость одного сустава.
Для улучшения выработки синовиальной жидкости, улучшения состояния хрящевой и костной ткани в полость сустава вводят гиалуроновую кислоту и собственную плазму, обогащенную тромбоцитами (РRР-терапия).
Эффект гиалуроновой кислоты объясняется повышением вязкости синовиальной жидкости, питания хряща, удержанием влаги в нем, стимуляцией синтеза коллагена. Нежелательные последствия применения гиалуроновой кислоты – аллергические реакции, инфекционные осложнения, короткий период действия.
Гели полимерного происхождения действуют подобно гиалуроновой кислоте, но влияние их на структуры сустава длится не менее 6–12 месяцев, аллергические реакции не возникают.
РRР-терапия заключается в получении плазмы после центрифугирования венозной крови в количестве 7–10 мл. Плазма (жидкость желтоватого цвета над сгустком крови) набирается в шприц и вводится в полость сустава (3–5 процедур с интервалом в неделю). Эффект связан с тромбоцитарными факторами роста, которые могут способствовать регенерации хряща.
Физиотерапия, массаж, гимнастика
Физиотерапия снижает лекарственную нагрузку на организм пациента, улучшает кровообращение в тканях суставов и уменьшает боль. Наиболее эффективные процедуры:
- электрофорез с НПВС, гидрокортизоном, димексидом, хлоридом кальция;
- импульсные токи низкой частоты (ДДТ);
- электромагнитные поля (УВЧ-терапия, индуктотермия);
- ультразвуковое лечение с гидрокортизоном, НПВС (фонофорез);
- аппликации озокерита, парафина, лечебных грязей;
- ванны радоновые, йодобромные, скипидарные, сульфидные.
Основные противопоказания для физиолечения – новообразования, повышение температуры, эпилепсия, перенесенные инфаркты и инсульты, нарушения сердечного ритма и наличие кардиостимулятора, психозы, заболевания крови и кровотечения, тяжелое состояние пациента.
Нужен ли массаж при остеоартрозе?
Один из источников боли и ограничения движений у пациентов с остеоартрозом – спазм околосуставных мышц. Курс массажа поможет устранить его. Массаж улучшает самочувствие за счет релаксирующего действия и уменьшения боли. Противопоказан при синовите.
Лечебная физкультура
Дозированная физическая нагрузка не реже 3 раз в неделю по 35–40 минут уменьшает боль, препятствует прогрессированию остеоартроза и атрофии околосуставных мышц, устраняет лишний вес (в комплексе с диетой). Лучше, если комплекс упражнений разработает инструктор с учетом локализации и степени остеоартроза. Предпочтительны занятия в воде и плавание, ходьба по ровной поверхности, упражнения на растяжение мышц (при отсутствии синовита).
Важно! Физическую нагрузку на пораженные суставы нужно дозировать, чтобы не вызвать обострение заболевания.
Диета
При остеоартрозе нельзя переедать, злоупотреблять солью, жирной пищей и углеводами.
Добавляйте в рацион продукты, которые содержат желатин для образования коллагена (холодец, желе, домашний мармелад), ягоды и несладкие фрукты, овощи, рыбий жир, нежирные молочные продукты.
Хирургия
При неэффективности комплекса лекарственной и физиотерапии, ЛФК, стойком болевом синдроме и необратимой деформации суставов с ограничением подвижности, пациенту могут предложить операцию по замене сустава (эндопротезирование, рис. 5).
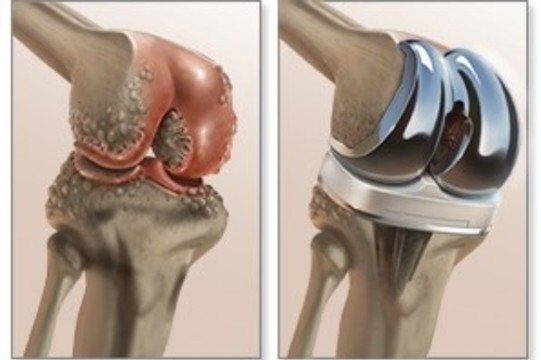 Рисунок 5. Эндопротезирование коленного сустава. Источник
Рисунок 5. Эндопротезирование коленного сустава. Источник
Эффективны ли народные способы лечения?
Народные методы лечения направлены на согревание или охлаждение тканей околосуставного аппарата, снижение отечности, рефлекторное уменьшение боли. Существуют сотни народных рецептов применения горчицы, горького перца, капусты и лопуха, петрушки, меда, скипидара. Однако эффективность этих средств сомнительна.
Прогноз
Остеоартроз – заболевание необратимое и прогрессирующее. Для жизни прогноз благоприятный, а для трудоспособности и дальнейшего самообслуживания – не всегда. На третьей стадии остеоартроза коленных или тазобедренных суставов ограничивается способность к самостоятельному передвижению, возникает необходимость использования дополнительных средств опоры (трости, костылей, ходунков).
Возможные осложнения
Заболевание грозит утратой трудоспособности и инвалидизацией.
Профилактика
Для профилактики развития и прогрессирования остеоартроза нужно следовать рекомендациям врачей. Также важно:
- Поддерживать нормальную массу тела, а при лишнем весе снижать индекс массы тела до 25 и меньше.
- Систематически заниматься физическими упражнениями без чрезмерной нагрузки на пораженные суставы – плавание, упражнения в воде, езда на велосипеде, ходьба, гимнастика в положении сидя и лежа.
- Соблюдать принципы рационального питания.
- Лечить травмы опорно-двигательного аппарата, предупреждать спортивные травмы.
Пациентам с остеоартрозом следует в повседневной жизни использовать ортопедические изделия: стельки, ортезы, наколенники при нестабильности связочного аппарата и для разгрузки пораженных суставов. Обувь нужна не сдавливающая, удобная, на широком низком каблуке.
Заместительная гормональная терапия против остеоартроза
Некоторые специалисты считают, что риск развития остеоартроза у женщин после менопаузы можно снизить с помощью заместительной гормональной терапии.
Целью такой терапии является замена утраченной гормональной функции яичников и предотвращение климактерических расстройств. В настоящее время степень влияния приема эстрогенов на развитие артроза суставов у женщин продолжают исследовать.
Заключение
Остеоартроз – распространенное заболевание, риск развития которого растет с возрастом. Если беспокоят болезненные ощущения в суставах, следует как можно скорее обратиться к врачу. На первых стадиях остеоартроз может почти не вызывать дискомфорта, однако суставы в это время уже начинают разрушаться. Чтобы снизить риск остеоартроза, необходимо следить за весом и рационом.
Источники
- О.Ю. Майко. Оценка эффективности терапии с использованием препарата хондроитина сульфата у больных остеоартрозом в амбулаторных условиях // Лечащий врач. -2019
- Michelle J. Lespasio and all. Hip Osteoarthritis: A Primer // The Permanente Journal. -2018. -№ 22. -С. 17-84. doi: 10.7812/TPP/17-084
- Kimberly Holland. Arthrosis vs. Arthritis: What’s the Difference?// Healthline. -2014
- Беневоленская Л. И., Бржезовский М. М. Эпидемиология ревматических болезней. – М.: Медицина, 1988. – 237 с. – ISBN 5-225-01653-7
Источник
