При кардиогенном отеке легких

Кардиогенный отек легких – это патологическое состояние, которое характеризуется перфузией жидкости из легочных сосудов в интерстициальное пространство и альвеолы. Является следствием острой сердечной недостаточности. На начальном этапе болезни у пациента выявляется акроцианоз, тахикардия, одышка. По мере развития патологии из дыхательных путей начинает выделяться пена белого или розоватого цвета. Определяются признаки гипоксии. Диагноз выставляется на основании клинической картины и анамнестических данных. Лечение включает кислород, пропущенный через 70% этиловый спирт, ИВЛ, наркотические анальгетики, петлевые мочегонные, нитраты. По показаниям применяются кардиотоники, бронхолитики.
Общие сведения
Кардиогенный отек легких (КОЛ) – накопление жидкости в легочных пузырьках или интерстициальном пространстве. Обычно наблюдается у пациентов, имеющих кардиологический анамнез. Возникает в виде преходящего осложнения, купировать которое иногда удается на догоспитальном этапе. Вне зависимости от результатов оказания первой помощи пациент подлежит госпитализации в ОРИТ. Частота встречаемости у мужчин несколько выше, чем у женщин, соотношение – примерно 7:10. Это обусловлено несколько более поздним развитием атеросклероза и коронарной патологии у представительниц женского пола. Кардиогенный ОЛ может отмечаться при сердечной недостаточности любого происхождения, однако чаще диагностируется при ослаблении функции левого желудочка.
Кардиогенный отек легких
Причины
Нарушения в работе сердца возникают при органических изменениях органа, значительном увеличении ОЦК, под действием некардиогенных факторов. Определение первопричины – важный диагностический этап, поскольку от этиологии состояния зависит схема лечения. К числу заболеваний, при которых развивается отек сердечного происхождения, относятся:
- Левожелудочковая недостаточность (ЛН). Является истинным ухудшением сократительной способности сердца, чаще всего становится причиной гидротизации легких. Наблюдается при миокардитах, остром инфаркте миокарда, локализованном в соответствующей зоне, аортальном стенозе, коронарном склерозе, гипертонической болезни, недостаточности аортального клапана, аритмиях различного происхождения, ИБС.
- Увеличение ОЦК. Отмечается при острой почечной недостаточности, на фоне нарушения водного баланса. Жидкость, введенная больному внутривенно или употребленная им через рот, не выводится из организма, формируется КОЛ. Аналогичная ситуация создается при неверно подобранном объеме инфузионной терапии, тиреотоксикозе, анемии, циррозе печени.
- Легочная венозная обструкция. Причина – органические пороки развития венозной системы. Определяется при митральном стенозе, аномальном впадении легочных вен, их гипоплазии, формировании сосудистых мембран, фиброза. Кроме того, данное состояние возникает при наличии послеоперационных рубцов, сдавлении сосуда опухолью средостения.
- Некардиальные причины. Сердечные нарушения и, соответственно, пульмональный отек может стать результатом острого отравления кардиотоксическими ядами, нарушений мозгового кровообращения с поражением зон, отвечающих за работу сердца и сосудистый тонус, травм черепа. Патология нередко является симптомом шока любой этиологии.
Патогенез
Кардиогенный пульмональный отек имеет два механизма развития. При истинной левожелудочковой недостаточности происходит ослабление сократительной способности левого желудочка. Сердце оказывается не в состоянии перекачать всю кровь, поступающую из легочных вен. В последних возникает застой, повышается гидростатическое давление. Второй патогенетический механизм встречается при гипергидратации. Левый желудочек при этом работает нормально, однако его объем оказывается недостаточным для того, чтобы вместить в себя всю поступающую кровь. Дальнейшее развитие процесса не отличается от истинной разновидности ЛН.
Выделяют три этапа формирования КОЛ. На первом наблюдается растяжение крупных легочных сосудов, активное вовлечение в процесс венул и капилляров. Далее жидкость начинает скапливаться в интерстициальном пространстве. Раздражаются J-рецепторы интерстиция, появляется упорный кашель. В определенный момент соединительная ткань легких переполняется жидкостью, которая начинает пропотевать в альвеолы. Происходит вспенивание. Из 100 мл плазмы образуется до полутора литров пены, которая при кашле отделяется наружу через дыхательные пути.
Симптомы
Приступ чаще начинается ночью. Больной просыпается с ощущением удушья, принимает вынужденное полусидячее или сидячее положение с упором руками в кровать. Такая позиция способствует подключению вспомогательной мускулатуры и несколько облегчает дыхание. Возникает кашель, чувство нехватки воздуха, одышка более 25 вдохов в минуту. В легких выслушиваются различимые на расстоянии сухие свистящие хрипы, дыхание жесткое. Тахикардия достигает 100-150 уд/мин. При осмотре выявляется акроцианоз.
Переход интерстициального кардиогенного легочного отека в альвеолярный характеризуется резким ухудшением состояния пациента. Хрипы становятся влажными, крупнопузырчатыми, дыхание клокочущее. При кашле выделяется розоватая или белая пена. Кожа синюшная или мраморного оттенка, покрыта большим количеством холодного липкого пота. Отмечается беспокойство, психомоторное возбуждение, страх смерти, спутанность сознания, головокружение. Пульсовый разрыв между систолическим и диастолическим АД сокращается.
Уровень давления зависит от патогенетического варианта болезни. При истинной недостаточности левого желудочка систолическое АД снижается до показателей менее 90 мм рт. ст. Развивается компенсаторная тахикардия выше 120 ударов в минуту. Гиперволемический вариант протекает с подъемом артериального давления, увеличение ЧСС при этом сохраняется. Возникают сжимающие боли за грудиной, которые могут свидетельствовать о вторичном приступе ИБС, инфаркте миокарда.
Осложнения
Осложнения преимущественно связаны с гипоксией и гиперкапнией. При длительном течении болезни происходит ишемическое поражение клеток головного мозга (инсульт), что в дальнейшем приводит к интеллектуальным и когнитивным расстройствам, соматическим нарушениям. Недостаточное содержание кислорода в крови становится причиной кислородного голодания внутренних органов, что нередко заканчивается частичным или полным прекращением их деятельности. Наиболее опасна ишемия миокарда, которая может завершаться развитием инфаркта, фибрилляции желудочков, асистолии. На фоне кардиогенного отека иногда наблюдается присоединение вторичной инфекции и возникновение пневмонии.
Диагностика
Предварительный диагноз устанавливается бригадой скорой помощи. Дифференциация проводится с отеком легких несердечного происхождения. Определить причину болезни при первом контакте с пациентом затруднительно, поскольку клинические признаки КОЛ и патологии другого генеза практически не отличаются. Критерием постановки диагноза является наличие в анамнезе хронического сердечного заболевания, аритмии. В пользу несердечной причины свидетельствует наличие тиреотоксикоза, эклампсии, сепсиса, массивных ожогов, травм. В стационаре список диагностических мероприятий расширяется, пациенту показаны следующие обследования:
- Физикальное. При аускультации определяются сухие или влажные хрипы, при перкуссии отмечается появление «коробочного» звука. При сохраненном сознании больной занимает вынужденное положение, при психомоторном возбуждении мечется, не отдает себе отчета в происходящем.
- Лабораторное. В крови обнаруживаются признаки гипоксемии и гиперкапнии. SpО2 менее 90%, PaО2 менее 80 мм рт. ст., pH менее 7.35, лактат более 2 ммоль/литр. При гипергидратации уровень ЦВД превышает 12 мм водного столба. Если причиной патологии является инфаркт, в крови увеличиваются концентрации кардиоспецифического тропонина, КФК и КФК МВ.
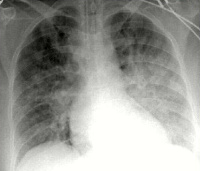
- Инструментальное. На ЭКГ выявляются признаки пароксизмальных нарушений, острого коронарного синдрома, ишемии миокарда (коронарная т-волна, подъем сегмента ST). Рентгенография свидетельствует о снижении пневматизации полей легких по типу снежной бури, при альвеолярной разновидности просматривается затемнение в виде бабочки. На УЗИ сердца определяются признаки гипокинезии левого желудочка.
Лечение кардиогенного отека легких
Терапия на этапе медицинской эвакуации и в стационаре в целом не различается. Вне ЛПУ некоторые методы лечения могут быть проигнорированы из-за отсутствия технической возможности их реализации. Целью первой помощи является устранение клинических проявлений болезни, стабилизация состояния, транспортировка в кардиологическую реанимацию. В медицинском учреждении производят полную ликвидацию пневмонической гипергидратации и вызвавшей ее причины. К числу лечебных методик относятся:
- Оксигенотерапия. При транспортировке осуществляется введение пропущенного через 70% спирт кислорода посредством назальных канюль. В условиях стационара возможен перевод больного на искусственную вентиляцию легких со 100% O2. В качестве пеногасителя используется спирт или тифомсилан. Предпочтительным является инвазивный метод ИВЛ с интубацией трахеи. Вентиляция через маску не применяется в связи с высоким риском аспирации. Для повышения эффективности работы аппарата дыхательные пути очищают от пены с помощью электроотсоса.
- Дегидратация. Для разгрузки малого круга кровообращения и уменьшения ОЦК больной получает петлевые диуретики в высоких дозах. Назначается фуросемид и его аналоги. Использование маннита противопоказано, поскольку вначале он увеличивает поступление жидкости в сосудистое русло, что приводит к усугублению ситуации. По показаниям может быть проведена ультрафильтрация крови с отбором необходимого объема жидкой фракции.
- Анальгезия. Препарат выбора – морфин. Вводится внутривенно под контролем дыхания. Способствует устранению боли и тревожности, расширению сосудов большого круга, уменьшению нагрузки на легочные вены. При выраженном психомоторном возбуждении или болевом синдроме применяется нейролептанальгезия – сочетание наркотического анальгетика с антипсихотическим средством. При САД ниже 90 единиц наркотики и нейротропные препараты противопоказаны.
- Стимуляция сердца. Кардиотонические средства используются только при истинной ЛЖ. Препаратом выбора является дофамин, который подается титрованно через шприц-насос или инфузионную систему с дозатором. Для достижения инотропного эффекта требуются дозы менее 5 мг/кг/час. Для повышения АД дозировки должны превышать указанное значение. Вместо прессорных аминов могут назначаться сердечные гликозиды (коргликон, строфантин).
- Снижение ОПСС. Показаны нитраты (нитроглицерин). Медикаменты этой группы способствуют расширению периферических и коронарных артерий, облегчают работу сердца, способствуют уменьшению притока крови к легким. На этапе транспортировки применяются таблетированные сублингвальные формы, в стационаре выполняется внутривенное введение.
Лечение кардиогенного отека осуществляет врач-реаниматолог. При необходимости пациенту назначают консультации кардиолога или кардиохирурга, терапевта, пульмонолога. Во время пребывания больного в ОРИТ круглосуточно проводят мониторинг АД, ЧСС, ЧДД, SpO2, температуры тела. Ежедневно производят анализы биохимического состава крови, определяют КЩС и электролиты, маркеры острой коронарной патологии, при необходимости измеряют ЦВД.
Прогноз и профилактика
При своевременном начале лечения прогноз благоприятный, кардиогенный ОЛ удается купировать в 95% случаев. Отдаленные перспективы зависят от заболевания, ставшего причиной отека. При отсутствии медицинской помощи больной с высокой степенью вероятности погибает от острого нарушения кровообращения, шока, ишемии головного мозга и сердца. Специфические профилактические мероприятия отсутствуют. Следует своевременно осуществлять диагностику сосудистых и сердечных заболеваний, использовать все существующие возможности их лечения, соблюдать лечебно-охранительный режим, рекомендованный врачом.
Источник
Тяжелое осложнение, часто влекущее за собой летальный исход пациента, – это кардиогенный отек легких. Сам по себе отек не возникает. Он всегда связан с заболеваниями сердца и сосудов, является осложнением одного из них. По данным медицинской статистики, кардиогенный отек легких чаще возникает на фоне развития инфаркта миокарда. В редких случаях провоцирует состояние недостаточность сердечной мышцы, различные аритмии или пороки сердца. Независимо от причины развития, состояние требует немедленного лечения в условиях стационара.
Механизм развития
Развитее кардиогенного отека легких связано с нарушением насосной функции сердечной мышцы. Это происходит под воздействием различных патологий. К ним относят сердечную недостаточность, приобретенные или врожденные пороки сердца, инфаркт миокарда, аритмии. Из-за недостаточного кровообращения в организме происходят застойные процессы. Вследствие этого жидкость из лимфатических сосудов и капилляров начинает проходить сквозь стенки сосудов в легочные альвеолы. Этот процесс в медицине называют выпотом жидкости. Жидкость постепенно вытесняет воздух из легочных тканей, что провоцирует затруднение дыхания. По мере наполнения легких транссудатом дыхание становится невозможным, развивается сильное кислородное голодание всех тканей и органов, наступает смерть.
Причины
Кардиогенный отек легких вызывают сердечные заболевания в стадии декомпенсации. Помимо таких распространенных явлений, как инфаркт миокарда, аритмии, пороки сердца, вызвать патологию могут следующие состояния:
- кардиомиопатии;
- опухоль предсердия;
- эндокардит бактериального происхождения;
- воспалительный процесс аорты;
- миокардит;
- стеноз митрального клапана;
- острая недостаточность левого желудочка сердца;
- кардиосклероз.
Если не проводилось лечение сердечно-сосудистых заболеваний, развитие кардиогенного отека легких возможно при любой патологии. Спровоцировать тяжелое осложнение могут различные внутриутробные нарушения развития, например, дефект межжелудочковых перегородок, коарктация аорты, открытый артериальный проток.

Отек легких с кардиогенным характером всегда развивается на фоне сердечных патологий
К предрасполагающим факторам относят вредные привычки, частые эмоциональные перегрузки, повышение давления, отсутствие лечения сердечных патологий, несоблюдение предписаний врача и другое.
Симптомы
Симптомы отека легких всегда зависят от стадии течения патологии. Переполнение легочных тканей жидкостью происходит постепенно, каждая стадия сопровождается своими проявлениями. Всего выделяют 4 этапа:
- Диспноэтический. Здесь жидкость только начинает поступать в легочную ткань, дыхание пациента становится затрудненным, появляется сухой кашель, сопровождающийся приступами удушья. При прослушивании легких слышны слабовыраженные хрипы.
- Ортопноэтический. Дальнейшее наполнение легкого транссудатом провоцирует переход сухого кашля во влажный, дыхание учащается, появляется слабость, иногда головокружение, бледность кожи.
- Острый клинический этап. На этой стадии в легких скапливается большое количество жидкости, легкое наполняется на 50%, кашель усиливается, появляются слизистые выделения с примесью крови. Свисты и хрипы слышны окружающим, для их диагностики не требуются специальные приборы. Пациент может дышать в вертикальном положении тела, если занять горизонтальную позицию, больной задыхается.
- Тяжелый. Опасное состояние, которое без помощи медиков вызывает смерть. На последней стадии кашель больного имеет интенсивный непрекращающийся характер, появляются кровянистые пенистые выделения изо рта, сильно нарушается дыхание. Такое состояние говорит о том, что легкие переполнены жидкостью и в любой момент больной может захлебнуться.
Помимо стадий и характерных для них признаков, можно выделить такие проявления:
- затруднение, нехватка воздуха, особенно в лежачем положении;
- открытый рот, выпученные глаза;
- паника, страх смерти;
- обильное потоотделение;
- бледность и цианоз кожных покровов, который усиливается с развитием осложнения;
- дискомфорт в области груди при попытке вдохнуть;
- падение артериального давления и пульса.

Скопление жидкости в легочных тканях влечет за собой нарушение дыхания, приступы кашля с кровью
В такой ситуации необходимо как можно скорее вызвать скорую помощь. Даже если подобные приступы уже диагностировались ранее, но проходили самостоятельно, не следует игнорировать опасное состояние.
Важно! Кардиогенный отек легких – это крайне опасное осложнение, избежать смертельного исхода удается не более, чем в 40% случаев.
Отличие кардиогенного отека легких
Перед началом лечения легочного отека важно определить природу патологии. Кроме кардиогенного (сердечного), существует некардиогенный отек. Клиническая картина при этих двух состояниях очень похожа. Без необходимых знаний различить их невозможно. Лечение того или другого состояния начинается только после подтверждения диагноза. При неправильной терапевтической тактике наступает летальный исход.
Критерии, по которым можно отличить кардиогенный отек от некардиогенного:
- кардиогенный отек возникает на фоне сердечных патологий, в то время как второй вариант провоцируют патологии, не связанные с сердечной деятельность;
- кардиогенный отек – это следствие переполнения сосудов и капилляров кровью, развитие застойного процесса. При некардиогенном отеке патология может появиться из-за повреждения самих сосудов, нарушения их целостности;
- отличаются обе патологии характером течения. Некардиогенный отек возникает внезапно, до наступления смерти проходит всего несколько часов. При кардиогенном течение патологии проходит более длительно;
- различия на рентгене заключаются в том, что при кардиогенном отеке сердце увеличено в размере, а в районе легких видна затемненная область посредине. При некардиогенном виде сердце имеет нормальный размер, а области затемнения распределены по всем легким;
- эхокардиография при кардиогенном отеке показывает нарушение функционирования левого желудочка, во втором случае деятельность сердечной мышцы не нарушена;
- давление в легочной артерии при кардиогенном превышает 18 мм.рт.ст, при некардиогенном эти отметки ниже.
Чтобы точно определить характер патологии, необходимо провести обследование в условиях стационара. Только опытный специалист сможет дать оценку состоянию больного, назначить необходимое лечение.
Кто находится в группе риска
У некоторых пациентов риск развития опасного состояния повышается в связи с определенными провоцирующими факторами. К ним относят:
- все сердечные заболевания;
- частые стрессы;
- возраст старше 45 лет;
- вредные привычки, а именно употребление алкоголя, табакокурение.
Вышеописанные состояния не становятся прямой причиной развития отека, но повысить угрозу его возникновения могут.

В группу риска развития сердечного отека легких входят пожилые пациенты с нарушением сердечной деятельности
Классификация
Классифицируется состояние в зависимости от основополагающего фактора. Патология может развиться на фоне недостаточной активности левого желудочка сердца. Это состояние возникает из-за инфаркта миокарда или при коронарной недостаточности. Еще один вид – это кардиогенный отек вследствие перегрузки левого желудочка. Это возникает при недостаточности митрального или аортального клапана. Спровоцировать повышение давления крови в большом круге кровообращения может гипертонический криз. Еще одна причина – наличие в сосудах гематом, тромбов, опухолей.
Возможные осложнения
Вследствие кардиогенного отека легких развивается кислородное голодание всех органов. Гипоксия ведет к неминуемой гибели клеток головного мозга, что без своевременной помощи вызывает смерть. Кроме этого, последствия могут быть следующими:
- нарушения ишемического характера. Кислородное голодание ведет к сбоям в функционировании почек и печени;
- рубцевание легочных тканей, называемое пневмосклерозом;
- кардиогенный шок;
- легочный отек рецидивирующего характера;
- деформация структуры строения альвеол и бронхиол;
- вторичное воспаление легких развивается на фоне нарушения кровообращения.
Важно! Осложнения могут начаться уже через 4–5 минут после развития кардиогенного отека легких, поэтому при появлении признаков патологии действовать следует немедленно.
Диагностика заболевания
Помимо данных, полученных при визуальном осмотре больного, для правильной диагностики необходимы лабораторные исследования. Для этого назначают такие анализы:
- исследование газов крови;
- биохимическое исследование показателей крови;
- исследование мочевины, креатинина, общего белка;
- коагулограмму;
- печеночные пробы и другое.
Электрокардиограмма показывает ишемические нарушения, гипертрофию левого желудочка сердца, аритмии. При ультразвуковом исследовании видны области гипокинезии миокарда, отмечается снижение выброса фракции, увеличение диастолического объема.

Электрокардиограмма и другие методы диагностики помогают поставить правильный диагноз, начать лечение
Рентген грудной клетки показывает расширение границ сердечной мышцы и легочных корней. Поражение чаще видно на снимке в виде затемненного пятна, напоминающего по форме бабочку. Очаговые затемнения диагностируются реже. Для проведения отличительного анализа кардиогенного отека от некардиогенного проводят катетеризацию легочной артерии.
Неотложная помощь пациенту
Правильно оказанная неотложная помощь при кардиогенном отеке легких помогает сохранить жизненно важные функции больного до приезда бригады скорой помощи. При развитии симптомов, характерных для патологии, необходимо выполнить действия в следующем порядке:
- усадить человека в вертикальное положении, ноги и руки должны быть спущены;
- если есть необходимость, удалить изо рта пену и слизь;
- важно обеспечить поступление свежего воздуха в комнату, для этого следует открыть окна, дверь;
- нельзя допускать столпотворения;
- воротник пациента нужно расстегнуть, шею не должно ничего стеснять;
- если человек в сознании, ему необходимо дать таблетку Нитроглицерина, а также Фуросемид.
Осуществляя помощь, нельзя паниковать. Это только усугубит ситуацию, чувство страха передастся пациенту, что негативно скажется на его состоянии.
Методы лечения
Лечение кардиогенного отека легких проводится исключительно в условиях больницы под контролем медицинского персонала. К основным целям терапии относят:
- действия, направленные на устранение ишемии тканей организма, борьбу с осложнениями состояния;
- нормализацию артериального давления в большом и малом круге кровообращения;
- налаживание нормальной деятельности левого желудочка сердца;
- насыщение крови молекулами кислорода.
Лечение при кардиогенном отеке легких носит комплексный характер, его тактика определяется с учетом симптомов у больного и особенностями течения патологии. При развитии сильного болевого синдрома применяется Морфин. Справиться с интенсивным выделением пены с кровью удается с помощью 30% спиртовых ингаляций. При тяжелой гипоксии головного мозга пациента переводят на искусственную ингаляцию легких. Мочеиспускание стимулируют мочегонными препаратами. Усилить насосную функцию сердечной мышцы помогает Нитроглицирин. Для снижения кровяного давления применяют гипотензивные лекарства. При кардиогенном отеке легких, которому не предшествовал инфаркт миокарда, вводят Эуфиллин. Этот препарат назначают для предотвращения спазма бронхов.

Тяжелое состояние больного требует применения кислородной маски
Терапия считается эффективной при достижении такого результата:
- больной может принять лежачее положение без риска удушья;
- прекращаются влажные хрипы в легких;
- дерма пациента и слизистая оболочка приобретает нормальный розовый оттенок;
- прекращается сильный кашель и отделение слизи, пены, крови;
- снижается отдышка, нормализуется дыхание.
Несмотря на срочные и правильные медицинские мероприятия, кардиогенный отек легких нередко вызывает тяжелые последствия и смерть больного. Чтобы предотвратить повтор ситуации, человеку необходимо оставаться в условиях стационара до полного выздоровления.
Медицинские препараты
Купирование острого состояния и восстановление дыхательной функции – это только первый этап лечения. Часто следом за этим развиваются такие осложнения, как вторичная пневмония, пневмофиброз, бронхит, серьезные нарушения со стороны центральной нервной, сердечной, дыхательной системы. Без необходимых медикаментозных средств эти последствия могут спровоцировать смерть. Чтобы поддержать дыхательную систему человека после перенесенного заболевания, назначаются следующие препараты:
- Цифран,
- Нифедипин,
- Диазепам,
- Дофамин,
- Торасемид,
- Таваник,
- Налоксон и другие.
Дозировка и время приема лекарств определяется индивидуально для каждого больного лечащим врачом с учетом состояния человека.
Прогноз для больных
После наступления кардиогенного отека легких прогноз для пациента крайне редко носит благоприятный характер. Выживаемость, по данным различных статистик, составляет от 30 до 50%. При этом отек, спровоцированный инфарктом миокарда, влечет за собой смерть в 90% случаях.
После преодоления опасной патологии у многих людей отмечаются различные нарушения со стороны дыхательной, сердечной, центральной нервной системы. После выздоровления человеку необходимо регулярно посещать врача в течение 12 месяцев, следить за своим питанием, соблюдать другие профилактические мероприятия.

Благоприятный прогноз для больного возможен лишь при своевременно оказанной помощи
Важное условие полного выздоровления – интенсивная терапия болезни, спровоцировавшей отек. Только после устранения первопричины риск повторного приступа сводится практически к нолю.
Важно! Только своевременная диагностика кардиогенного отека легких, правильно подобранная тактика лечения и четкое выполнение всех рекомендаций врача дают благоприятный прогноз для человека.
Меры профилактики
Устранение причин, которые могут спровоцировать отек легких – это и есть профилактика заболевания. Чтобы предотвратить опасное состояние, нужно придерживаться таких правил:
- употреблять здоровую и полезную пищу. В рационе должно быть большое количество минералов, витаминов и других питательных веществ. Важно отказаться от продуктов, повышающих холестерин в крови;
- каждому человеку рекомендуется выполнять зарядку, часто гулять на свежем воздухе;
- отказаться от сигарет, наркотиков и употребления спиртных напитков;
- своевременно лечить сердечно-сосудистые патологии;
- избегать конфликтов и стрессовых ситуаций;
- нормализовать массу тела;
- при работе с вредными веществами нужно строго соблюдать правила безопасности.
Следует помнить, что полностью застраховаться от развития отека легких нельзя. Состояние возникает внезапно, иногда пациент даже не подозревает о проблемах с сердцем или другими органами. Соблюдение профилактики и здорового образа жизни поможет значительно снизить риск опасной патологии. Своевременно оказанная помощь больному с развившимся отеком легких значительно повышает шансы пациента на выживание.
Источник
