Послеоперационный отек на мочевом пузыре

(Клиническое наблюдение).
Камалов А.А., Лопаткин Н.А., Охоботов Д.А., Миркин Я.Б., Охоботов А.А.
(МГУ им. М.В.Ломоносова Первый МГМУ им. И.М.Сеченова)
Чрезпузырная аденомэктомия уже более 50 лет применяется в оперативно-клинической практике врача уролога, тем не менее, несмотря на ее широкую известность и применение, существующий процент осложнений (8-18%) представляет довольно серьезную проблему. Одним из таких осложнений является послеоперационный отек тканей шейки мочевого пузыря, затрудняющий реабилитацию пациента и осложняющий восстановление самостоятельного и адекватного мочеиспускания.
В качестве иллюстрации нам бы хотелось привести клиническое наблюдение у пациента, с выраженным отеком шейки мочевого пузыря, который сохранялся более 5 месяцев:
Пациент С., 77 лет с диагнозом: Аденома предстательной железы. Обструктивный тип мочеиспускания. Дизурия. Кисты правой почки. ИБС: атеросклеротический кардиосклероз. Гипертоническая болезнь 2 ст, риск-4, Язвенная болезнь желудка, ремиссия. Сахарный диабет 2 типа, компенсация. Диабетическая пролиферативная ретинопатия. Пресбиопия. Начальная катаракта. Диабетичекая полиневропатия. Гемангиомы кожи. Эрозивный гастрит.
По данным проведенного предоперационного обследования у пациента:
Предъявлял жалобы на затрудненное учащенное мочеиспускание, закладывание струи мочи.
По УЗИ: Почки расположены типично. Контуры четкие, справа неровные из-за подкапсульных кист. Размеры в продольном срезе 124 х 70 мм правая и 128 х 69 мм левая. Паренхима в среднем сегменте толщиной 21-25 мм с обеих сторон, обычной эхогенности, кортикомедуллярная дифференциация прослеживается. Чашечно-лоханочная система не расширена. Синусы уплотнены за счет линейных параллельных гиперэхогенных структур без акустических теней (стенки сосудов). В правой почке 4 кисты1 типа: интрапаренхиматзно в с/с 51,6 х 48,4 мм и в н/с 19,9 х 19,8 мм, все они округлой формы, с четкими и ровными контурами, тонкой капсулой, отсутствием УЗ-отражений от внутреннего содержимого, анэхогенные, аваскулярные в режиме ЦДК, дающие эффект дистального псевдоусиления УЗ. Конкременты не лоцируются. Паранефральная клетчатка не изменена. Мочевой пузырь обычной формы симметричен, наполнен на 440 мл. отмечается деформация его заднего контура вдающейся гипертрофированной «средней долей» простаты. Стенки умеренно гипертрофированы за счет мышечного слоя, обычной эхогенности, васкуляризация их не усилена. Содержимое пузыря однородное анэхогенное. Внутриполостных образований не выявлено. Проявления дилатации дистальных отделов мочеточников нет. Объем остаточной мочи – 200 мл (после двух микций). Предстательная железа пирамидальной формы за счет значительной «средней доли», вдающейся в пузырь на 44 мм. Визуализация ее неотчетливая, поэтому размеры приблизительны: ширина – 59,3 мм, толщина 72,5 мм, длина 67,5 мм. Объем железы – 152 см. куб. Контуры достаточно ровные, хотя и нечеткие. Эхоструктура с множественными мелкими включениями повышенной эхогенности. Объемные образования в ней в рамках визуализации не выявлены.
ПСА общий 8,95нг/мл, ПСА свободный 1,64 нг/мл, ПСА свободный/общий – 18%.
По данным клинического и биохимического анализов крови: холестерин 5,5 ммоль/л, триглицериды 1,8 ммоль/л, креатинин- 75,6 мкмоль/л, мочевина 5,1 ммоль/л, глюкоза – 10,6 ммоль/л, эритроциты- 3,77, гемоглобин 113 г/л, лейкоциты 9,4 х 10 9/л гематокрит – 31,7.
По данным урофлоуметрии (2 микции): обструктивный абдоминальный тип кривой, скорость максимального потока мочи- 3,7 мл/сек, средняя скорость потока – 1,5 мл/сек, остаточной мочи 200 мл.
Пациент был направлен на оперативное лечение в стационар.
По данным выписки из стационара (8.01.11) пациенту 14.12.10 выполнена чрезпузырная аденомэктомия. Послеоперационный период протекал спокойно. Проводилась антибактериальная терапия (Цефотаксим 1,0 х 2 раза внутримышечно – 10 дней), амикацин 1,5 г внутримышечно однократно). После удаления дренажей самостоятельное мочеиспускание не восстановилось. Отмечалось обильное промокание повязки по свищевому отверстию. 29.12.10 выполнена цистоскопия при которой выявлено выраженное сужение просвета задней уретры за счет вдающихся оставшихся тканей простаты. В связи с этим 30.12.10 выполнена ТУР рубцовых тканей простаты. Результаты гистологического исследования № 1718: доброкачественная гиперплазия простаты. После удаления уретрального катетера восстановлено самостоятельное мочеиспускание удовлетворительной струей. Отверстие пузырного свища ушито вторичными швами. Больной в удовлетворительном состоянии был выписан 8.01.11 под наблюдение уролога по месту жительства. При выписке назначены препараты Флорацид 500 мг х 1 р/сутки 10 дней, Омник 1 капсула х 1 раз в сутки в течение 1 месяца.
Данные амбулаторной карты от 31.01.11: Беспокоят очень частые позывы на мочеиспускание, до 2 раз за ночь, за день до 30 раз. Моча без примеси крови, лейкоциты и бактерии сплошь. Сохраняется неудержание мочи, особенно в вечернее время. Пациент нуждается в продлении больничного листа с 01.02.11 по 14.02.11. назначено: Фромилид 0,5 х 2 р/день – 10 дней, Линекс 1 т х 3 р/день – 10 дней, Омник 0,4 мг 1 т утром, свечи с Кетоналом 0,1 мг 1 св. н/ночь.
Заключение комиссии МСЭ (1.02.11): пациент нетрудоспособен, больничный лист продлен до 21 .02.11.
Данные амбулаторной карты от 14.02.11: беспокоят очень частые позывы на мочеиспускание, ноктурию до 2 раз. Направлен на консультацию в стационар.
Данные амбулаторной карты от 21.02.11: беспокоят очень частые позывы на мочеиспускание, ночью реже, днем через каждые 15-20 минут. Пациент постоянно принимает Омник без особого эффекта. Назначено Цефорал 0,4 – 1т в день – 10 дней. Больничный лист продлен до 03.03.11.
Заключение комиссии МСЭ (22.02.11): Состояние без эффекта. Больничный лист продлен по 3.03.11.
Данные амбулаторной карты от 2.03.11 и заключения комиссии МСЭ: Беспокоят гиперактивные позывы на мочеиспускание. Ходит с памперсом. В посеве мочи выявлен Proteus mirabilis 10х5 кое/мл. Назначен цефтриаксон2,0 вм на 10 дней, свечи Виферон 1 млн ЕД н/ночь – 10 дней, метионин- 0,25 1 тх 3 р/день – 6 дней. В анализе крови: гемоглобин 113 г/л, Эц- 3,77 х 10/12 /л СОЭ-55 мм/ч, тромбоциты – 266 х 10/9/л. Лейкоциты- 9,4 х 10/9/л. Палочкоядерные 4%, сегментоядерные 59%. Остается нетрудоспособным лист нетрудоспособности продлен до 15.03.11.
Данные амбулаторной карты от 14.03.11 и заключения комиссии МСЭ (3 месяца с момента проведения 1 операции): Сохраняются прежние жалобы. Мочеиспускание через каждые 15 минут. По данным амбулаторного обследования: креатинин- 72,6 мкмоль/л, мочевина – 5,9 ммоль/л, холестерин 4,8 ммоль/л, глюкоза- 7,8 ммоль/л. В общем анализе мочи: среда- кислая, белок- 0,27 г/л, лейкоциты- 6-12 в п/з, эритроциты- до 40 в п/з, слизь- много. В общем анализе крови гемоглобин- 135 г/л, эритроциты- 4,57 , СОЭ-11, лейкоциты- 7,1, лимфоциты- 38% моноциты- 6, эозинофилы-1,палочкоядерные-1 %, сегментоядерные- 54%. Положительной динамики нет Направлен на повторную госпитализацию в стационар.
По данным выписки из стационара (18.04.11): Время пребывания в стационаре с 21.03.11 по 18.04.11. Полный диагноз: Хронический интерстициальный цистит. Стрессовое недержание мочи.
При поступлении общее состояние удовлетворительное, пульс- 70 уд/минуту, АД- 130/90 м. РТ.ст., область почек безболезненная, симптом Пастернацкого отрицательный, мочеиспускание болезненное, малыми порциями. Простата резко болезненная, пастозная. При УЗИ: Обе почки обычных размеров и форм, дифференциация на слои сохранена, полости не расширены. Сигналов, подозрительных на конкременты не выявлено. Мочевой пузырь анэхогенный, структура однородная, конкрементов нет. Простата в связи с малым наполнением не визуализируется. Остаточной мочи нет.
Пациенту выполнена уретроцистоскопия: По уретре проведен цистоскоп № 17 Ch, пенильный отдел без особенностей, область сфинктера не изменена, в ложе простаты слизистая бледно-розового цвета. Вход в пузырь под углом 70градусов, шейка ригидная, просвет адекватный. В области шейки определяется буллезный отек слизистой с переходом на область треугольника, устья мочеточников не изменены.
За время нахождения в стационаре было проведено консервативное лечение: физиотерапия, инстилляции мочевого пузыря колларголом, массаж простаты, антибактериальная терапия с учетом чувствительности микрофлоры, Омник, Спазмекс с порложительным эффекто, частота мочеиспусканий снизилась до 12 раз задень, порциями среднего объема. Выписан под наблюдение уролога по месту жительства. Рекомендовано: Спазмекс 10 мгх 3р/день – 3 мес, Омник по 1 т х 1 р/день – 3 мес, Уро-ваксом по 1 х 2 р/день – 1 месяц, курс физиотерапии и повторение курса инстилляций через 1 месяц.
Данные амбулаторной карты от 21.04.11 и заключения комиссии МСЭ: Пациенту в декабре 2010 года произведена одномоментная аденомэктомия , далее в связи с тем, что самостоятельное мочеиспускание не восстановилось 30.12.10 выполнена ТУР рубцовых тканей простаты. После чего восстановилось самостоятельное мочеиспускание. Беспокоят очень частые, каждые 15 минут позывы на мочеиспускание. При позывах не может удержать мочу. Многократно проводились курсы антибактериальной терапии, курсы адреноблокаторов и антимускариновых рецепторов без особого эффекта. Повторная госпитализация в урологическое отделение стационара, во время которой проводились инстилляции колларгола в мочевой пузырь, антибактериальная терапия и физиотерапевтическое лечение. Пациент находится на больничном листе с 13.12.2010 по настоящее время и нуждается в его продолжении. Трудоспособность возможно будет восстановлена.
Данные амбулаторной карты от 25.04.11: Пациенту произведена лазеротерапия на аппарате Матрикс-уролог, в течение 15 минут частота 65. Перенес хорошо.
Данные амбулаторной карты от 26.04.11: Перенес лазеротерапию хорошо. Для лечения больному предложено внутрипузырное введение препарата «Урогиал» с диоксидином 1%-10,0 и 0,5% -5 мл раствора Новокаина. Аллергических реакций не отмечалось. Пациент согласен с предложенной терапией. Выполнена инстилляция, с экспозицией 45 минут после чего позывов не отмечено. Пациент отпущен домой.
Данные амбулаторной карты от 27, 28, 29.04.11: Выполнены сеансы лазеротерапии на Матрикс-уролог.
Данные амбулаторной карты от 04.05.11: Произведена инстилляция Урогиала 50,0 с диоксидином 1%-10,0 и 5,0 2,5% раствора Новокаина. Введение перенес хорошо.
Данные амбулаторной карты от 10.05.11: Состояние улучшилось. Дизурии нет. Беспокоит редкие эпизоды неудержания мочи и позывы на мочеиспускание. Имеется рефлекс на шум и текущую воду. Больничный лист закрыт. Пациент выписан на работу с 11.05.11 года.
В данном клиническом случае у пациента отмечался выраженный отек шейки мочевого пузыря. Традиционная терапия антибиотиками, альфа-адреноблокаторами и препаратами антимускаринового ряда успеха не имела. Клинический эффект был достигнут с помощью инстилляций препарата гиалуроновой кислоты в комбинации с лазеротерапией. По всей видимости, во время первой и повторной операции был значительно поврежден гликозаминогликановый слой слизистой мочевого пузыря, что спровоцировало развитие клинической картины, характерной для интерстициального цистита на фоне сопутствующей инфекции мочевого пузыря. Инстилляция раствора гиалуроновой кислоты в мочевой пузырь закрыла дефект GAG – слоя и устранила химическую гиперстимуляцию нервных окончаний в шейке мочевого пузыря.
Источник
В России на долю рака мочевого пузыря в общей структуре онкологической заболеваемости приходится 2,7 %. Это составляет 21,8 % от всех онкоурологических заболеваний. Рак мочевого пузыря – это заболевание всей слизистой оболочки, склонное к развитию множественных очагов в органе. В Юсуповской больнице диагностику рака мочевого пузыря проводят с помощью современных методов обследования.
При подтверждении диагноза рака проводят комплексное лечение. Опухоль удаляют с помощью трансуретральной резекции мочевого пузыря. Для снижения степени риска развития рецидивов проводят адъювантную внутрипузырную химиотерапию или иммунотерапию. Медицинский персонал осуществляет профессиональный уход за пациентами.
Признаки рака мочевого пузыря
Рак мочевого пузыря на ранней стадии развития патологического процесса проявляется слабо выраженными симптомами. Основными признаками эпителиальных опухолей мочевого пузыря считают гематурию (кровь в моче) и дизурию (расстройство мочеиспускания). Гематурия при раке мочевого пузыря может быть терминальной и тотальной. Иногда гематурия кратковременна, повторяется с многомесячными интервалами. В ряде случаев она длится от нескольких дней до нескольких недель, часто повторяется. При запущенных распадающихся злокачественных опухолях мочевого пузыря кровь может быть в моче постоянно.
Дизурия обусловлена раздражением слизистой мочевого пузыря. Она характеризуется жжением при мочеиспускании, частыми позывами на мочеиспускание. Дизурические расстройства характерны для злокачественных опухолей, располагающихся в области шейки и новообразований с инфильтративным ростом. Мочеиспускание становится затруднённым и болезненным. При прогрессировании опухолевого процесса у пациентов появляются боли в надлобковой области постоянного характера. Боли усиливаются в конце мочеиспускания.
При локализации опухоли в шейке мочевого пузыря боль появляется рано. Экзофитные (растущие наружу) новообразования могут достигать больших размеров, не вызывая болей. Эндофитный (внутрь мочевого пузыря) рост опухолей сопровождается постоянной тупой болью в полости малого таза и над лоном. Если опухоль прорастает в стенку мочевого пузыря и клетчатку, окружающую орган, возникают симптомы тазовой компрессии:
- отёк нижних конечностей и мошонки;
- флебит;
- боль в промежности, крестце, ягодицах, поясничной области, половых органах.
Для того чтобы определить наличие показаний к операции ТУР мочевого пузыря, онкологи Юсуповской больницы проводят комплексное обследование пациентов:
- трансабдоминальное и трансректальное ультразвуковое исследование мочевого пузыря;
- трансуретральную ультрасонография (цистоэндосонографию);
- рентгеновскую компьютерную томографию;
- магнитно-резонансную томографию.
Цистоскопию (осмотр внутренней поверхности мочевого пузыря с помощью аппарата, введенного в орган через уретру) совмещают с лечебно-диагностической трансуретральной резекцией мочевого пузыря. В Юсуповской больнице используют методы ранней диагностики рака мочевого пузыря, основанные на тумор-ассоциированных антигенах и моноклональных антителах, специфичных для переходно-клеточного вида опухоли. Раннее выявление заболевания возможно благодаря использованию врачами клиники онкологии инновационного диагностического метода – фотодинамической диагностики.
Методы диагностики
Диагностика рака мочевого пузыря имеет решающее значение для выбора онкологами Юсуповской больницы метода лечения и оценки дальнейшего прогноза. Лаборанты точно определяют гистологическое строение опухоли, урологи – её локализацию и распространённость опухолевого процесса. Точный диагноз устанавливают на основании результатов клинических, ультразвуковых, рентгенологических, эндоскопических, компьютерных и магниторезонансных, морфологических методов исследования.
Злокачественные опухоли мочевого пузыря могут иметь разнообразные гистологические формы. Наиболее часто встречаются следующие гистологические типы злокачественной опухоли:
- Переходно-клеточный рак – 90%;
- Плоскоклеточный рак – 6-7%;
- Аденокарцинома – 1-2%.
Для диагностики рака мочевого пузыря, выбора наиболее рациональной терапии и оценки прогноза врачи Юсуповской больницы применяют высокоэффективные методы диагностики, такие как:
- Опрос;
- Пальпацию;
- Ультразвуковые, рентгенологические и магниторезонансные исследования;
- Цитологическое исследование мочи или смывов из мочевого пузыря;
- Цистоскопию.
Проводится фотодинамическая диагностика, биопсия с последующим гистологическим исследованием. Часто применяют трансуретральную резекцию (ТУР) мочевого пузыря. Этот метод обладает рядом преимуществ:
- Позволяет удалить опухоль целиком, после чего взять кусочки тканей из основания и убедиться, насколько радикально удалено новообразование;
- Морфолог получает достаточное по объёму количество материала для последующего гистологического исследования;
- На основании гистологического изучения ткани устанавливается степень инвазии.
ТУР биопсия мочевого пузыря производится для определения гистологического строения опухоли. С целью раннего повторного цистоскопического осмотра мочевого пузыря с биопсией из места предшествовавшей резекции или удаления невыявленных опухолей применяют так называемую «second look TUR».
Ни эндоскопическое исследование в белом свете, ни рандомная биопсия, ни цитологическое исследование не обладают способностью точно определить характер опухолевого процесса при поверхностном раке мочевого пузыря. Они не позволяют распознать в полном объёме все новообразования или же предоставить информацию о поражении стенки мочевого пузыря, лимфатической или сосудистой инвазии. По этой причине пациентам, у которых врачи Юсуповской больницы подозревают рак мочевого пузыря, проводят оптическую диагностику опухолей с использованием производных протопорфирина IX (PPIX), 5-аминолевулиновой кислоты. Их применяют для получения эффекта флюоресценции. Фотодинамическую диагностику под контролем глаза и с использованием эндокамеры.
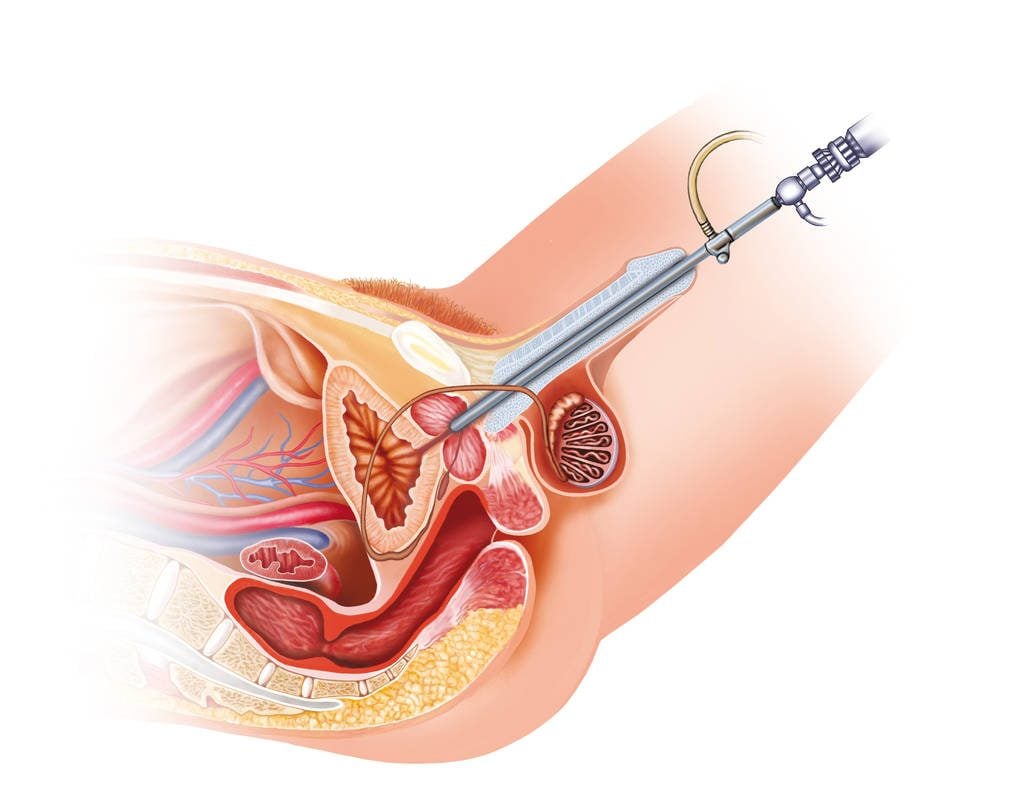
Трансуретральная резекция
Один из методов хирургического лечения рака мочевого пузыря – трансуретральная резекция. При поверхностном раке мочевого пузыря ТУР является «золотым стандартом». Операция обеспечивает подтверждение диагноза, адекватность резекции и возможность минимального по объему вмешательства.
Идеальная ТУР мочевого пузыря означает полное удаление видимого новообразования с резекцией окружающей здоровой слизистой оболочки на расстоянии 1 см от опухоли, последующим удалением мышечного слоя мочевого пузыря, который прилежит к новообразованию. Это малоинвазивное оперативное вмешательство.
Существенным недостатком трансуретральной резекции является то обстоятельство, что опухоль в процессе операции подвергается фрагментации. Атипичные клетки могут обсеменять раневую поверхность. Таким образом, ТУР – это единственная в онкологии операция, которая, не соответствует онкологическим принципам абластики.
Разработаны методики трансуретральной резекции опухолей единым блоком. Это позволяет иметь в препарате все слои стенки мочевого пузыря для адекватного патоморфологического исследования. Урологи применяют различные методики оперативных вмешательств на мочевом пузыре, которые отличаются технологическим обеспечением:
- Монополярную или биполярную резекцию;
- Лазер;
- Водоструйный гибридный нож.
Ограничением для выполнения ТУР является размер новообразования до 23-30 мм. Опухоль большего размера невозможно эвакуировать из мочевого пузыря. При локализации опухоли вне пределов задней стенки мочевого пузыря существенно возрастает риск неконтролируемого прободения стенки органа.
Преимущества ТУР
Трансуретральная резекция мочевого пузыря – высокотехнологичная эндовидеоскопическая операция. Оперативное вмешательство не требует разрезов снаружи, онкологи Юсуповской больницы выполняют его с помощью эндоскопа. ТУР обладает следующими преимуществами перед открытой резекцией:
- незначительная травматизация тканей;
- небольшая кровопотеря во время операции;
- минимальный риск инфекционных осложнений;
- быстрое и лёгкое восстановление с низкой вероятностью развития послеоперационных осложнений;
- отсутствие вероятности раскрытия шва.
Показания и противопоказания
Основными показаниями к проведению ТУР являются:
- диагностика и лечение новообразований мочевого пузыря;
- биопсия тканей органа;
- доброкачественная гиперплазия простаты;
- интенсивное проявление аденомы предстательной железы;
- частое ночное мочеиспускание;
- сложности с выводом мочи из организма;
- кровотечения из мочевыводящего канала.
Онкологи Юсуповской больницы не проводят ТУР при обострении хронических заболеваний выделительной и сердечно-сосудистой системы, сахарном диабете, при заболеваниях суставов таза, ограничивающих операционное поле. Пожилой возраст для проведения операции ТУР не является противопоказанием.
При опухолях мочевого пузыря ТУР необходима для определения степени злокачественности, стадии опухолевого процесса, выявления прогностических факторов опухоли (локализация, количество, размер, стадия) и эффективного удаления новообразования. Резекция особо эффективна при экзофитных опухолях, которые растут в просвет мочевого пузыря.
Тур при раке мочевого пузыря онкологи Юсуповской больницы проводят при условиях если:
- раковая опухоль поразила только слизистую оболочку, мышцы не затронуты;
- размеры новообразования не превышают 5 см;
- отсутствуют метастазы в лимфоузлах;
- уретра и сфинктер мочевого пузыря не поражены опухолью.
Подготовка к операции
Трансуретральная резекция мочевого пузыря (ТУР) – операция на мочевом пузыре, перед выполнением которой онкологи Юсуповской больницы проводят специальную подготовку. За 3-10 дней до эндовидеоскопии пациенты сдают лабораторные анализы и проходят инструментальные исследования. Им регистрируют электрокардиограмму и делают рентгенографию грудной клетки.
Перед операцией ТУР пациента консультирует терапевт и анестезиолог. Врачи оценивают общее состояние пациента, наличие хронических заболеваний и возможные риски операции. Анестезиолог подбирает вид обезболивания. Вечером перед резекцией пациенту ставят очистительную клизму и очищают операционное поле от волос. В этот период нельзя принимать пищу и пить. Утром перед операцией пациенту вводят антибиотики для профилактики инфекционного заражения и отправляют на каталке в операционную.
Оперативное вмешательство
Операцию проводят под внутривенным наркозом или спинальной (эпидуральной) анестезией.
Хирург вводит через мочеиспускательный канал в мочевой пузырь резектоскоп или операционный цистоскоп. Мочевой пузырь заполняет стерильным физиологическим раствором для того, чтобы у врача был обзор для осмотра состояния мочевого пузыря и выполнения основного этапа операции. При использовании лазерной техники или электрокоагуляции одновременно с иссечением новообразования происходит «прижигание» кровеносных сосудиков, что останавливает кровотечение. После окончания оперативного вмешательства цистоскоп (резектоскоп) извлекается из мочевого пузыря. Вместо него уролог вводит уретральный катетер.
Во время ТУР мочевого пузыря может развиться кровотечение из кровеносного сосуда или прободение стенки мочевого пузыря. Они требуют проведения дополнительного оперативного вмешательства. После ТУР мочевого пузыря послеоперационный период может осложниться кровотечением, развитием инфекционного процесс, блокированием мочеиспускательного канала сгустком крови.
Сразу после операции ТУР шейки мочевого пузыря пациента перевозят в палату. Медицинская сестра осуществляет проверку катетера, который установлен с целью вымывания крови из мочевого пузыря, измеряет артериальное давление и считает пульс. Срок госпитализации длится около трёх дней. Перед выпиской катетер удаляют и назначают дату визита к врачу. Врачи рекомендуют пациенту в течение нескольких первых недель не поднимать тяжёлые предметы и не водить автомобиль.
В послеоперационном периоде после трансуретральной резекции пациенту назначают антибиотики и обезболивающие препараты. При необходимости дополнительно проводят адъювантную терапию. Пациентам рекомендуют обильное питьё, чтобы «промывать» мочевой пузырь естественным путём.
Послеоперационный период
Послеоперационный период после трансуретральной резекции мочевого пузыря в большинстве случае протекает без осложнений. Иногда пациенты сталкиваются со следующими проблемами:
- кровотечение из раневой поверхности;
- кровь в моче;
- острая задержка мочи;
- инфекционные осложнения (цистит, пиелонефрит).
Кровь в моче после ТУР мочевого пузыря появляется у многих пациентов. С мочой могут выделяться кровяные сгустки. Это нарушение проходит самостоятельно через 2-4 дня после операции. Если кровь в моче после ТУР сохраняется долго, это указывает на развитие серьёзных осложнений.
Многие пациенты сталкиваются с такой проблемой, как боли после ТУР мочевого пузыря. В первую очередь, дискомфорт связан с недавним хирургическим вмешательством, в процессе которого был забор тканей для биопсии или осуществлялось удаление выявленных новообразований. После операции боли носят временный характер. Врачи при выраженном болевом синдроме назначают анальгетики, которые делают период восстановления более комфортным.
Иногда пациентов беспокоит частое мочеиспускание после ТУР операции. Когда нормализуется мочеиспускание, зависит от многих факторов. Прежде всего, должен нормализоваться тонус мочевого пузыря.
Кровотечение после трансуретральной резекции мочевого пузыря носит временный характер и проходит самостоятельно в течение нескольких дней после операции. Если кровотечение интенсивное, проводят промывание мочевого пузыря. Медицинский персонал клиники онкологии обеспечивает пациентам после ТУР профессиональный уход.
После выписки из больницы пациенту рекомендуют ограничить физические нагрузки в течение 2-3 недель и не проявлять сексуальной активности. Во время дефекации не нужно напрягаться. При необходимости стоит принимать слабительные препараты.

Диета
Диета после операции на мочевом пузыре ТУР позволяет пациенту быстрее восстановиться. В течение первых нескольких дней после трансуретральной резекции пациенту проводят внутривенное вливание питательных элементов. Пить воду можно со второго дня. Пациенту для нормализации опорожнения мочевого пузыря назначают питьевую диету. В этот период из рациона необходимо исключить следующие продукты:
- жареное и жирное;
- солёное и пряное;
- наваристые бульоны;
- сдобную выпечку;
- продукты с искусственными добавками и консервантами;
- алкогольные и газированные напитки.
Как только восстановится перистальтика кишечника, в рацион добавляют диетические обезжиренные блюда. Питание должно быть дробным. Разрешены бульоны с перетертым мясом, рыбой, овощами. Можно кушать разваренные каши, отварное мясо и паровые котлеты. В меню должны быть некислые свежие ягоды, фрукты и овощи. Со второй недели можно вернуться к обычному рациону.
Чтобы пройти обследование и лечение с помощью ТУР мочевого пузыря, записывайтесь на приём к урологу-онкологу по телефону.
Источник
