После стентирования отекла рука

Дорогие друзья. Этот текст мы написали специально для наших пациентов после ангиопластики и стентирования коронарных артерий. Надеемся, что Вы найдете здесь ответы на основные вопросы.
4 совета пациентам после стентирования
Стентами мы восстанавливаем кровоток по артериям. Но не вылечиваем ишемическую болезнь сердца. Все теперь зависит от правильного медикаментозного лечения и Вашего образа жизни. Что самое важное?
- Прием дезагрегантов (препараты, снижающие риск тромбозов и «разжижающие кровь»): аспирин, плавикс, брилинта, эффиент. Схема зависит от многих факторов. Главное: мы просим Вас никогда самостоятельно не отменять дезагреганты в первый год после стентирования. Это грозит тромбозом стента- жизнеопасным осложнением! Старайтесь никогда не пропускать прием этих препаратов. Временная отмена возможна только по согласованию с лечащим врачом и, как правило, сопровождается «переводом на другой препарат».
- Снижение «вредного» холестерина» – холестерина ЛПНП (липопротеидов низкой плотности). Именно от уровня вредного холестерина зависит прогрессирование Вашего заболевания. По современным стандартам его уровень должен быть ниже 1.5 ммоль/л. Для абсолютного большинства наших пациентов такой уровень достигается высокими дозами статинов (Аторвастатин от 40 мг, Розувастатин от 20 мг). Мы убедительно просим Вас не отказываться от статинов и не снижать их дозы из-за «риска для печени», «чрезмерного снижения холестерина» и т.д. Мы каждый день видим плачевные результаты недостаточной терапии статинами. Непереносимость статинов возникает у 2-3 % пациентов. У кардиологов КардиоКлиники большой опыт работы с такими больными, и мы обязательно найдем решение для Вас.
- Курение. Сколько бы лет Вы не курили — нужно бросать. Большинство наших пациентов курят 30 лет и больше. Тем не менее, бросив курить, Вы значительно снизите риск инфаркта миокарда и повторных вмешательств на сосудах сердца. Лучше прибавьте немного веса, но останьтесь живым.
- Наблюдение у кардиолога. Наблюдаться у врача обязательно, первый раз в течение месяца после стентирования, затем можно и 1 раз в год. Врач проконтролирует липидограмму, артериальное давление, пульс, выполняет нагрузочную пробу, чтобы определить Ваше состояние.
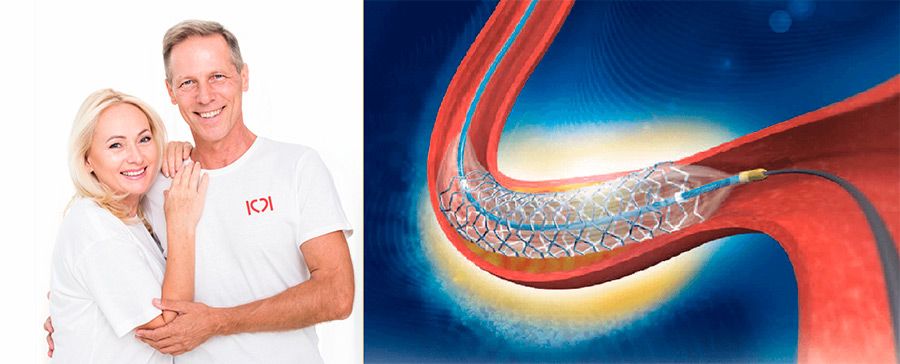
Ответы на частые вопросы:
?
Какой «срок службы» у стентов?
Не ограничен. Важный период- первые 12 месяцев, пока стент «врастает» в стенку артерии. Риск рестеноза в первый год в «покрытых» стентах, которые мы используем, не выше 1-2%. Дальше все зависит от правильного лечения, прежде всего от приема статинов. Сужения в стенте, которые возникают через 2 года и позже, почти всегда связаны с новыми холестериновыми бляшками.
?
Какую нагрузку я могу себе давать?
Практически любую. Если мы не планируем дальнейшего стентирования, то считаем кровоснабжение миокарда достаточным. А значит и ограничений в физической нагрузке у Вас нет. Вы можете жить полноценной жизнью: бег, бассейн, силовые тренировки не противопоказаны начиная со следующего дня после выписки из стационара. Часто для того, чтобы убедиться в качестве выполненной операции, мы проводим нагрузочный тест- стресс-эхокардиографию. Почти всегда ее можно выполнять в первые дни после операции. Тест покажет не только есть ли признаки ишемии (нехватки крови сердцу), но и адекватность медикаментозной терапии.
?
Есть ли какие-то ограничения после стентирования?
Единственная «проблема» после стентирования- инактивированные нашими препаратами тромбоциты. То есть Ваша кровь первый год — очень «жидкая». Поэтому мы просим избегать травмоопасных видов спорта и отложить плановые хирургические операции. Кроме того, мы просим принимать препараты для защиты слизистой желудка, чтобы снизить риск кровотечений. При любых вопросах, связанных с возможной отменой или уменьшением дозы наших препаратов — обязательная консультация кардиолога, хотя бы звонок в Клинику.
Можно в умеренных количествах- до 100 г крепкого алкоголя или 250-300 г вина. Все, что больше — риск сгущения крови и подъема давления.
?
Мне нужно принимать препараты до конца жизни?
Да. Через год мы, скорее всего, отменим часть антитромботиков, но основные препараты (статины, аспирин, гипотензивные препараты) нужно будет принимать всегда.
?
Могу ли я проходить через рамки металлоискателя, летать на самолете, выполнять МРТ?
Да, без всяких ограничений. Коронарные стенты очень тонкие и не создадут никаких проблем в этих ситуациях.
?
Какие регулярные анализы/ процедуры нужны после стентирования?
Анализ крови на липидограмму, контроль давления, пульса — первый раз через месяц после операции, затем – 1 раз в год.
?
Какие симптомы должны заставить обратиться к врачу экстренно?
Очень важно обратиться к врачу если Вы наблюдаете: 1. возобновление стенокардии, т.е. кратковременная тяжесть или дискомфорт в груди/шее/нижней челюсти, возникающий при физической нагрузке. 2. Любые непонятные боли в груди или внезапная одышка. 3. Кровотечение.
?
Как ухаживать за местом пункции на руке?
Специальных процедур не требуется, мойте руку с мылом. При возникновении воспаления, инфекции — обратитесь в Клинику, мы разберемся.
?
Как связаться в экстренном случае?
Позвонить в Клинику в любое время (телефон реанимации работает круглосуточно). Лечащий врач или заведующий отделением рентгенхирургии свяжутся с Вами.
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Стентирование сосудов сердца считается одной из самых надежных операций, позволяющих восстановить кровоток в стенозированном сосуде. Это в свою очередь положительно влияет на работу не только самого сердца, но и других органов, которые вместе с током крови получают кислород и питательные вещества, необходимые для их нормального функционирования.
Главным преимуществом метода коронарного стентирования считается малотравматичность операции. Ведь для ее проведения не требуется делать разрезы в грудной клетке и оголять сердце, что считается очень опасным с высоким риском летальных исходов. Да и период восстановления после той же операции шунтирования намного дольше, плюс ко всему протекает он тяжелее.
Малоинвазивная процедура стентирования редко имеет негативные последствия. Летальность таких операций находится в пределах 1-1,5%, что считается низким показателем, а риск развития осложнений редко превышает 2% (чаще всего речь идет о сосудистых осложнениях). Понятно, что наличие патологий, перечисленных в пункте, описывающем относительные противопоказания к операции, несколько ухудшает прогноз, в результате чего увеличивается количество летальных исходов и вероятность развития осложнений.
Риск летального исхода увеличивается, если операцию проводят при инфаркте миокарда в сочетании с кардиогенным шоком или речь идет о тандемном стенозе, увеличивающем сложность и время проведения операции.
Как мы упомянули, осложнения стентирования коронарных сосудов случаются редко, но о них все равно нужно знать. Некоторые из них могут возникнуть уже в ближайшие дни и недели после операции, другие напоминают о себе спустя полгода и более. Ранние послеоперационные осложнения с учетом того, что операции проводятся даже у людей с серьезными патологиями здоровья, возникают у 3-4 пациентов из 100.
Какие же ближайшие осложнения коронарного стентирования могут быть диагностированы у прооперированных больных ли во время проведения операции:
- повреждение сосуда во время установки стента, внутреннее кровотечение,
- сердечный приступ,
- инсульт,
- аллергические реакции или реакции непереносимости, возникающие в ответ на введение контраста,
- образование гематомы в месте прокола тканей бедра или руки, вызванной кровоизлиянием из поврежденной артерии,
- серьезные кровотечения из раны, которые обычно диагностируются в случае нарушения свертываемости крови или при несоблюдении требования об ограничении физической активности,
- сбои в работе ЦНС и почек из-за нарушения мозгового или почечного кровообращения,
- инфицирование раны и проникновение инфекции в кровоток,
- тромбоз сосудов («голый» стент создает неровности на стенке сосуда, в результате чего тромбы могут активно налипать на него, правда этот процесс можно предупредить, если использовать каркас с лекарственным покрытием).
Вероятность подобных осложнений повышается в следующих случаях:
- наличие у пациента аллергических реакций в анамнезе,
- нарушение обмена веществ (сахарный диабет, ожирение),
- проблемы со свертываемостью крови,
- недавно перенесенные тяжелые заболевания легких и сердца (пневмония, приступ аритмии, инфаркт и т.п.),
- патологии почек,
- пожилой возраст,
- вредные привычки, например, курение.
Отдаленным осложнением, которого не удается полностью избежать даже применяя инновационный метод стентирования, является рестеноз коронарных артерий спустя приблизительно полгода после операции (а иногда и значительно раньше). Рестенозом называют повторное уменьшение просвета сосудов, в результате чего нарушается кровообращение в них.
Рестеноз может развиваться по 3 причинам:
- тромбообразование (стенты с лекарственным покрытием решают эту проблему),
- спадение просвета сосуда (осложнение, свойственное баллонной ангиопластике, но введение стента создает устойчивый каркас и не позволяет стенкам сосуда выгибаться внутрь, изменяя форму сосуда),
- гиперплазия или разрастание эпителиальных тканей интимы (внутренняя оболочка) коронарных сосудов.
Последняя причина как раз и обуславливает рестеноз внутри стента. При этом ни один из методов решения проблемы на сегодняшний день не дает положительного результата, позволяющего уменьшить риск развития подобного осложнения, который по статистике составляет порядка 20-40%.
Факторами риска развития рестеноза врачи называют:
- наследственную предрасположенность к усиленной пролиферации тканей сосудов,
- нарушения обмена веществ, например, сахарный диабет,
- большой размер стенозированного участка,
- несоответствие размера стента и параметров поврежденного участка сосуда (при срочных операциях у врача нет возможности точно подобрать подходящий стент, поэтому используют имеющиеся в наличии).
Про проведении коронарного стентирования врачи могут использовать различные виды стентов:
- изделия на основе металла без покрытия (BMS -наиболее простой и древний вид стентов, которые не защищают от тормбообразования в месте постановки каркаса и рестеноза при повышенной пролиферативной активности неоинтимы),
- изделия, наружная часть которых, прилегающая к стенкам сосудов покрыта лекарственными веществами, препятствующими пролиферации клеток (DES – модернизированный стент, препятствующий гиперплазии интимы, но не уменьшающий риск тромбозов),
- биоинженерные изделия (ВES – стенты, покрытие которых содержит антитела, препятствующие образованию тромбов в раннем и позднем периоде после операции),
- биодеградируемые (разлагающиеся внутри сосуда) изделия (BVS – стенты с лекарственным покрытием, блокирующим разрастание соединительной ткани внутри сосуда),
- изделия с двойным лекарственным покрытием (DТS – самая новая модель стента, заметно снижающая риск развития тромбоза и пролиферативных реакций).
Исследования показали, что применение стентов с лекарственным покрытием снижает вероятность ранних и отдаленных осложнений примерно на 20-25%. Благодаря таким изделиям коронарное стентирование на сегодня считается наиболее эффективным методом восстановления проходимости сосудов сердца.
 [1], [2], [3], [4], [5], [6], [7], [8]
[1], [2], [3], [4], [5], [6], [7], [8]
Источник
Медицина предлагает такой метод лечения ишемической болезни сердца, как стентирование артерий организма. Это помогает сохранить жизнь и улучшить ее качество сотням тысяч больных.
Иногда в течение года после операции у больного снова проявляются сужение сосудов и признаки стенокардии. Это состояние называется рестеноз, ситуация требует повторного лечения.
Определение и причины возникновения
Рестеноз коронарных артерий после стентирования – вторичное сужение сосуда в той же области, где ранее был установлен стент.
Причины возникновения вторичного сужения могут быть различны. В большинстве случаев это излишнее разрастание внутренних тканей сосудистой оболочки в зоне хирургического восстановления нормального просвета. Такую реакцию организм дает на внедрение чужеродного предмета (стента). Это специальные медицинские конструкции, которые имплантируют в артерии с целью предупреждения их сужения. В результате нормализуется кровообращение, функционирование органов улучшается, негативные симптомы исчезают.
Рестеноз относят к одному из осложнений после стентирования. Часто процесс возникает в первые 90 дней после имплантации, реже – после 180, но иногда срок составляет 12 месяцев. Если в первый год патология не возникла, вероятность ее появления в дальнейшем снижается.

Симптомы и лечение рестеноза
Наличие рестеноза предполагают в случае проявления симптомов, которые ранее и послужили причиной проведения имплантации. Рестеноз коронарных артерий после стентирования, симптомы:
- болевые ощущения в груди;
- одышка;
- приступы стенокардии;
- общая слабость, снижение работоспособности;
- отечность;
- головокружения;
- обморочные состояния.
Больные отмечают, что после улучшения, наблюдающегося после процедуры, негативные признаки патологии вернулись. Но иногда симптомы могут не проявляться явно, диагноз выставляют после планового обследования. Подтвердить рестеноз можно с помощью ангиографических исследований, например, часто проводится агиография сердечной мышцы.
Лицу, которому диагностирован рестеноз, назначается повторная процедура стентирования. В старый стент устанавливается новый. То есть лечение осложнения проводится исключительно хирургическим путем.
Когда требуется повторное стентирование
Больных, перенесших стентирование, волнует вопрос, как долго работа медицинских конструкций будет эффективна и возможна ли повторная имплантация. Большинство из тех, кто перенес процедуру, не сталкиваются с осложнениями и живут всю жизнь с вставленной конструкцией.
Ведь все их изготавливают из специальных материалов, которые способны выполнять свою функцию в течение десятилетий. Дело в том, что со временем стент обрастает клетками эндотелия, становясь с тканью стенок артерии одним целым.
Но прецеденты рестеноза все-таки случаются. Это происходит, если конструкция установлена в месте значительной протяженности сужения артерии или около большой склеротической бляшки. В целях предотвращения осложнения активно используются конструкции, покрытые лекарственным средством, которое, после вживления, высвобождается в течение нескольких недель.
Фармакологический препарат предупреждает излишний рост внутренних оболочек (интимы) артерий и замедляет рост склеротических бляшек. Выбор той или иной конструкции определяется специалистом на основании анализов, данных диагностических обследований и, при наличии, сопутствующих хронических недугов.
Вероятность развития осложнения снижает немедикаментозное лечение:
- регулярные посильные физические нагрузки;
- отказ от никотина;
- сбалансированное питание;
- соблюдение режима работы и сна.
Причиной ухудшения становится не сужение в области установленной конструкции, а прогресс атеросклероза в иных артериях, при этом развивается выраженный стеноз.
Если после проведения вживления, у больного возобновились приступы стенокардии либо снизилась толерантность к физическим нагрузкам, следует незамедлительно обратиться к специалисту, чтобы он назначил обследования.
Обычно это нагрузочная проба и ЭХОКГ. В случае подтверждения ишемии, человеку назначают повторную коронароангиография. Ее результаты позволят определить, какие именно сосуды поражены. Если все-таки присутствует рестеноз, то избавиться от него можно двумя способами:
- Расширить конструкцию, введя в нее воздушный баллончик.
- Ввести внутрь старой конструкции новый стент.
Если же выявлены стенозы в иных, ранее здоровых артериях, то проводится их первичное стентирование.
Как предотвратить операцию?
На вероятность риска развития осложнения заметное влияние оказывает материал, из которого изготовлен стент. Установлено, что в большинстве случаев рестеноз возникает при имплантировании металлических конструкций.
Значительный прогресс в развитии и производстве современного медицинского инструментария и лекарственных средств привел к тому, что были созданы новые стены с лекарственным покрытием. Их использование минимизирует вероятность возникновения вторичного сужения артерий. К минусам можно отнести лишь цены. Эти стенты гораздо дороже голометаллических.
Также риск повторного сужения снижается, если больной после операции строго соблюдает все предписания своего врача. Обычно они заключаются в следующем:
- Прием лекарств, способствующих разжижению крови;
- Прием препаратов, контролирующих уровень «плохого» холестерина;
- Прием антитромботических средств.
Пациент должен регулярно проходить профилактические обследования и посещать кардиолога в указанные сроки.

Исследования рестенозов
Случается, что установленные медицинские конструкции иногда перестают действовать из-за тромбозов. Он может возникнуть и в тех зонах, где удаление тромбов проводилось без установки стентов (баллонная ангиопластика).
Предсказать, каков риск проявления осложнения в том или ином случае, невозможно. Однако установлено, что вероятность выше, если имплантация конструкций проводилась в артериях малого диаметра либо присутствует значительное атеросклеротическое повреждение.
Риску подвержены лица, страдающие сахарным диабетом. Указанной категории больных рекомендуется устанавливать только конструкции с лекарственным покрытием. Их же применяют в любых других сложных случаях.
Исследования показали, что при использовании конструкций, покрытых лекарством, частота проявления рестеноза значительно снижается и составляет всего 1%, тогда как при введении голометаллических доходит до 6%.
Однако и в этом случае количество развития осложнения можно снизить, все зависит от того, насколько рационально используются стенты и как сам пациент относится к соблюдению предписаний специалиста в период сразу после вживления и в дальнейшей жизни.
Жизнь после вживления стента
После операции больной должен поменять свой привычный образ жизни.
Диета
Правильное питание – часть лечения и профилактики. Не все соблюдают специальную диету, что приводит к рестенозу. Основа гипохолестериновой диетотерапии – снижение калорийности еды и ограничение животного жира.
Следует свести к минимуму употребление сала, субпродуктов, жирного мяса, колбасы и полуфабрикатов. Сыр, сметану, жирное молоко, сливочное масло рекомендуется есть в малых количествах. В основе рациона будут сырые овощи, морская капуста, птица, нежирный кефир, фрукты, каши, растительное масло, вареная рыба, ржаной хлеб.
Работа
Срок возврата к работе зависит от состояния лица, перенесшего операцию. Зачастую работники умственного труда могут приступать к труду сразу, а те, чья деятельность связана с физическими нагрузками, несколько позже. Срок составляет не более 30-60 дней.
После вживления конструкции самочувствие всех категорий пациентов заметно улучшается, поэтому речь о получении инвалидности речь идет крайне редко.
Вредные привычки
После стентирования запрещается не только курить, но и находится продолжительное время рядом с курящим человеком. Каждый вид курения крайне негативно влияет на состояние артерий и сердечной мышцы. Даже одна сигарета повышает давление примерно на 20 минут. Риск развития рестеноза у курящего пациента увеличивается более, чем на 60%.
Рекомендуется изменить отношение к употреблению алкоголя. Разрешается выпивать не более 1-2 бокалов натурального красного вина в месяц.
Физические упражнения
Это важное условие жизни после вживления конструкции. Упражнения помогут быстрее восстановить работоспособность и вернуться к привычной жизни. Важно, чтобы нагрузки не вызывали сильного напряжения, утомления. Рекомендована пешая ходьба, плавание, езда на велосипеде, ежедневная зарядка.
Важно! Интенсивность и количество физических упражнений должен установить врач. Недостаток нагрузки не принесет пользы, а чрезмерные занятия ухудшат состояние человека.
Повторное сужение артерий – осложнение, которое требует проведения операции. Чтобы минимизировать риски, надо отдать предпочтение стентам и придерживаться рекомендаций кардиолога.

Автор:
Федорова Людмила
Пульмонолог, иммунолог, терапевт
Источник
