Плацентарная ткань с отеком
Плацента – это важнейший орган перинатального периода. С одной стороны, она надежно защищает малыша в утробе, препятствует негативному воздействию окружающей среды. С другой — обеспечивает взаимосвязь организмов матери и ребенка. Отек плаценты крайне опасная патология, как для женщины, так и для плода.
Причины
Утолщение стенок детского места серьезная и опасная патология. Может быть спровоцирован рядом причин.
Наиболее распространёнными факторами являются:
- отрицательный резус-фактор у беременной женщины и положительный у плода. Такая ситуация носит название резус-конфликта;
- наличие инфекционных процессов в организме матери, таких как сифилис, токсоплазмоз и др;
- сахарный диабет на сроке больше 20 недель;
- наличие острых респираторных инфекций и вируса гриппа;
- развитие многоплодной беременности;
- инфекция плаценты;
- проявление симптоматики позднего токсикоза после 34 недели;
- внутриутробное заражение плода разнообразными инфекциями;
- неправильная работа почек и выделительной системы матери;
- лишний вес;
- дистрофия будущей матери.
Внешние и скрытые отеки
Отек – это скопление жидкости в каком-либо участке организма. Бывают 2 видов:
- внешние;
- скрытые.
Внешние отеки легко диагностируются визуально. К ним относятся отеки ног, пальцев рук и ног, кистей.
Скрытые увидеть практически невозможно. Одним из симптоматических признаков, который может сигнализировать о наличии проблемы является быстрый набор массы тела.
Опасность:
- нарушение процесса кровообращения;
- развитие гипоксии у плода;
- замедление темпов внутриутробного питания плода;
- провоцирует развитие гестоза на поздних сроках;
- внутриутробная задержка развития.
Отек плаценты относится к скрытой форме данной патологии и считается очень опасным для мамы и малыша.
Симптомы
Сопровождается следующими симптомами:
- изменяется характер шевелений ребенка в утробе, они становятся менее активными и могут прекращаться на продолжительное время;
- сердечный ритм ребенка замедляется;
- формирование плацентарной недостаточности;
- у плода диагностируется гипоксия;
- внутриутробная задержка развития ребенка и отставание в показателях нормы.
Внимание! На первых этапах патологию диагностировать невозможно, т.к. она протекает бессимптомно. Первые признаки появляются на поздних сроках беременности.
При обнаружении одного или нескольких симптоматических признаков необходимо как можно скорее обратиться к врачу, который ведет беременность.
Он назначит дополнительное обследование и при подозрении на отек плаценты скажет, что делать дальше.
Диагностика
Для того чтобы своевременно диагностировать данную патологию течения беременности необходимо регулярно проходить плановый контроль у врача и сдавать анализы.
Методы диагностики:
- ультразвуковое исследование;
- допплерография;
- кардиотокография;
- анализ крови на определение концентрации сахара в крови;
- общее клиническое исследование крови;
- биохимическое исследование крови;
- анализы на скрытые инфекции;
- общее клиническое исследование мочи;
- гинекологический мазок из влагалища и уретры;
- гормональное исследование крови.
При прохождении планового ультразвукового исследования врач обязательно определяет толщину плаценты и состояние кровеносных сосудах.
Малейшее отклонение показателей от нормы станет причиной дополнительного обследования.
Кардиотокография помогает определить особенности сердечных сокращений плода и установить нарушения ритма.
Клинические исследования биологических жидкостей дают возможность определить изменения состояния организма беременной женщины.
Лечение
Терапии данной патологии направленно на нормализацию плацентарного кровообращения. Это необходимо для восстановления нормального питания ребенка в утробе матери.
Продолжительность и особенности лечения определяет врач после комплексного обследования беременной женщины.
Оно может быть разнообразным и зависит от причины, которая спровоцировала развития данной патологии.
Если в анамнезе диагностирован резу-конфликт, то используется метод внутриутробного переливания красных кровяных телец – эритроцитов. Эту процедуру проводят через артерии пуповины.
Если отек сформировался на фоне сахарного диабета матери, то терапия будет направлена на нормализацию концентрации сахара в крови женщины.
При диагностировании в организме патологических процессов инфекционной или воспалительной природы, то беременной женщине врач назначает лечение антибиотиками, которые разрешены к употреблению в период вынашивания ребенка.
Патология сформировавшаяся на фоне нарушения процессов метаболизма лечится нормализацией кровообращения и обменных процессов в организме.
Независимо от фактора, спровоцировавшего отек плаценты будущей маме рекомендовано снизить потребление поваренной соли. Исследованиями доказано, что она способствует задержке жидкости в тканях организма.
Помимо этого, женщине могут быть назначены диуретические препараты и дополнительным прием аскорбиновой кислоты.
Иногда беременность протекает с осложнениями. Одним из вариантов патологического течения перинатального периода является отек плаценты.
Это серьезное и опасное осложнение, которое может негативно сказываться на внутриутробном развитии ребенка.
Своевременное обнаружение тревожно симптоматики и обращение к врачу поможет вовремя диагностировать патология и предпринять необходимые меры.
Соблюдение профилактических рекомендации и ведение здорового образа жизни значительно снижает вероятность возникновения данного осложнения беременности.
Интересное видео: что такое плацента
Источник

Отек плаценты вызван рядом заболеваний. Патологическое развитие детского места может привести к внутриутробной гипоксии плода, преждевременным родам. Плацента образуется на время беременности. Она развивается главным образом из хориона и оболочки матки. Ее развитие продолжается до 4 месяцев. Сквозь ткани плаценты происходит обмен необходимыми веществами, поступление кислорода от матери к плоду. Отек плаценты во время беременности возникает по причине воспалительных процессов.
Основные функции детского места
- Обмен кислорода, который поступает из крови беременной и попадает в тело плода, возвращается углекислым газом.
- Обогащение питанием плода, вывод веществ обмена.
- Защитные функции.
- Эндокринная секреция.
Развитие и рост плаценты происходит вместе с плодом. По патологическим изменениям можно судить о нарушениях её функций, которые способны привести к тяжёлым последствиям. Отек плаценты проходит на фоне инфекционных, вирусных заболеваний, при сахарном диабете, резус-конфликте, гестозе и других проблемах. В группе риска находятся беременные с представленными ниже патологиями.
Отек при резус-конфликте
Конфликт резус-фактора возможен, только если мать имеет отрицательный резус, а плод положительный фактор крови. При этом происходит отек плаценты, а в тяжёлых случаях развивается отёчный синдром новорождённого.
Отек при сахарном диабете
Отёчность плаценты при сахарном диабете наблюдается с 20-25 недели беременности. Исследуют кровоток в плаценте и у плода. Изменения детского места характеризуются увеличением массы, утолщением органа.
Отек при сифилисе и токсоплазмозе
Поражение плаценты характеризуется отеком, разрастанием клеток ткани. Она увеличивается в размерах, развиваются гиперпластические процессы, то есть происходит разрастание эпителия в плацентарных клетках.
Токсоплазмоз – это паразитарное заболевание. При хроническом течении он практически не опасен для плода. В случае заражения токсоплазмозом в период беременности плацента увеличивается в размерах и напоминает отечность при гемолитическом заболевании. При микроскопическом исследовании наблюдают воспаление стенок сосудов.
Внешние и скрытые отеки
Физиологические отеки появляются на поздних сроках гестации. Они могут быть нормальными или патологическими. Нормальные отеки не представляют опасности для здоровья. Скрытые отеки являются первым признаком развития гестоза, что может привести к угрозе жизни матери и плода. Гестоз вызывает отёчность плаценты, повышается артериальное давление, обнаруживается белок в моче, образовываются кальцинаты. Скрытые отеки провоцируют увеличение недельного веса на 300 г.
На что влияет толщина детского места
Размеры плаценты оказывают влияние на развитие плода, являясь одним из критериев диагностики здоровья ребёнка и матери. Определяют толщину после 4 месяца беременности на ультразвуковом исследовании. Размер плаценты в нормальном состоянии соответствует количеству недель плюс 1,5–2 мм в среднем. Увеличение толщины происходит до 36 неделе и составляет к этому времени 35,6 мм.
Отек плаценты увеличивает размер и толщину органа. Такое состояние может вызвать причины, которые способствуют внутриутробному патологическому развитию плода.
Симптомы отека
На начальной стадии развития утолщение или гиперплазия проходит бессимптомно. Определить симптомы начального этапа патологического процесса можно только с помощью ультразвукового обследования.
На более поздних гестационных сроках ощущаются изменения в шевелении плода. Измеряются показатели сердцебиения, частота сокращений и тоны сердца. При утолщении плаценты данные соответствуют брадикардии (снижение сердечных сокращений) или тахикардии (учащение). Это говорит о снижении поступления кислорода плоду.
Развивается плацентарная недостаточность. Снижаются функции плаценты, что приводит к гипоксии, ВУЗР (внутриутробная задержка развития). Гиперплазия вызывает причины отечности плаценты, нарушается гормональный фон, появляется опасность преждевременных родов.
Диагностика
Так как симптомы патологического утолщения плаценты отсутствуют, то требуется постоянное наблюдение и прохождение перинатальной диагностики.
— Ультразвуковое исследование определяет толщину плаценты на начальных сроках беременности. При доплерографии начиная с 18 недели исследуется кровоток сосудов, артерии пуповины, кровообращение в плаценте.
— Кардиотокографическое исследование показывает частоту сердечных сокращений плода, силу мышечного сокращения матки.
— Когда есть подозрение на гиперплазию, то необходимо сдать анализы крови на уровень сахара, общий, биохимический, тесты torch и rpr. Обязательно сдают анализ мочи на белок и мазок для исследования генитальной флоры.
— Проводят анализ гормональной активности плаценты.
Лечение
При отёчной плаценте назначают терапию для улучшения функционирования плацентарной ткани, а также нормального развития плода.
— При сахарном диабете проводят этиологическое лечение, направленное на уменьшения содержания сахара в крови.
— Во время инфекционных и вирусных заболеваниях подбираются антибиотики щадящего действия.
— Назначение препаратов, улучшающих кровообращение, способствует ускорению обменных процессов, повышению венозного оттока, увеличению уровня кислорода, профилактике плацентарной недостаточности.
— При обнаружении внутренних отёков рекомендуют бессолевую диету. Назначение рутина, аскорбиновой кислоты укрепляет стенки сосудов. Травяные мочегонные средства слабого действия помогают справиться с физиологическими отеками.
Отечность плаценты достаточно серьёзное заболевание, симптомы которого не определяются в начальных стадиях гестации. Чтобы свести к минимуму риски патологического развития, рекомендуется своевременное обследование и лечение сопутствующих болезней для профилактики изменения внутриутробного развития плода.
Источник — информации.
Источник
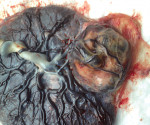
Хориоангиома плаценты — это сосудистая плацентарная опухоль, происходящая из тканей зародыша. Обычно протекает бессимптомно. Может проявляться многоводием, признаками фетальной гипоксии. Диагностируется с помощью УЗИ, допплерографии маточного кровотока. Рекомендован мониторинг состояния плода с использованием фетометрии, КТГ, фонокардиографии, эхокардиографии. Для лечения применяют производные индолилуксусной кислоты, токолитики, ангиопротекторы, мембраностабилизаторы, противогипоксические средства, разгрузочный амниоцентез, внутриматочную внутриутробную гемотрансфузию, методы деваскуляризации опухоли. При наличии больших хориоангиом плаценты показано кесарево сечение.
Общие сведения
Хориоангиома (гемангиома, гамартома) плаценты — наиболее распространенная доброкачественная неоплазия плацентарной ткани, которая встречается с частотой 0,2-139 случаев на 10 000 родов. Однако при более тщательном морфологическом исследовании последа характерные патогистологические изменения обнаруживают не менее чем в 1% материалов.
Хориоангиомы плаценты представляют собой нетрофобластические опухоли, которые состоят из множества капилляров, образованных на 2-3 неделе гестационного срока из примитивной хориальной мезенхимы. Обычно плацентарные гемангиомы выявляют на 19-36 неделях беременности. Актуальность своевременной диагностики заболевания обусловлена высоким риском гипотрофии плода и его антенатальной гибели при гиперваскуляризированных опухолях размерами больше 50 мм.
Хориоангиома плаценты
Причины
Этиология формирования гамартом плацентарной ткани на сегодняшний день окончательно не установлена, что связано с небольшим количеством клинических случаев заболевания. На основании тщательного анализа статистических данных специалисты в сфере акушерства и гинекологии выделили три возможные причины, с которыми чаще ассоциируется хориоангиоматоз:
- Хромосомные аномалии. Подтверждением роли генетических факторов и врожденных пороков развития служит увеличение частоты патологии в 4-6 раз при наличии единственной артерии пуповины, гемангиом кожи плода. Хориоангиомы часто сочетаются с болезнью Эдвардса, врожденными пороками сердца, сосудистыми аномалиями, гидроцефалией.
- Осложнения беременности. Вероятной причиной образования гамартомы плаценты может служить изосерологическая несовместимость крови матери и ребенка. В пользу этой теории свидетельствует более частое выявление разрастания сосудов при Rh-конфликтах. Факторами риска также служат многоплодная беременность, внутриутробное инфицирование плода.
- Экстрагенитальная патология. Пациентки с диагностированной хориоангиомой чаще других беременных страдают сахарным диабетом. Опухолевый процесс, вероятно, вызывается характерными для эндокринопатии микроциркуляторными нарушениями. Повреждение сосудов никотином может провоцировать образование плацентарных гемангиом у женщин с никотиновой зависимостью.
Патогенез
Хориоангиома плаценты образована капиллярами плода, разросшимися внутри хорионических ворсинок. Пусковой фактор усиленного ангиогенеза пока неизвестен. Патогенез расстройств, выявляемых при крупных сосудистых опухолях, обусловлен особенностями распределения кровотока в разветвленном капиллярном русле гемангиомы. Депонирование крови хориоангиомой приводит к недостаточному получению питательных веществ и кислорода плодом. «Вихревой» кровоток в извитых сосудах крови может спровоцировать возникновение дефицита ряда свертывающих факторов и нарушения в системе гемостаза. Образование артериовенозных шунтов в больших плацентарных гемангиомах сопровождается увеличением венозного возврата к сердцу ребенка и усилением сердечного выброса. В ряде случаев гемодинамические нарушения потенцируют фетальную анемию. Течение опухолевого процесса доброкачественное. Гамартомы плаценты не метастазируют в другие органы.
Классификация
Систематизация вариантов хориоангиом плаценты основана на учете особенностей их гистологического строения, соотношения стромы и сосудистых элементов. Хотя зачастую состав опухоли является смешанным, на основе ведущего компонента оправдано выделять три гистологических типа плацентарных гемангиом, которые отличаются вероятностью развития опасных для ребенка осложнений и степенью выраженности симптомов:
- Низкодифференцированные солидные образования. В структуре неоплазии преобладают клеточные элементы с низкой степенью дифференциации. Степень развитости сосудистого компонента может быть разной. Клиническая симптоматика обычно отсутствует.
- Ангиобластические хориоангиомы. Опухоли с преобладанием ангиоматоза – наиболее распространенные и опасные. Для них характерна разветвленная сосудистая сеть и артериовенозные шунты. Фетальные потери при таких гемангиомах достигают 30%.
- Дегенеративные опухоли. Новообразование обычно является солидным и отличается низкой степенью васкуляризации. За счет дегенеративных изменений внутри хориоангиомы и по ее периферии формируются бессосудистые полости. Протекает бессимптомно.
Симптомы хориоангиомы плаценты
При небольших новообразованиях нарушения в работе фетоплацентарного комплекса минимальны или отсутствуют. Беременная обычно не предъявляет каких-либо жалоб на субъективное ухудшение состояния. Выраженность клинической симптоматики при плацентарных хориоангиомах напрямую связана с размером сосудистой неоплазии. По данным исследований, в 14-33% случаях заболевания отмечается многоводие, которое внешне проявляется увеличением объема живота больше гестационного срока. При возникновении осложнений со стороны плода женщина может отмечать сначала учащение его шевелений, а затем урежение вплоть до замирания.
Осложнения
Осложненное течение хориоангиоматоза обычно отмечается при сосудистых образованиях ангиобластического типа размерами более 50,0 мм. Артериовенозное шунтирование приводит к развитию фетальной анемии, тромбоцитопении, гипопротеинемии, кардиомегалии, сердечной и печеночной недостаточности. При выраженных метаболических нарушениях возможна задержка развития плода, а в тяжелых случаях — его антенатальная гибель. У беременных с хориоангиомой плаценты повышен риск невынашивания беременности, возникновения гипотонических и коагулопатических кровотечений после родов. В четыре раза чаще, чем в целом по популяции, отмечается преждевременная отслойка плаценты и преэклампсия.
Диагностика
В большинстве случаев низкодифференцированные и дегенеративные плацентарные гемангиомы небольших размеров становятся находкой во время планового УЗИ-скрининга беременности. Диагностический поиск при подозрении на хориоангиому плаценты направлен на обнаружение опухоли и оценку состояния ребенка. Наиболее информативными для постановки диагноза являются:
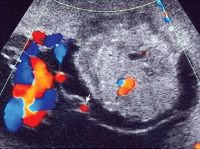
- УЗИ плаценты. На плодовой поверхности плацентарной ткани возле места отхождения пуповины выявляются единичные кистозные или солидные образования с четкими границами (хорошо выраженной капсулой либо псевдокапсулой). Иногда хориоангиомы бывают множественными, размещаются на плодных оболочках, сосудистой ножке, в толще плаценты.
- Допплерография маточно-плацентарного кровотока. Исследование назначают для определения степени васкуляризации и моделирования структуры сосудистого русла хориоангиомы. С его помощью можно обнаружить связь кровоснабжения опухоли с сосудами пуповины. Для большей информативности метод дополняют цветовым допплеровским картированием.
- Дополнительные методы диагностики. В качестве методов, позволяющих объективно оценить состояние ребенка, рекомендованы кардиотокография, фетометрия, фонокардиография плода. При проведении фетальной эхокардиографии можно выявить возможную кардиомегалию. В послеродовом периоде диагноз хориоангиомы подтверждается гистологически.
Дифференциальная диагностика
Для разграничения хориоангиом и других патологий назначают консультации онколога, маммолога, гематолога. Заболевание дифференцируют с:
- тератомами плаценты;
- метастазами в плацентарную ткань злокачественных опухолей матери (меланом, лимфом, сарком, рака молочных желез, новообразований яичников) и ребенка (нейробластомы, гигантского пигментного невуса);
- частичным пузырным заносом;
- хориокарциномой;
- субмукозными миомами матки;
- ретроплацентарными гематомами.
Лечение хориоангиомы плаценты
Выбор тактики ведения беременности и метода родоразрешения при выявлении в плаценте гамартомы зависит от размеров новообразования, его локализации, выраженности патологических симптомов, наличия осложнений. При обнаружении небольшой плацентарной гемангиомы, которая никак не проявляется клинически, рекомендован УЗИ-контроль в динамике для наблюдения за скоростью роста опухоли.
Консервативная терапия
Пациенткам с ангиобластическими хориоангиомами и наличием клинических признаков заболевания показана медикаментозная и инвазивная терапия, основными задачами которых являются:
- Уменьшение многоводия. По наблюдениям акушеров-гинекологов, назначение индометацина оказывает положительный эффект при значительном увеличении объема околоплодных вод, способном спровоцировать преждевременные роды. В некоторых случаях для пролонгации беременности до безопасного для ребенка срока применяют серийный разгрузочный амниоцентез.
- Лечение последствий фетоплацентарной недостаточности. При отсутствии показаний для срочного родоразрешения для улучшения питания ребенка используют ангиопротекторы и токолитики, улучшающие маточно-плацентарный кровоток. Устойчивость тканей плода к гипоксии повышают противогипоксические препараты и мембраностабилизаторы.
- Коррекция тяжелой фетальной анемии. Чтобы улучшить гематологические показатели ребенка при их значительном снижении, применяют современные методики внутриутробного переливания крови. При этом выполняют прокол передней стенки живота беременной и матки, в пунктированную пуповинную вену вводят отмытые донорские эритроциты.
Хирургическое лечение
Быстрый рост хориоангиомы во II и начале III триместра беременности останавливают с помощью введения в опухолевую ткань чистого этилового спирта или эмболизации ее сосудов под УЗ-контролем. Внутриопухолевый кровоток можно уменьшить или полностью прекратить в ходе фетоскопической электро- или лазерной коагуляции сосудов.
Родоразрешение
Вопрос о родоразрешении при неосложненном течении заболевания решается на 36-37 неделе. Большинству пациенток показаны естественные роды. При обнаружении большой плацентарной хориоангиомы, формировании множественных жидкостных образований на поверхности плаценты, значительной васкуляризации и наличии артериовенозного шунта показано досрочное кесарево сечение. Нарастание признаков гипотрофии плода, отслойка плаценты, появление других угрожающих ребенку осложнений служит показанием для экстренного родоразрешения.
Прогноз и профилактика
При небольших солидных и дегенеративных плацентарных гемангиомах прогноз благоприятный. Своевременная диагностика, адекватное сопровождение беременности и родов при ангиобластических хориоангиомах плаценты позволяет снизить риск перинатальной заболеваемости и смертности. Первичная профилактика заболевания не предложена. План мероприятий по вторичной профилактике включает раннюю постановку на учет в женской консультации и соблюдение сроков проведения УЗИ-мониторинга беременности, особенно при наличии предрасполагающих факторов (сахарного диабета, курения, многоплодной беременности в анамнезе).
Источник
