Перифокальный отек в желудке
Отек желудка – это состояние, при котором слизистая переполняется кровью, набухает и меняет цвет (краснеет). По-другому называется гиперемией. Чаще всего является следствием развития воспалительных процессов. Но может быть вызван и другими факторами, например, несбалансированным питанием. Отек затрагивает строму желудка и слизистую. Обнаружить его можно по характерным симптомам и при эндоскопическом обследовании, которое назначают при подозрении на различные заболевания желудка.
Причины и признаки болезни

Чаще всего отечность слизистой оболочки желудка является следствием развития внутренних заболеваний. Обычно это одна из форм гастрита. Но есть и другие: язвенная болезнь, дуоденит, бульбит.
Также можно выделить ряд факторов, которые могут спровоцировать покраснение и отеки:
- повреждение поверхностей органа острыми предметами;
- несбалансированное питание;
- инфекционные заболевания, например, корь и скарлатина;
- наличие в микрофлоре желудка бактерий хеликобактер пилори;
- нарушения в работе почек;
- затянувшаяся депрессия;
- частые стрессовые ситуации.
Еще одной причиной отека желудка по праву считается появление опухолей. Примечательно, что касается это как доброкачественных, так и злокачественных новообразований.
Клиническая картина патологии напрямую зависит от вызвавшей ее причины. Если, к примеру, это опухоль желудка, симптомы могут быть такими:
- постоянная усталость;
- отсутствие желания что-либо делать;
- отсутствие аппетита;
- плохое настроение и даже депрессия;
- бледность кожных покровов;
- похудение;
- анемия.

Отечность вследствие гастрита проявляется в нескольких состояниях:
- боль в органах желудочно-кишечного тракта утром после пробуждения и через пару часов после приема пищи;
- кисловатая отрыжка и изжога, вызванные переизбытком соляной кислоты;
- плохой аппетит;
- нарушения в работе кишечника, в частности, запоры и понос.
Из общих симптомов отека желудка можно выделить:
- тошноту;
- рвоту;
- проблемы с мочеиспусканием;
- сильную сонливость;
- отек лица, рук и ног;
- учащенное сердцебиение;
- нарушения координации движения.
Больной часто ощущает тяжесть, распирание и вздутие. При отсутствии лечения кожа становится бледной и сухой, а на языке появляется налет белого цвета.
Диагностика и методы лечения
В случае с отеком и гиперемией слизистой желудка лечение назначается только после выявления причины и полного обследования организма.
Обследование

Диагностику проводит гастроэнтеролог. Для начала он осматривает и опрашивает больного, выясняя насколько выражены симптомы. После назначается ряд диагностических процедур. Какие именно это будут процедуры, зависит от причины болезни. Это могут быть:
- гастроскопия;
- рентген поджелудочного тракта;
- УЗИ органов брюшной полости;
- биопсия тканей;
- компьютерная томография.
По результатам вышеописанных процедур врач составляет план дальнейших действий.
Лекарственные препараты
Как и диагностика, выбор медикаментозных средств зависит от причины заболевания и его тяжести:
- Антибактериальные препараты. Помогают в борьбе с инфекциями.
- Антациды. Нейтрализуют соляную кислоты, вызывающую раздражение.
- Блокаторы рецепторов гистамина.
- Препараты, стимулирующие работу желудка.
- Ингибиторы протонного насоса. Уменьшают выработку соляной кислоты.
Также показан прием ферментов, которые благотворно влияют на работу желудочно-кишечного тракта в целом.
Хирургическое вмешательство

Операцию проводят, если причиной отечности стала злокачественная опухоль. В таких случаях делают полную или частичную резекцию (удаление) желудка. При распространении опухоли на соседние органы придется удалять и их.
После хирургического вмешательства показано проведение химио- и лучевой терапии, которые предотвратят появление метастазов. Для восстановления организма по окончании всех процедур больному назначают прием витаминных комплексов.
Народные методы
Средства народной медицины можно применять только после консультации с врачом. Как и обычные лекарства, они имеют свои побочные эффекты и противопоказания.
Есть несколько действенных рецептов:
- 3 ст.л. аптечной ромашки залить 750 мл горячей воды. Настаивать в термосе. Пить по 1 стакану 3 раза в день. Это средство помогает справиться с болью.
- Уменьшить воспаление можно с помощью спиртовой настойки календулы. Разовая доза равна 50 каплям (развести в 250 мл теплой воды).
- Устранить тошноту поможет облепиховый отвар. Для его приготовления 6 ст.л. ягод (свежие или сухие) нужно залить 1 л горячей воды. Довести до кипения и варить 5 мин. Процедить, используя марлю. Принимать в течение дня. По желанию добавить мед.
Для того, чтобы нормализовать состояние слизистой оболочки желудка, нужно принимать прополис. Разовая доза равна 9 г (пить по утрам). Курс лечения длится месяц.
Профилактика отека желудка

Предупредить развитие отечности желудка можно несколькими способами:
- Отводить достаточное количество времени для отдыха и сна.
- Следить за соблюдением правил гигиены.
- Регулярно делать хотя бы простую зарядку.
- Каждый год проходить медосмотр с целью своевременного выявления патологических процессов.
- Защитить себя от стрессов.
Немаловажную роль в профилактике играет и правильное питание. Из меню нужно убрать все продукты, которые раздражают слизистую желудка. Их можно заменить ягодами и фруктами, сгущенным молоком и сливками, рисом и гречкой, нежирными сортами рыбы и мяса.
Осложнения и последствия
Неприятные последствия отека, покраснения и воспаления слизистой желудка развиваются при отсутствии лечения. Чаще всего встречаются:
- язвенная болезнь;
- рак желудка;
- внутреннее кровотечение;
- панкреатит;
- полипоз;
- железодефицитная анемия;
- болезнь Менетрие (переразвитие слизистой);
- холецистит.
Также при такой патологии заметно ухудшается состояние волос, кожи и ногтей. Чтобы избежать таких осложнений, необходимо прислушиваться к организму и обращаться к врачу при первом же недомогании.
Итак, в большинстве случаев отек желудка является следствием развития различных заболеваний желудочно-кишечного тракта. Именно поэтому при появлении характерных для него симптомов нужно пройти обследование и начать лечение.
( 1 оценка, среднее 5 из 5 )
Источник
Периферические отеки
Периферические отеки могут возникать по разным причинам, начиная от побочного действия лекарств, заканчивая сердечной или почечной патологией. Симптом не возникает сам по себе, а часто указывает на серьезное заболевание.
Отечность определяется визуально и пальпаторно – после надавливание остается ямка (как видно на фото).
 Наиболее часто периферические отеки развиваются в области голеней и стоп
Наиболее часто периферические отеки развиваются в области голеней и стоп
Периферические отеки – что это такое?
Отек периферических тканей возникает из-за накопления воды в подкожной клетчатке. Это не отдельная патология, а следствие какого-либо заболевания.
В основном отечность локализуется на ногах, в области голеней и стоп. Реже наблюдается другая локализация:
- лицо;
- шея;
- поясница;
- верхние конечности.
Механизм развития может быть разным, в связи с чем выделяют несколько разновидностей отеков:
- Гидростатические. Задержка жидкости возникает вследствие повышения гидростатического давления.
- Гипопротеинемические. Развиваются из-за низкого уровня белков в крови.
- Воспалительные. Их причиной является повышение проницаемости стенки капилляров.
Возможные причины
Существует несколько причин, по которым развиваются периферические отеки. Все они разделяются на системные и местные.
К наиболее частым системным причинам относится патология сердца, почек, печени, щитовидной железы, к местным – тромбоз глубоких вен, хроническая венозная недостаточность.
Читайте также:
8 симптомов почечной недостаточности
Тромбоз глубоких вен: 8 симптомов, сигнализирующих об опасности
5 симптомов, при которых необходимо обратиться к эндокринологу
Симптомы
На что важно обращать внимание при возникновении отечности:
- Скорость развития. Если симптомы развились резко, в течение трех суток – скорее всего причина заключается в тромбозе глубоких вен. При остальных патологиях симптомы прогрессируют медленнее.
- Локализация. Поражение только одной конечности указывает на местную причину (например, тромбоз или лимфатический отек). При сердечной недостаточности чаще возникает отечность ног, при почечной – лица.
- Болезненность. Чаще всего отечная зона безболезненна, но при тромбозе присутствует выраженная боль в пораженной конечности.
- Время суток, когда симптом выражен сильнее. Если отечность проходит после ночного отдыха, это указывает на венозную недостаточность.
- Состояние кожных покровов. При лимфатическом отеке кожа над зоной поражения уплотнена, при венозной недостаточности – коричневого цвета. В остальных случаях кожа не меняется.
Жидкость может накапливаться не только в периферических тканях, но и в полостях организма:
- в брюшной полости (асцит);
- в грудной полости (гидроторакс);
- в полости перикарда (гидроперикард).
Часто наблюдаются и другие симптомы, указывающие на первичное заболевание. Например, боль в сердце и одышка при сердечной недостаточности, уменьшение выделения мочи при поражении почек и т. д.
Диагностика
Периферические отеки – это повод обратиться за медицинской помощью. Врач проведет тщательное обследование: пальпацию отеков, аускультацию сердца и легких, перкуссию печени.
При необходимости назначаются дополнительные анализы, которые помогут выявить причину патологического процесса.
Как лечить патологию
Основное направление лечения – устранение причины.
Конкретные медикаментозные препараты назначает врач, самолечение в этом случае может только навредить.
Вне зависимости от причины необходимо откорректировать питание:
- Уменьшить потребление соли.
- Ограничить потребление молочного и соленого, особенно перед сном.
- Основу рациона должны составлять овощи, фрукты и белки.
Симптоматическое лечение заключается в назначении диуретиков – препаратов, которые стимулируют выведение жидкости. Назначается Фуросемид, Торасемид, Гипотиазид, Спиронолактон.
Профилактика заключается в прохождении медицинских осмотров, своевременном лечении заболеваний, соблюдении диеты.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Источник
Соавтор: Сотников В. В., к.в.н., главный врач Ветеринарной клиники неврологии, травматологии и интенсивной терапии, г. Санкт-Петербург.
Для выбора оптимальной лечебной тактики и планирования нейрохирургического вмешательства при опухолях головного мозга важно получить наиболее полную диагностическую информацию не только о локализации и гистологических свойствах опухоли, но и о выраженности и характере перифокальных реакций мозга, существенно влияющих на клинические проявления заболевания. Значительный перифокальный отек снижает выживаемость пациентов при менингиомах (Motta L, Mandara MT, Skerritt GC.2012).
Наиболее общей, закономерно развивающейся реакцией при очаговых поражениях (прежде всего при опухолях мозга) является перифокальный отек, в основе развития которого лежит взаимодействие сосудистого и паренхиматозного фактора.
Принято различать вазогенный и цитотоксический отеки мозга, которые могут сочетаться и изменять количественные соотношения в динамике развития в зависимости от вызвавшей их причины. Перифокальный отек при опухолях мозга формируется за счет увеличения объема внеклеточного пространства в результате накопления в нем жидкости, поступающей из поврежденных глиальных клеток, и вследствие повышения проницаемости клеточной мембраны эндотелия капилляров в зоне, окружающей очаг поражения. Распространенность зоны перифокального отека определяется не только увеличением содержания в ней воды, но и степенью регионарной демиелинизации волокон белого вещества мозга.
Чем выше степень демиелинизации, тем меньше содержание липидов в перифокальной зоне и тем более выражены нарушения процессов окисления и фосфорилирования, а также явления отека мозга (Chan Р.Н., Fishmann R.A. 1978). В прогрессировании перифокального отека основную роль играют два механизма: поступление в белое вещество мозга белков плазмы и их связывание с глиальными элементами; увеличение дальнейшего поступления жидкости в перивазальное пространство вследствие осмотического градиента; а также, по аналогичному механизму, поступление жидкости из ликворной системы (Priden F.R., Tsayumu M., Reulen H.J. 1979; S.Reulen H.J., Graber S., Huber P., Jto U. 1988).
Многочисленные исследования в гуманной медицине, проведенные в Институте нейрохирургии АМН Украины, свидетельствуют о существовании динамических различий между явлениями отека и набухания мозга. Отек — это увеличение содержания свободной воды в межклеточных интерстициальных пространствах, а набухание — это накопление свободной воды в клетках и связанной воды в межклеточных пространствах. Для внутримозговых опухолей, особенно для глиом, характерно преобладание отека в перифокальной зоне (О.Ю.Чувашова 2000).
По мере увеличения объема опухоли и нарастания явлений внутричерепной гипертензии изменяется белковый состав как в очаге поражения, так и в перифокальной зоне, в которой эти сдвиги коррелируют со степенью злокачественности опухоли. При этом развиваются регионарные нарушения проницаемости гематоэнцефалического барьера, которые увеличивают цитотоксический отек. Определенную роль в этом процессе, по-видимому, играет обнаруженный недавно в головном мозге специфический белок — фактор проницаемости сосудов, стимулирующий ангиогенез в опухолевой ткани и повышающий проницаемость капилляров, причем обнаружена корреляция между концентрацией этого белка и выраженностью перифокального отека.
Изложенные предпосылки обосновывают поиски возможностей неинвазивного получения диагностической информации, характеризующей выраженность перифокального отека мозга при глиомах с учетом их локализации, величины и гистологических свойств.
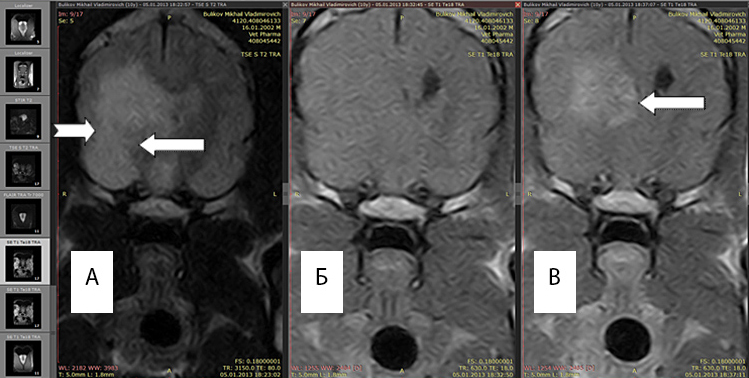
По данным МРТ границы глиом и перифокального отека оптимально отличаются в Т2 режиме, поскольку интенсивность сигнала возрастает в зоне большого накопления экстрацеллюлярной жидкости. Рис 1(а)
 Рис. 1А. Т2 режим, хорошо выражен перифокальный отек (белые стрелки).
Рис. 1А. Т2 режим, хорошо выражен перифокальный отек (белые стрелки).
Рис. 1Б. Т1 режим без введения контраста, отсутствует правый желудочек, имеется смещение срединных структур.
Рис. 1В. Т1 режим с введенным контрастным препаратом «Магневист». Регистрируется интенсивный сигнал от новообразования (обозначено стрелкой), перифокальный отек не виден.
Возможность выявления границ между опухолью и зоной перифокального отека повышается при повторном МРТ-исследовании после введения магнитоусиливающих препаратов (магневист). Поскольку магневист не проникает через неповрежденный гематоэнцефалический барьер, сопоставление томограмм, полученных до и после введения препарата, позволяет судить о регионарных нарушениях проницаемости барьера. Рис 1(A,B)
Это особенно отчетливо проявляется при астроцитомах типичной структуры, при которых функция гематопаренхиматозного барьера на границе опухоли и прилегающих участках мозга до определенного времени остается относительно сохранной, поэтому магневист не проникает в ткань опухоли.
В связи с этим зона гипоинтенсивности сигнала более отчетливо определяется в проекции астроцитомы, чем в области перифокального отека. Оценка размеров и распространения глиом более точна на МРТ, чем на КТ (Кобяков Г.Л., Коновалов А.Н., Личиницер М.Р. 2001; Коновалов A.Н., Корниенко В.Н. 1985; Коновалов А.Н., Корниенко В.Н., Пронин И.Н., 1997.; Yamada K., Soreusen A.G. 2000).
Существует большая точность и разрешающая способность МРТ в диагностике глиом полушарий мозга, этот метод не сопоставим с данными, полученными при КТ-исследовании. Он позволяет более точно определить вид опухоли, степень ее анаплазии и выраженность перифокального отека мозга, что имеет важное значение для выбора наиболее рациональной противоотечной терапии в процессе предоперационной подготовки и планирования хирургического вмешательства (рис. 2,3,4,5,6). На всех рисунках представлены справа результаты МРТ — изображения, а слева — КТ в аналогичных срезах.
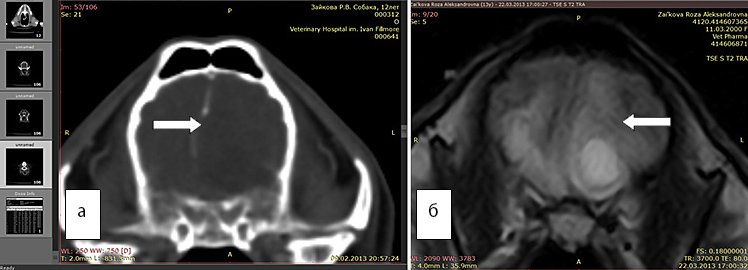 Рис. 2 а. КТ. Заметно смещение срединных структур (стрелка). Отек не виден
Рис. 2 а. КТ. Заметно смещение срединных структур (стрелка). Отек не виден
Рис. 2б. МРТ. Хорошо виден перифокальный отек
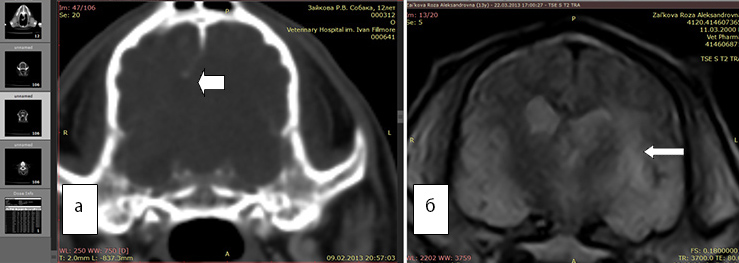 Рис. 3а. КТ. Заметно смещение срединных структур (стрелка). Отек не виден
Рис. 3а. КТ. Заметно смещение срединных структур (стрелка). Отек не виден
Рис. 3б. МРТ. Хорошо виден перифокальный отек
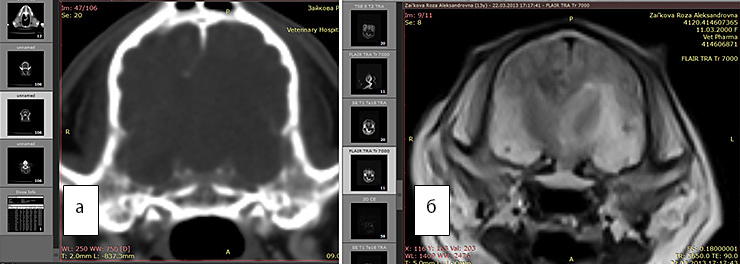 Рис. 4а. КТ. Заметно смещение срединных структур.Отек не виден
Рис. 4а. КТ. Заметно смещение срединных структур.Отек не виден
Рис. 4б. МРТ. Хорошо виден перифокальный отек. FLAIR последовательность
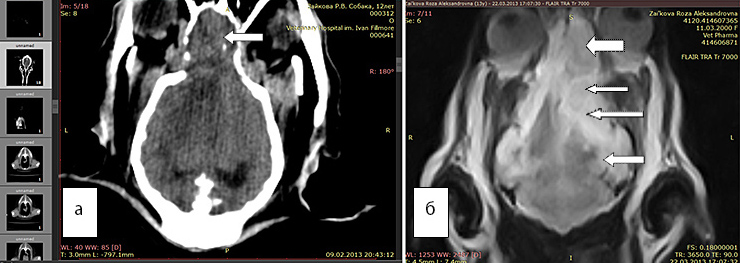 Рис. 5а. КТ. Перифокальный отек плохо виден, но новообразование хорошо заметно (стрелка)
Рис. 5а. КТ. Перифокальный отек плохо виден, но новообразование хорошо заметно (стрелка)
Рис. 5б. МРТ. Видно новообразование (большая стрелка), отек наиболее хорошо виден в программе FLAIR (маленькие стрелки)
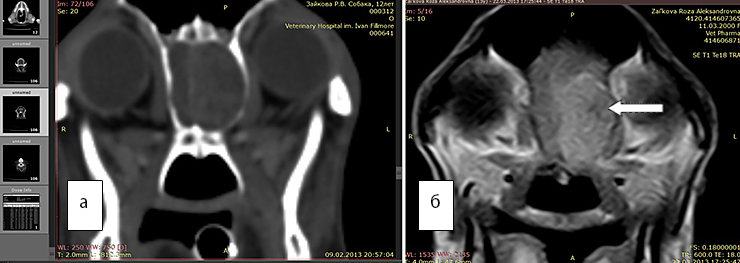 Рис 6а. КТ. В области обонятельной луковицы визуализируется новообразование
Рис 6а. КТ. В области обонятельной луковицы визуализируется новообразование
Рис. 6б. МРТ. Т1 режим с контрастом дает возможность гораздо точнее оценить объем новообразования, его границы
Представленные выше рисунки демонстрируют, что визуализация новообразования головного мозга, перифокального отека и его распространенности гораздо информативнее при использовании МРТ, чем КТ. Улучшить визуализацию помогает использование контраста, а также последовательного выполнения программ: для оценки перифокального отека целесообразно использовать FLAIR импульсную последовательность МРТ. Т2-взвешенные изображения, широко использующиеся для выявления патологических изменений, не всегда позволяют с достаточной надежностью различать зоны поражения и некоторые нормальные ткани. Так, на Т2-взвешенных изображениях зоны патологических изменений вещества мозга часто имеют высокий сигнал и выглядят как более яркие участки. Аналогичный высокий сигнал имеет также нормальная спинномозговая жидкость, что затрудняет выявление патологических очагов, располагающихся около пространств, заполненных данной жидкостью. Для преодоления данного недостатка разработана методика FLAIR (Fluid Attenuated Inversion Recovery), обеспечивающая подавление сигнала свободной воды (спинномозговой и некоторых других физиологических жидкостей) при сохранении базовой Т2-взвешенности изображения. FLAIR лучше выявляет очаговые изменения мозга.
Нельзя не отметить, что (по нашим данным наблюдения 35 пациентов) оценить наличие и размер перифокального отека при ЭЭГ — исследовании невозможно. Такая же ситуация существует и в гуманной медицине. Изменения биоэлектрической активности мозга (ЭЭГ) при глиальных опухолях неспецифичны и отражают реакцию мозга на поражение, развивающееся в нем. В дооперационном периоде ЭЭГ позволяет получить объективную информацию о функциональном состоянии мозга, выявить наличие и локализацию эпилептического очага у пациентов, имеющих эпилептические припадки (Фадеева Т.Н. 2004). Следует исходить из данных о том, что опухолевая ткань электрически нейтральна, поэтому на ЭЭГ нет отражения места локализации опухоли. Однако при проведении противоотечной терапии (дексаметазон 1мг/кг 2 раза в день) перед оперативным лечением либо при неоперабельных опухолях вместе с регрессом неврологических симптомов очень быстро происходит нормализация электрической активности головного мозга, что, несомненно, указывает на влияние перифокального отека на электрическую активность мозга.
Список литературы:
- Chan Р.Н., Fishmann R.A. Brain edema: induction in cortical slices by polyunsaturated fatty acids //Science. — 1978. — V.201, №5607. — P.358—360.
- Priden F.R., Tsayumu M., Reulen H.J. Measurement of vasogenic brain edema clearance into ventricular CSF //Surg. Forum. — 1979. — V.30, №5. — P. 446—453.
- S.Reulen H.J., Graber S., Huber P., Jto U. Factors off ecting the extension of peritumoral brain oedema ACT-study //Acta Neurochir. — 1988. — V.96, №1—2. — P. 19—24.
- Motta L., Mandara M. T., Skerritt G. C. Canine and feline intracranial meningiomas: an updated review. The Veterinary Journal, 192, 153-165. Source ChesterGates Animal Referral Hospital, Chester Gate Road, Telford Court, Unit E-F, Chester CH16LT, United Kingdom.
- Чувашова О.Ю. Характеристика перифокального отека при глиомах полушарий головного мозга различной степени анаплазии по данным компьютерной и магнитно-резонансной томографии. Институт нейрохирургии им. акад. А.П.Ромоданова АМН Украины, г. Киев. 2000.
- Кобяков Г.Л., Коновалов А.Н., Личиницер М.Р. и др. Современные возможности химиотерапии в лечении злокачественных опухолей // Современные минимально-инвазивные технологии (нейрохирургия, вертебрология, неврология, нейрофизиология): Материалы симпозиума. — СПб., 2001.—С. 251-253.
- Коновалов A.Н., Корниенко В.Н. Компьютерная томография в нейрохирургической клинике. — М.: Медицина, 1985.— С. 20—44.
- Коновалов А.Н., Корниенко В.Н., Пронин И.Н. Магнитно-резонансная томография в нейрохирургии. — М.: Видар, 1997.—С. 95-134.
- Yamada K., Soreusen A.G. Diagnostic imaging // Neurooncology. The Essentials. — New York, 2000. — Ch. 6. — P. 56 —77
Источник
