Отекла грудь после антибиотиков

Последствия приема антибиотиков. Сдвиги в организме ближайшие и отдаленные. Методы безопасной коррекции. Фитооздоровление нормальной микрофлоры. Восстановление функций тела. Питание после курса антибиотиков. Пути приведения себя в порядок.
Антибиотики – высокоактивные биологические токсины, которые используются в медицине массово в борьбе с микроорганизмами.
Это вещества грибкового, микробиологического, полусинтетического или синтетического происхождения.
Дисбактериоз после антибиотиков
– неотвратимое и прямое следствие антибиотикотерапии. В качестве компенсации предлагают аптечные препараты с микрофлорой.
Источником подселяемой микрофлоры, как правило, служит содержимое кишечника убойного скота. Чаще всего коров и телят. Содержимое отмывают – берут микробы — пересевают несколько раз на питательных средах, чтобы размножить и затем перерабатывают в порошки, таблетки, капли и т.п.
Даже в молоко добавляют… Но это ведь коровьи кишечные друзья. Да и коровы получали длительные курсы антибиотиков и вакцин в качестве санитарной обработки.
Насколько эти бактерии безопасны для больного человека?
Недавно мир облетела новость, австралийское исследование зафиксировало, что детское питание с пробиотическими полезными бактериями, вызвали у младенцев резкие кишечные колики.
Это противоречит идее о том, что надо наводнять продукты несвойсвенной микрофлорой. И в то же время, подтверждает концепцию о мудрости природы и о существовании симбиоза макроорганизма с микроорганизмами.
Аллергия после антибиотиков
– также как и дисбактериоз, является следствием нарушения слаженной работы микрофлоры и иммунной системы.
Аллергия может протекать по острому типу – анафилактический шок, отек Квинке, крапивница, либо по замедленному типу – аллергический дерматит (атопический дерматит), поллинозы, экзема, аутоиммунные реакции (аутоиммунные болезни).
Хроническая аллергия может развиться спустя месяцы после курса антибиотиков и поэтому часто диагностируется как новое независимое заболевание.
Какие иные осложнения после антибиотикотерапии можно приобрести? Перечень осложнений неприятно длинный.
Диаррея после антибиотиков
– вызвана токсическим поражением слизистой кишечника и дисбактериозом. Привычное сообщество кишечной флоры резко нарушено.
Пища нормально не переваривается, а вещества, что попадают в кровь, вызывают раздражающее действие и интоксикацию.
Диаррея, кровь в стуле, слизь в стуле после антибиотиков
– тяжелое осложнение. Описано для клиндамицина, линкомицина, но не исключено и для других в виде отсроченного побочного эффекта.
Токсическое поражение стенки кишечника может ограничиться не только стойкой хронической воспалительной реакцией, но и перерасти в изъязвление желудочно-кишечного тракта.
И тогда в «послужном списке» пациента могут появиться такие диагнозы как язвенный стоматит, язва желудка, язва двенадцатиперстной кишки, язвенный энтерит (диагноз может звучать «болезнь Крона»), язвенный колит (диагноз может звучать «неспецифический язвенный колит, НЯК»).
Симптомы этих болезней часто пересекаются. Гастроэнтерологи обычно предлагают длительный курс лекарственных препаратов из групп сильнодействующих противовоспалительных средств.
Запоры после антибиотиков.
Слизистая кишечника подверглась химическому воздействию, рецепторы кишечника пострадали.
Нервная регуляция моторной функции кишки нарушена. Когда восстановится не известно.
Желательно не подсаживаться на сильные слабительные средства. Хоть при рекламе обещают «мягкий» эффект. Мягкий не значит физиологический. Попав в зависимость от слабительных средств можно травмировать моторику кишечника на длительный период.
Восстанавливать моторику рекомендуется физиологическими путями – питание, физкультура, фитотерапия, психотерапия, массаж. Один метод другие не заменяет. Применять надо все в комплексе.
Поражение костного мозга после антибиотиков
– редко фиксируемый побочный эффект после антибиотиков. Однако это не значит, что он редко развивается.
Антибиотики способны стойко поражать костный мозг, вплоть до гибели костного мозга.
Это указано в инструкциях в виде терминов – тромбоцитопения, лейкопения, агранулоцитоз, аплазия костного мозга, анемия .
Однако такое состояние может фиксироваться не сразу, а через какое-то время, ведь время жизни клеток крови – до нескольких месяцев.
В онкологической практике, где часто применяются противоопухолевые антибиотики, кровь больных смотрят быстро.
После противоопухолевых антибиотиков – иногда уже после первого же вливания количество клеток крови резко падает, вплоть до потребностей переливания донорской чужой крови.
Повторный эпизод химиотерапии переносится, как правило, еще хуже. В обычной жизни, люди сами часто себе устраивают такие сеансы химиотерапии, бесконтрольно принимая по поводу и без (для профилактики?!) противомикробные препараты.
Поражение костного мозга известно для препаратов рифампицина, левомицетина, сульфаниламидных (стрептоцид, уросульфан, сульфадимезин, сульфазин, фталазол, сульфодиметоксина и др.), метронидазола (трихопол), тинидазола, оксациллина, ампициллина, карбенициллина, а также для комбинированных препаратов, например амоксициллина с клавулановой кислотой (амоксиклава и др.), цефалоспоринов.
Температура после антибиотиков
– чаще всего бывает субфибрильная. То есть около 37 град по Цельсию. Что свидетельствует о вялотекущем хроническом воспалении.
Исход такого воспаления не предсказуем – завершится выздоровлением или перейдет в новую болезнь.
Резервы закончились, и вот болезнь спустилась на следующий еще более неблагоприятный уровень. Таким образом, бороться с субфибрильной температурой с помощью антибиотиков или жаропонижающих средств является неблагоразумным подходом, изнашивающим тело.
Необходимо напротив – повышать свой запас прочности – отдых и покой, фитоподдержка, позитивные эмоции, здоровая пища. Не рекомендуется в таком состоянии активно заниматься рабочими процессами, спортом, иными нагрузками, перегрузками.
Нарушение сердечного ритма, боли за грудиной
– для некоторых антибиотиков (фторхинолоны, ) свойственно токсическое поражение сердца.
Отеки после антибиотиков
– характеризуют степень поражения печени, почек, сердца, лимфатический застой.
Нарушение чувствительности рук, ног после антибиотиков
– некоторые антибиотики поражают нервную ткань. Периферическая полинейропатия характеризуется нарушением чувствительности в конечностях, а также болями в мышцах и суставах.
Известно, что периферическая полинейропатия может развиться после приема налидиксовой кислоты, рифампицина, фуразидина, фуразолидона, фурацилина, нитроксолина, природные пенициллины, каропенемы (имипенем), аминогликозидов (стрептомицин, канамицин, гентамицин, тобрамицин, амикацин), полимиксинов.
Иногда помимо периферической нейротоксичности, могут развиваться и центральные токсические эффекты – судороги, потеря слуха (аминогликозиды), галлюцинации, вестибулярные расстройства — головокружения.
Боли в суставах и мышцах после антибиотиков.
Медики такие симптомы упрямо связывают с микробной причиной, как правило, со стрептококками, хламидиями.
Поспорим с этим положением. Некоторые противомикробные средства напрямую повреждают соединительную ткань.
Например, о широко используемой группе фторхинолонов (ципрофлоксацин, офлоксацин, норфлоксацин) известно, что эти препараты способны вызывать тендиниты (воспаление сухожилий), способны повредить соединительную ткань вплоть до разрыва связок. Наверняка, возможны повреждения в более мелких масштабах, вызывающих боли в суставах и мышцах.
Обращались за помощью такие люди, которым были выставлены аутоиммунные диагнозы типа ревматоидного артрита, болезни Стилла, ювенильного ревматоидного артрита, фибромиалгии, а из опроса пациента становилось известно, что эти люди либо разово, либо многократно в недавнем времени проходили антибиотикотерапию.
Иные факторы риска или причины болей были не установлены, а сотрудники мед.учреждений в выписках указывали «болезнь неясного генеза».
Лекарственная причина аутоиммунных болезней в выписках не указывается.
Таким образом,
Последствия могут быть быстрыми и тогда связь очевидна (как с диареей), а иногда последствия столь отдалены, что медикам уже и не «хочется» замечать эту связь (как с аплазией костного мозга и аутоиммунными болезнями).
Когда в середине 20 века появились антибиотики в широком доступе, то небольших доз было достаточно для чувствительного эффекта. На антибиотики возложили надежды по избавлению человечества от болезней.
Но уже к концу 20 века стало понятно, что люди подошли к некой границе.
Микробы так адаптировались, что теперь для такого же чувствительного эффекта, надо засунуть в капсулу вещество в тысячекратных дозах.
Микробы приобрели перекрестную устойчивость, то есть между собой «по-дружески» делятся геном устойчивости к антибиотикам похожей химической структуры.
Конечно, ученые синтезируют новые молекулы, но теперь эти новые молекулы даже в малых дозах столь токсичны, что жертвой оказывается, не только микробный мир, но и пациент.
Фитокабинет в Москве
Консультация с обеспечением фитосредствами на курс
Запись т 8 916 131 20 26
Прием ведет Меженина Галина Александровна
Восстановление пищеварения с помощью лекарственных растений.
На одном из докладов Общества фитотерапевтов микробиолог-инфекционист Погорельская Л.В. с коллегами сообщили о том, что восстановить нормальную микрофлору можно с помощью питания и применения дикорастущих трав в виде настоев и отваров сложных сборов.
В таком случае требуется от 1 до 3 лет. Можно и без трав, но сроки увеличится до 5-15 лет. Таким образом, очевидно, что сообщества микробов выживают и способны постепенно восстанавливаться и адаптироваться.
Степень и сроки восстановления после антибиотиков зависят от ряда факторов:
— перечня жалоб,
— резервов здоровья,
— выполнения рекомендации,
— применяемых методов.
Рекомендации по восстановлению после антибиотиков:
1) Если в организме присутствуют очаги воспаления, связанные с бурным микробным ростом, то использовать противомикробные комплексные фитосборы. В случае кандидоза – противогрибковые сборы, экстракты, мази и масла.
2) Если страдает кишечник (запоры, диарея)– составить фитосборы, которые снимают воспаление со слизистой кишечника, спазмы, обволакивающие; диета, соответствующая тяжести болезни.
3) В острый период воспаления кишечника – делать массажи живота, поднимать тяжелое, интенсивная физкультура – не рекомендуются.
4) Если произошли гормональные сбои в организме после применения антибиотиков, то после фитосборов для кишечника использовать сборы, улучшающие гормональный фон.
5) Если развились аутоиммунные заболевания, то добавить гипоаллергенную диету, перейти на бессолевую диету, далее применяются индивидуальные программы в зависимости от остающихся жалоб.
6) При язвенных состояниях желудка и кишечника — частое дробное питание, тщательное пережевывание пищи, нейтральные на вкус блюда, обволакивающая пища, вареная на воде или пару.
Меженина Г.А., специалист по лекарственным растениям с высшим фармацевтическим образованием.
Используемые источники и материалы:
Алексеева Е.В. «Микромир в крови человека. Почему человек болеет раком», монография, Новый центр, 2005.Кукес В.Г. «Клиническая фармакология», учебник для медицинских ВУЗов, ИД «Геотар-мед», 2004.
Осипов Г. «Невидимый орган – микрофлора человека», авторская статья на
https://www.rusmedserv.com/microbdiag/invisibleorgan.htm#b12
Статья «Пробиотики оказались бесполезными при младенческих коликах» https://medportal.ru/mednovosti/news/2014/04/02/018probio/
Источник
Главная » Аллергены » Лекарства
Аллергия на антибиотики развивается при неправильном применении противомикробных препаратов. Превышение суточной дозировки или рекомендуемой частоты приема медикаментов приводит к увеличению токсичности активного вещества, входящего в состав продукта. В результате из-за повышения концентрации антибиотика в организме иммунная система распознает лекарство как угрозу и начинает вырабатывать антитела.

Какие антибиотики вызывают аллергию?
В большинстве случаев неадекватная иммунная реакция возникает на противомикробные препараты из следующих групп:
- пенициллинового ряда (в т.ч. ампициллин);
- тетрациклинового ряда;
- макролидного ряда;
- фторхинолонового ряда;
- ряда цефалоспоринов.
Пенициллин является основным активным соединением, входящим в состав наиболее распространенных препаратов. Вещество, полученное из грибков, считается высокоаллергенным. При длительном и частом использовании препаратов на его основе повышается риск развития аллергии. Макролиды, наоборот, редко вызывают негативную реакцию иммунитета. Вероятность развития патологии зависит от состава препарата и способа его введения в организм.
Причины возникновения реакции
Аллергическая реакция на антибактериальные средства развивается в таких случаях:
- у людей с индивидуальной непереносимостью структурных компонентов лекарства, с наследственной предрасположенностью к развитию патологии;
- отравление организма: аллергия возникает как проявление передозировки;
- ферментативные и метаболические нарушения в организме.
Клиническая картина при сборе анамнеза и внешнего осмотра во всех случаях одинакова. Интоксикация на фоне передозировки и расстройство обмена веществ являются псевдоаллергиями, которые прогрессируют не из-за выброса гистамина. Для определения точного диагноза требуется проведение лабораторных тестов.
Индивидуальная непереносимость средств может быть вызвана следующими факторами:
- генетической предрасположенностью;
- длительной лекарственной терапией;
- желудочно-кишечными патологиями или бронхиальной астмой;
- наличием дерматита или хронического ринита;
- поражением грибковыми заболеваниями;
- приемом высокой дозы противомикробных препаратов, одновременным применением нескольких видов антибиотиков.

При развитии аллергии вырабатывается специфический иммуноглобулин E. Его также можно определить в плазме крови в результате биохимического анализа крови. Если это вещество отсутствует, значит развивается псевдоаллергия.
Как проявляется аллергия на антибиотики?
Негативная реакция иммунитета проходит системно, поэтому может затронуть любые мягкие ткани и внутренние органы. В результате исследований было выведено 2 типа аллергии:
- Внезапная. Признаки патологического процесса наблюдаются в течение 15-120 минут после выпитого лекарства.
- Медленная. Симптомы проявляются в течение суток после антибиотиков. Редко клиническая картина возникает по прошествии 2-3 недель с момента начала лечения.
В последнем случае происходит накопительный эффект – потенциальные аллергены скапливаются в крови. По мере увеличения их концентрации в плазме повышается токсичность активных веществ и сила неадекватного иммунного ответа. В результате развивается крапивница, ангионевротический отек глотки и кишечника, который прогрессирует в анафилактический шок. Развивается дыхательная недостаточность, связанная с бронхоспазмом, нарушения работы сердечно-сосудистой системы.
Дерматологические проявления
Наиболее распространенным симптомом в ответ на прием антибиотиков являются кожные высыпания. При этом внешне они выглядят по-разному:
- плотные узелки;
- красные точки;
- волдыри;
- папулы.
Сыпь сопровождается сильным жжением и зудом. Пузырчатые образования окрашены в бледно-серый цвет, на границе – покраснения. При развитии высыпаний в редких случаях повышается температура тела до +38…+39°C. Возможно проявление слабовыраженного отека Квинке: наблюдается воспаление лица, губ, шеи.
Респираторные расстройства
Нарушение работы дыхательной системы обусловлено развитием бронхоспазма и отеком гортани.
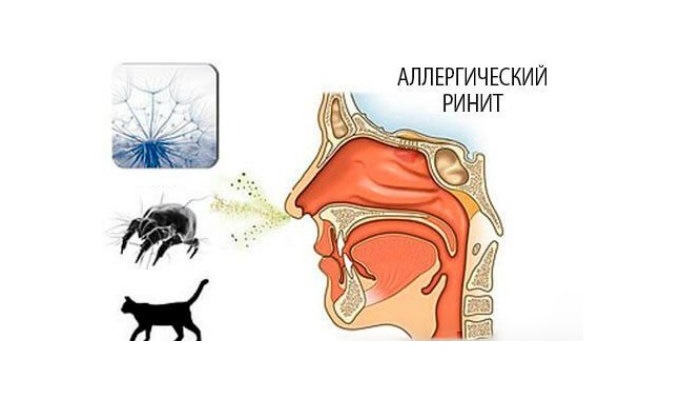
Помимо этих симптомов, наблюдается следующая клиническая картина:
- аллергический ринит, характеризующийся заложенностью или насморком с выделением прозрачной жидкости;
- частое чихание;
- чувство тревожности;
- повышение потоотделения;
- удушье;
- головокружения, головные боли;
- приступы кашля с хрипом и свистом, першение в горле;
- одышка.
При бронхоспазме и отеке глотки наблюдается осиплость голоса. Такой эффект обусловлен воспалением мягких тканей горла и сужением просвета дыхательных путей. На фоне респираторной недостаточности появляется цианоз кожи носогубного треугольника.
Синдром Стивенса-Джонсона
Характеризуется размытой клинической картиной, симптомы напоминают поражение инфекцией:
- появляется мышечная слабость;
- начинают болеть суставы;
- проявляется лихорадка;
- человек отказывается от приема пищи;
- после непродолжительной физической активности или сна возникает боль в мышцах;
- насморк.
По прошествии 2-4 часов появляется сыпь – преимущественно на слизистых оболочках. Ее форма может быть разной: от мелких гнойников до пятен и волдырей. На коже возникают геморрагии – сосудистые звездочки из-за небольших кровоизлияний в подкожно-жировой клетчатке. Через некоторое время на месте сыпи формируются пузыри до 1-2 см в диаметре, которые могут сливаться. Внутри них скапливается жидкость.
При разрыве сосудов или появлении гноя сыпь меняет свой цвет на розовый или желтый соответственно. Пузыри легко повредить, поэтому часто их содержимое вытекает наружу. На месте высыпаний возникают эрозии, покрытые бледной коркой. Помимо них, на коже появляются кольцевидные образования синего или красного цвета.
Синдром Стивенса-Джонсона сопровождается общей интоксикацией организма. Токсины присутствуют в крови около месяца. При отравлении наблюдается воспаление миокарда, развитие плеврита.
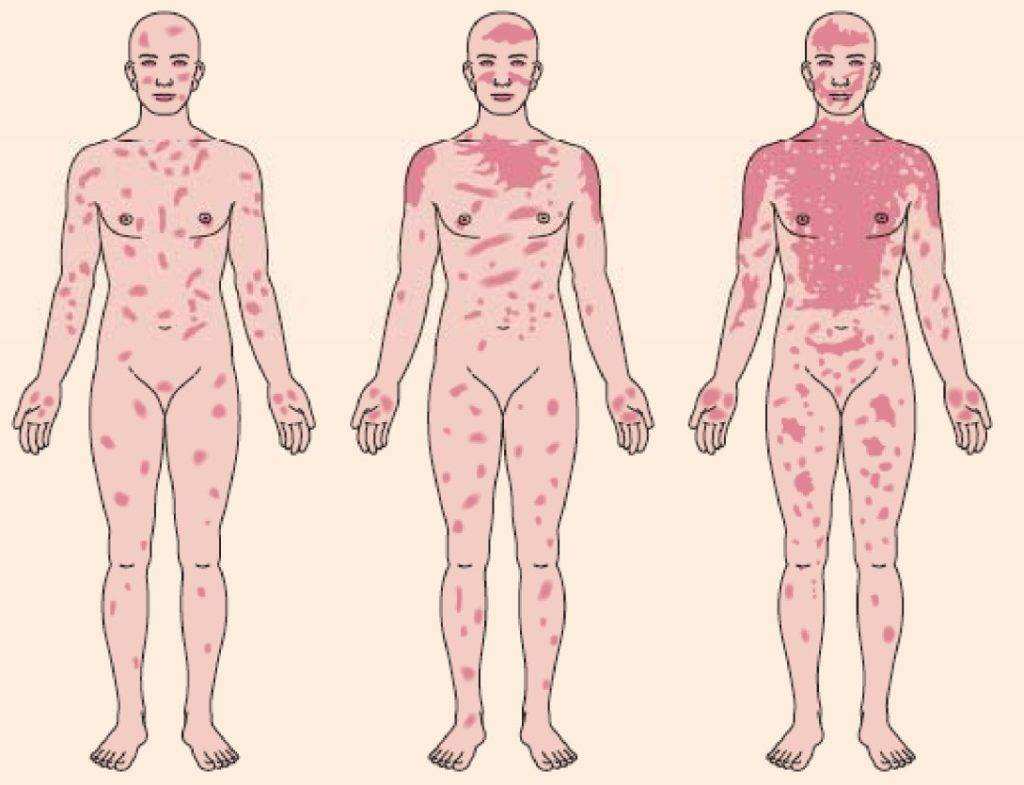
Синдром Лайелла
Альтернативное название – аллергический ожог, распространяющийся от поверхностных к глубоким слоям эпителиальной ткани. Из-за этого кожа отслаивается, наблюдаются следующие симптомы:
- сонливость;
- повышение температуры;
- резкое увеличение чувствительности кожного покрова, иногда сопровождающееся болезненностью и чувством жжения;
- в области очага поражения наблюдается покалывание, мурашки;
- обезвоживание;
- мышечная слабость.
На месте сыпи в виде пятен постепенно формируются пузыри. В первую очередь они появляются в ротовой полости, сливаются друг с другом, после чего на их месте возникают болезненные эрозии с отслаивающейся кожей насыщенного красного цвета. Пузыри легко лопаются, обнажая открытые раны. Они начинают кровоточить, поэтому в них легко попадает инфекция, начинается абсцесс, сепсис.
Другие симптомы
Возможны и другие клинические проявления:
| Внутренние органы и системы | Симптомы аллергии |
| Мочевыделительная система | Возникает нефрит, появляется мышечная слабость и боли в пояснице. Во время анализов наблюдается наличие белка, небольшого количества эритроцитов. |
| Клетки печени | Повышается билирубин, развивается желтуха, зуд кожи и слизистых. Увеличивается активность ферментов АЛТ и АСТ. |
| Желудочно-кишечный тракт | Пропадает аппетит из-за сильной рвоты и чувства тошноты. Возникает боль в эпигастральной области и расстройство стула. |
| Опорно-двигательный аппарат | Артралгия в симметрично расположенных суставах. |
| Сердечно-сосудистая система | Боль в грудной клетке, повышение температуры и дыхательная недостаточность. |
| Нервная система | Головные боли, головокружение, обмороки. |
Как подтвердить диагноз?
Чтобы определить наличие аллергии на антибиотик, используется комплексная диагностика. Провести ее в домашних условиях невозможно.
Оценка анамнестических данных
Методика представляет собой сбор анамнеза. Пациента опрашивают на предмет жалоб, когда и где появились первые симптомы. Больной должен сообщить врачу обо всех периодах возникновения аллергии на антибактериальные средства у себя или близких родственников. Можно составить список препаратов, которые применялись в течение 2-3 недель до обращения к аллергологу. Специалисту дополнительно сообщают о наличии аллергии на другие вещи:
- шерсть;
- пыль;
- продукты;
- средства бытовой химии.
Кожные и провокационные пробы
Пробы проводят 2 способами:
- Провокационный тест. 1-2 капли антибиотика наносят в виде раствора на язык, слизистые носа или глаз. После этого наблюдают за реакцией в течение 1 часа.
- Кожные аллергопробы. Врач осуществляет прокол или надрез на здоровом, предварительно дезинфицированном участке кожи. После наносит 2-3 капли антибиотика. Покраснения, высыпания и зуд свидетельствуют о наличии аллергии на препарат.
Тесты используются, чтобы определить, на какой препарат возникла аллергия. Пробы запрещено проводить людям с высоким риском развития анафилактического шока, синдрома Лайелла и в период лечения тяжелых инфекционных заболеваний.
Лабораторные тесты
Это безопасная методика, позволяющая установить вид аллергена без контакта больного с антибиотиком. Врач осуществляет забор крови, после чего отправляет ее на следующие анализы:
- уровень высвобождения интерлейкина-альфа;
- иммуноферментный;
- степень активации базофилов;
- РАСТ.

Тесты позволяют определить содержание эозинофилов в крови, которые являются первым признаком наличия аллергии.
Первая помощь при анафилактическом шоке
При дыхательной и сердечно-сосудистой недостаточности на фоне возможного развития анафилактического шока осуществляют следующие действия для помощи пострадавшему:
- Вызывают бригаду скорой помощи.
- Кладут человека так, чтобы ноги находились выше уровня туловища. Для предупреждения закупорки дыхательных путей рвотными массами голову поворачивают на бок.
- При возможности дают принять антигистаминный препарат.
- Каждые 3 минуты подсчитывают пульс, измеряют кровяное давление.
- Если рядом есть аптечка с адреналином, необходимо сделать внутримышечные инъекции. Дозировка определяется из расчета 0,01 мл активного вещества на 1 кг тела. Максимально допустимая норма составляет 0,5 мл.
- После прибытия медиков врачу сообщают о развившихся симптомах, препаратах, которые давались пострадавшему.
Как лечить аллергию на антибиотики?
При наличии аллергии на антибиотики необходимо прекратить прием любых противомикробных препаратов до обращения к врачу. После больному назначается лекарственная терапия и специфическая иммунотерапия.
Медикаментозные препараты
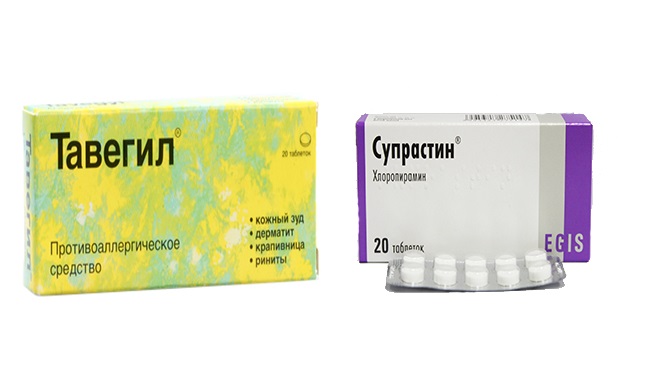
При аллергической реакции принимают следующие виды лекарств:
- Антигистамины: «Зодак», «Зиртек», «Супрастин» и «Тавегил». Они подавляют активность гистамина I, снимая воспаление, зуд, помогают избавиться от высыпаний.
- Глюкокортикостероиды: «Гидрокортизон», «Преднизолон». Назначаются при тяжелом отеке гортани, глотки, языка.
- Негормональные средства для наружного применения: «Фенистил гель». Устраняют сыпь, ускоряют заживление ран.
- Гормональные мази: «Тридерм», «Адвантан».
Если у ребенка возникает нарушение работы желудочно-кишечного тракта, необходим прием противорвотных и седативных средств.
Десенсибилизация организма
Специфическая иммунотерапия представляет собой ряд процедур, при которых больному вкалывают безопасное количество антибиотика. По мере привыкания организма к введению препарата дозировку постепенно увеличивают. В результате можно на длительное время обеспечить невосприимчивость иммунитета к потенциальным аллергенам. Иммунотерапия показана только взрослым.
Диета при аллергии
Диетотерапия позволяет восстановить естественную кишечную микрофлору, которая является частью иммунной системы. Во время приема антибиотиков часть микроорганизмов погибает, развивается дисбактериоз, который может спровоцировать развитие аллергии.
При неадекватной реакции иммунитета рекомендуется соблюдать следующие правила:
- Выпивать до 2 л жидкости в день. Это должна быть минеральная вода, которая позволит быстрее вывести аллергены из организма и поддержит водно-электролитный баланс.
- Введение в рацион кисломолочных продуктов.
- По прошествии недели следует включить в меню нежирные сорта рыбы и мяса. Яйца можно есть вареными 2 раза в неделю.
- Полностью исключить употребление жирной, копченой, соленой пищи. Запрещено использовать специи, пищевые добавки, соль, консервированные и маринованные продукты.
Профилактические меры
Чтобы предупредить развитие аллергии, необходимо придерживаться следующих принципов:
- соблюдать строгую дозировку препарата;
- не использовать альтернативные методы лечения и высокоаллергенные народные средства в период антибактериальной терапии;
- колоть и принимать противомикробные препараты строго по показаниям;
- комбинировать лекарства после врачебной консультации;
- применять новый препарат только после того, как врач скажет, каким антибиотиком заменить используемое средство.
При наличии аллергии на какой-либо вид антибиотиков потребуется тщательно изучать состав покупаемых препаратов, особенно из пенициллиновой группы.
Источник
