Отеки живота при беременности признаки

Во втором и третьем триместрах отёки не редкость, помимо припухлости рук, ног и лица, возникает отек живота при беременности.
Это первый симптом, сигнализирующий о наличии гестоза, который достаточно опасен для развития плода. Женщине «в положении» необходимо знать, как определить отек живота при беременности.

Симптомы отека живота
Причин такого состояния может быть множество, например, формирование патологий, дисфункция работы внутренних органов и физиологические причины.
Симптомы развития гестоза:
- Опухлость нижних и верхних конечностей,
- Одутловатость овала лица,
- Отек передней брюшной стенки,
- Высокое артериальное давление,
- Судороги.
Отеки при беременности происходят по причине дисфункции проницаемости капилляров и нарушения водно-солевого баланса.
Отек живота при беременности чаще всего появляется в середине второго триместра. Отечность также характерна для области крестцового и поясничного отделов. Это происходит за счет того, что в теле беременной женщины возрастает уровень жидкости. Отек живота является одним из самых серьезных, ведь это скрытый тип, который сложно диагностировать вовремя.
Отек живота при беременности опасен для плода, отекают внутренние ткани, мышцы живота, матка и напухает плацента. За счет этого значительно ухудшается приток кислорода к малышу, и беременность может быть под угрозой.
Возможные осложнения отека живота:
- Выкидыш,
- Вялая родовая деятельность,
- Сильный токсикоз,
- Отслоение плаценты,
- Анемии плода и т. д.
Также нередки случаи рождения недоношенного ребенка или мышечной дистрофии.
Чтобы предотвратить нарушения развития плода необходимо вовремя определить отек живота при беременности, для этого следует с середины второго триместра контролировать анализы мочи, уровень артериального давления и вес беременной.

Причины отека живота при беременности
Причины появления припухлости самые разнообразные, достаточно часто это физиологические изменения гормонального фона женщины.
Помимо этого существует ряд других причин возникновения отеков:
- Развитие сердечной недостаточности.
- Дисфункция работы почек.
- Высокое давление и увеличение циркуляции крови.
- Нарушение кровотока и работы сосудистой системы.
Самой распространенной причиной того, что отекает живот являются проблемы сердечно-сосудистой системы. Чтобы вовремя поставить правильный диагноз врачи проверяют размер печени, которая в первую очередь подвергается изменениям.
Диагностирование, как определить отек живота в период беременности
Необходимо знать, как определить отек, возможно ли это сделать самостоятельно или только на осмотре у врача? Распознать видимые отеки можно самостоятельно, а вот диагностировать скрытые может только лечащий специалист, после обследования.
Диурез
Отек живота при беременности – последствия задержки жидкости в тканях, т.е. диуреза. Женщине необходимо осуществлять контроль выпитой жидкости и выведенной (моча, пот, дыхание). Нормальный уровень вывода с мочой – 75%, если же есть отклонения это может свидетельствовать о развитии скрытых отеков.
Опухание лодыжки
Во втором триместре важно контролировать изменения диаметра лодыжки. Если размер больше стандарта на 1 см – есть вероятность внутренней отечности, включая отек передней брюшной стенки при беременности.
Как снять отек?
При наличии гестоза, всех беременных женщин волнует только одно: как снять отек, снизить локализацию, устранить симптомы?
Диета
В питании рекомендуется ограничить потребление соли, воды (до 1,5 в день) и придерживаться некоторых советов:
- Количество белка не менее 150 г. на 1 кг еды в сутки,
- Мяса приблизительно 120 г.,
- Творога – 200 г.,
- Морепродукты – 150 г.
Данные продукты обогащают организм беременной женщины необходимыми витаминами и минералами. Важно соблюдать питьевые ограничения и в таком случае отечность постепенно будет снижаться.
Диета противопоказана тем, кто страдает:
- Аллергическими реакциями или непереносимостью одного из указанных продуктов,
- Хроническими заболеваниями почек, печени и желудочно-кишечного тракта.
При отёках рекомендуется продолжать диету 14 дней.
К диете в период беременности нельзя относиться «спустя рукава», ребенок и будущая мама должны получать максимум витаминов и минералов.
Бессолевая диета
Данная диета хорошо тем, что можно употреблять все продукты, но существует одно условие – они не должны включать соль:
- Завтрак – 1 яблоко, 100 г. творога,
- Второй завтрак – 200 г. злаковой каши,
- Обед – вареный рис, тушеные овощи, филе курицы,
- Ужин – 150 г. рыбы приготовленной на пару, овощной салат.
Также если проявляются отеки при беременности на животе назначают разгрузочные дни, проводить которые нужно только по согласованию и правилам специалистов.
К мероприятиям снятия отечности на животе необходимо подходить грамотно, чтобы не навредить матери и ребенку.
Для предотвращения развития отека живота назначают профилактическую диету, основой которой составляют ягоды, овощи (тыква, огурцы, арбуз, дыня и т. д.):
- Завтрак – 2 дольки арбуза, 200 г. тыквенной каши,
- Второй завтрак – 1 стакан кефира,
- Обед – салат из помидоров и огурцов, 100 г. приготовленной на пару рыбы,
- Ужин – тушеные овощи, 1 котлета, чай на травах.
Мочегонные травы
Лечебные травы, которые обладают мочегонными свойствами, назначаются врачом для эффективной борьбы с отеками.
К таким растениям относятся:
- Петрушка,
- Лист брусники,
- Толокнянка,
- Клюква и т. д.
Они обладают диуретическими и спазмолитическими свойствами, поэтому принимать их необходимо с особенной осторожностью, под руководством врача.
Медпрепараты
Устранить отеки помогают медикаменты группы антикоагулянтов, совместно с укрепляющими стенки сосудов препаратами:
- «Венорутон»,
- «Аскорутин»,
- «Эскузан».
Важно! Прием лекарственных средств необходимо проводить только с назначения врача, в период беременности запрещено заниматься самолечением!
Для снятия симптомов рекомендуют использовать местные гели:
- «Венитан»,
- «Гепариновая мазь»,
- «Лиотон-гель».
Профилактика отека живота при беременности
Намного проще вовремя предотвратить развитие отеков живота, чем в будущем их лечить, поэтому рекомендуют использовать профилактические мероприятия, укрепляющие иммунную систему.
Больше свежего воздуха
При беременности необходимо чаще гулять на свежем воздухе, совершать прогулки нужно осторожно, неспешным шагом, не более 2 часов. Такие мероприятия помогут значительно улучшить кровоток, прогулка поднимет общий тонус и настроение, насытит маму и плод кислородом. Ежедневное гуляние поможет предотвратить излишние жировые отложения. Если отекает передняя брюшная стенка прогулки могут стать частью комплексной терапии в лечении данного симптома.
Компрессионное белье
Чтобы не допустить развитие отеков врачи назначают компрессионное белье (гольфы, колготки, чулки). Это поможет избавиться от припухлости ног, области поясницы, справиться с развитием варикозного расширения вен.
Также женщинам «в положении» не стоит долгое время находиться под палящим солнцем, в жарких местах. Чтобы предотвратить отечность нужно избегать долго стоять или находиться в положении сидя.
На любом сроке беременности можно воспользоваться рекомендациями профилактики, не дожидаясь первых симптомов того, что припухла передняя стенка живота. Каждой женщине необходимо прислушиваться к самочувствию, проводить осмотры, чтобы вовремя приступить к лечению отеков живота.
Загрузка…
Источник

Во втором и третьем триместрах отёки не редкость, помимо припухлости рук, ног и лица, возникает отек живота при беременности.
Это первый симптом, сигнализирующий о наличии гестоза, который достаточно опасен для развития плода. Женщине «в положении» необходимо знать, как определить отек живота при беременности.

Симптомы отека живота
Причин такого состояния может быть множество, например, формирование патологий, дисфункция работы внутренних органов и физиологические причины.
Симптомы развития гестоза:
- Опухлость нижних и верхних конечностей;
- Одутловатость овала лица;
- Отек передней брюшной стенки;
- Высокое артериальное давление;
- Судороги.
Отеки при беременности происходят по причине дисфункции проницаемости капилляров и нарушения водно-солевого баланса.
Отек живота при беременности чаще всего появляется в середине второго триместра. Отечность также характерна для области крестцового и поясничного отделов. Это происходит за счет того, что в теле беременной женщины возрастает уровень жидкости. Отек живота является одним из самых серьезных, ведь это скрытый тип, который сложно диагностировать вовремя.
Отек живота при беременности опасен для плода, отекают внутренние ткани, мышцы живота, матка и напухает плацента. За счет этого значительно ухудшается приток кислорода к малышу, и беременность может быть под угрозой.
Возможные осложнения отека живота:
- Выкидыш;
- Вялая родовая деятельность;
- Сильный токсикоз;
- Отслоение плаценты;
- Анемии плода и т. д.
Также нередки случаи рождения недоношенного ребенка или мышечной дистрофии.
Чтобы предотвратить нарушения развития плода необходимо вовремя определить отек живота при беременности, для этого следует с середины второго триместра контролировать анализы мочи, уровень артериального давления и вес беременной.

Причины отека живота при беременности
Причины появления припухлости самые разнообразные, достаточно часто это физиологические изменения гормонального фона женщины.
Помимо этого существует ряд других причин возникновения отеков:
- Развитие сердечной недостаточности.
- Дисфункция работы почек.
- Высокое давление и увеличение циркуляции крови.
- Нарушение кровотока и работы сосудистой системы.
Самой распространенной причиной того, что отекает живот являются проблемы сердечно-сосудистой системы. Чтобы вовремя поставить правильный диагноз врачи проверяют размер печени, которая в первую очередь подвергается изменениям.
Диагностирование, как определить отек живота в период беременности
Необходимо знать, как определить отек, возможно ли это сделать самостоятельно или только на осмотре у врача? Распознать видимые отеки можно самостоятельно, а вот диагностировать скрытые может только лечащий специалист, после обследования.
Диурез
Отек живота при беременности – последствия задержки жидкости в тканях, т.е. диуреза. Женщине необходимо осуществлять контроль выпитой жидкости и выведенной (моча, пот, дыхание). Нормальный уровень вывода с мочой – 75%, если же есть отклонения это может свидетельствовать о развитии скрытых отеков.
Опухание лодыжки
Во втором триместре важно контролировать изменения диаметра лодыжки. Если размер больше стандарта на 1 см – есть вероятность внутренней отечности, включая отек передней брюшной стенки при беременности.
Как снять отек?
При наличии гестоза, всех беременных женщин волнует только одно: как снять отек, снизить локализацию, устранить симптомы?
Диета
В питании рекомендуется ограничить потребление соли, воды (до 1,5 в день) и придерживаться некоторых советов:
- Количество белка не менее 150 г. на 1 кг еды в сутки;
- Мяса приблизительно 120 г.;
- Творога – 200 г.;
- Морепродукты – 150 г.
Данные продукты обогащают организм беременной женщины необходимыми витаминами и минералами. Важно соблюдать питьевые ограничения и в таком случае отечность постепенно будет снижаться.
Диета противопоказана тем, кто страдает:
- Аллергическими реакциями или непереносимостью одного из указанных продуктов;
- Хроническими заболеваниями почек, печени и желудочно-кишечного тракта.
При отёках рекомендуется продолжать диету 14 дней.
К диете в период беременности нельзя относиться «спустя рукава», ребенок и будущая мама должны получать максимум витаминов и минералов.
Бессолевая диета
Данная диета хорошо тем, что можно употреблять все продукты, но существует одно условие – они не должны включать соль:
- Завтрак – 1 яблоко, 100 г. творога;
- Второй завтрак – 200 г. злаковой каши;
- Обед – вареный рис, тушеные овощи, филе курицы;
- Ужин – 150 г. рыбы приготовленной на пару, овощной салат.
Также если проявляются отеки при беременности на животе назначают разгрузочные дни, проводить которые нужно только по согласованию и правилам специалистов.
К мероприятиям снятия отечности на животе необходимо подходить грамотно, чтобы не навредить матери и ребенку.
Для предотвращения развития отека живота назначают профилактическую диету, основой которой составляют ягоды, овощи (тыква, огурцы, арбуз, дыня и т. д.):
- Завтрак – 2 дольки арбуза, 200 г. тыквенной каши;
- Второй завтрак – 1 стакан кефира;
- Обед – салат из помидоров и огурцов, 100 г. приготовленной на пару рыбы;
- Ужин – тушеные овощи, 1 котлета, чай на травах.
Мочегонные травы
Лечебные травы, которые обладают мочегонными свойствами, назначаются врачом для эффективной борьбы с отеками.
К таким растениям относятся:
- Петрушка;
- Лист брусники;
- Толокнянка;
- Клюква и т. д.
Они обладают диуретическими и спазмолитическими свойствами, поэтому принимать их необходимо с особенной осторожностью, под руководством врача.
Медпрепараты
Устранить отеки помогают медикаменты группы антикоагулянтов, совместно с укрепляющими стенки сосудов препаратами:
- «Венорутон»;
- «Аскорутин»;
- «Эскузан».
Важно! Прием лекарственных средств необходимо проводить только с назначения врача, в период беременности запрещено заниматься самолечением!
Для снятия симптомов рекомендуют использовать местные гели:
- «Венитан»;
- «Гепариновая мазь»;
- «Лиотон-гель».
Профилактика отека живота при беременности
Намного проще вовремя предотвратить развитие отеков живота, чем в будущем их лечить, поэтому рекомендуют использовать профилактические мероприятия, укрепляющие иммунную систему.
Больше свежего воздуха
При беременности необходимо чаще гулять на свежем воздухе, совершать прогулки нужно осторожно, неспешным шагом, не более 2 часов. Такие мероприятия помогут значительно улучшить кровоток, прогулка поднимет общий тонус и настроение, насытит маму и плод кислородом. Ежедневное гуляние поможет предотвратить излишние жировые отложения. Если отекает передняя брюшная стенка прогулки могут стать частью комплексной терапии в лечении данного симптома.
Компрессионное белье
Чтобы не допустить развитие отеков врачи назначают компрессионное белье (гольфы, колготки, чулки). Это поможет избавиться от припухлости ног, области поясницы, справиться с развитием варикозного расширения вен.
Также женщинам «в положении» не стоит долгое время находиться под палящим солнцем, в жарких местах. Чтобы предотвратить отечность нужно избегать долго стоять или находиться в положении сидя.
На любом сроке беременности можно воспользоваться рекомендациями профилактики, не дожидаясь первых симптомов того, что припухла передняя стенка живота. Каждой женщине необходимо прислушиваться к самочувствию, проводить осмотры, чтобы вовремя приступить к лечению отеков живота.
Источник
Водянка беременных – одно из проявлений позднего токсикоза, характеризующееся скоплением жидкости в мягких тканях при отсутствии протеинурии и артериальной гипертензии. Основными симптомами данного состояния являются стойкие отеки, ухудшение общего самочувствия, нарушение работы сердечно-сосудистой системы. Клиническая диагностика водянки беременных заключается в объективном осмотре женщины, контроле над прибавкой массы тела. Дополнительно используются лабораторные анализы, УЗИ. Лечение водянки беременных проводится в амбулаторных условиях с назначением медикаментозной терапии. В тяжелых случаях показана госпитализация.
Общие сведения
Водянка беременных – форма ОПГ-гестоза, развивающаяся вследствие нарушения водно-солевого баланса. При этом наблюдается повышение проницаемости сосудистых стенок и выход плазмы в межклеточное пространство. Как следствие, нарушаются реологические характеристики крови, отмечается повышение гематокрита, гемоглобина. Такие изменения при водянке беременных ведут к расстройству маточно-плацентарного кровообращения и нередко провоцируют хроническую гипоксию плода. Примерно в 25% случаев данная акушерская патология приводит к развитию нефропатии беременных. Диагностируется водянка беременных преимущественно при многоплодии, первые признаки обычно возникают в сроке 27-30 недель. Прогноз при данном диагнозе для матери и плода благоприятный.
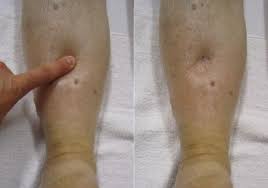
Водянка беременных
Причины водянки беременных
Этиопатогенез водянки беременных до конца не изучен. Специалисты связывают происходящие в организме женщины изменения с нарушением нейроэндокринной регуляции, вследствие чего наблюдается расстройство кровообращения в капиллярной и прекапиллярной сети на фоне водно-солевого дисбаланса. В результате крово- и лимфоотток при водянке беременных замедляются, сосудистая стенка становится более проницаемой, возникают отеки. Таким образом, нарушение метаболизма является основной причиной данной формы ОПГ-гестоза. Наиболее склонны к развитию водянки беременных пациентки, страдающие избыточным весом, так как в этом случае изначально присутствует расстройство обменных процессов.
Водянка беременных зачастую возникает на фоне других экстрагенитальных патологий: артериальной гипертензии, сахарного диабета, эндокринопатий, заболеваний почек, легких. В группу риска также входят женщины, страдающие пороками сердца (при наличии анемии). Водянка беременных чаще диагностируется у пациенток с отягощенным анамнезом, если предыдущие вынашивания плода также сопровождались гестозами. Факторами, способствующими развитию водянки беременных, являются возраст матери младше 18 или старше 30 лет, наличие внутриутробной задержки плода, резус-конфликта. Не стоит исключать влияние негативных условий труда и пагубных привычек.
Классификация водянки беременных
Водянка беременных проявляется отёчностью мягких тканей вследствие скопления жидкости. Специалисты выделяют три стадии заболевания в зависимости от локализации и выраженности патологических симптомов:
- 0 – отечность отсутствует, на данном этапе водянка беременных носит скрытый характер, заподозрить ее можно только по снижению диуреза и быстрому увеличению массы тела.
- I – патология сопровождается незначительными отеками на нижних конечностях – стопах и голенях.
- II – отеки при водянке беременных распространяются на ноги и руки, иногда отмечается скопление свободной жидкости в зоне передней брюшной стенки.
- III – диагностируется анасарка (отечность всего тела), распространяющаяся абсолютно на все анатомические структуры, включая лицо.
Точно установить стадию развития водянки беременных может только акушер-гинеколог, сопоставив выявленные патологические симптомы с результатами лабораторных и инструментальных исследований, данными объективного осмотра.
Симптомы водянки беременных
Водянка беременных обычно возникает во второй половине гестации, клиническая картина зависит от степени прогрессирования болезни. На начальных этапах отмечается незначительная отечность конечностей, на запущенных стадиях отеки распространяются на все тело. Характерный признак водянки беременных – стремительное увеличение массы тела (более 300 г в неделю). При этом женщина ощущает жажду. Из-за задержки жидкости в организме позывы к мочеиспусканию становятся гораздо реже обычного. Общее состояние пациентки при водянке беременных удовлетворительное. Может присутствовать тахипноэ, тахикардия, повышенная утомляемость.
Кожа женщин, страдающих водянкой беременных, имеет глянцевый оттенок, что дает возможность визуально отличить данную патологию от проблем с почками. В последнем случае дерма будет бледной, при наличии заболеваний сердца – синюшной. Также при водянке беременных возникает симптом кольца – украшение начинает плотно прилегать к пальцу, его трудно снять, а порой даже прокрутить. Свидетельствовать о наличии отеков способна и обувь, больная предъявляет жалобы на то, что ранее удобные туфли или сапоги становятся тесными, не застегиваются, сдавливают конечности.
Диагностика водянки беременных
Заподозрить развитие водянки беременных можно путем постоянного контроля над весом женщины. В норме недельная прибавка составляет 300 г, при данном заболевании этот показатель увеличивается до 400-700 г. Также показано отслеживание суточного диуреза. При водянке беременных наблюдается учащение ночного мочеиспускания, при этом объем выделений будет на 75 мл больше, чем обычно. Однако суточный диурез постоянно уменьшается. Такой признак является характерным именно для водянки беременных. При лабораторном исследовании мочи протеинурия не выявляется.
При водянке беременных женщинам назначают общий анализ крови. О наличии патологии свидетельствует повышение гемоглобина и уровня хлоридов, гипопротеинемия. В ходе диагностики водянки беременных проводится проба Мак-Клюра-Олдрича (выполняется внутрикожная инъекция 0,2 мл физраствора). Образовавшийся пузырь в норме рассасывается через 45-60 минут, при наличии патологии этот период составляет всего 15-20 минут. Из инструментальных методов при водянке беременных используется УЗИ. С его помощью удается обнаружить свободную жидкость в брюшной полости.
Лечение водянки беременных
Больные с водянкой беременных 0 и I стадии наблюдаются в амбулаторных условиях. Пациенткам показано строгое соблюдение питьевого режима, сбалансированное питание. Суточный объем потребляемой жидкости не должен превышать 1 л. Также при водянке беременных нужно ограничить количество соли до 3-4 г в день. В меню следует включить белковую пищу: мясо, рыбу, творог. Обязательным является присутствие свежих фруктов и овощей в ежедневном рационе. Кроме того, женщина, страдающая водянкой беременных, должна больше отдыхать.
Водянка беременных предполагает медикаментозное лечение. Назначаются седативные препараты, спазмолитики, десенсибилизирующие средства. Прием диуретиков при водянке беременных не рекомендуется, так как данные препараты способствуют выходу плазмы из кровеносного русла, что может способствовать усугублению отеков. При II-III стадии болезни ведение беременности продолжают в условиях стационара. Пациенткам также назначается консервативное лечение и постельный режим.
Прогноз и профилактика водянки беременных
Прогноз при водянке беременных благоприятный. Своевременно оказанная медицинская помощь и соблюдение предписаний врача позволяют доносить плод до 38-40 недель гестации и родить здорового младенца. Начинать профилактику водянки беременных следует еще на ранних этапах вынашивания. Прежде всего, следует определить, принадлежит ли женщина к группе риска по развитию данной патологии. Абсолютно всем пациенткам для предупреждения водянки беременных следует придерживаться сбалансированного питания, меню должно включать белковую пищу, овощи и фрукты.
Профилактика водянки беременных предполагает соблюдение режима труда и отдыха. Спать женщине нужно не менее 10 часов в сутки, обязателен дневной отдых на протяжении 60 минут. Следует придерживаться активного образа жизни – заниматься плаванием, ходьбой, гимнастикой, если для них нет противопоказаний. Больным, которые принадлежат к группе риска по развитию водянки беременных, назначаются препараты, способствующие восстановлению свойств клеточных мембран.
Источник



