Отеки при венозной недостаточности лечение
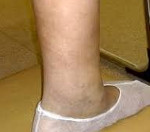

Хронический венозный отек – это избыточное накопление тканевой жидкости, ассоциированное с хронической венозной патологией нижних конечностей. Клинически проявляется увеличением объема голени, образованием ямок при пальпации, изменением кожной окраски на фоне телеангиэктазий, расширения и варикозной трансформации поверхностных вен. Диагноз устанавливают при физикальном обследовании, в случае необходимости дополняя его результатами инструментальных процедур (УЗДС, КТ, МРТ вен и окружающих тканей, волюметрии). Пациенты нуждаются в комплексном лечении с использованием консервативных (фармакотерапии, эластической компрессии) и инвазивных методик.
Общие сведения
Венозные отеки на нижних конечностях выявляют у 7,2–63,8% флебологических пациентов. В общей популяции показатель может варьироваться от 7 до 20%. Это связано с различными методами анализа, особенностями этнокультурной среды, возрастом, образом жизни обследованных лиц и другими факторами. Патологическому состоянию свойственна географическая неоднородность: если в европейских странах уровень распространенности достигает 17,2%, то у жителей дальневосточных регионов он не превышает 10,7%. Как и венозная патология в целом, ассоциированные с ней хронические отеки чаще встречаются у женщин. Их распространенность увеличивается с возрастом, достигая пика у пожилых людей.
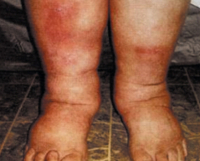
Хронический венозный отек
Причины
Появление хронического отека обусловлено длительной внутрисосудистой гипертензией и свидетельствует о прогрессирующей несостоятельности венозной сети. Затруднение оттока крови наблюдается из-за нарушений на различных уровнях – дефектов клапанного аппарата, обструкции поверхностного или глубокого русла, дисфункции мышечного насоса, внешней компрессии. Наиболее значимыми причинами подобного состояния выступают:
- Варикозная болезнь. Является наиболее распространенным этиофактором венозных отеков. В варикозно расширенных сосудах депонируется большое количество крови, что провоцирует повышение гидростатического давления и выход жидкости в межтканевые пространства.
- Посттромботический синдром. Окклюзия сосудистого просвета и клапанная деструкция являются основными факторами развития хронического отека у пациентов, перенесших тромбоз глубоких вен. Его выраженность определяется степенью реканализации стеноза и развитием коллатералей.
- Беременность. Венозную обструкцию в третьем триместре связывают со сдавлением нижней полой и подвздошных вен увеличенной маткой, а высокие уровни прогестерона снижают тонус сосудов. При повторных беременностях относительный риск венозной недостаточности и ХВО возрастает в 3 раза.
- Иммобилизация. Длительное (более трех суток) обездвиживание конечностей или всего тела сопровождается нарушением функционирования мышечно-венозной помпы и замедлением кровотока. Такая ситуация возникает после травм, хирургических вмешательств, при параличах.
- Синдром Мея-Тернера. Анатомическая особенность в виде сдавления левой общей подвздошной вены одноименной правой артерией является причиной одностороннего отека для 9% пациентов с венозным рефлюксом. Внешняя компрессия затрудняет отток крови, приводя к отечности.
- Врожденные аномалии клапанов. Источником клапанной недостаточности могут быть врожденные дефекты – гипо- или аплазия створок, атипичное и асимметричное прикрепление, полное недоразвитие либо отсутствие. Анатомические аномалии провоцируют функциональную недостаточность клапанов с развитием застойных явлений.
Причинами хронического венозного отека также могут выступать травмы нижних конечностей, опухоли малого таза. Факторами, провоцирующими гипертензию в поверхностной и глубокой сосудистой сети, являются гиподинамия, продолжительные статические нагрузки, некоторые заболевания (бронхолегочная патология с длительным кашлем, запоры, сердечная недостаточность). Риск отечности возрастает у лиц с избыточным весом и принимающих оральные контрацептивы.
Патогенез
Возникновение хронического венозного отека определяется длительным стазом и повышением внутрисосудистого давления. Как результат, увеличивается проницаемость стенки вен, нарастает градиент транскапиллярной диффузии. Это дополняется экстравазацией крупномолекулярных плазменных белков (фибриногена, фрагментированного гемоглобина) и разрушенных форменных элементов, что ведет к нарастанию онкотического интерстициального давления. Под влиянием указанных изменений в периваскулярных тканях накапливается избыток жидкости.
Сначала снижение интенсивности интерстициального отека достигается включением компенсаторных механизмов. Выведение жидкости осуществляется путем активизации лимфодренажной системы, что соответствует транзиторным симптомам. Но сохраняющаяся венозная гипертензия с постоянно высоким уровнем гидростатического давления усугубляет изменения микроциркуляторного русла и приводит к декомпенсации механизма оттока. В тканях скапливается все больше жидкости, что делает отеки интенсивными и постоянными.
Находясь в паравазальной ткани, фибриноген трансформируется в фибрин, инициируя асептическое воспаление, участвуя в образовании соединительнотканных тяжей и «муфт», сдавливающих капилляры. Микроангиопатия усугубляет гипоксические расстройства, поддерживает формирование индуративного целлюлита, что в сочетании с лимфангоитом провоцирует окклюзию путей лимфооттока. В результате развивается флеболимфедема, создаются условия для возникновения и прогрессирования трофических расстройств.
Классификация
Согласно международной классификации CEAP, используемой в практической флебологии, отечный синдром относится к 3 клиническому классу (C3), являясь начальным и основным признаком венозной недостаточности. В рамках этой диагностической системы предлагают использовать шкалу оценки тяжести хронического венозного отека (VCSS):
- 1 балл. Отеки отсутствуют.
- 2 балла. Отечность наблюдается вокруг лодыжек вечером.
- 3 балла. Сохраняется в дневное время и распространяется выше лодыжек.
- 4 балла. Утренние отеки локализуются выше лодыжек, нарушают повседневную активность.
Сам по себе отек не является отдельной нозологической единицей и имеет вторичный характер, но он отражает развитие локальных нарушений в системе сосудов голени и бедра. Наличие и выраженность венозного отека обязательно указывают при постановке клинического диагноза.
Симптомы ХВО
Развитие хронического венозного отека происходит постепенно, по мере нарастания признаков недостаточности оттока. Визуально определяются увеличение объема одной или обеих конечностей, преимущественно над лодыжками и в нижней трети голени, бледность или цианоз кожных покровов. Важным признаком становится наличие телеангиэктазий, расширенных ретикулярных или варикозно измененных подкожных вен. Субъективно пациенты ощущают тяжесть в ногах, утомляемость. Иногда возникают онемение и боли, связанные с нарастающей интравенозной гипертензией. Но с прогрессированием флебопатологии субъективные жалобы ослабевают.
Выраженность симптомов зависит от ряда внешних и внутренних факторов. Начальные стадии патологии характеризуются транзиторным отеком, возникающим обычно к концу дня после длительного стояния или сидения, исчезающим утром или при ходьбе. В дальнейшем симптомы становятся постоянными, но связь с провоцирующими условиями не утрачивается. Помимо статических нагрузок, количество тканевой жидкости увеличивается при повышении окружающей температуры, во второй фазе менструального цикла у женщин.
Венозные отеки выявляют по образованию ямки после надавливания пальцем на переднюю поверхность голени, длительному сохранению отпечатков от носков. Но воспалительная индурация, возникающая на более поздних сроках заболевания, делает следы от давления незаметными. Присоединившаяся лимфедема сопровождается отечностью стопы и определяется невозможностью сформировать кожную складку на тыльной поверхности основной фаланги второго пальца (симптом Стеммера).
Осложнения
Изолированный отек нижних конечностей встречается лишь на ранних стадиях хронической венозной недостаточности. Прогрессирование микроциркуляторных и тканевых расстройств способствует возникновению трофических нарушений: гиперпигментации, застойного дерматита, липодерматосклероза. Частым осложнением являются кожные язвы – вероятность ульцерации в дистальных участках характерна для 60–90% пациентов. Но в условиях усугубляющегося стаза наиболее значимым и опасным состоянием считаются тромбозы в поверхностных и глубоких венах, возникающие впервые либо рецидивирующие.
Диагностика
Учитывая достаточно типичные клинические признаки, выявление ХВО обычно не представляет сложностей. Однако для подтверждения его генеза, осуществления дифференциальной диагностики и планирования лечебной тактики необходимы результаты инструментальных исследований:
- УЗДС вен. Ультрасонография считается наилучшим способом оценки проходимости периферической венозной сети нижних конечностей. Позволяет выявить рефлюксы, определить состоятельность мышечной помпы, измерить толщину и эхографическую плотность подкожных тканей.
- Водно-иммерсионная волюметрия. Считается «золотым стандартом» в динамической оценке хронического венозного отека. Волюметрия измеряет объемно-весовые характеристики вытесненной и сохраненной в различных условиях тканевой жидкости (утром и вечером, стоя и лежа, при физических нагрузках и после отдыха, в динамике лечения).
- Томография сосудов и мягких тканей. Томографические методики полезны для точной верификации причины отечного синдрома и его локализации (суб- или эпифасциальной). По данным КТ-флебографии выявляют дефекты сосудистой стенки и оценивают степень обструкции. Анализировать изменения мягких тканей и состояние вен голени с высокой информативностью позволяет МРТ.
Для установления причин венозной недостаточности иногда приходится использовать инвазивные диагностические методики, в частности, контрастную флебографию. При поражении поверхностных сегментов проводится плетизмография, в неясных ситуациях прибегают к радиоизотопной сцинтиграфии.
Диагностикой хронического отека занимаются хирурги-флебологи. Учитывая вероятность иных причин патологии, а также полиморбидность, характерную для пожилых пациентов, локальные изменения венозного генеза приходится дифференцировать с нефротическими, кардиальными, лимфостатическими отеками. Необходимо исключать травматические, воспалительные, гипоонкотические и иные механизмы, не участвующие в развитии флебогенных нарушений.
Лечение хронического венозного отека
Успех лечения заключается в комплексной коррекции, каждый элемент которой имеет важное значение. Общережимные мероприятия требуют исключения продолжительных статических нагрузок, постурального дренажа – положения лежа с приподнятыми на 20–25° ногами. Параллельно осуществляют активные действия, направленные на ликвидацию застойных явлений:
- Компрессионная терапия. Признана основным компонентом консервативного лечения венозного отечного синдрома, предполагает создание положительного внесосудистого давления. Выполняется с помощью медицинских изделий – эластических бинтов средней растяжимости (в начале лечения), трикотажа 2–3 класса (колгот, чулок), переменной аппаратной пневмокомпрессии (одно- или многокамерными манжетами).
- Фармакотерапия. Главный аспект медикаментозной терапии – применение флебопротекторов или венотоников (микронизированной очищенной флавоноидной фракции, экстракта иглицы, гидроксиэтилрутозиды). В некоторых случаях системное лечение потенцируется диуретиками и полиферментными средствами. Местная терапия обычно осуществляется гелями, содержащими гепарин или венотоники.
- Хирургическая коррекция. В фазу выраженной отечности любые хирургические вмешательства противопоказаны. После курса консервативной терапии рассматривают вопрос об эндовенозной облитерации (склеротерапии, ЭВЛК, радиочастотной коагуляции), щадящей флебэктомии (криогенной, инвагинационной, PIN-стриппинге). Но ни один из них не может гарантировать полного исчезновения отечного синдрома, требуя дальнейшей поддерживающей терапии.
Послеоперационная реабилитация включает эластическую компрессию и прием флебопротекторов. Прямое воздействие на мышечно-венозную помпу нижних конечностей оказывает сравнительно новая лечебная методика – электромышечная стимуляция, позволяющая уменьшить отечность и другие признаки венозной недостаточности.
Прогноз и профилактика
Выраженность хронического венозного отека хорошо коррелирует со степенью функциональных расстройств в сосудистой системе нижних конечностей. От его адекватной терапии во многом зависит конечный исход флебопатологии. Отсутствие полноценной коррекции чревато развитием осложнений, но при комплексном подходе прогноз для жизни и трудоспособности вполне благоприятный. Профилактические рекомендации включают устранение факторов риска (борьбу с гиподинамией, ожирением, ограничение статических нагрузок), своевременное лечение начальных стадий хронической венозной патологии и сопутствующих заболеваний.
Источник
Идиопатические отёки возникают без видимой причины, хотя без причины ничего не бывает, возникают у женщин бальзаковского возраста и несколько избыточного веса. Как правило, у мужчин они отмечаются на порядок реже. Отёчность заметна и на ногах, и на руках, особенно в жаркую погоду. Скорее всего, они имеют ту же причину, что и отёчность при предменструальном синдроме — цикличное колебание гормонов с избыточной продукцией эстрогенов и недостатке прогестерона. На короткое время изменяется сосудистая проницаемость и в тканях задерживается натрий, тянущий за собой воду. Переход в следующую фазу цикла уводит отёчность до следующего раза.
При нормальной беременности, во второй половине её, отекают стопы и лодыжки. Это обусловлено изменением уровня гормонов, дополняется некоторыми сложностями венозного оттока из-за увеличенной матки, а также гидростатическим давлением при продолжительном стоянии на ногах. Охранительный режим, когда физическая нагрузка беременной равномерно чередуется с горизонтальным положением тела с приподнятыми подушкой стопами, помогает избавиться от неприятной отёчности без дополнительных лекарственных средств. При патологии беременности, сопровождающейся повышением артериального давления и появлением белка в моче — протеинурии, тоже возникают отёки, но это уже серьёзно, и легко не пройдёт, необходимо лечение.

Наш эксперт в этой сфере:
Заведующий стационаром, врач-терапевт
Позвонить врачу
Отёки ног при заболеваниях сердечно-сосудистой системы
Отёки возникают при следующих патологических изменениях:
- острых и хронических болезных миокарда — сердечной мышцы;
- патологии клапанов — пороках сердца;
- изменениях коронарных сосудов — ишемии миокарда;
- нарушениях сердечного ритма — аритмиях;
- болезнях перикарда — сердечной сорочки.
Отёки входят в комплекс симптомов сердечной недостаточности, когда миокард не способен эффективно выполнять свою насосную функцию или дефекты клапанов не позволяют во время ритмичных сокращений камер сердца разделять предсердие от желудочка, что способствует обратному забросу и постоянному застою в камере остатка крови. При аритмии отделы сердца сокращаются неритмично, то есть неполноценно и не синхронно, нарушая кровоснабжение всех органов и тканей. В результате сбоя сердечных сокращений формируется застой крови в венозной системе.
Развитию сердечных отёков всё же предшествует одышка при физической нагрузке, а затем и в покое. Отёчность нарастает постепенно, начиная со стоп, утолщение мягких тканей двустороннее и симметричное, если нет сопутствующего варикозного поражения вен. Сначала отёчные ткани мягкие, как тесто, распространяясь вверх, застойная межтканевая жидкость меняет консистенцию в нижних отделах на более плотную. На стопе плотная консистенция тканей, в нижней трети голени чуть менее плотная, в средней трети эластичная, а под коленной чашечкой мягкая тестообразная. Отёчность усиливается к вечеру, к утру уплотнение тканей несколько уменьшается, но не проходит совсем.
Связь отёка с заболеванием сердечно-сосудистой системы устанавливается довольно быстро при осмотре пациента и обследовании. Достаточно сделать при аритмии ЭКГ, при клапанном пороке и изменении миокарда на рентгенограмме органов грудной клетки можно увидеть изменение границ сердца и застойные явления в лёгких. К сожалению, удаление отёчности ног возможно только при эффективном лечении первопричины — заболевания сердца. Конечно, на некоторое время помогает изгнание избыточной жидкости с помощью мочегонных препаратов, но быстро развивается устойчивость к лекарствам, приходится увеличивать дозы и добавлять целые мочегонные комбинации.
Отёки ног при заболеваниях вен
Отёки при варикозных узлах вен нижних конечностей далеко не первый симптом, они появляются при довольно запущенном процессе. Как правило, варикозная болезнь проявляется болезненной усталостью и неприятными ощущениями в икроножных мышцах, проходящими при ходьбе. Венозный отёк односторонний, при поражении варикозными узлами вен обеих конечностей отёчность двухсторонняя, но не симметричная. Мягкие ткани ноги плотные, при стоянии, особенно без движений, отёчность усиливается вместе с болезненными ощущениями. В горизонтальном положении с подушкой под стопой отёк уменьшается.
Отёчность развивается медленно, сначала в окололожечной области к вечеру появляется пастозность тканей, при прогрессировании процесса уплотнение мягких тканей распространяется выше лодыжки и становится ощутимым уже к середине дня. При тяжёлом поражении вен конечности отёки не проходят к утру даже при возвышенном положении ноги во время ночного сна. Беспокоит пациента не столько отёчность, сколько боли и быстро нарастающая усталость в ногах, к которым позже присоединяются трофические изменения кожи вплоть до незаживающих язв. При лечении венозной патологии уменьшается и отечность ног.
Отёки ног при атеросклерозе сосудов
При атеросклеротическом поражении артерий любого диаметра развивается ишемия — недостаток питания конечности, что выражается в уменьшении её объёма, как бы «усыхании» в размере. Но когда при сужении просвета артерии, она дополнительно закупоривается образующимся тромбом, возникает острая ишемия конечности, которая характеризуется увеличением отёчности ткани ниже уровня блока сосуда. При образовании тромба «на месте» ишемия нарастает постепенно, при приплывшем с током крови тромбе и не прошедшем по диаметру через атеросклеротическое сужение, что называется «эмболией» — ишемия развивается буквально в течение нескольких часов.
Внезапное прекращение артериального кровоснабжения — острая ишемия конечности сопровождается яркой клинической картиной с нарастающей интенсивностью болевого синдрома, онемением конечности с неприятными ощущениями — парестезиями. Кожа на фоне нарушения кровотока становится бледной, приобретает мраморные разводы, синеет и очень сильно отекает — «столбообразно». Состояние очень тяжёлое, требует срочного хирургического вмешательства для восстановления проходимости сосуда, во избежание развития гангрены с последующей ампутацией.
Отёки ног при почечной патологии
Отёки обусловлены развитием почечной недостаточности при остром или хроническом заболевании почек. Довольно длительное время патология почек может существовать скрытно, и даже обследование не всегда способно её выявить, если не нацелено на поиск патологии мочевыводящей системы. Как правило, почечная недостаточность в начальной стадии выявляется очень редко, но и при адекватной диагностике лечение заключается в соблюдение образа жизни при регулярных обследованиях. За несколько лет больной свыкается со своим диагнозом и вполне приличным состоянием, что забывает о нём. Прогрессирует недостаточность почек довольно споро, и отёчный синдром, как её важный симптом, развивается буквально за несколько дней.
Почечная недостаточность может развиться при любом заболевании почек или осложнении «на почки» сахарного диабета или системных заболеваний. К примеру, при остром или хроническом повреждении почечной структурной единицы клубочка — гломерулонефрите развивается, так называемый, нефритический отёк. Он локализуется в областях с рыхлой подкожной клетчаткой, начиная с лица — это по утрам «мешки» под глазами и толстые полупрозрачные от жидкости веки, которые объясняются больными просто: «чаю на ночь попил», и посему такой малостью не считает нужным обременять врача своим посещением.
При усугублении функциональной недостаточности почек отёчность быстро и почти равномерно распространяется по всему телу, стопы и голени как будто раздуваются, в отличие от сердечных отёков, к вечеру они несколько уменьшаются, но назавтра прибывают в ещё большем объёме. Долго не удастся ни обращать внимания на увеличивающуюся отёчность, потому что часто она сочетается с высоким давлением при снижении количества выделяемой мочи. Весь человек «раздувается как подушка» — это анасарка, появляется жидкость в полостях: брюшной, грудной, сердечной сорочке. В этой ситуации требуется гемодиализ и экстренная помощь. Эффективность уменьшения отёков зависит от результатов терапии почечной недостаточности.
Отёки ног при заболеваниях печени
При нарушении функции печени в результате острых и хронических гепатитов любой этиологии не производится в достаточном количестве белок альбумин, и развивается «безбелковый» отёк. Кроме того, при всяком патологическом процессе в печени формируется рубцовая соединительная ткань, вытесняющая печёночные клетки — гепатоциты. Рубцовая ткань — фиброз и цирроз мешает нормальному оттоку крови по венозной системе, сами вены брюшной и грудной полости деформируются варикозными узлами. В брюшной полости задерживается жидкость — асцит, который дополнительно нарушает циркуляцию крови и лимфы, формируя стойкий симметричный и довольно плотный отёк ткани, постепенно поднимающийся от стоп до брюшной стенки. Лечение асцитического синдрома очень сложное и со временем довольно бесперспективное, если нет возможности выполнить трансплантацию печени.
Отёки ног при заболеваниях лимфатической системы конечностей
Поражение лимфатических сосудов и узлов возможно при некоторых острых инфекциях и злокачественных опухолях, травмах пахово-бедренной области, а также после хирургического или лучевого лечения периферических лимфатических коллекторов, «насасывающих» лимфатическую жидкость из определённой анатомической зоны. Поражение лимфатической системы нижней конечности часто называют «слоновостью» из-за схожести формы ноги. Лимфатические отёки отличаются высокой плотностью и устойчивостью, односторонним поражением. При генетической неполноценности лимфатической системы — идиопатической лимфедеме поражение ног двустороннее, но всегда асимметричное.
Отёчность нарастает постепенно, начиная с лимфедемы — мягкого увеличения тыла стопы, которая со временем становится похожей на подушечку, пальцы при этом совершенно нормальных размеров. Постепенно происходит прорастание кожи и клетчатки соединительной тканью с постепенным замещением их рубцовой структурой. Нога как будто одета в небрежно пошитую ватную штанину с разрыхлениями и перемычками, грубыми складками, неправильной формы подушками и мелкими впадинами. Небольшая ранка кожи заживает неделями, из неё сочится прозрачная лимфа, инфицирование стафилококком может привести к рожистому воспалению, существенно усугубляющему имеющийся лимфостаз. Рожистое воспаление часто рецидивирует и каждое обострение дополняет дефекты мягких тканей ноги.
Острый лимфатический отёк — лимфедема развивается при опухолевом поражение паховых, бедренных и забрюшинных лимфатических узлов, а также при большой опухоли органа малого таза. Это очень болезненный, быстро нарастающий отёк ноги, которая становится похожей на столб с мраморными разводами на бледной синюшной коже. При острой блокаде лимфатического оттока отмечаются выраженные трофические нарушения мягких тканей и мелкие тромбозы вен нижних конечностей, нога холодная «как лёд» и пульсация сосудов ослаблена.
Отёк приносит невыразимо болезненные страдания, движения в суставах невозможны из-за запредельного напряжения мягких тканей, больному кажется, что при движении кожа разорвётся. Восстановить функцию поражённого опухолью лимфатического коллектора практически невозможно. Регрессия лимфатического отёка возможна при высокочувствительных к химиотерапии злокачественных опухолях лимфатической системы и злокачественных опухолях яичка, но не при метастазах рака в лимфатические узлы.
Мы вам перезвоним
Оставьте свой номер телефона
Отёки ног при патологии суставов
Несмотря на то, что при поражении сустава отёчность бывает довольно интенсивной, на первый план выходят именно нарушения функции сустава и боли. Отёк вторичен, он вызывается блокировкой оттока лимфатической жидкости в результате воспалительных изменений. Локализуется в области сустава, поэтому всегда односторонний, с довольно чёткими границами, локальным покраснением кожи и увеличением температуры над суставом.
Манифестация отёка следует либо вслед за появлением болей и нарушениями движения, либо параллельно с другими симптомами, но не раньше. При хроническом артрозе и травме сустава клиническая картина отличается только скоростью развития отёка: при артрозе — постепенно, при травме — быстро, с такой же скоростью отёк купируется — спадает в результате терапии.
Возможно развитие отёка ног при сочетании нескольких этиологических причин, каждая из которых самостоятельно способна привести к отёчности. К примеру, отёки ног в результате сердечной недостаточности могут совпасть по времени возникновения с отёчностью при варикозной болезни или хроническом артрозе. В любом случае современные диагностические возможности позволяют провести дифференциальный диагноз и назначить лечение основного заболевания, поскольку отёк нижних конечностей не развивается сам по себе, а всегда имеет причину.
Источник
