Отеки при переломе луча в типичном месте

Перелом руки – одна из наиболее распространенных травм, при которой часто наблюдается отек. Отек образуется вследствие повреждения кровеносной системы и нарушения обмена веществ в тканях и является скоплением жидкостей в травмированном месте. Пострадать могут пальцы, плечевая область, лучевая кость. Для снятия отечности используют лекарственные средства. Действенными также считаются массажные процедуры, физиотерапия, ЛФК. Многие врачи назначают рецепты народной медицины. Делают компрессы, ванночки, аппликации, применяют мази, настойки.
Чаще всего, отек проходит сам по себе и достаточно быстро, но в некоторых случаях из-за осложнений этот процесс может затянуться. Могут наблюдаться застойные процессы в поврежденной области, нарушения питания тканей, что приводит к развитию патологий.
Причина отека после перелома
Отек после перелома появляется практически всегда, поскольку это естественная реакция организма. Причинами отека являются:
- нарушение кровотока в поврежденной конечности,
- сильное сдавливание,
- повреждение костью вены или артерии.
В результате в травмированной области скапливается лимфатическая жидкость, из-за которой и возникает отечность. Она приводит к быстрой утомляемости и вызывает скованность мышц в движениях. Отек замедляет процесс восстановления и может повлечь за собой неприятные последствия, например, ограничение подвижности, отмирание кости и тканей. В зависимости от того, сколько не сходит отек после перелома лучевой кости, можно использовать разные методы его устранения и ускорения движения лимфатической жидкости в руке.
Перелом руки
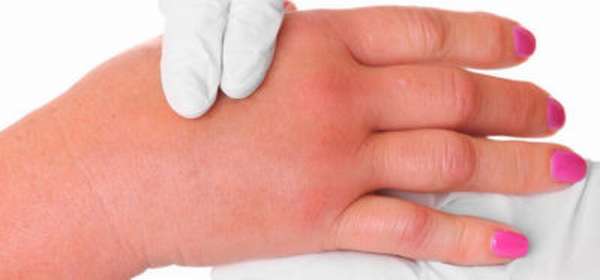
Говоря о переломе руки, чаще всего, речь идет о травмах около лучевого сустава или предплечья. Самым распространенным является перелом лучевой кости, который сопровождается сильным отеком. Также пострадать могут пальцы, плечевая кость и другие части руки. Перелом может быть единичным или множественным. Отек при переломе руки – не единственный явный симптом. Также на травму указывает сильная боль, ограничение в подвижности в суставе, иногда хруст и паралич.
Отек кисти могут усилить аксессуары и украшения на руке. Поэтому врачи рекомендуют сразу снимать часы, кольца и браслеты. Если не получается сделать это самостоятельно, лучше всего, подождать помощи врача. При открытом переломе возможно кровотечение. Если разорвана артерия, до прибытия в больницу нужно использовать жгут, чтобы не допустить значительной потери крови.
Перелом пальцев
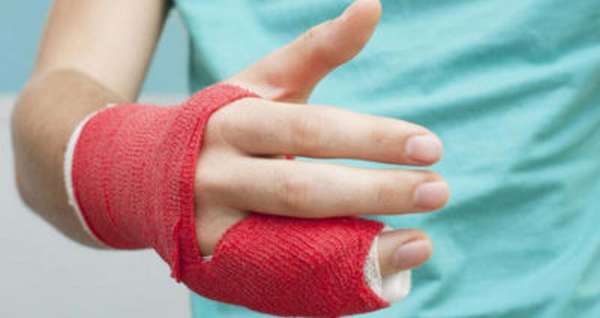
Переломы пальцев очень распространены. Различают два вида таких повреждений:
- травматические (из-за внешнего воздействия),
- патологические (из-за хрупкости костей, которую вызывают некоторые заболевания). Для лечения палец обездвиживают. Часто при подобной травме опухает конечность.
Отек при переломе пальцев руки снимают после удаления фиксирующей повязки. Для этого используют специальные препараты традиционной или народной медицины, физиотерапевтические процедуры, выполняют упражнения ЛФК.
Перелом лучевой кости
Перелом лучевой кости – самый распространенный вид травм руки. Его причиной может стать падение на руку, удар и т.п. После перелома лучевой кости наблюдается отек на руке – один из первых признаков. При его образовании необходимо сразу обратиться к врачу за помощью.
Отек при переломе лучевой кости снимают после удаления гипсовой повязки. Для этого проводят реабилитационный комплекс, который поможет полностью восстановить работоспособность и устранить неприятные последствия.
Снять отек с помощью традиционной медицины
После перелома возникает необходимость как можно быстрее снять отек с руки. В гипсе конечность находится в обездвиженном состоянии на протяжении полутора месяцев. Это приводит не только к отечности, но и ослаблению мышц и связок. При переломе со смещением отек лучевой кости держится намного дольше, так как окружающие ткани были травмированы сильнее. Однако со временем он также проходит. При правильном лечении и реабилитации рука полностью восстанавливает свои функции.
Для устранения отека используют специальные мази и гели, проводят физиотерапевтические процедуры и курсы лечебной физкультуры.
Препараты для снятия отеков
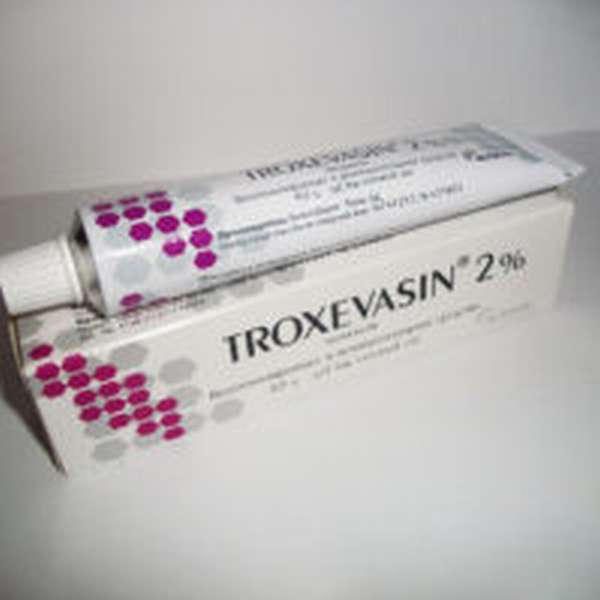
Если припухлость держится слишком долго, врач может прописать ряд препаратов, которые ускоряют процесс кровообращение и заживления травмы тканей. Их используют после снятия гипсовой повязки. Медицинские средства для снятия отека могут оказывать два вида воздействия:
- охлаждение,
- согревание.
Чтобы снять отек с руки, чаще всего, используют охлаждающие мази, например, гепариновую мазь, Лиотон или Троксевазин. Их необходимо наносить 2-3 раза в день на поврежденный участок руки. Мазь помогает снять болевые ощущения и охладить ткани, что способствует скорейшему восстановлению.
Массаж

Лечебный массаж входит в курс реабилитации после перелома. Он позволяет быстрее устранить последствия травмы и вернуться к обычной жизнедеятельности. Это один из наиболее эффективных методов.
Как снять сильный отек с руки после перелома с помощью массажа? Профессиональный массажист проводит комплексный курс, который способствует нормализации кровообращения, особенно в атрофированном участке, стимулирует работу нервных окончаний, а также регенеративных процессов в тканях руки. Затем можно продолжать массаж в домашних условиях.
Физиотерапия
При повреждениях около сустава плечевой кости или лучевой, а также в области пальцев руки формируется костная мозоль, мышцы теряют активность, и ряд процессов в тканях нарушается. Чтобы избежать последствий, проводят ряд физиотерапевтических процедур, направленных на нормализацию работы руки:
- электрофорез,
- ультрафиолетовое облучение,
- аппликации из лечебных грязей и др.
Лечебная физкультура
После того как с руки снимают гипсовую повязку, человек должен выполнять ряд упражнений. Они оказывают разностороннее действие:
- восстанавливают кровоток,
- повышают силу и упругость мышц,
- убирают отек.
Руку необходимо нагружать постепенно, медленно увеличивая продолжительность занятий и объем движения. Упражнения необходимо выполнять каждый день, строго следуя предписаниям врача травматолога.
Снятие отеков народными методами

Если отек сохраняется на запястьях долго и не спадает, можно использовать средства народной медицины. Зачастую они являются не менее эффективными, чем медицинские препараты. Народные средства для снятия отечности включают:
- компрессы,
- аппликации,
- растирания со спиртовыми настойками,
- ванночки.
Для приготовления ванночек используют эфирные масла ели, сосны, кипариса, кедра, а также йод или морскую соль. С этой целью можно использовать отвары календулы или ромашки. Наложее голубой глины можно делать дважды в день по полчаса. Для компрессов используют отвары арники, ромашки, зверобоя и др.
Какие могут быть последствия
Реабилитация и снятие отеков, не проведенные на протяжении долгого времени, могут привести к сложным застойным процессам и нарушению питания тканей. Впоследствии это может привести даже к ампутации руки, поэтому важно вовремя и правильно провести лечение.
Источник
фото с сайта yandex.ru
Перелом лучевой кости в типичном месте самый распространенный из всех переломов. Типичное место расположено в дистальном отделе лучевой кости на расстоянии 2-3 см от лучезапястного сустава. Этот участок в больше степени состоит из губчатой костной ткани и в отличие от тела (диафиза) кости имеет самый тонкий кортикальный (поверхностный) слой. Сломать так руку дело одной секунды, а восстанавливается она долго. К сожалению, врачи-травматологи редко говорят пациентам, что необходима реабилитация и врача – физиотерапевта. Сняли гипс, и иди, через неделю приходи, посмотрим. А пациент остается в шоке от своей руки, от страха за неё, кажется, что она никогда не станет прежней.
Я сломала руку в конце мая прошлого года, ситуация банальная – пошла в магазин, а на улице шел дождь, поскользнулась и вуаля – перелом. Приехав в травмпункт, была удивлена количеством таких же несчастных. Причем в травмпункте первым делом спросили, когда была травма, в случае если прошло больше 3 дней, то врач и осматривать не будет, отошлет в поликлинику по месту жительства.
Я проходила с гипсом 3 недели, и очень боялась, что когда его мне снимут, окажется, что рука зажила неверно. Перелом у меня был со смешением. Но всё обошлось, врач – травматолог не прописал мне физиолечения вообще (!) рекомендовал греть грелкой и шевелить рукой. Всё. А рука в отёке, зелено – синяя, и не слушается от слова совсем. Я её прижимаю к себе, потому что не представляю, как выйти в большой мир с такой рукой, кажется, что все встречные имеют намерением её пощупать, потрогать, задеть, причинить боль.
В день снятия гипса я пошла к физиотерапевту, честно кажу, что мне просто повезло. Позвонили врачу, и он меня принял, потому что за меня просили, без направления, без каких-то танцев с бубном. И физиотерапевт совершил чудо, врач восстановил мне руку за две недели (!), конечно, она не стала такой как до перелома (такой она стала через месяц), разница между первым и четырнадцатым днем физиолечения была колоссальной. Если есть возможность – обязательно идите к специалисту, иначе есть возможность не восстановить руку на 100%. Интересно было узнать, что даже неправильно сросшийся перелом можно разработать и это лучше, чем позволять ломать себе руку снова, так как гарантии, что она во второй раз срастется верно, нет.
Длительность реабилитации может зависеть от возраста больного, тяжести травмы, наличия осложнений или заболеваний, мешающих срастанию костной ткани. Если у пациента сахарный диабет, инфекции мягких тканей и костей, пожилой возраст и прочие отягощающие факторы, то период реабилитации будет длительным.
Внимание! Все упражнения по реабилитации руки требуют согласования с врачом! Я – не врач, медицинского образования у меня нет, я рассказываю свой опыт и показываю те упражнения, которые помогли мне восстановить руку.
Сначала мне делали прогревание руки озокеритом (горный воск — природный углеводород из группы нефти) его разогревают и наносят на марлю, всё это затем помещается на место травмы. Время воздействия около 20 минут.
Затем мне делали массаж, это было больно. Начинался он с разминания пальцев, поскольку они снабжаются кровью мелкими сосудами, неподвижное состояние в гипсе привело к отеку и не проходящему синяку. Сначала легкими поглаживающими движениями мне разогревали мышцы, а потом делали легкий массаж.
Затем под руководством врача я делала упражнения, они очень простые и не требуют специализированных предметов:
1. Собирание пеленки или полотенца. Казалось бы это даже не упражнение, а так баловство, но оно помогает.
Да, вот так просто собирать ткань, работая только одними пальцами, перебирая ими
2. Протирание зеркал, мебели полезно не только для внешнего вида квартиры, но и руку разрабатывает.
3. Взять в руки мяч любого диаметра и перебирать по нему пальцами.
4. Сжимать в руке мелкие предметы.
стараться сжимать с силой, разжимать и сжимать снова
5. Рукопожатие, стараться сжать пальцы сильнее. Делать это упражнение можно только с человеком, которому доверяешь. Моим компаньоном был папа, не знаю кто из нас больше боялся я или он.
6. Поднимать поочередно по одному пальцу.
Казалось бы так просто, но на деле это совсем не просто и не все пальцы слушаются. У меня хуже всего обстояло дело с большим пальцем, он долго болел
7. Упершись рукой в стену поворачивать ладонь из стороны в сторону.
Это очень тяжелое и сложное упражнение
8. Упираться рукой в стену и пытаться выпрямить руку.
Это вообще «высший пилотаж», очень страшно это совершать после травмы, но потихоньку надо, день за днём она будет выпрямляться больше
Второй вариант этого упражнения, когда рука лежит на столе и Вы её поднимаете вверх
9. Взять в руки трубу от пылесоса опустить её на уровень свободно висящих рук и пытаться обеими руками держать её одинаково (это очень сложно, правда, хотя по описанию кажется легко).
10. Раздвигать и соединять пальцы
Это упражнение легкое, делать его не больно
Через 4 дня физиотерапии мне велели постирать в тепловой воде небольшие вещи и старательно их выжимать. После пятого сеанса, сказали положить в пакет книгу и походить так, неся в травмированной руке.
Я без устали работала с рукой, приходя от врача, я нагревала грелку и прикладывала к руке. Подержав минут 10, я наносила на руку детский крем «С лисичкой» и массажировала, затем повторяла упражнения. Так 2-3 раза в день, не считая обязательный сеанс у врача. Идя по улице, я вращала кистью, так чтобы было не больно, но она у меня всегда была в движении. Рука постоянно ныла, я мазала её обезболивающей мазью, укутывала пуховым платком и немного отпускало. А еще она очень мерзла и её «крутило» на непогоду.
Таким образом, через 2 недели у меня была почти полностью восстановленная рука. Сохранялся легкий отёк. Она отличалась по цвету (была немного темнее), но я вышла на работу и старалась двумя руками печатать тексты, и вообще жить обычной жизнью. Хотя желание прижать руку к себе и не отпускать было еще долго.
Если есть возможность поехать на море – замечательно, оно лучший лекарь! Плаванье, загорание, закапывание кисти в горячий песок – всё это волшебные средства.
Спустя год могу сказать, что ходить в дождь я боюсь, это страх у меня остался, в дождь я прижимаю руку к себе. Но она у меня восстановилась на 100%, я могу перенести весь вес тела на некогда травмированную руку, и она выдержит. Будет несколько неприятно, но это уже мелочи.
Надеюсь, статья будет полезна, а самое главное — будьте здоровы)
Статья о способах улучшения волос при помощи инъекций
Статья о методах улучшения состояния волос без помощи инъекций
Источник
Переломы дистального отдела лучевой кости руки являются наиболее распространенными переломами предплечья и составляет около 16% от всех переломов костей скелета. Как правило, вызваны падением на вытянутую руку. Описание и классификация этих переломов основывается на наличии осколков, линии перелома, смещении отломков, внутрисуставной или внесуставного характера и наличием сопутствующего перелома локтевой кости предплечья.
Неправильное сращение дистального отдела лучевой кости после нелеченных переломов, либо вторично сместившихся, достигает 89% и сопровождается угловой и ротационной деформацией области лучезапястного сустава, укорочением лучевой кости и импакцией (упирается) локтевой кости в запястье. Оно вызывает среднезапястную и лучезапястную нестабильность, неравномерное распределение нагрузки на связочный аппарат и суставной хрящ лучезапястного и дистального лучелоктевого суставов. Это обусловливает боль в локтевой части запястья при нагрузке, снижение силы кисти, уменьшение объема движений в кистевом суставе и развитие деформирующего артроза.
Рентген анатомия лучезапястного сустава
Наклон суставной поверхности лучевой кости в прямой проекции в норме составляет 15-25º. Измеряется он по отношению перпендикуляра оси лучевой кости и линии вдоль суставной поверхности. Изменение угла наклона суставной поверхности нижней трети лучевой кости является признаком перелома, как свежего так и давно сросшегося.
Ладонный наклон измеряется в боковой проекции по отношению касательной линия проведенной по ладонному и тыльному возвышениям суставной поверхности лучевой кости к осевой линии лучевой кости. Нормальный угол составляет 10-15º. Явное изменение углов является признаком перелома.
Виды переломов луча (краткая классификация)
Перелом дистального отдела лучевой кости почти всегда происходит около 2-3 см от лучезапястного сустава.
Перелом Коллеса
Один из наиболее распространенных переломов дистального отдела лучевой кости – «перелом Коллеса», при котором отломок (сломанный фрагмент) дистального отдела лучевой кости смещен к тыльной поверхности предплечья. Этот перелом был впервые описан в 1814 году ирландским хирургом и анатомом, Авраамом Коллесом.
Перелом Смита
Роберт Смит описал подобный перелом лучевой кости в 1847 году. Воздействие на тыльную поверхность кисти считается причиной такого перелома. Перелом Смита – это противоположность перелома Коллеса, следовательно, дистальный отломок смещается к ладонной поверхности.
Классификация переломов лучевой кости руки:
Другая классификация переломов лучевой кости:
• Внутрисуставной перелом: Перелом луча, при котором линия перелома распространяется на лучезапястный сустав.
• Внесуставных переломов: Перелом, который не распространяется на суставную поверхность.
• Открытый перелом: Когда имеется повреждение кожи. Повреждение кожи может быть, как снаружи до кости (первично открытый перелом), так и повреждение костью изнутри (вторично открытый перелом). Эти виды переломов требуют незамедлительного медицинского вмешательства из-за риска инфекции и серьезных проблем с заживлением раны и сращением перелома.
• Оскольчатый перелом. Когда кость сломана на 3 и более фрагментов.
Важно, классифицировать переломы лучевой ксоти руки, поскольку каждый вид перелома нужно лечить, придерживаясь определенных стандартов и тактики. Внутрисуставные переломы, открытые переломы, оскольчатые переломы, переломы лучевой кости со смещением нельзя оставлять без лечения, будь то закрытая репозиция (устранение смещения) перелома или операция. Иначе функция кисти может не восстановиться в полном объеме.
Иногда, перелом лучевой кости сопровождается переломом соседней — локтевой кости.
Причины переломов луча
Наиболее распространенной причиной переломов дистального отдела лучевой кости является падения на вытянутую руку.
Остеопороз (заболевание, при котором кости становятся хрупкими и более вероятно ломкими при значительных нагрузках, ударах) может способствовать перелому при незначительном падении на руку. Поэтому чаще данные переломы возникают у людей старше 60 лет.
Перелом лучевой кости, безусловно, может произойти и у здоровых, молодых людей, если сила воздействия достаточно велика. Например, автомобильная аварии, падения с велосипеда, производственные травмы.
Симптомы переломов лучевой кости руки
Перелом дистального отдела лучевой кости обычно вызывает:
• Немедленную боль;
• Кровоизлияние;
• Отек;
• Крепитация отломков (хруст);
• Онемение пальцев (редко);
• Во многих случаях сопровождается смещением отломков и как следствие деформации в области лучезапястного сустава.
Диагностика переломов
Большинство переломов дистального отдела лучевой диагностируются обычной рентгенографией в 2-х проекциях. Компьютерная томография (КТ) необходима при внутрисуставных переломах. 
Задержка диагностики переломов дистального отдела лучевой кости руки может привести к значительной заболеваемости.

Компьютерная томография (КТ) используется для планирования оперативного ремонта, обеспечивая повышенную точность оценки выравнивания суставной поверхности при внутрисуставном переломе. Так же в послеоперационном периоде, для определения состоявшегося сращения перелома.
После травмы запястья необходимо исключить перелом, даже если боль не очень интенсивная и нет видимой деформации, просто в данной ситуации экстренности нет. Нужно приложить лед через полотенце, придать руке возвышенное положение (согнуть в локте) и обратиться к травматологу.
Но если травма очень болезненна, запястье деформировано, имеется онемение или пальцы бледные, необходимо в экстренном порядке обратиться в травматологический пункт или вызвать скорую помощь.
Для подтверждения диагноза выполняются рентгенограммы лучезапястного сустава в 2-х проекциях. Рентген являются наиболее распространенным и широко доступным диагностическим методом визуализации костей.
Лечение переломов лучевой кости
Лечение переломов любых костей состоит оценки характера перелома и выборе тактики.
Цель состоит в том, чтобы вернуть пациента до уровня функционирования. Роль врача в том, чтобы разъяснить пациенту все варианты лечения, роль пациента в том, чтобы выбрать вариант, который лучше всего отвечает его потребностям и пожеланиям.
Есть много вариантов лечения перелом дистального отдела лучевой кости. Выбор зависит от многих факторов, таких как характер перелома, возраст и уровень активности пациента. Об этом подробнее описано в лечении.
Консервативное лечение переломов луча
Переломы луча в типичном месте без смещения, как правило фиксируются гипсовой или полимерной повязкой во избежание смещения. Если перелом лучевой кости со смещением, то отломки должны быть возвращены в их правильное анатомическое положение и фиксированы до сращения перелома. Иначе есть риск ограничения движений кисти, быстрейшего развития артроза поврежденного сустава.

Распространенное у обывателя понятие «вправление перелома» –неверное. Устранение смещения отломков правильно называть –репозиция.
После репозиции костных отломков рука фиксируется гипсовой лонгетой в определенном положении (зависит от вида перелома). Лонгетная повязка обычно используется в течение первых нескольких дней, в период нарастания отека. После этого имеется возможность поменять лонгету на гипсовую циркулярную повязку или полимерный бинт. Иммобилизация при переломах луча продолжается в среднем 4-5 недель.
В зависимости от характера перелома могут понадобиться контрольные рентгенограммы через 10, 21 и 30 дней после репозиции. Это необходимо для того, чтобы вовремя определить вторичное смещение в гипсе и принять соответствующие меры: повторное устранение смещения или операция.
Повязка снимается через 4-5 недель после перелома. Назначается ЛФК лучезапястного сустава для наилучшей реабилитации.
Хирургическое лечение переломов луча
Иногда смещение настолько критично и нестабильно, что не может быть устранено или держаться в правильном положении в гипсе. В этом случае может потребоваться чрескожная фиксация спицами или операция: открытая репозиция, накостный остеосинтез пластиной и винтами. В ходе этой операции устраняют смещение отломков и скрепляют кость металлической конструкцией, выбор которой определяется характером перелома. Операционный доступ: 1. Тыльный; 2. Ладонный. Сочетание обоих доступов. Положение пациента на спине. Обезболивание: проводниковая анестезия. Операция выполняется в кратчайшие сроки с использованием современных методик и имплантов. Импланты производства Швейцария и Германия. Материал имплантов: титан или медицинская сталь. Все операции ведутся под контролем ЭОПа (электронно-оптического преобразователя).
Закрытая репозиция и чрескожная фиксация спицами
Была популярна на протяжении многих лет и продолжает оставаться одним из самых популярных методов в международном масштабе.
Сначала врач закрыто устраняет смещение отломков, затем через отломки в определенных (учитывая характер перелома) направлениях просверливаются спицы.
Плюсы: малая травматичность, быстрота, легкость, дешевизна, отсутствие разреза и как следствие послеоперационного рубца
Минусы: невозможность начала ранней разработки лучезапястного сустава, вследствие чего риск возникновения необратимой контрактуры (отсутствие движений в суставе).
Открытая репозиция перелома лучевой кости
Открытая репозиция накостный остеосинтез пластиной и винтами. Операция включает в себя хирургический разрез, доступ к сломанной кости аккуратно отводя сухожилия, сосуды и нервы, мобилизацию костных отломков, устранение смещения и фиксация в правильном положении. Сломанные кости фиксируются титановыми пластинами, ввиду этого пациенту разрешается ранняя разработка движений в лучезапястном суставе.
До операции:

После операции:

До операции:

После операции


Восстановление после перелома лучевой кости
Поскольку виды переломов дистального отдела лучевой кости настолько разнообразны, как и методы их лечения, то и реабилитация различна для каждого пациента.
Устранение боли
Интенсивность боли при переломе постепенно стихает в течение нескольких дней.
Холод местно в первые сутки по 15 минут через каждый час, покой, возвышенное положение руки (согнутую в локте на уровне сердца) и НПВП во многом устраняют боль полностью. Но болевой порог у всех разный и некоторым пациентам необходимы сильные обезболивающие препараты, приобрести которые можно только по рецепту.
Возможные осложнения
При консервативном лечении гипсовой или полимерной повязкой необходимо следить за кистью. Наблюдать, не отекают, не бледнеют ли пальцы, сохранена ли чувствительность кисти.
• Если давит гипс это может быть признаком сдавления мягких тканей, сосудов, нервов и повлечь за собой необратимые последствия. При появлении подобных симптомов необходимо срочно обратиться к врачу.
• Нагноение в области металлоконструкции (крайне редко);
• Повреждение сосудов, нервов, сухожилий (ятрогенное осложнение);
Реабилитация после перелома лучевой кости руки
Большинство пациентов возвращаются к своей повседневной деятельности после перелома дистального отдела лучевой кости через 1,5 – 2 месяца. Безусловно сроки реабилитации после перелома лучевой кости зависят от многих факторов: от характера травмы, метода лечения, реакции организма на повреждение.
Почти все пациенты имеют ограничение движений в запястье после иммобилизации. И многое зависит от пациента, его настойчивости в восстановлении амплитуды движений при переломе лучевой кости. Если пациент прооперирован с использованием пластины, то как правило врач назначает ЛФК лучезапястного сустава уже со первой недели после операции.
Источник
