Отеки при мононуклеозе у детей
Температура 40 градусов, озноб, ломота. Нос жутко заложен, но соплей нет. Ребенок стал хрюкать носом и храпеть. Називин не помогает. Веки припухшие. Воспаленное горло покрывают белые налеты. На шее лимфоузлы взбухли так, что голову не повернуть. Это инфекционный мононуклеоз???
Мононуклеозом болеют взрослые и дети. Кто виноват? Вирус Эпштейн-Барр передается со слюной от человека к человеку во время кашля, чихания и поцелуев. Вирус вызывает бурный рост лимфоидной ткани. Поэтому нос не дышит (аденоиды), на шее шишки (лимфоузлы), миндалины увеличены, селезенка выползает из-под ребер.
Важно!!! Если у Вас Температура, ломота, головная боль, ангина, сильно увеличены лимфоузлы, нос не дышит, отек лица — проверьтесь на мононуклеоз.
Какие анализы сдать на мононуклеоз
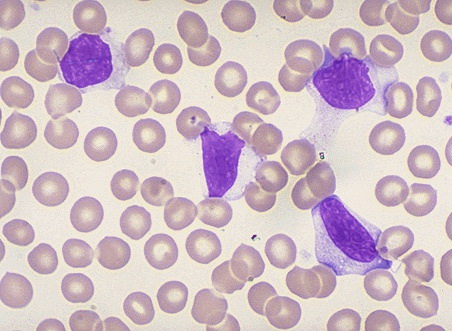
- Часто на 3-5 день болезни в крови появляются атипичные мононуклеары — сдать общий анализ крови из пальца.
- Всегда на 7-10 день болезни появляются антитела к вирусу — сдать кровь из вены на антитела к вирусу Эпштейн-Барр. Оцениваем результаты анализа на вирус Эпштейн-Барр по таблице.
Период инфекции VCA IgG VCA IgM ЕА ЕВNA He болел — — — — Активная + + +/- — Недавняя + +/- +/- +/- В прошлом + — +/- + - Часто повышен уровень ферментов печени — сдать кровь из вены на биохимию: АЛТ, АСТ, ГГТ, ЩФ, билирубин (прямой, непрямой).
- Часто увеличена печень, селезенка — сделать УЗИ брюшной полости.
Лекарство для борьбы с вирусом Эпштейн-Бара пока не изобрели
Антибиотики не действуют на вирус, зато уничтожают нормальную микрофлору кишечника. КИП, виферон, арбидол… не влияют на длительность и тяжесть мононуклеоза. Однако, в России они стали важным средством психотерапии — надо же что-то делать.
- Температуру сбиваем нурофеном или парацетамолом. Если сбивается плохо, добавьте но-шпу.
- Если температура держится больше 5-ти суток, принимаем антибиотик (например, Сумамед). Нельзя использовать ампициллины (аугментин, амоксиклав, флемоксин) — может появиться сыпь.
- Последний оплот борца с мононуклеозом — гормоны (преднизолон, дексаметазон). Как правило, температура падает после первого укола или приема таблеток.
Видео «У меня мононуклеоз» о том, как девушка лечила мононуклеоз гормонами.
- С лимфоузлами бороться не надо — сами сдуются в течение 3-х месяцев. Нельзя греть лимфоузлы, прикладывать компрессы.
- Горло полоскаем — растворы ромашки, шалфея, морской соли, ОКИ, хлоргексидин, тантум-верде, мирамистин и др.
- В нос подходят спреи с гормонами (например, назонекс). Сосудосуживающие капли (например, називин) не помогают. Гормоны останавливают рост лимфоидной ткани. Так что, через 5 дней начнете дышать носом. Самые дешевые гормональные капли для носа — глазные капли дексаметазон закапывать по 5 капель в каждую ноздрю 4-6 р/д — 5 дней. Дешево и сердито!!! (еще про гормональные капли для носа смотри здесь).
Страшилки про мононуклеоз
Вирус Эпштейн-Барра приводит к появлению рака — лимфомы Беркитта или назофарингеальной карциномы.
Для развития этих видов рака надо иметь генетическую склонность. К лимфоме Беркитта генетически предрасположены африканцы, а к назофарингеальной карциноме — лица китайского происхождения. Если вы не китаец и не африканец, появление у вас лимфомы Беркитта и/или назофаренгиальной карциномы после инфекционного мононуклеоза маловероятно.
Если ребенок болеет инфекционным мононуклеозом заразятся все члены семьи.
Невероятно, но 95% людей старше 35 лет имеют защитные антитела к вирусу Эпштейн Барра. Антитела появляются на 7 день болезни и сохраняются на всю жизнь. Очевидно, к 35 годам большинство жителей земли познали «болезнь поцелуев». Итак, риск заболеть мононуклеозом после 35 лет не так уж велик.
Вирус Эпштейн-Барра приводит к ослаблению иммунитета и развитию синдрома хронической усталости.
В 1992 году блистательная Шер оставила сцену. Вот, как объяснила свой уход певица: «В течение 3-х лет я постоянно чувствовала себя нездоровой. Я не могла работать. Бесконечные простуды, тяжелейшая пневмония, едва не стоившая мне жизни. Меня преследовала депрессия. В одной из клиник Германии врачи нашли причину моего тогдашнего состояния — это вирус Эпштейн-Барра. Из-за него у меня развился синдром хронической усталости».
Смотрите, что пишет об инфекционном мононуклеозе Заслуженный педиатр России В.К. Таточенко здесь. Очень познавательно.
Берегите себя, ваш Диагностер.
Спасибо, дорогие комментаторы. Много интересного. А главное — из жизни.
Источник
Мононуклеоз у детей – распространенная детская патология, возбудителем которой является вирус герпеса 4 типа. Клиническая картина подобна таковой для гриппа или ангины, вместе с этим поражает и другие внутренние органы. Латентный период длится от 5 до 21 дня, острый – около 3 недель. Передается возбудитель воздушно-капельным и бытовым путем.
Особенности течения мононуклеоза у детей
Основная причина заболевания – вирус Эпштейна-Барр, который проникает в организм через предметы ежедневного обихода (тарелки, полотенца), через поцелуи. Реже диагностируется патология цитомегаловирусной этиологии.
Вирус начинает развиваться на поверхностных слоях ротоглотки, откуда проникает в кровеносное русло и с током крови разносится по всему организму, поражая сердечную мышцу, лимфоузлы, печень и другие органы.
Инфекционный мононуклеоз у детей лечится под контролем врача
Мононуклеоз у детей протекает с выраженной клинической картиной. Вызывает осложнения только при присоединении бактериальной или грибковой микрофлоры на фоне снижения иммунитета, проявляющиеся в виде воспаления легких, среднего уха, верхнечелюстных пазух или других органов.
Длительность инкубационного периода зависит от иммунитета ребенка и колеблется от 5 дней до 3 недель, после чего наступает острая фаза (от 2 до 4 недель), которая сопровождается развитием выраженной симптоматики. При отсутствии корректного лечения переходит в хроническую форму, для которой характерно распространение инфекции и поражение других органов. Ребенок после выздоровления становится носителем вируса Эпштейна-Барр.
Формы мононуклеоза у детей
Мононуклеоз у детей бывает типичным и атипичным. Для первой формы характерно развитие выраженной симптоматики с лихорадкой, воспалением миндалин, увеличением селезенки и печени. При этом в крови диагностируется рост особой разновидности лейкоцитов – мононуклеаров.
Атипичная форма вирусной инфекции не имеет характерных признаков заболевания. Редко могут диагностироваться висцеральные поражения ЦНС, сердечной мышцы, бронхолегочной системы.
В зависимости от тяжести течения патологии мононуклеоз может быть легкой, среднетяжелой или тяжелой степени течения.
Клиническая картина мононуклеоза
Симптомы мононуклеоза у детей – температура, покраснение горла
После окончания инкубационного периода развиваются первые симптомы заболевания:
- катаральные проявления в виде отечности и покраснения слизистых носовых проходов, ротоглотки;
- субфебрильная температура тела;
- общее недомогание.
В острой фазе патологии состояние ребенка ухудшается, вместе с описанными признаками начинают беспокоить следующие симптомы:
- лихорадка;
- озноб;
- головокружение;
- отечность лица;
- обильное отделение пота;
- рост температуры тела до критических отметок (до 39°С);
- мышечные и головные боли;
- бессонница;
- болевой синдром и дискомфорт в горле, которые усиливаются при глотании или разговоре.
Особенностью мононуклеоза у детей является увеличение затылочных, подчелюстных, заднешейных лимфатических узлов. В ходе пальпации пациент испытывает боль и дискомфорт. Также у ребенка развиваются признаки тонзиллита: отечность и покраснение миндалин, зернистость поверхностных слоев ротоглотки, болевой синдром. При присоединении бактериальной флоры возможно образование белого или желтого налета.
У взрослых пациентов отмечается увеличение размеров печени и селезенки.
Характерным симптомом болезни является мононуклеозная сыпь, которая появляется на 3–5-е сутки острого периода. Представляет собой пятна розового, красного или бордового окраса, которые распространяются по всему телу. Не сопровождаются появлением зуда, его присоединение свидетельствует об аллергической реакции на медикаменты. При корректной терапии проходит самостоятельно.
Кроме этого, возможно присоединение симптомов бронхита, пневмонии, желтухи, отравления и других заболеваний, развитие которых зависит от устойчивости иммунитета ребенка. Выздоровление наступает на 2–4-й неделе, реже переходит в хроническую форму, которая длится до полутора лет.
Диагностика
Диагностику и лечение мононуклеоза у детей проводит врач, самолечение опасно
Сложность диагностики заключается в схожей клинической картине с ОРВИ, ангиной, бронхитом и другими заболеваниями. В грудном возрасте болезнь сопровождается симптомами ОРВИ с кашлем, чиханием, ринитом и хрипами при дыхании. Наиболее выражена клиническая симптоматика у пациентов от 6 до 15 лет.
Для постановки диагноза назначается исследование крови.
- Общеклинический анализ для выявления воспалительного процесса в организме. При мононуклеозе происходит рост СОЭ, лейкоцитов, лимфоцитов, моноцитов. Атипичные мононуклеары в крови появляются только на 2–3-й неделе после инфицирования.
- Биохимический анализ для выявления уровня сахара, протеинов, мочевины и других показателей, по которым оценивается функционирование почек, печени и других внутренних органов.
- Иммуноферментный анализ на мононуклеоз для определения антител к герпесвирусам, появление которых помогает подтвердить диагноз. Является обязательным и позволяет дифференцировать мононуклеоз и ВИЧ.
- Полимеразная цепная реакция назначается для определения ДНК возбудителей.
При необходимости перед лечением проводится ультразвуковое исследование внутренних органов.
Осложнения
Мононуклеоз у детей при отсутствии корректной терапии и у пациентов со слабым иммунитетом может стать причиной следующих осложнений:
- разрыв селезенки происходит при резкой смене положения тела, ударе или при сильном надавливании во время пальпации абдоминальной области;
- воспаление желез внутренней секреции: щитовидной, поджелудочной, слюнных, у мальчиков нередко поражаются яички;
- воспалительные процессы в сердечной мышце и сумке;
- аутоиммунные патологии;
- снижение уровня гемоглобина в крови;
- вторичные воспалительные процессы при присоединении бактериальной флоры в бронхолегочной системе, оболочках головного мозга, печени, почках и других внутренних органах;
- аутоиммунные реакции.
Также инфекционный процесс повышает риск образования лимфом – опухолей лимфатической системы при резком снижении иммунитета.
Чаще всего в медицинской практике встречаются последствия в виде повышенной утомляемости, поэтому детям в период реабилитации необходим продолжительный сон, частый отдых, минимальные физические и психоэмоциональные нагрузки, а также щадящая диета.
Лечение мононуклеоза у детей
Специфическая терапия в отношении возбудителя не разработана, поэтому применяется симптоматическая и поддерживающая терапия.
Лечение проводится амбулаторно. Госпитализация необходима в случае длительной лихорадки с температурой тела 40°С, обмороков, выраженных признаков интоксикации, развития осложнений или асфиксии.
При мононуклеозе строго противопоказано использование аспирина, который может ускорить процесс распространения вируса и развития осложнений со стороны печени и других внутренних органов.
Чем лечить заболевание:
- противовирусные средства с интерфероном;
- жаропонижающие препараты с ибупрофеном или парацетамолом;
- орошения горла растворами с хлоргексидином, ромашкой, фурацилином для купирования болевого синдрома и антисептического действия;
- антигистаминные средства при появлении признаков аллергических реакций;
- гепатопротекторы для восстановления функции печени и предупреждения осложнений;
- желчегонные для предупреждения осложнений со стороны печени;
- глюкокортикостероиды для снятия отечности глотки и предупреждения асфиксии;
- иммунотерапия неспецифическими средствами;
- витаминно-минеральные комплексы для укрепления иммунитета;
- пробиотики и пребиотики для восстановления микрофлоры кишечника.
При присоединении вторичной бактериальной инфекции и развитии осложнений лечение дополняется антибактериальными препаратами.
Детям нужно специальное щадящее питание в процессе и после лечения
Режим дня и особенности питания мононуклеоза у детей
Ребенку во время болезни необходимо соблюдать постельный режим с полным исключением физической активности и эмоциональных нагрузок.
Медикаментозное лечение можно дополнять средствами народной медицины, например, полезным будет использование отвара ромашки для орошения горла, листьев мелиссы для обработки сыпи или приема внутрь для седативного эффекта. Также необходимо соблюдать специальную диету. Следует исключить консервированные, острые, соленые, маринованные, жирные продукты, грибы и полуфабрикаты, которые раздражают кишечник и требуют больших энергетических затрат для переваривания. Рацион ребенка должен включать молочные продукты, каши, мясо птицы или нежирные сорта рыбы, овощные супы, крупяные супы на вторичном мясном бульоне. Также показано обильное питье (вода, натуральные соки и компоты, отвары шиповника, травяные чаи).
Профилактика мононуклеоза у детей
Профилактика заболевания заключается в укреплении защитных свойств организма при помощи следующих мероприятий:
- вакцинация в соответствии с календарем прививок;
- частые прогулки на свежем воздухе;
- умеренные физические нагрузки;
- закаливание;
- правильное питание;
- регулярная уборка и проветривания комнаты ребенка;
- профилактические осмотры у специалистов.
Вирусный мононуклеоз – заболевание, которое может протекать с выраженной или стертой симптоматикой. Характеризуется повышением температуры тела, воспалением лимфатических узлов, миндалин и ухудшением общего состояния. Лечение симптоматическое и направлено на уничтожение патогенной микрофлоры и купирование признаков болезни.
Также интересно почитать: герпес у детей
Источник
Содержание:
В 1885 году впервые среди острых лимфаденитов русским педиатром И. Ф. Филатовым было выделено инфекционное заболевание, описанное, как идиопатическое воспаление шейных желез. На протяжении длительного времени специалисты отказывались считать данную патологию отдельной нозологической формой, расценивая характерные для болезни изменения со стороны крови, как лейкемоидную реакцию. И только в 1964 году канадские ученые М.Э.Эпштейн и И.Барр открыли возбудителя инфекционного мононуклеоза, в честь которых он и был назван. Другие названия заболевания: моноцитарная ангина, железистая лихорадка, болезнь Пфейфера.
Инфекционный мононуклеоз – это острая антропонозная инфекция, вызываемая вирусом Эпштейна-Барра. Она характеризуется поражением лимфоидной ткани рото- и носоглотки, развитием лихорадочного состояния, лимфоаденопатией и гепатоспленомегалией, а также появлением в периферической крови атипичных мононуклеаров и гетерофильных антител.
Причины
Возбудителем инфекции является малоконтагиозный лимфотропный вирус Эпштейна-Барра (ВЭБ), относящийся к семейству герпетических вирусов. Он обладает оппортуническими и онкогенными свойствами, содержит 2 молекулы ДНК и способен так же, как и другие возбудители данной группы пожизненно персистировать в человеческом организме, выделяясь из ротоглотки во внешнюю среду на протяжении 18 месяцев после первичного инфицирования. У подавляющего большинства взрослых людей выявляются гетерофильные антитела к ВЭБ, что подтверждает хроническое инфицирование данным возбудителем.
Вирус проникает в организм вместе со слюной (именно поэтому в некоторых источниках инфекционный мононуклеоз называется «болезнью поцелуев»). Первичным местом самовоспроизведения вирусных частиц в организме хозяина является ротоглотка. После поражения лимфоидной ткани возбудитель внедряется в В-лимфоциты (главная функция этих кровяных клеток — выработка антител). Оказывая прямое и опосредованное влияние на иммунные реакции, примерно через сутки после внедрения антигены вируса обнаруживаются непосредственно в ядре инфицированной клетки. При острой форме заболевания специфические вирусные антигены обнаруживаются приблизительно в 20% В-лимфоцитов, циркулирующих в периферической крови. Обладая пролиферативным действием, вирус Эпштейна-Барра способствует активному размножению В-лимфоцитов, в свою очередь, стимулирующих интенсивный иммунный ответ со стороны CD8+ и CD3+ Т-лимфоцитов.
Пути передачи инфекции
Вирус Эпштейна-Барра – это повсеместно распространенный представитель семейства герпевирусов. Поэтому инфекционный мононуклеоз можно встретить практически во всех странах мира, как правило, виде спорадических случаев. Зачастую вспышки инфицирования регистрируются в осенне-весенний период. Болезнь может поражать пациентов любого возраста, однако чаще всего страдают от инфекционного мононуклеоза дети, девушки-подростки и юноши. Груднички болеют достаточно редко. После перенесенной болезни практически у всех групп пациентов вырабатывается стойкий иммунитет. Клиническая картина заболевания зависит от возраста, пола и от состояния иммунной системы.
Источниками инфекции являются вирусоносители, а также больные с типичными (манифестными) и стертыми (бессимптомными) формами заболевания. Вирус передается воздушно-капельным путем или посредством инфицированной слюны. В редких случаях возможно вертикальное заражение (от матери к плоду), инфицирование во время трансфузии и при половых контактах. Также существует предположение, что ВЭБ может передаваться через предметы домашнего обихода и алиментарным (водно-пищевым) путем.
Симптомы острого инфекционного мононуклеоза
В среднем длительность инкубационного периода составляет 7-10 дней (по сведениям различных авторов, от 5 до 50 дней).
В продромальном периоде пациенты жалуются на слабость, тошноту, быструю утомляемость, боли в горле. Постепенно негативные симптомы усиливаются, поднимается температура тела, появляются признаки ангины, затрудняется носовое дыхание, припухают шейные лимфатические узлы. Как правило, к концу первой недели острого периода болезни отмечается увеличение печени, селезенки и лимфоузлов на задней поверхности шеи, а также возникновение в периферической крови атипичных мононуклеаров.
У 3-15% больных инфекционным мононуклеозом наблюдается пастозность (припухлость) век, отек шейной клетчатки и кожные высыпания (пятнисто-папулезная сыпь).
Одним из наиболее характерных симптомов заболевания является поражение ротоглотки. Развитие воспалительного процесса сопровождается увеличением и отечностью небных и носоглоточной миндалин. Как следствие, затрудняется носовое дыхание, отмечается изменение тембра (сдавленность) голоса, больной дышит полуоткрытым ртом, издавая характерные «храпящие» звуки. Следует отметить, что при инфекционном мононуклеозе, не взирая на выраженную заложенность носа, в остром периоде заболевания не наблюдаются признаков ринореи (постоянных выделений носовой слизи). Такое состояние объясняется тем, что при развитии заболевания происходит поражение слизистой оболочки нижней носовой раковины (задний ринит). Вместе с тем для патологического состояния характерна отечность и гиперемия задней стенки глотки и наличие густой слизи.
У большинства инфицированных детей (порядка 85%) небные и носоглоточные миндалины покрываются налетами. В первые дни заболевания они сплошные, а затем приобретают вид полосок или островков. Возникновение налетов сопровождается ухудшением общего состояния и повышением температуры тела до 39-40°С.
Увеличение печени и селезенки (гепатоспленомегалия) – еще один характерный симптом, наблюдающийся в 97-98% случаев инфекционного мононуклеоза. Размеры печени начинают изменяться с самых первых дней заболевания, достигая максимальных показателей на 4-10 сутки. Также возможно развитие умеренной желтушности кожи и пожелтение склер. Как правило, желтуха развивается в разгар заболевания и постепенно исчезает вместе с другими клиническими проявлениями. К концу первого, началу второго месяца размеры печени полностью нормализуются, реже орган остается увеличенным на протяжении трех месяцев.
Селезенка, так же, как и печень, достигает своих максимальных размеров на 4-10 день болезни. К концу третьей недели у половины пациентов она уже не пальпируется.
Сыпь, появляющаяся в разгар заболевания, может быть уртикарной, геморрагической, кореподобной и скарлатинозной. Иногда на границе твердого и мягкого неба появляются петихиальные экзантемы (точечные кровоизлияния). Фото сыпи при инфекционном мононуклеозе вы видите справа.
Со стороны сердечно-сосудистой системы не наблюдается серьезных изменений. Возможно возникновение систолического шума, приглушенность сердечных тонов и тахикардия. По мере стихания воспалительного процесса негативные симптомы, как правило, исчезают.
Чаще всего все признаки заболевания проходят через 2-4 недели (иногда через 1,5 недели). В то же время нормализация размеров увеличенных органов может задержаться на 1,5-2 месяца. Также на протяжении длительного времени возможно обнаружение в общем анализе крови атипичных мононуклеаров.
В детском возрасте хронического или рецидивирующего мононуклеоза не бывает. Прогноз благоприятный.
Симптомы хронического мононуклеоза
Данная форма заболевания характерна только для взрослых пациентов с ослабленным иммунитетом. Причиной тому могут некоторые заболевания, длительный прием определенных медикаментозных препаратов, сильные или постоянные стрессы.
Клинические проявления хронического мононуклеоза могут быть достаточно разнообразными. У некоторых больных отмечается увеличение селезенки (менее выраженное, чем в период острой фазы болезни), увеличение лимфатических узлов, гепатит (воспаление печени). Температура тела, как правило, нормальная, или субфебрильная.
Пациенты жалуются на повышенную утомляемость, слабость, сонливость, или же нарушения сна (инсонмию), мышечные и головные боли. Изредка наблюдается болезненность в животе, эпизодическая тошнота и рвота. Зачастую вирус Эпштейна-Барра активизируется у лиц, инфицированных 1-2 типом герпевируса. В таких ситуациях заболевание протекает с периодическими болезненными высыпаниями на губах и наружных гениталиях. В некоторых случаях сыпь может распространяться на другие участки тела. Существует предположение, что возбудитель инфекционного мононуклеоза является одной из причин развития синдрома хронической усталости.
Осложнения
- Отек слизистой оболочки глотки и миндалин, приводящий к закупорке верхних дыхательных путей;
- Разрыв селезенки;
- Менингит с преобладанием в ликворе одноядерных клеток;
- Параличи;
- Поперечный миелит;
- Острый вялый паралич с белково-клеточной диссоциацией в ликворе (синдром Гийена-Баре);
- Психосенсорные расстройства;
- Интерстициальная пневмония;
- Гепатит;
- Миокардит;
- Гемолитическая и апластическая анемия;
- Тромбоцитопеническая пурпура.
Диагностика инфекционного мононуклеоза у взрослых
При постановке диагноза главную роль играют лабораторные исследования крови. В общеклиническом анализе выявляют умеренный лейкоцитоз, в лейкоцитарной формуле – широкоплазменные лимфоциты (атипичные мононуклеары). Чаще всего их обнаруживают в разгар заболевания. У детей данные клетки могут присутствовать в крови на протяжении 2-3 недель. Количество атипичных мононуклеаров, в зависимости от тяжести воспалительного процесса, колеблется от 5 до 50% (и более).
В ходе проведения серологической диагностики в сыворотке крови обнаруживаются гетерофильные антитела, относящиеся к иммуноглобулинам класса М.
С какими заболеваниями можно спутать?
Инфекционный мононуклеоз следует дифференцировать с:
- ОРВИ аденовирусной этиологии с выраженным мононуклеарным синдромом;
- дифтерией ротоглотки;
- вирусным гепатитом (желтушной формой);
- острым лейкозом.
Следует отметить, что наибольшие трудности возникают при дифференциальной диагностике инфекционного мононуклеоза и острой респираторно-вирусной инфекции аденовирусной этиологии, характеризующейся наличием выраженного мононуклеарного синдрома. В данной ситуации к отличительным признакам относят конъюнктивит, насморк, кашель и хрипы в легких, которые не характерны для железистой лихорадки. Печень и селезенка при ОРВИ также увеличивается достаточно редко, а атипичные мононуклеары могут определяться в незначительных количествах (до 5-10%) однократно.
В данной ситуации окончательная постановка диагноза осуществляется только после проведения серологических реакций.
Примечание: клиническая картина инфекционного мононуклеоза, развивающегося у детей первого года жизни, характеризуется некоторыми особенностями. На ранней стадии патологического процесса нередко наблюдается кашель и насморк, пастозность век, одутловатость лица, хрипящее дыхание, полиадения (воспаление лимфатических желез). Для первых трех дней характерно возникновение ангины с налетом на миндалинах, кожных высыпаний и повышение в лейкоцитарной формуле сегментоядерных и палочкоядерных нейтрофилов. При постановке серологических реакций положительные результаты бывают гораздо реже и в более низких титрах.
Лечение инфекционного мононуклеоза
Лечение пациентов с легкими и среднетяжелыми формами заболевания может проводиться на дому (больной должен быть изолирован). В более тяжелых случаях требуется госпитализация в стационар. При назначении постельного режима учитывается степень выраженности интоксикации. В том случае, если инфекционный мононуклеоз протекает на фоне воспаления печени, рекомендуется лечебная диета (стол №5).
На сегодняшний день специфического лечения заболевания не существует. Пациентам проводится симптоматическая терапия, назначается десенсибилизирующее, дезинтоксикационное и общеукрепляющее лечение. При отсутствии бактериальных осложнений прием антибиотиков противопоказан. В обязательном порядке следует выполнять полоскание ротоглотки антисептическими растворами. При гипертоксическом течении и при наличии признаков асфиксии, возникшей вследствие выраженного увеличения миндалин и отека ротоглотки, показан короткий курс лечения глюкокортикоидами.
При лечении затяжных и хронических форм инфекционного мононуклеоза используются иммунокорректоры (препараты, восстанавливающие функцию иммунной системы).
Специфической профилактики заболевания на сегодняшний день не разработано.
Источник
