Отеки после операции тазобедренных суставов
Эндопротезирование тазобедренного или коленного сустава – замена пораженного сочленения искусственным. Патология сустава влечет необратимые последствия в виде ограничения движений вплоть до инвалидности. Пациент вынужден постоянно пить лекарства, которые дают осложнения на почки, печень, органы кроветворения, желудочно — кишечного тракта.
Оперативное вмешательство позволяет купировать боль, восстановить подвижность сустава, предупредить побочные действия медикаментов и инвалидность. Операция с последующей реабилитацией позволяет значительно улучшить качество жизни пациента. Но во время и после хирургического вмешательства возможны осложнения. Одно из самых распространенных последствий – отек ноги.
Что такое отёк
Отёк — скопление жидкости в органах и тканях. Почему это происходит? По механизму образования отеки бывают:
- гидростатические – в результате повышенного давления в капиллярах (при нарушении кровообращения);
- гипопротеинемические – как следствие нарушения метаболизма (при длительном голодании);
- мембраногенные – обусловлены воспалительными процессами, что ведет к повышению проницаемости капилляров.
По локализации отеки делятся на:
- местные – в определенной области организма;
- общие – охватывают все органы.
Сначала развивается предотек – значительное накопление жидкости в организме, затем формируется собственно отек, который виден невооруженным глазом (после надавливания остаётся ямка).
Накопление жидкости происходит вследствие гормональных нарушений. При заболеваниях внутренних органов происходит повышенная выработка гормона альдостерона, в результате в тканях организма задерживаются ионы натрия и, как следствие, – жидкость.
Параллельно с этим процессом увеличивается выработка вазопрессина – антидиуретического гормона, что ведет к повышению всасываемости воды в канальцах почек и развитию отека. Отечные ткани после операции по замене ТБС горячие наощупь, гиперемированы, ощущается болезненность при дотрагивании.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Почему отек появляется после эндопротезирования
Отек после операции может появиться по следующим причинам:
- Гематогенная – проникновение в кровь патогенных микроорганизмов при инфицировании оперированного места, вызывает воспаление, сопровождающееся болью и отечностью тканей.
- Лимфогенная – инфекция попадает в лимфатические узлы, что ведет к воспалению и отекам.
- Тромбоз вен нижних конечностей – обусловлен застоем крови из-за неподвижности суставов.
- Повреждение протеза или изменение его положения – в результате падения, удара.
- Отторжение протеза организмом – несовместимость материалов, из которых изготовлен протез, с тканями организма, что ведет к воспалению и отечности.
Последняя причина встречается довольно редко, так как постоянно проводятся исследования новых материалов для протезирования, которые обеспечивают максимальную прочность, совместимость и безболезненность. Протезы изготавливают из специальных металлических сплавов, керамики и сверхпрочного полиэтилена. Отторжение возникает лишь при индивидуальной реакции организма на компоненты протеза.
Основная причина отека это повреждение тканей и мелких сосудов во время операции, поэтому полное отсутствие отека после хирургии невозможно!
Факторы риска возникновения отека
Факторами, провоцирующими развитие отеков после операции, являются:
- возраст старше 60 лет;
- воспалительные процессы в организме;
- предшествующие операции на тазобедренном суставе;
- хронические формы соматических, эндокринных, системных заболеваний;
- повторная замена сустава.
Что делают в условиях стационара для предотвращения или уменьшения отека
Во избежание возникновения отеков, в условиях стационара осуществляют следующие мероприятия:
На этапе подготовки к операции:
- проведение терапии хронических болезней до достижения полной ремиссии;
- клинический осмотр больного, проведение лабораторной и инструментальной диагностики для исключения воспалительных процессов;
- за 2 ч применяют антибиотики широкого спектра действия, действующие на возбудителей многих инфекций;
- за 12 ч до операции назначают антикоагулянты – средства, разжижающие кровь (гепарин) для профилактики тромбоза;
- тщательная дезинфекция операционной.
Во время операции – высокопрофессиональное проведение с минимальной травматичностью в стерильных условиях. Индивидуальный подбор протеза с учетом возраста, состояния пациента. Протез должен быть изготовлен из материалов, оптимально совместимых с тканями организма. Протезирование необходимо провести так, чтобы не была нарушена целостность имплантанта, не возникло инфицирование и воспаление.
В послеоперационном периоде:
- продолжение терапии антибиотиками и антикоагулянтами еще 5 — 7 дней после вмешательства;
- начало реабилитации с первых суток во избежание застоя крови и развития отеков – ЛФК, физиотерапии, дыхательной гимнастики;
- профессиональная обработка раны с целью предупреждения инфицирования;
- в случае появления отеков (обычно на 2 — 3 день) – устранение причины, приведшей к проблеме, применение мочегонных средств, мазей и гелей, снижающих отечность, специальный комплекс лечебной гимнастики;
- специалистами проводится лимфатический дренаж — чередование легкого поглаживания кожи и глубокого массажа лимфоузлов;
- обучение пациента выполнению ЛФК в домашних условиях, информирование о возможных осложнениях и мерах профилактики для их предотвращения.
Компрессионные манжеты для предотвращения отека и тромбоза.
Что делать в домашних условиях
После операции по замене ТБС, при отсутствии осложнений больного выписывают на 8 – 10 день. Если отек к этому времени сохраняется, в домашних условиях необходимо проводить комплексное лечение, включающее медикаментозную терапию, народные средства, ЛФК, массаж и диету.
Традиционное лечение включает прием диуретиков (Верошпирон, Фуросемид, Диакарб). При этом необходимо учитывать, что кроме Верошпирона (калийсберегающего), остальные препараты этой группы вместе с жидкостью выводят калий. Поэтому одновременно назначаются препараты, содержащие калий (Калия оротат, Аспаркам). Лекарства принимают внутрь по специальной схеме, при выраженных отеках делают инъекции.
Местно показаны мази и гели, нормализующие циркуляцию жидкости в тканях (Троксевазиновая, Гепариновая мази, Эссавен гель).
Из средств народной медицины применяются отвары, настои, компрессы, ванночки. Народные средства являются лишь дополнением к основной терапии. Перед применением средств народной медицины надо проконсультироваться с врачом.
Лечебная гимнастика и массаж
Комплекс ЛФК подбирается индивидуально для каждого пациента специалистами в стационаре. Сложность упражнений зависит от этиологии отека, степени тяжести операции, состояния и возраста пациента. При выписке комплекс продолжают проводить дома. Общие правила:
- выполнять упражнения в медленном и плавном темпе;
- сочетать упражнения с дыхательной гимнастикой во избежание отека легких;
- делать гимнастику в первые дни только на спине, а после – сидя в кровати.
- ежедневно ходить дома босиком 10-15 мин, чередуя с поднятием на носки.
Дополнением к лечению отека служит массаж, способствующий нормализации кровообращения. Классический – улучшает отток лимфы, повышает дренажные свойства межклеточной ткани. Холодный проводится кубиками льда и лечебными травяными отварами.
Рекомендации при отеке
Для достижения оптимального эффекта, необходимо следовать таким рекомендациям:
- Соблюдать диету – уменьшить соленое и острое, задерживающее жидкость в организме, добавить фрукты и овощи, имеющие мочегонный эффект. Если хорошая переносимость – есть больше кисломолочных продуктов. Есть через равные промежутки времени, без больших интервалов, небольшими количествами.
- Держать отечную ногу в приподнятом положении.
- Уменьшить физическую нагрузку на ТБС.
- Не делать горячие ванны, провоцирующие отечность, принимать контрастный душ, улучшающий кровообращение.
- Стараться избегать прямых солнечных лучей.
- Носить удобную обувь.
- Использовать компрессионный трикотаж (носки, колготы), улучшающий кровообращение в конечностях.
- Исключить употребление алкоголя.
При сохранении отека более месяца, несмотря на принятые терапевтические меры; при присоединении температуры и других признаков воспаления необходимо немедленно обратиться к врачу.
Источник

Здравствуйте, помогите мне пожалуйста. Мне сделали операцию по эндопротезированию тазобедренного сустава 2,5 месяца назад. Реабилитация проходила просто чудесно. Движение было конечно ограничено, но постепенно всё востановится. Так я надеюсь. До этого 3 года мучалась. Артроз и асептический некроз головок обеих таз бедр. Костей. Не уставала и не устану мысленно благодарить врачей хирургов. Ничего не болело до сегоднешней ночи. Вдруг защипало, зажгло в области шва и вокруг него. При движении и в покое жжение. Небольшой отёк, шов покраснел. Я уже ложилась на оперированную ногу, не было никакого дискомфорта, и вдруг!? Я в панике просто, хирургу позвонить стесняюсь. Может скажете что бы это может быть? Может просто отлежала, так как нагрузок не было. Спасибо заранее за ответ.
Каждый пациент, заменивший «родной» сустав на искусственный протез знает, что после операции следует длительный и необходимый восстановительный период. Его продолжительность зависит от сложности хирургической операции, возраста пациента и даже от его стремления к скорейшему самостоятельному передвижению.
Восстановление двигательной функции в Москве и других городах — как лучше провести
Итак, реабилитация после эндопротезирования тазобедренного сустава – это комплекс мероприятий, направленных на то, чтобы заново научить пациента полноценно ходить.
Для чего необходима операция?
На сегодня болезни суставов, в том числе тазобедренных встречаются достаточно часто и приносят пациенту массу неудобств. Человек страдает от сильной боли, нередко теряет работоспособность.
Иногда удаление сустава, например, при некрозе или онкологии, является необходимой, срочной и в то же время жизненно важной операцией.
Какие стадии имеет операция?
Раньше подобные хирургические вмешательства приводили к серьезной инвалидности. Сейчас медицина далеко шагнула вперед: заменить негодное костное сочленение могут во многих крупных ортопедических клиниках.
В среднем реабилитация после эндопротезирования тазобедренных суставов занимает около шести месяцев и на протяжении этого периода пациент ежедневно (по несколько заходов) должен выполнять целый комплекс упражнений, которые назначаются лечащим врачом. Цена, которую «выставляют» клиники за то, что поставят пациента на ноги, колеблется от 200 до 1000 евро в месяц.
Особенности реабилитации
Эндопротезирование представляет собой сложную операцию, когда врач проводит частичную или полную замену больного сустава. Если все манипуляции были проведены грамотно, то в конечном итоге, пациент сможет полностью восстановить утраченные функции сочленений.
Реабилитация пациента в первую очередь направлена на то, чтобы быстрее устранить болевые ощущения, предотвратить риск появления осложнений, улучшить общее состояние, а затем на восстановление подвижности суставов. Для каждого пациента программа разрабатывается индивидуально.
Но чтобы не возникло никакой проблемы после хирургического вмещшательства, специалист всегда учитывает такие факторы:
| Фактор | Что он значит |
| В каком тонусе находятся мышечные структуры. | Этот момент является основой для разработки нагрузки, ведь буквально уже через пару часов после операции, больному необходимо начинать выполнять определенные упражнения. По мере выздоровления, нагрузка будет постепенно увеличиваться. Если тело не готово к занятиям, то это может спровоцировать торможение заживляющих процессов. |
| Есть ли проблемы с общим состоянием здоровья. | Так как пациенту предстоит еще определенное время провести в больнице, у него будут взяты материалы для анализов. Моча и кровь помогут специалистам идентифицировать наличие воспалительных процессов в организме, риск развития аллергической реакции. Все это может быть следствием отторжения протеза организмом. Также может произойти смещение или расшатывание протеза, из-за чего будут нарушено его функциональное назначение. Хотя, как гласит статистика, негативные последствия эндопротезирования тазобедренного сустава встречаются не так уж и часто – 1% у молодых пациентов и 2 — 3% у пожилых. |
| Насколько сложна была сама операция. | Могут проводить частичное или тотальное протезирование. Соответственно, в первом случае могут заменять только определенный поврежденный кусочек сустава, а во втором, хирург полностью обновляет сочленение. А чем сложнее вмешательство, тем дольше будет восстанавливаться организм (и этот момент обязательно учитывают и перед самой операцией, и разрабатывая план реабилитации конкретно под каждого пациента). |
| Как быстро восстанавливается организм после вмешательства. | Этот момент очень тесно пересекается с возрастной категорией. К тому же, в каждом конкретном случае могут назначить свои препараты с разной ценовой политикой, а они тоже по-разному воздействовуют на организм. |
| Индивидуальные особенности больного – возраст, наличие сопутствующих заболеваний (острого или хронического характера), если ли аллергия на какие-либо препараты и т.д. | Стоит понимать, что молодой организм имеет больше силы, поэтому и процессы регенерации тут проходят достаточно активно. А вот у лиц 50 лет и старше, уже происходит ослабление костной ткани. Поэтому и восстановление после протезирования тазобедренного сустава потребует намного больше времени и сил. |
Ранний восстановительный период
Что можно, а что нельзя после операции: как вести пациента
Начинается с первых часов после проведения операции и длится примерно до двух недель. Это щадящий период с плавным тонизирующим переходом, пациенту в это время рекомендуют совершать минимальную нагрузку.
Со стороны медицинского персонала осуществляется следующие мероприятия:
- Уход за операционной раной. По ходу хирургического разреза, в области раны, под кожей могут находиться скобы или шовные нити. Удаление материала проводится врачом на второй неделе после оперативного вмешательства. До снятия рекомендуется избегать попадания влаги на хирургическую рану. Если происходит трение об одежду или компрессионное белье, то надевается послеоперационный бандаж.
- Питание. Так как хирургическое вмешательство проводится не на органах брюшной полости, то пациенту разрешается кушать все, что он захочет (в то же время рекомендуется придерживаться легкой диеты первые три дня). Многие больные нередко чувствуют снижение аппетита, поэтому отказываются от принятия пищи. Тем не менее, врачи рекомендуют в раннем периоде хорошо питаться, ведь организму требуются большие силы для восстановления. Еда должна быть богата витаминами, микроэлементами и белками (свежие фрукты и овощи, мясо, каши, ржаной хлеб).
- Профилактика тромбообразования. Тромбоз глубоких вен на ногах может привести к опасному и смертельному осложнению – тромбоэмболии легочной артерии. В качестве профилактики рекомендуется купить эластичные гольфы или чулки, также проводится переменная пневмокомпрессия. В обязательном порядке врачи назначают антикоагулирующую терапию, дезагреганты, нефракционированный или низкомолекулярный гепарин. Самостоятельно применять медикаменты не стоит, даже если инструкция, вложенная в коробку, подробно описывает схему лечения!
Признаки, которые должны привлечь серьезное внимание – это боль в икроножных мышцах, покраснение голени, отечность любого отдела нижней конечности.
Существуют определенные правила, которые пациенту необходимо выполнять в раннем периоде:
- в первые несколько суток после операции спать только на спине;
- на здоровую сторону переворачиваться только с помощью медицинского персонала, ложиться на живот разрешается на второй неделе после хирургической процедуры;
- противопоказана любая нагрузка на искусственный сустав;
- не сгибать ногу более 90 градусов в коленном суставе;
- также запрещается сближать ноги и скрещивать – для препятствия рекомендуется между ног класть подушку или небольшой мягкий валик;
- обязательно выполнять движения, которые назначил врач.
Основные цели, которые должны быть достигнуты в раннем периоде – это улучшение микроциркуляции крови, заживление рубца и уменьшение отека. Также пациент должен научиться правильно садиться и вставать.
Рекомендуемые упражнения
Выполнять движения необходимо медленно и плавно. В день рекомендуется совершать до пяти заходов, длительность каждого должна составлять не менее 15-20 минут.
Восстановительные мероприятия после постановки искусственного сустава
Таблица. Реабилитация после тотального эндопротезирования.
| Видео (кликните для воспроизведения). |
Описание упражнений:
| Движения пальцами стоп | Сгибать и разгибать пальцы обеих ног. |
| Качание насоса ногой | Упражнения можно делать в день операции. Стопу подтягивать вверх и вниз, сгибая и разгибая в голеностопном суставе. |
| Вращение стопой | Носочек слегка вытянуть вперед, стопой совершать круговые движения. |
| Напряжение четырехглавой бедренной мышцы | Гимнастику на больной ноге проводить не ранее, чем на 7-е сутки. Лежа на спине выпрямить ногу и постараться как можно плотнее прижать к постели внутреннюю сторону коленной впадины. |
| Сокращение ягодичных мышц | Напрягать мышцы ягодиц поочередно, затем вместе. |
| Сгибание ноги в коленном суставе | Слегка ногу согнуть в колене и подтянуть на себя (нужно немного оторвать стопу от поверхности). |
| Отведение выпрямленной ноги в сторону | Не сгибая колена и не поднимая ногу вверх, ее нужно отвести в бок, затем вернуть в начальное положение. |
| Выпрямление ноги | Подколенную ямку разместить на небольшом валике так, чтобы нога находилась в полусогнутом положении. Выпрямить ногу и вернуть в исходную позицию. |
Важно! Упражнения необходимо делать как больной ногой, так и здоровой. Кратность каждого вида лечебного движения должна составлять не менее десяти раз.
Также рекомендовано следить за своим дыханием – напрягать мышцу нужно с вдохом, расслаблять – с выдохом. Это необходимо для того, чтобы ткань насыщалась кислородом.
Кроме упражнений на ноги следует делать дыхательную гимнастику. Самый простой способ – это надувание воздушного шара. Помимо этого, можно в легкие через носовые пути набирать максимальное количество воздуха, задержать его на восемь секунд и выдохнуть через рот. Упражнение делать до десяти раз трижды в день.
На первой и второй неделе после оперативного внедрения специально подготовленный медицинский персонал учит пациента правильно переходить в сидячее положение на кровати, переворачиваться, а также подниматься на ноги и пользоваться костылями. Задачей для больного является полностью воспринять информацию, следовать всем рекомендациями и ни в коем случае не совершать резких и самовольных действий.
Как только пациент обучился держать равновесие и может ступать на оперированную конечность, ему рекомендуют дополнительные упражнения:
- Опереться на стол или спинку кровати. Совершать шаговые движения на месте у опоры.
- Стоя отвести ногу в сторону: сначала здоровую, затем – прооперированную.
- Отведение ноги назад, при этом чтобы коленный сустав был немного согнут.
Пациенту следует себя не «жалеть», а выполнять все движения, несмотря на сильнейшую боль. Если вовремя не начать разрабатывать конечность, то может произойти развитие мышечных контрактур (патологическое изменение в структуре сухожильных мышц, сосудов, подкожно-жировой клетчатки), что приводит к ограничению подвижности тазобедренного сустава.
Поздний послеоперационный период
Поздний период после операционного внедрения разделяется на два этапа – ранний (сроки — 2-8 недель) и поздний восстановительный (2-3 месяц). Цель, которую необходимо достичь – укрепить мышцы и полностью восстановить суставную функцию путем выполнения усиленной нагрузки.
Хромота в период восстановления — это нормально
На раннем восстановительном этапе пациент должен уже уверенно вставать с постели и самостоятельно садиться на стул. Сейчас он учиться ходить на костылях – рекомендуемая нагрузка составляет по пятнадцать минут трижды в день. Постепенно вводится велотренажер (десять минут дважды в день).
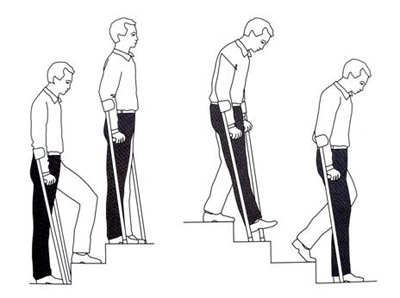
Самое тяжелое – это научиться ходить по лестнице; пациент при этом должен придерживаться следующих рекомендаций (смотрите ниже фото):
- ставить на ступеньку неповрежденную ногу, затем подтягивать прооперированную;
- после того, как обе конечности встали на ступеньку, нужно поставить костыль;
- если пациент спускается вниз, то ему нужно на нижнюю ступеньку поставить костыль, затем больную ногу и лишь потом – здоровую.
В конце этого периода чувствуется значительное укрепление мышц, болезненность проходит. Однако это не означает, что лечебную гимнастику можно прекратить – на самом деле, это всего лишь середина работы.
Важно! В позднем реабилитационном периоде нужно все упражнения делать очень аккуратно и ни в коем случае не забывать о правилах безопасности. На самом деле эндопротез еще не прижился полностью и любое падение может закончиться тем, что пациенту вновь придется лечь на операционный стол и начинать свой путь заново.
[1]
Подробнее ознакомиться с техникой хирургического вмешательства и отзывами пациентов после операции и реабилитации можно на сайте компании Артусмед
Отдаленный восстановительный период
Это окончательный и самый длительный этап. Реабилитационный период после эндопротезирования тазобедренного сустава начинается с третьего месяца и продолжается до шестого, иногда и до двенадцатого (устанавливается строго индивидуально).
На этом этапе костыли заменяются на трости. Примерно через месяц пациента обучают ходить самостоятельно, то есть исключаются все средства реабилитации после эндопротезирования тазобедренного сустава (имеются в виду все приспособления для поддержания равновесия во время шагового движения).
Важно! Если больной плохо удерживается или ощущает неуверенность без костылей, то следует повременить с самостоятельной ходьбой!
[2]
Также пациента обучают стоять на одной ноге и отводить ее назад (упражнения делаются без опоры). На этом этапе уже показаны кратковременные (до десяти минут трижды в день) пешие прогулки – сначала на тренажере, а чуть позже – на улице. Постепенно длительность ходьбы увеличивают, в зависимости от общего состояния пациента.
Рекомендуемый комплекс упражнений
Лечебная физкультура на этом этапе значительно усложняется. Как правило, больному уже изрядно надоели ежедневные упражнения (особенно если он уже выписан домой из медицинского учреждения), однако их обязательно нужно выполнять через «не могу» и «не хочу».
Упражнения, способствующие скорейшему восстановлению
Примеры упражнений (подробнее смотрите видео в этой статье):
- На спине. Руки положить под поясницу. Имитировать велосипед, поджимая поочередно к животу одну и вторую ногу, согнутую в колене.
- Вслед за этим упражнением – рукой подтягивать ноги к животу как можно сильнее.
- Лечь на «здоровый» бок. Оперированную ногу отвести вверх, удерживая ее в таком положении до минуты и более. Повторить пять раз.
- Лечь на живот. Сгибать и разгибать ноги в коленных суставах.
- Упражнение стоя. Держась за опору, делать полуприседания – пятнадцать раз.
- В этом же положении. Надеть на ноги тугую резинку. Больную ногу отвести в сторону, растягивая ее.
- Встать на четвереньки. Балансируем тело – выпрямляем левую руку и правую ногу, затем наоборот – правую руку и левую ногу.
- Степ-упражнения. Для этого понадобится возвышение (платформа) в виде ступеньки. Ее можно самостоятельно смастерить из дерева или использовать крепкий ящик или брус, высотой примерно пятнадцать сантиметров. Шаг со здоровой ноги, затем поднимается больная, опускаться в той же последовательности.
Обязательно необходимо включать занятия на тренажерах. Начать можно с велосипеда – средняя нагрузка составляет по двадцать минут дважды в день. Рекомендуется педали крутить сначала назад, а затем вперед.
Также следует использовать беговую дорожку. Темп необходимо включить самый минимальный – один-два километра в час. Ходьба также должна быть в двух направлениях – вперед и назад.
Кроме того, реабилитационный центр рекомендует проводить следующие лечебно-профилактические мероприятия:
- Массажи и ручной лимфодренаж. Процедуры проводятся с целью предупреждения застоя крови и лимфы, улучшения местного кровообращения, снижения отечности, усиления мышечного тонуса и связочного аппарата.
- Минеральное грязевое обертывание. Бальнеотерапия оказывает противовоспалительное действие, также насыщает костную структуру важными для нее микроэлементами – бромом, магнием, железом и пр.
- Водные процедуры. Очень разнообразны, включают в себя влажное обертывание, лечебное обливание, водный массаж и солевые ванночки. Мероприятия способствуют снятию нагрузки с сосудов и мышц ног, улучшению кровотока, укреплению артериальных и венозных стенок.
- Парафинотерапия. Это безболезненная и приятная процедура, основная цель которой – это уменьшение болезненности сустава, расслабление мышц, снятие спазма, ускорение обменных реакций.
Каждый пациент должен помнить, что реабилитация после операции эндопротезирования тазобедренного сустава – важный лечебный момент. Во врачебной практике не редки случаи, когда приходилось делать повторную операцию в связи с поздним или неправильным проведением мероприятий по восстановлению двигательной функции.
Чтобы избежать неприятных моментов, важно полностью довериться своему врачу и следовать его рекомендациям.
| Видео (кликните для воспроизведения). |
Источники:
- Уорралл, Дженнифер Артрит и другие болезни суставов. Все, что нужно знать / Дженнифер Уорралл. — М. : АСТ, Астрель, 2006. — 231 c.
- Найденов, Дмитрий Народные методы лечения остеохондроза / Дмитрий Найденов. — М. : Вектор, 2011. — 128 c.
- Ж. А. Ржевская Артриты и артрозы. Диагностика, профилактика, лечение / Ж. А. Ржевская, Е. А. Романова. — М. : Мир Книги Ритейл, 2011. — 160 c.
Отеки после операции на тазобедренном суставе
Оценка 5 проголосовавших: 1
Здравствуйте! Представляюсь на нашем сайте. Меня зовут Иван Жаров. Я уже более 11 лет работаю ортопедом. В настоящее время являюсь специалистом в этом направлении, хочу помочь всем посетителям сайта решать разнообразные задачи.
Все данные для сайта собраны и тщательно переработаны с целью донести в доступном виде всю нужную информацию. Перед применением описанного на сайте всегда необходима обязательная консультация у специалистов.
Источник
