Отеки онемение и жжение ног

Врачи нередко слышат от пациентов то, что у них отекает, немеет или чешется нижняя часть ноги. Данные состояния могут развиваться под воздействием большого количества провоцирующих факторов. В ряде случаев они свидетельствуют о развитии в организме патологического процесса. Касаемо того, как называется нижняя часть ноги — стопа. Чуть выше находится голеностоп. При возникновении онемения, зуда или отека в данной зоне рекомендуется обратиться к терапевту. Это специалист широкого профиля, который поможет установить природу дискомфортных ощущений в нижней части ноги. Стопа может беспокоить по многим причинам. Наиболее вероятные описаны ниже.
Нейропатия
Под данным термином понимается патологический процесс, характеризующийся нарушением работы нервных клеток. Наиболее распространенные причины нейропатии нижней части ноги:
- Интоксикация организма, вызванная отравлением лекарственными средствами или ядовитыми соединениями.
- Частое употребление спиртосодержащих напитков.
- Сахарный диабет.
- Различного рода травмы, которые в прошлом были не вылечены.
- Переохлаждение.
- Нарушение метаболизма.
- Несбалансированное питание.
- Патологии инфекционной природы.
- Рассеянный склероз.
Если нижняя часть ноги немеет, необходимо прислушаться к своему организму. О наличии нейропатии стопы свидетельствуют следующие симптомы:
- Болезненные ощущения. В дневное время они выражены неярко, их интенсивность усиливается в ночные часы.
- Снижение чувствительности, вплоть до полной ее потери. Больной может ничего не чувствовать во время прикосновения к кожному покрову стопы.
Онемение нижней части ноги может быть как частичным, так и полным. При возникновении данного симптома необходимо обратиться к врачу. Важно знать, что патология легко поддается лечению только на ранней стадии развития.
Схема терапии недуга напрямую зависит от первопричины заболевания. Но медикаментозное лечение всегда дополняется массажем, ЛФК и рефлексотерапией.

Остеохондроз поясничного отдела
У лиц с данной патологией нижняя часть ног немеет постоянно. В некоторых случаях парестезии локализуются только в пальцах, преимущественно в мизинце.
При остеохондрозе поясничного отдела онемение является следствием компрессии нервных волокон. При этом сразу после пробуждения дискомфорт, как правило, отсутствует. Он появляется через несколько часов, и с течением времени его интенсивность усиливается. К вечеру чувствительность стоп может полностью исчезать.
Как понять, что онемение вызвано остеохондрозом? Специфическим симптомом является нормальный пульс, измеренный на голеностопных артериях, и отсутствие побледнения кожи.
Лечение патологии подразумевает прием медикаментов, прохождение курса физиотерапии, а также корректировку рациона и режима питания. Игнорирование неприятного симптома для жизни опасности не представляет, но на фоне онемения часто беспокоят судороги мышечной ткани.
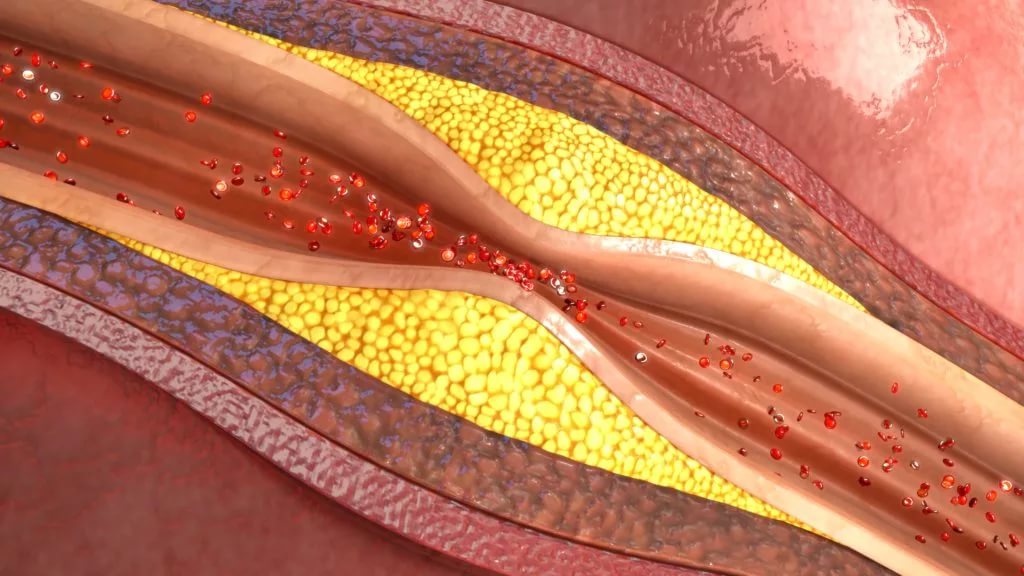
Атеросклероз
Это заболевание, течение которого сопровождается сужением просвета кровеносных сосудов. На стенках последних происходит отложение атеросклеротических бляшек, состоящих из «плохого» холестерина. Если очаг патологии находится в брюшном отделе или бедренной артерии, возникают отеки нижней части ног.
В первом случае на начальном этапе развития недуг не сопровождается выраженной симптоматикой. По мере прогрессирования болезни возникают следующие клинические проявления:
- Болезненные ощущения в области живота. Они носят разлитой характер и появляются вскоре после трапезы.
- Метеоризм.
- Запор или, напротив, диарея.
- Нарушение аппетита (вплоть до его потери).
- Снижение массы тела.
- Гипертония.
- Почечная недостаточность.
- Отекают не только стопы, но и лицо.
Для атеросклероза бедренной артерии характерны следующие симптомы:
- Перемежающаяся хромота.
- Отсутствие пульса в голеностопе.
- Истончение кожного покрова. Под ним можно легко рассмотреть капилляры.
- Ухудшается состояние ногтей.
- Отек стопы и голеностопа. В тяжелых случаях он может подняться и до тазобедренного сустава. На ощупь отек мягкий и прохладный.
- Головная боль.
Игнорирование тревожных симптомов может привести к развитию гангрены.
Основными причинами развития патологии являются следующие факторы:
- Генетическая предрасположенность.
- Образ жизни, не подразумевающий двигательной активности.
- Патологии эндокринной системы.
- Несбалансированное питание.
- Нарушение функционирования нервной системы.
- Курение.
- Сахарный диабет.
- Повышенный показатель артериального давления.
Лечение направлено на снижение уровня «плохого» холестерина в крови. Пациенту нужно не только принимать медикаменты, но и отказаться от устоявшихся привычек, то есть не курить и питаться в соответствии с требованиями здорового образа жизни.
Сахарный диабет
Это неизлечимая патология, которая может привести к различного рода осложнениям. Онемение стоп является одним из них. Почему оно возникает? Кровеносные сосуды испытывают повышенную нагрузку и не могут доставить к нижним конечностям необходимое количество кислорода и питательных компонентов. Кроме того, происходит отмирание нервных клеток и, соответственно, прекращается передача импульсов. На фоне данных процессов снижается чувствительность стопы.
Сначала немеют пальцы ног, затем и весь голеностоп. На скорость прогрессирования недуга влияют следующие факторы:
- Образ жизни, не подразумевающий двигательной активности.
- Чрезмерное потоотделение в области стоп.
- Патологии суставов и костей нижней части ноги.
- Заболевания кровеносных сосудов.
- Различного рода травмы.
- Ношение слишком тесной обуви.
- Плоскостопие.
Чтобы избавить пациента от онемения в нижней части ног, врачи назначают прием витаминов, противосудорожных средств, а также курс физиотерапии.

Онихомикоз
Под данным термином понимается патологический процесс, в который вовлекаются ногтевые пластины и кожные покровы. Зуд нижней части ног — самый ранний симптом недуга.
Основные причины развития патологии:
- Посещение мест общественного пользования (например, саун или бань), ходьба в них без обуви.
- Использование одних и тех же бытовых предметов. Внутрисемейные случаи заражения часто диагностируются после того, как все члены, например, наступают на один и тот же коврик в ванной.
Способствует заражению ослабленный иммунитет. Кроме того, защитные силы организма могут не справляться со своей задачей при наличии иных патологий.
Симптомы онихомикоза стоп:
- Шелушение кожного покрова.
- Изменение цвета пораженного ногтя.
- Выраженный зуд.
Лечение подразумевает проведение противогрибковой терапии.

Чесотка
Возбудителем патологии является клещ. Заразиться чесоткой довольно легко, достаточно надеть обувь больного или же пройти босыми ногами по полу, где остался возбудитель. Кроме того, использование чужих полотенец также является небезопасным.
Если очаг патологии локализуется на стопе, нижняя часть ноги чешется очень сильно. Зуд при этом настолько нестерпимый, что больной начинает травмировать кожу в попытках избавиться от мучительного симптома. С течением времени можно заметить небольшие бороздки и высыпания.
Лечение патологии заключается в местном использовании противочесоточных средств. Независимо от локализации очага патологии, наносить их нужно на все тело.
Дисгидроз
Это заболевание неинфекционной природы, течение которого сопровождается появлением под кожным покровом стоп пузырьков, наполненных патологической жидкостью. На начальном этапе развития патологии сыпь нередко отсутствует, имеется лишь зуд, но он настолько нестерпимый, что больной расчесывает подошвы.
С течением времени под кожей образуется все большее количество пузырьков. Они впоследствии лопаются, а на их месте остаются мокнущие язвы. Затем исчезают и они. Кожа шелушится, утолщается, становится грубой, на ней образуются трещины.
Причины развития подошвенного дисгидроза:
- Патологии щитовидной железы.
- Пищевая аллергия.
- Наследственная предрасположенность.
- Стрессы.
Лечение патологии подразумевает прием антигистаминных средств и местное использование глюкокортикостероидов.
Физиологические факторы
Иногда зуд, онемение и отек нижней части ног не являются признаками того или иного заболевания. Дискомфортные ощущения могут возникнуть и по следующим причинам:
- Длительное пребывание в одной позе.
- Усталость после ходьбы на обуви с высоким каблуком.
- Переохлаждение ног.
- Недостаток в организме витаминов, макро- и микроэлементов.
Кроме того, неприятные симптомы нередко возникают и во время беременности.
В заключение
Отек, зуд или онемение нижней части ног — это дискомфортные ощущения, которые могут возникнуть по многим причинам. Наиболее вероятными являются следующие: нейропатия, атеросклероз, сахарный диабет, дисгидроз, остеохондроз поясничного отдела позвоночника, чесотка и онихомикоз. Нельзя исключать и физиологические факторы. Для постановки точного диагноза рекомендуется обратиться к терапевту. Данный специалист проведет диагностические мероприятия, выяснит природу заболевания и направит при необходимости к врачам других специальностей.
Источник
Жжение и покалывание в ногах — неспецифический симптом, который может быть вызван как обычной физиологией, например, сильной усталостью, так и серьезными патологиями в организме, такими как варикоз. И если в первом случае беспокоиться практически не о чем, то во втором — последствия могут быть самыми серьезными. Точно определить причины покалывания и жжения может только врач.
Причины жжения и покалывания в ногах
На языке врачей покалывание в ногах называется парестезия. Ощущается этот неприятный симптом как воздействие множества иголок на мягкие ткани и чаще всего локализуется в области ниже колена. Специалисты делят покалывания на физиологические и патологические.
Физиологические покалывания
В эту группу входит сразу несколько причин, вызывающих парестезию.
-
Длительное нахождение конечностей в статичном положении
. Очень часто покалывания и жжение наблюдаются утром сразу после сна. Вызывается это пережатием кровотока и нервных окончаний, поскольку во время сна человек способен неконтролируемо принять неудобную позу и находиться в ней несколько часов. -
Ношение сдавливающей или неудобной обуви.
Причина появления покалывания и жжения в этом случае такая же, как и в предыдущем пункте. -
Перемерзание ног.
После долгого пребывания на холоде в несоответствующей погодным условиям обуви в пальцах ног и стопах может ощущаться жжение, онемение и покалывания вплоть до сильной боли. Это происходит из-за того, что под воздействием низкой температуры кровеносные сосуды сужаются, а в тепле начинают быстро расширяться, что вызывает неприятные симптомы. -
Травма нижних конечностей.
Любое механическое повреждение может передавить нерв или повредить его, вызывая онемение и покалывание не только в месте травмы, но и в соседних тканях. -
Курение.
Многие курильщики со стажем регулярно жалуются на неприятные ощущения в ногах, которые вызывает недостаток кислорода, получаемого клетками, нехватка витамина С, нарушение кровотока и вредное воздействие на органы дыхания. -
Обезвоживание организма
. Особенно внезапное обезвоживание также может вызвать ощущения жжения и покалывания, вплоть до судорог. Организм вместе с влагой теряет необходимые ему минеральные вещества, такие как кальций, магний, натрий, что и провоцирует неприятные симптомы.
Если покалывание и жжение были вызваны физиологическими причинами, то обычно они довольно быстро проходят и не требуют никакого медицинского вмешательства.
Патологические причины
К ним следует относиться очень серьезно, поскольку в этом случае жжение и покалывание говорят о наличии сбоев в работе отдельных органов, систем или даже всего организма в целом.
-
Сахарный диабет
. При нарушениях, вызванных сахарным диабетом, негативное влияние на сосуды вызывает целый комплекс осложнений. В медицине даже имеется специальный термин «диабетическая стопа». При сахарном диабете жжение и покалывание ощущаются периодически. -
Заболевания суставов
: артриты, артрозы или ревматизм. При патологиях соединительных тканей воспалительный процесс иногда захватывает и сосудистую систему нижних конечностей, вызывая ощущения покалывания и жжения. -
Грибковые заболевания
— частая причина жжения и покалывания. При грибковом поражении стоп дополнительно возникают такие симптомы, как пятна на коже, ее шелушение и растрескивание, ломкость ногтей, неприятный запах от ног. Именно по этим признакам очень легко отличить грибковую инфекцию от других заболеваний. -
Деформации позвоночника
: сколиозы, кифозы, лордозы, межпозвонковые грыжи. Такие патологии способны вызывать сдавливание кровеносных сосудов на определенных участках тела. -
Опухоли
. Новообразования, появившиеся в организме, могут сдавливать находящиеся рядом кровеносные сосуды и защемлять периферические нервы, что также приводит к парестезии. Покалывания и жжение в этом случае бывают постоянными, усиливающимися с течением времени и по ночам, часто переходящими в болевые ощущения. -
Аллергия
. Иногда покалывания возникают как реакция организма на определенный раздражитель — косметические средства, некачественную обувь или синтетическую одежду, например носки или колготки, материал, из которого изготовлены стельки. -
Авитаминоз
также может привести к возникновению неприятных ощущений в нижних конечностях. Чаще всего покалывание и жжение вызывается недостатком в организме кальция. - Очень внимательно врачи советуют относиться к ситуации, когда жжение и покалывание сопровождаются еще несколькими специфическими симптомами: зудом, болевым синдромом, отеками, онемением и появлением сосудистых «звездочек» и «сеточек» на ногах. Такие симптомы могут свидетельствовать о развитии
патологий сердца и сосудистой систем
ы
— варикозе и атеросклерозе.
На заметку
По данным статистики, варикозом в развитых странах страдает от 25 до 60% населения, причем наблюдается явная тенденция к увеличению доли заболевших
[1]
.
Варикозная болезнь вызывается слабостью мышечных стенок поверхностных вен и неполноценностью их клапанного аппарата. Ощущения покалывания и жжения характерны обычно для ранних стадий заболевания. При его развитии в ногах усиливается чувство тяжести, боль, возникают судороги, отеки голеней, постепенно приобретающие регулярный характер. Болезнь иногда протекает достаточно медленно, но при отсутствии должного лечения на поздних стадиях на ногах, под кожей пациента, начинают ярко выступать вены, формируя тяжи и узлы. Из-за трофических нарушений, сопровождающих развитие варикозной болезни, кожа на ногах становится сухой, гиперпигментированной и постепенно истончается. Могут развиться осложнения в виде трофических язв, дерматитов, экземы, острых тромбофлебитов, и даже гангрены и тромбоэмболии легочной артерии.
Если я заболею, к врачам обращаться не стану?
Не секрет, что многие наши соотечественники идут к врачам только в том случае, если симптомы того или иного заболевания становятся почти невыносимыми. В случае же с покалыванием и жжением в ногах многие просто не обращают на них внимания до тех пор, пока не возникнут более серьезные проявления болезни. Лечить же запущенное заболевание гораздо сложнее, чем его же, но на ранней стадии.
Это важно!
В развитии варикоза, например, выделяют целых шесть стадий. Нулевая и первая поддаются медикаментозной терапии достаточно хорошо. На стадии № 2 и 3 появляются регулярные отеки, образуются тромбы, а лечение приобретает хирургический характер. Что касается 4, 5 и 6 стадий, то начавшаяся гиперпигментация кожи, ее истончение и трофические изменения ведут, как мы упоминали, к появлению трофических язв. Причем на последней стадии язвы становятся активно действующими и практически не поддаются лечению.
Иными словами, посещение врача необходимо в любом случае, даже если симптомы беспокоят не слишком часто — возможно это первый этап болезни. К тому же определить истинный источник покалывания может лишь специалист, и всегда лучше перестраховаться и оградить себя от серьезных последствий.
Если же жжение и покалывания возникают систематически, мешают нормальному ночному отдыху, делают человека раздражительным, при этом нарушается целостность кожных покровов и появляются другие дополнительные признаки развития патологии — визит к врачу становится жизненно необходимым.
Если ощущение иголок в ногах возникает впервые, врач может назначить антигистаминный препарат, а при сильной боли — даже анальгетик. Но после этого терапевт обязательно направит больного на консультацию сразу к нескольким профильным специалистам — неврологу, сосудистому хирургу, флебологу, дерматологу, эндокринологу, для того чтобы выявить истинную причину неприятных ощущений в ногах и начать необходимую терапию.
Самолечение, столь любимое россиянами, в этом случае категорически запрещено и даже народные методики должны быть строго согласованы с лечащим врачом уже после постановки диагноза. Терапия многих заболеваний, например, варикозной болезни, обязательно должна быть комплексной и включать в себя одновременное терапевтическое воздействие сразу по нескольким направлениям. Мази и ванны в этом случае не помогут, как не помогут и таблетки, порекомендованные знакомым или соседом, у которого «было то же самое, а это лекарство все как рукой сняло».
Диагностика и лечение
Для выявления заболевания, которое является главной причиной возникновения покалывания и жжения в ногах, обычно применяют целый комплекс лабораторных и клинических исследований. Прежде всего проводится физикальный осмотр больного, собирается анамнез и текущая клиническая картина. Затем назначается ряд исследований:
- Общий анализ крови — показывает снижение уровня эритроцитов и гемоглобина, уменьшение количества тромбоцитов, изменения СОЭ.
- Биохимический анализ крови — необходим для определения уровня холестерина из-за возможного атеросклеротического поражения сосудов, количества мочевой кислоты (подагра).
- Общий анализ мочи — выявляет повышение уровня белка и эритроцитов.
- Содержание глюкозы в крови — показывает наличие сахарного диабета.
- Электрокардиография и УЗИ сердца — проверка на наличие сердечно-сосудистых патологий.
- Рентгенография органов малого таза и нижних конечностей — позволяет уточнить происхождение неприятных ощущений.
В зависимости от текущей клинической картины могут быть назначены дополнительные исследования. Например, при подозрении на варикозную болезнь проводится дуплексное сканирование сосудов нижних конечностей, коронография, МРТ и КТ вен с контрастом, серологический анализ для выявления ревматоидного фактора для исключения ревматоидного артрита, определение лодыжечно-плечевого индекса и т.д.
На заметку
Среди дополнительных методов обследования, назначаемых при варикозной болезни, можно выделить мультиспиральную компьютерную томографию с контрастным веществом, дающую объемное трехмерное изображение и полную картину состояния вен пациента. Еще одно исследование вен с помощью инфракрасного излучения — светорефлексная реография — позволяет определить степень тяжести поражения вен. Плетизмография закупорки вен дает количественную оценку функции венозной системы пациента неинвазивным способом. Однако обычно в 70–80% случаев для определения объема предстоящего лечения вполне достаточно клинических методов обследования и УЗИ.
Главная задача обследования — исключить наличие серьезных патологий, характеризующихся подобной симптоматикой и назначить адекватное лечение. Например, при выявлении грибкового поражения, скорее всего, врач назначит медикаментозную терапию с использованием в сочетании пероральных средств и специальных мазей. При нервном расстройстве пациенту будет рекомендован прием седативных препаратов, а если симптомы носят физиологический характер — устранение причины, их вызывающей.
В том случае, если у пациента диагностировано одно из опасных заболеваний, например нарушение кровообращения в нижних конечностях, то ему будут назначены препараты, способствующие улучшению кровотока и препятствующие закупорке сосудов. Поскольку в одной статье невозможно рассмотреть методы лечения всех заболеваний, характеризующихся жжением и покалыванием, подробно расскажем о терапии варикозной болезни — указанный симптом один из самых распространенных при этом заболевании.
Лечение варикозной болезни, как мы упомянули выше, обязательно должно быть системным, то есть включать два вида воздействия — медикаментозное и немедикаментозное.
Это интересно
Люди страдали варикозной болезнью еще в глубокой древности. В Египте в захоронении Мастаба, датируемом 1595–1580 годами до нашей эры, была найдена мумия с явными признаками расширенных вен на ногах и следами от трофической язвы на голени. Причем эту язву явно пытались лечить
[2]
.
Медикаментозная терапия — основа в лечении и профилактике варикозной болезни. Она должна выполнять две главных задачи: устранение уже имеющихся клинических симптомов и осуществление коррекции и профилактики начавшихся осложнений (трофической язвы, дерматита, экземы, тромбофлебита).
Наиболее эффективна медикаментозная терапия именно на начальных стадиях развития варикоза, поскольку последовательная курсовая терапия венотониками (флеботониками/флебопротекторами) позволяет остановить развитие заболевания и снизить риск возможных осложнений. При этом согласно рекомендациям международной и российской ассоциации флебологов, для повышения эффективности медикаментозной терапии варикоза необходим комплекс мер, направленных на коррекцию всего спектра нарушений в работе системы венозного кровообращения.
Во-первых
, необходимо восстановить работу сосудистых клапанов, которые при варикозе ослабевают и начинают пропускать кровь в обратном направлении (венотонизирующее действие).
Во-вторых
, нужно укрепить стенки истончившихся и растянувшихся под давлением крови сосудов, чтобы избежать образования «карманов», в которых впоследствии могут накапливаться сгустки крови (ангиопротекторное действие).
И,
в третьих
, необходимо позаботиться о кровообращении, способствуя свободному прохождению крови через сосуд: снижению ее вязкости и риска образования тромбов (антиагрегантное действие).
Как правило, с этими задачами успешно справляются активные вещества-ангиопротекторы, произведенные из лекарственного растительного сырья. Среди них наибольшей популярностью как у флебологов, так и среди потребителей пользуются:
-
Флавоноиды
(диосмин, гесперидин, авикулярин, кверцетин и другие) — производные из экстрактов цитрусовых (диосмин, гесперидин), а также ягод и плодов красных и фиолетовых цветов (авикулярин, кверцетин) и т.д. Являются мощными антиоксидантами и обладают венотонизирующим, противовоспалительным действием. -
Эсцин
— производное из экстракта каштана конского. Обладает выраженным венотонизирующим действием, а также способствует улучшению кровообращения: снижению вязкости крови, улучшению микроциркуляции крови в ногах и выведению жидкости. -
Рутин
(троксерутин, оксерутин и другие) или витамин Р. Наиболее богата им черноплодная рябина (в 100 мл содержится до 2000 мг), а также цитрусовые, шиповник, красные овощи, гречневая крупа и т.д. Рутин способствует укреплению стенок кровеносных сосудов, снижению их ломкости и проницаемости. -
Витамин С
— наибольшее количество которого содержится в плодах шиповника (до 6 раз выше, чем в цитрусовых). Витамин С часто называют витамином здоровых сосудов: он принимает участие в синтезе коллагена и эластина — белков соединительной ткани, которые являются своеобразным строительным материалом для укрепления и защиты стенок сосудов, а также способствует уменьшению их ломкости и проницаемости.
В зависимости от количества активных веществ-ангиопротекторов в составе венотоники в таблетках делятся на монопрепараты (с содержанием одного вида ангиопротекторов) и комбинированные препараты (которые содержат сразу несколько активных веществ-ангиопротекторов). Премуществом комбинированных венотоников является то, что они способны оказывать весь комплекс необходимых для лечения варикоза действий (венотонизирующее, ангиопротекторное и антиагрегантное) «в одной таблетке», соответствуя стандартам медикаментозной терапии варикоза и обеспечивая покупателю изрядную экономию средств (особенно в пересчете на курсовое лечение).
К сожалению, монопрепараты способны работать, как правило, только в одном направлении, и одновременно с ними необходимо принимать дополнительные лекарства (например, антиагреганты). По результатам исследований, комплексные препараты снижают интенсивность проявления симптома покалывания и жжения при варикозе в 87% случаев (что доказано на примере теста препарата «АнгиоНорм»)
[3]
.
Для повышения эффективности вместе с пероральными препаратами назначают гели и мази местного действия, чтобы снять отечность и улучшить состояние кожи ног.
Немедикаментозная терапия варикоза включает в себя диетотерапию, ношение медицинского компрессионного белья, занятия лечебной физкультурой. В сложных или запущенных случаях возможно хирургическое вмешательство.
В любом случае, лечение должно назначаться врачом и только на основе проведенной диагностики. Быстро избавиться от жжения и покалывания в ногах, вызванного той или иной патологией, очень сложно. Терапия проводится в течение достаточно длительного времени, а ее успех зависит от многих причин, одна из которых — правильный выбор препарата.
Источник
