Отек зрительного нерва и отек век
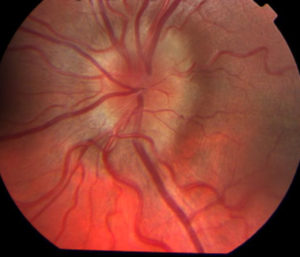 Отек зрительного нерва (ЗН) — это результат повышения давления внутри черепа, которое происходит за счет различных патологических процессов, протекающих в организме. Спектр варьируется от врожденных пороков развития, опухолей, лекарств, травм, воспалений до других заболеваний глаз, таких как глаукома, которые могут привести к вторичному повреждению ЗН и его отечности.
Отек зрительного нерва (ЗН) — это результат повышения давления внутри черепа, которое происходит за счет различных патологических процессов, протекающих в организме. Спектр варьируется от врожденных пороков развития, опухолей, лекарств, травм, воспалений до других заболеваний глаз, таких как глаукома, которые могут привести к вторичному повреждению ЗН и его отечности.
Анатомия зрительного нерва
ЗН — это вторая пара черепно-мозговых нервов, которым свойственные зрительные раздражения. Состоит из 4 отделов — внутричерепного, внутриканальцевого, внутриглазного и внутриорбитального.
ДЗН — это диск ЗН, он представляет собой место соединения оптических волокон. Его длина — 1 мм, диаметр — 1,75–2 мм. Находится ДЗН в носовой части глазного дна.
Вторая пара черепных нервов окружена тремя мозговыми оболочками. Его толщина — 3–3,5 мм, длина — 3,5–5,5 см. Волокна ЗН различны по направлению и калибру, есть тонкие и толстые. Последние передают световое раздражение в зрительную часть коры, первые — это рефлекторные, они необходимы для передачи светового импульса в парасимпатическую нервную систему.
Причины отека зрительного нерва
Неврит
Причина и происхождение в значительной степени неизвестны, но врачи рассматривают рассеянный склероз. Пострадавшие пациенты страдают от ослабления зрения, насыщения цвета (особенно красного) и болезненного движения глазами.
Симптомы переходные, то есть они, как правило, формируются самостоятельно. Если поражена задняя часть ЗН (ретробульбарный неврит), то воспаление и отек диска зрительного нерва могут быть не диагностированы при осмотре глазного дна. Необходимы другие методы визуализации.
Оптическая нейропатия
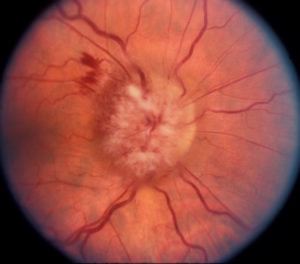 В случае острого закрытия кровеносных сосудов глаза ЗН необратимо повреждается, без подачи кислорода и питательных веществ через кровь нейроны ЗН отмирают. Поскольку эти клетки не могут вновь образоваться, постепенно снижается зрение до слепоты. Офтальмолог при осмотре видит бледный отекший зрительный нерв-сосочек и его головку, небольшие кровотечения. Пациент замечает сильное ухудшение зрения и ограничение поля зрения.
В случае острого закрытия кровеносных сосудов глаза ЗН необратимо повреждается, без подачи кислорода и питательных веществ через кровь нейроны ЗН отмирают. Поскольку эти клетки не могут вновь образоваться, постепенно снижается зрение до слепоты. Офтальмолог при осмотре видит бледный отекший зрительный нерв-сосочек и его головку, небольшие кровотечения. Пациент замечает сильное ухудшение зрения и ограничение поля зрения.
Атеросклероз или эмболия из-за болезни сердца (фибрилляция предсердий/эндокардит) являются наиболее распространенными причинами. Артериит височной артерии, аутоиммунный цистит, вызывают оптическую нейропатию.
Патологии внутренних органов
К развитию патологии приводят некоторые болезни внутренних органов. Например, инсульт, гипертония и почечная недостаточность.
Для каждого состояния характерны определенные признаки, их легко различить при проведении соответствующей диагностики.
Артерии височной артерии
Это аутоиммунное заболевание, приводящее к сосудистому воспалению (васкулит). Примерно в 30% случаев поражены глазные артерии, это приводит к ослаблению зрения вплоть до слепоты.
Пациент часто страдает от сильной головной боли, испытывает трудности с пережевыванием пищи. При физическом обследовании височная артерия болезненна. Если поражены глаза, то специалист видит признаки отекшего зрительного диска.
Глаукома
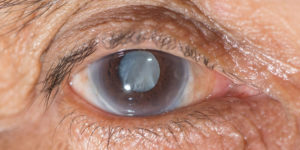 Глаукома является следствием патологически повышенного давления в глазах. Она повреждает зрительный нерв, точнее сосок. Пациент замечает ухудшение зрения и выпадение поля зрения.
Глаукома является следствием патологически повышенного давления в глазах. Она повреждает зрительный нерв, точнее сосок. Пациент замечает ухудшение зрения и выпадение поля зрения.
Атрофия зрительного нерва
Атрофия зрительного нерва обозначает необратимое повреждение ткани ЗН. Первичная форма, обусловленная врожденной неисправностью, отличается от вторичной. В последнем случае, причиной являются другие заболевания или механические факторы. Возможные факторы:
- сильное давление на ЗН;
- нарушение кровообращения;
- воспаление;
- интоксикация.
Данные состояния характеризуются отеком зрительной головки, дефектами поля зрительного восприятия и ухудшением остроты.
Другие причины
Отек ЗН развивается из-за повышения давления внутри черепа, связанного с гнойными абсцессами в пространстве черепа, внутренними кровотечениями, ЧМТ. Причиной отека ДЗН выступает краниосиностоз и менингит, энцефалит.
Группа риска
Предрасположенность к данному состоянию имеется у всех пациентов с глазными заболеваниями, травмами головного мозга. Больше всего отеку подвержены личности со слабой иммунной системой и опухолями.
Классификация
Отек зрительного нерва бывает двусторонним или односторонним. В первом случае поражается оба органа оптической системы, во втором — лишь один.
При одностороннем отеке ЗН симптоматика слабо выражена, даже опытные офтальмологи не всегда замечают отечность.
Заболевание имеет острый и хронический характер. При остром течении развитие клинической картины спонтанное, симптоматика появляется в течение 2–3 часов.
При повторяющихся рецидивах на развитие первых признаков уходит до 3 дней.
Симптомы
Клиническая картина характеризуется постепенным снижением остроты зрительного восприятия. Особенно сильно ухудшается в центральной части поля зрения.
Периодически затуманивается зрение, нарушается цветовосприятие, умеренно напрягаются вены и отсутствуют очаги.
Поражение нервных волокон приводит к двоению в глазах, головным болям, мерцаниям перед глазами, тошноте и рвоте.
Дальнейшее прогрессирование патологического состояния приводит к образованию скотом в поле зрения. Возможно развитие вторичной атрофии ЗН.
Диагностика
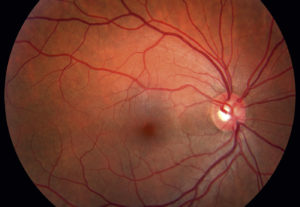 Первичное обследование проводится с помощью офтальмоскопа. Это визуальная оценка состояния головки ЗН, артерий и вен сетчатки. Обязательно проводят реакцию зрачка на свет с помощью небольшой лампы. Как правило, оба зрачка одинаково сильно сужаются, независимо от того, на какой орган зрения врач направит световой конус.
Первичное обследование проводится с помощью офтальмоскопа. Это визуальная оценка состояния головки ЗН, артерий и вен сетчатки. Обязательно проводят реакцию зрачка на свет с помощью небольшой лампы. Как правило, оба зрачка одинаково сильно сужаются, независимо от того, на какой орган зрения врач направит световой конус.
Однако при ретробульбарном неврите часто наблюдается так называемый относительный афферентный дефект зрачка.
Это означает, что ЗН пораженного глаза не так хорошо направляет входящие световые сигналы в мозг, как другой ЗН. В результате зрачки сужаются меньше, когда врач наводит свет на больной глаз. Для более детального осмотра нервных волокон используют специальные капли, расширяющие зрачки.
При необходимости проводят дополнительные исследования. С их помощью выясняют, какая причина привела к отеку ЗН. Для диагностики рассеянного склероза проводят МРТ головы и позвоночника.
Проводится поясничная пункция для забора спинномозговой жидкости. Она проверяется на наличие признаков воспалительного процесса.
Лечение
Если имеется ретробульбарный неврит, используются препараты, подавляющие иммунную систему (иммунодепрессанты). Вводятся глюкокортикоиды (стероиды), такие как Кортизон или Метилпреднизолон. Первые пять дней препараты используют в высоких дозах, затем медленно снижают дозировку в течение следующих 2 недель.
 Перед тем, как проводить терапию с помощью Кортизона, необходимо исключить такие заболевания, как туберкулез, язва желудка, сахарный диабет или гипертония. Они могут ухудшаться при глюкокортикоидном лечении. Если бактериальная инфекция является причиной отека зрительного нерва, для лечения могут быть использованы антибиотики.
Перед тем, как проводить терапию с помощью Кортизона, необходимо исключить такие заболевания, как туберкулез, язва желудка, сахарный диабет или гипертония. Они могут ухудшаться при глюкокортикоидном лечении. Если бактериальная инфекция является причиной отека зрительного нерва, для лечения могут быть использованы антибиотики.
Стероиды тоже могут оказаться полезными для остановки данной иммунной реакции.
Терапия дополняется мочегонными средствами. Они нормализуют баланс спинномозговой жидкости. В тяжелых случаях показано оперативное вмешательство.
Осложнения
Основным осложнением отека зрительного нерва является постепенное ухудшение зрения и полная слепота, наступающая при отсутствии лечения.
Прогноз
Что касается течения и прогноза отека зрительного нерва, то необходимо опираться на причину заболевания и тяжесть ее течения. Как правило, в первые три недели еженедельно следует посещать офтальмолога.
Прогноз всегда благоприятный, если терапия начата своевременно.
Профилактика
Предотвратить развитие болезни можно. Профилактика предполагает своевременное обращение в больницу при получении травм, появлении признаков глазных заболеваний.
В данный перечень входит соблюдение правил личной гигиены. Во избежание развития инфекций, которые в дальнейшем способны вызвать отек ЗН, нельзя тереть глаза грязными руками и пользоваться чужими косметическими средствами/полотенцами.
Полезное видео
Была ли статья полезной?
Оцените материал по пятибальной шкале!
Если у вас остались вопросы или вы хотите поделиться своим мнением, опытом — напишите комментарий ниже.
Что еще почитать
Источник
Отеком диска зрительного нерва (ЗН) называют офтальмологическое заболевание, обусловленное повышенным внутричерепным давлением (ВЧД). Непосредственно отек возникает при разбухании волокон зрительного нерва в той точке, где идёт состыковка нерва с глазом.
Чаще всего патология вызвана инфекционным заболеванием или воспалительным процессом.
Классификация
Заболевание может быть:
- Односторонним. В таком состоянии отек зрительного нерва почти не диагностируется. Обычно отек на одном глазу свидетельствует об атрофии ЗН при развитии синдрома Фестера-Кеннеди;
- Двусторонним. В этом случае болезнь затрагивает оба глаза. Может происходить в период от нескольких часов до пары дней.
При повышении давления жидкости (ликвора) в нишах, расположенных между костями черепа и мозговым веществом, реакцией организма становится отек диска зрительного нерва.
Отёк диска зрительного нерва может возникнуть у людей любого возраста, кроме грудных младенцев по причине того, что кости черепа еще не полностью соединились. Хотя, науке известны и такие случаи.
Причины проблемы, о каких заболеваниях оно может свидетельствовать
Врачи диагностируют эту болезнь органов зрения после осмотра глаза с помощью офтальмоскопа. Этот аппарат позволяет разглядеть глазное дно, посылая световые лучи на сетчатку через зрачок глаза. Вместе с этим применяются специальные глазные капли, которые способствуют расширению зрачка и дают возможность более обстоятельной проверки.
Иногда установить заболевание бывает невозможно с помощью офтальмоскопа. Здесь врачи делают пункцию спинного мозга с последующим добыванием и исследованием цереброспинальной жидкости.
Основными причинами для развития застоя диска зрительного нерва становятся:
- Опухоли головного мозга;
- Опухоли спинного мозга;
- Абсцесс – образование гнойников в органах и тканях как результат воспалительного процесса;
- Инсульт;
- Менингит или энцефалит;
- Кровотечение в ткань мозга или его желудочки;
- Черепно-мозговая травма;
- Идиопатическая внутричерепная гипертензия;
- Гидроцефалия (водянка) – чрезмерное накопление жидкости в мозговой полости;
- Синдром Арнольда-Киари – заболевание, передающееся по наследству;
- Поражение головного мозга;
- Местное поражение.
Бывает так, что причиной появления неврита являются неправильно сросшиеся кости черепной коробки. Иногда болезнь выступает в роли осложнения в ранней стадии после сильной черепной травмы.
В медицине также были зафиксированы данные о случаях, когда причиной отека стали определенные виды паразитов.
При некоторых общих заболеваниях (например, почечной недостаточности) может развиться хронический отек зрительного нерва. Тогда на глазном дне будут соответствующие изменения, присущие конкретному заболеванию.
Обзор ключевых симптомов
- Сильные головные боли, стимулирующие действия, которые усиливают внутричерепное давление;
- Тошнота;
- Рвота, которая не зависит от пищи;
- Ухудшение зрения: двоение в глазах, размытость изображения.
Если вовремя не выявить заболевание, то будет наблюдаться атрофия зрительного нерва. При первых признаках пациент должен незамедлительно обратиться в больницу. При диагностировании застойного диска его отправляют на консультацию к невропатологу или нейрохирургу.
Для установления точной причины ВЧД пациентам назначают:
- МРТ;
- томографию мозга;
- ультразвуковое исследование глаза;
- биомикроскопическое исследование;
- рентген черепа.
В то же время, при застойном диске ЗН зрение остается в норме долгое время. Но длительное существование отека провоцирует процесс ослепления из-за повышения давления на волокна ткани зрительного нерва.
При усилении атрофии зрения, соединительная ткань начинает постепенно заменять нервную, которая в свое время совершенно утрачивает свои функции.
Методы лечения отека диска зрительного нерва
Для эффективного лечения этого заболевания необходимо устранить первопричину – ту болезнь, которая его собственно и вызвала.
Медицинские процедуры
- Мочегонные препараты. Используются для выведения лишней спинномозговой жидкости, что влияет на уменьшение и впоследствии снятие отека. Часто в комплекте назначают программу по снижению веса;
- Если отек вызван доброкачественной или злокачественной опухолью, то необходимо оперативное хирургическое вмешательство и удаление образования;
- В случае воспалительных заболеваний назначают кортикостероиды, антибактериальные, антигистаминные препараты. Их применяют в качестве каплей, мазей, уколов.
Народные средства
- Сироп из алоэ. Нам понадобится 200 грамм свежего алоэ очистить от кожуры и истолочь в кашку, затем добавить туда по 50 грамм цветков васильков и 50 грамм листьев и цветков очаки, 600 грамм красного вина и меда. Всё это тщательно смешать и варить 1 час на водяной бане. Потом смесь остудить и профильтровать. Употреблять 3 раза в день по столовой ложке за двадцать минут до еды. Средство надлежит хранить в сухом холодном месте;
- Сосновый сироп. Берется сто грамм зеленых шишек и смешивается с 25 граммами листьев и цветов руты. Заливается 2.5 литрами воды, далее в средство добавляется лимон, разрезанный на 4 части, и полстакана сахара. Всё варится на медленном огне в течение тридцати-сорока минут, затем остужается и процеживается. Средство рекомендуется потреблять 3 раза в день по столовой ложке до приема пищи около месяца;
- Настой на мальве. Берется 3 столовых ложки порубленных корней мальвы лесной и большого лопуха. Варить их в 1.6 литре воды полчаса, затем добавить к составу 4 столовых ложки сбора: 80 грамм донника, 60 грамм листьев мелиссы, 40 грамм цветков первоцвета. Продолжать варить еще 10 минут, после чего отфильтровать. Употреблять сей состав по столовой ложке 3 раза в день до приема пищи. Рекомендуемый срок употребления 30-40 дней. Лечение следует чередовать с периодичностью в две недели;
- Черника. Возьмите 1 килограмм свежесобранных ягод и протрите с 1.2 килограммом сахара. Заморозьте. Принимать это средство следует по 50 грамм 2 раза в месяц в течение всего года.
Нельзя забывать о травах, которые могут оказать большую помощь для снижения артериального давления и быть полезными для лечения: шерстистоцветковый астрагал, малая барвинка, цветки и ягоды красного боярышника, черноплодная рябина, корень байкальского шлемника, листья крупноцветковой магнолии, топяная сушеница. Их можно настаивать и употреблять, как утренний чай.
Дальнейшая профилактика проблемы
Для того чтобы избежать такой неприятной болезни как отек диска глазного нерва или предотвратить рецидив, следует выполнять следующие рекомендации:
- Посещение офтальмолога на регулярной основе;
- Предупреждение черепно-мозговых травм;
- Консультации у невропатолога или нейрохирурга при возникновении у пациента жалоб на состояние глаз;
- Лечебная гимнастика для глаз.
Помните, что при своевременном медицинском вмешательстве зрение удается восстановить. А если лечение не было предусмотрено в ходе развития болезни, то пациент может потерять зрение. Так что при первых признаках явного ухудшения своего зрения сразу же обратитесь к окулисту.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Источник
Макулярный отек — это не самостоятельная болезнь, а признак, при этом не только офтальмологических заболеваний. Сопровождается он снижением центрального зрения. Зачастую это компенсируется вторым глазом, из-за чего больной не сразу замечает признаки отечности. Этим она и опасна.
Макула, или желтое пятно, находится в центре сетчатой оболочки глаза и отвечает за центральное зрение. Под воздействием различных факторов происходит накапливание жидкости в этой части глаза, что и провоцирует отечность.
Отек макулы — это признак какого-то заболевания. При этом данное патологическое состояние очень опасно и способно привести к сильному ухудшению зрения.
Причины отека сетчатки глаза
Основная причина — это попадание жидкости в центре внутренней оболочки. Происходит это вследствие различных процессов. Существуют разные механизмы развития симптома. Впервые его описал ученый C.Р. Ирвин. Он рассматривал отек как последствие операции по удалению хрусталика при катаракте. При этом механизм зарождения его до сих пор точно не выяснен. Предполагается, что развитие макулярного отека определяется видом хирургической операции, проведенной на глаз.

Сегодня известны и другие причины. Одна из самых частых — сахарный диабет, который нередко вызывает диабетическую ретинопатию. Отек возникает из-за повреждения сосудов, через которые жидкость просачивается в макулу.
Факторы, провоцирующие макулярный отек, можно объединить в две группы. В первую входят офтальмологические заболевания:
глаукома;
увеиты;
пигментный ретинит;
отслойка сетчатки;
окклюзия или тромбоз вен сетчатой оболочки;
диабетическая ретинопатия;
аметропия.
Во вторую группу причин включены патологии, которые напрямую не связаны с органами зрения:
гипертония;
сердечно-сосудистые заболевания;
инфекционные болезни;
дисфункция почек;
ревматизм;
атеросклероз;
болезни крови;
нарушения работы центральной нервной системы.
Кроме того, привести к отеку макулы могут:
операции на глазах;
высокий уровень холестерина в крови;
плохая свертываемость крови;
отравления;
воспалительные процессы;
онкология и лучевая терапия;
травмы глазного яблока;
побочные действия лекарств;
малоподвижный образ жизни.
Признаки макулярного отека

Продолжительная отечность макулы способна привести к серьезному ухудшению зрения, а также к дистрофии сетчатой оболочки или разрыву желтого пятна. Но долгое время патологический процесс развивается бессимптомно. У пациента возникает частичное и кратковременное снижение остроты зрения, что компенсируется вторым глазом. По мере скопления жидкости в тканях макулы симптомы становятся более выраженными:
нечеткость изображения в центральной части;
размытость картинки;
диплопия;
ухудшение зрения по утрам;
чрезмерная светочувствительность;
снижение видимости вблизи и вдаль, что не поддается коррекции;
искаженное восприятие линий, очертаний предметов — метаморфопсия.
Также при макулярном отеке наблюдается нарушение цветового зрения. Нередко при этом заболевании мир видится в розовых тонах в буквальном смысле. Кроме того, данный патологический процесс может сопровождаться признаками основного заболевания, вызвавшего отек.
Разновидности макулярного отека
В зависимости от этиологии симптома, характера его развития и других особенностей, выделяется 3 вида данного патологического явления:
диабетический;
кистозный;
дистрофический.
Диабетический отек

Ухудшение зрения наблюдается почти у 85% пациентов с сахарным диабетом 1-го типа. Диабетическая ретинопатия развивается, как правило, в течение 15-20 лет болезни и является самым тяжелым ее осложнением. Возникает оно вследствие общего поражения сосудов организма и сетчатки в частности. Данное заболевание нередко приводит к полной слепоте. Проявляется оно и в отеке макулы. При ухудшении состояния капилляров они становятся хрупкими и проницаемыми. Плазма попадает в желтое пятно, наполняя его и провоцируя отечность.
Выделяют 2 типа такого отека:
Фокальный. Не затрагивает центральную часть желтого пятна. Размер отека незначительный. К примеру, диск зрительного нерва намного превышает его в диаметре.
Диффузный. Наблюдается поражение центра макулы. Отек достаточно большой. Диаметр его превышает размеры диска не менее чем в 2 раза. Отечность провоцирует дегенеративные и дистрофические изменения и сильное снижение зрения.
Кистозный макулярный отек глаза

Кистозный отек вызывается процедурой удаления катаракты путем факоэмульсификации, то есть дробления хрусталика лазером или ультразвуком. Симптомы отечности возникают через 6-11 недель после операции. Провоцирующим фактором выступает натяжение, которое образуется между сетчатой оболочкой и стекловидным телом.
Также кистозный макулярный отек развивается на фоне:
увеитов;
циклита;
опухолей в области глазницы;
пигментного ретинита.
Очень часто отек из-за отсутствия лечения становится хроническим. Возрастает риск повреждения фоторецепторов с фиброзным перерождением.
Дистрофический макулярный отек
Эта форма симптома развивается при возрастных изменениях в человеческом организме после 40 лет. Зачастую дистрофический отек выявляется у женщин. Причинами развития отечности становятся:
генетическая предрасположенность;
тонкие сосудистые стенки;
ожирение;
вредные привычки;
травмы глаз;
дефицит витаминов и минералов;
плохая экология.
Для дистрофического макулярного отека характерны такие признаки, как нарушение цветовосприятия и изменение очертаний предметов. Также больные отмечают, что им становится сложнее читать. Этот патологический процесс достаточно опасный. На конечной стадии отека сетчатки глаза лечение не приносит положительных результатов.
Диагностика и лечение отека макулы

Обследование проводится в несколько этапов. На первом врач выслушивает жалобы пациента. Описание им признаков ухудшения зрения очень субъективно, но оно уже может дать какое-то представление о характере патологического процесса. Кроме того, врач должен узнать о различных патологиях, которые имеются у больного, например, о сахарном диабете, гипертонии и пр. Основные данные получаются в ходе следующих обследований:
Визометрия — проверка остроты зрения.
Периметрия — измерение полей зрения. Оно проводится сегодня с помощью компьютерного прибора. При макулярном отеке страдает центральная зона сетчатки. Периметрия позволяет выявить участки снижения центрального зрения, обнаружить скотомы. По их расположению определяется область поражения желтого пятна.
Офтальмоскопия — осмотр глазного дна. Метод помогает оценить общее состояние внутренней оболочки глаза, рассмотреть ее в деталях, в том числе макулу и диск зрительного нерва.
Флюоресцентная ангиография — обследование с использованием специального красителя, который подсвечивает сосуды. В ходе обследования удается обнаружить место, где жидкость выходит из капилляров и попадает в желтое пятно. С помощью ангиографии выявляется отек, определяются его размеры и границы.
Оптическая когерентная томография применяется для детального осмотра сетчатки с определением толщины всех ее слоев.
Лечение макулярного отека глаза
Лечится отек несколькими способами — лекарствами, лазером, оперативно. В первую очередь необходимо стабилизировать зрительные функции. Для этого нужно устранить проницаемость сосудов. Алгоритм лечения зависит от формы отека, его причин и стадии. На раннем этапе назначаются глазные капли, таблетки, инъекции внутривенно и внутримышечно. Применяются следующие виды препаратов:
противовоспалительные;
диуретики;
лекарственные средства, улучшающие микроциркуляцию.
Отек, спровоцированный хроническим заболеванием, лечится путем устранения основной болезни. При тяжелом протекании патологического процесса назначаются интравитреальные инъекции. Они обеспечивают мощный терапевтический эффект. Препарат вводится непосредственно в глаз максимально близко к центральной зоне сетчатой оболочки. Процедура проводится офтальмохирургом, так так требует от врача хорошей подготовки и большого опыта. Укол делается после закапывания анестезирующих капель. Как правило, вводятся кортикостероиды, обладающие сильным противовоспалительным действием. Также используются антиангиогенные препараты. Они предназначены для того, чтобы не допустить разрастания новых сосудов в области поражения сетчатки отеком.
Лечение отека сетчатки лазером
Уменьшить отек удается с помощью лазерной коагуляции. Проводится процедура в амбулаторных условиях под местной анестезией. Лечится всегда один глаз. Если отеки возникли на обоих, повторная операция назначается через несколько недель.
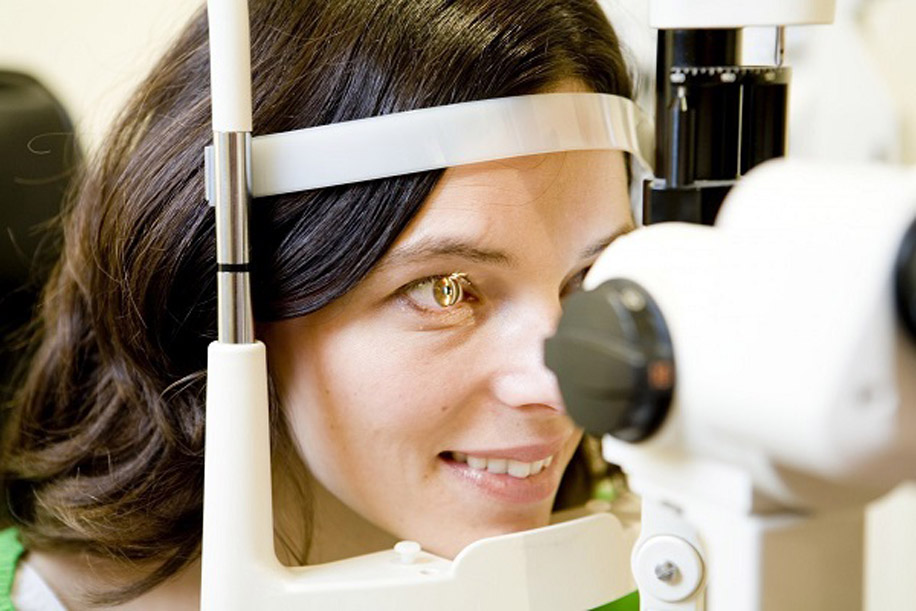
В ходе лазерной коагуляции сетчатка припаивается лазером к сосудистой оболочке. Благодаря этому можно предотвратить разрастание сосудов и устранить их пропускаемость. Процедура очень безопасная, ее назначают даже беременным женщинам с отслоением сетчатки. Однако есть и ряд противопоказаний к такому лечению:
ретинальные кровоизлияния;
помутнение оптических сред глаза — роговицы или хрусталика;
разрастание сосудов радужной оболочки;
кровоизлияния в стекловидное тело и его деструкция;
острота зрения ниже 0,1;
дистрофия роговицы.
Макулярный отек сетчатки глаза: хирургическое лечение
Если отек не получается устранить вышеперечисленными способами, а также с целью профилактики его развития, проводится витрэктомия — процедура удаления стекловидного тела. Делается операция под общим наркозом. Ее продолжительность составляет около часа. Вместо удаленного стекловидного тела в полость глазного яблока имплантируется имитирующее его вещество — силиконовое масло, газовый пузырь, солевой раствор.
Лечится макулярный отек несколько месяцев до его полного исчезновения. В некоторых случаях он не проходит на протяжении года или двух. При своевременно начатом лечении можно восстановить все зрительные функции. Длительное и тяжелое протекание отека при отсутствии полноценного лечения может привести к сильному снижению зрения.
Лечение макулярного отека народными средствами
Вылечить отек макулы можно только с помощью лекарств или операции. Применение народных средств должно быть одобрено врачом. В интернете можно найти следующие рецепты:
Чистотел. Его советуют людям с диабетическим отеком. Для приготовления отвара потребуются 2 ложки травы. Их нужно залить кипятком и дать настояться. Полученный настой закапывают в глаз по 2-3 капли один раз в день в течение месяца.
Луковая шелуха с хвоей. Отвар готовится из лука, иголок хвойных деревьев и плодов шиповника. Варить его нужно 10 минут. Принимается внутрь ежедневно на протяжении месяца.
Отвар из васильков и тмина. Его закапывают в глаза по две капли.

Все эти средства не помогут вылечить заболевание и снять отек, поэтому большинство людей относятся к ним скептически. Не прибегайте к их использованию без консультации врача.
Чем опасен макулярный отек?
Если отек послеоперационный, то проходит он быстро и без последствий. Более тяжелые осложнений возникают при ретинопатии. Также различные виды отеков могут привести к:
сильному воспалению тканей глаза;
кровоизлияниям в различные структуры глазного яблока;
снижению остроты зрения;
повышению внутриглазного давления;
отслоению сетчатки.
Профилактика отека макулы
Специфической профилактики макулярного отека не разработано. Пациентам с сахарным диабетом рекомендуется постоянно контролировать уровень сахара в крови. Также Вы можете проверять зрение по сетке Амслера. Этот тест можно скачать в интернете. Его результаты дают примерное представление о центральном зрении. Не забывайте периодически обследоваться у офтальмолога, особенно при наличии хронических заболеваний.
Источник
