Отек роговицы при врожденной глаукоме

Введение
Отек роговицы — это заболевание глаз, характеризующееся накоплением жидкости между слоями роговицы.
Это явление часто наблюдается по целому ряду причин (в том числе: дистрофия Фукса, неправильное использование контактных линз, процедуры удаления катаракты, внутриглазная гипертензия и т.д.).
Отек роговицы приводит к снижению естественной прозрачности роговицы, что приводит к ухудшению зрения.
В зависимости от количества избыточной жидкости отек роговицы проявляется в различных величинах, начиная от размытости зрения и появление ореолов вокруг света и заканчивая потерей остроты зрения.
Что такое отек роговицы?
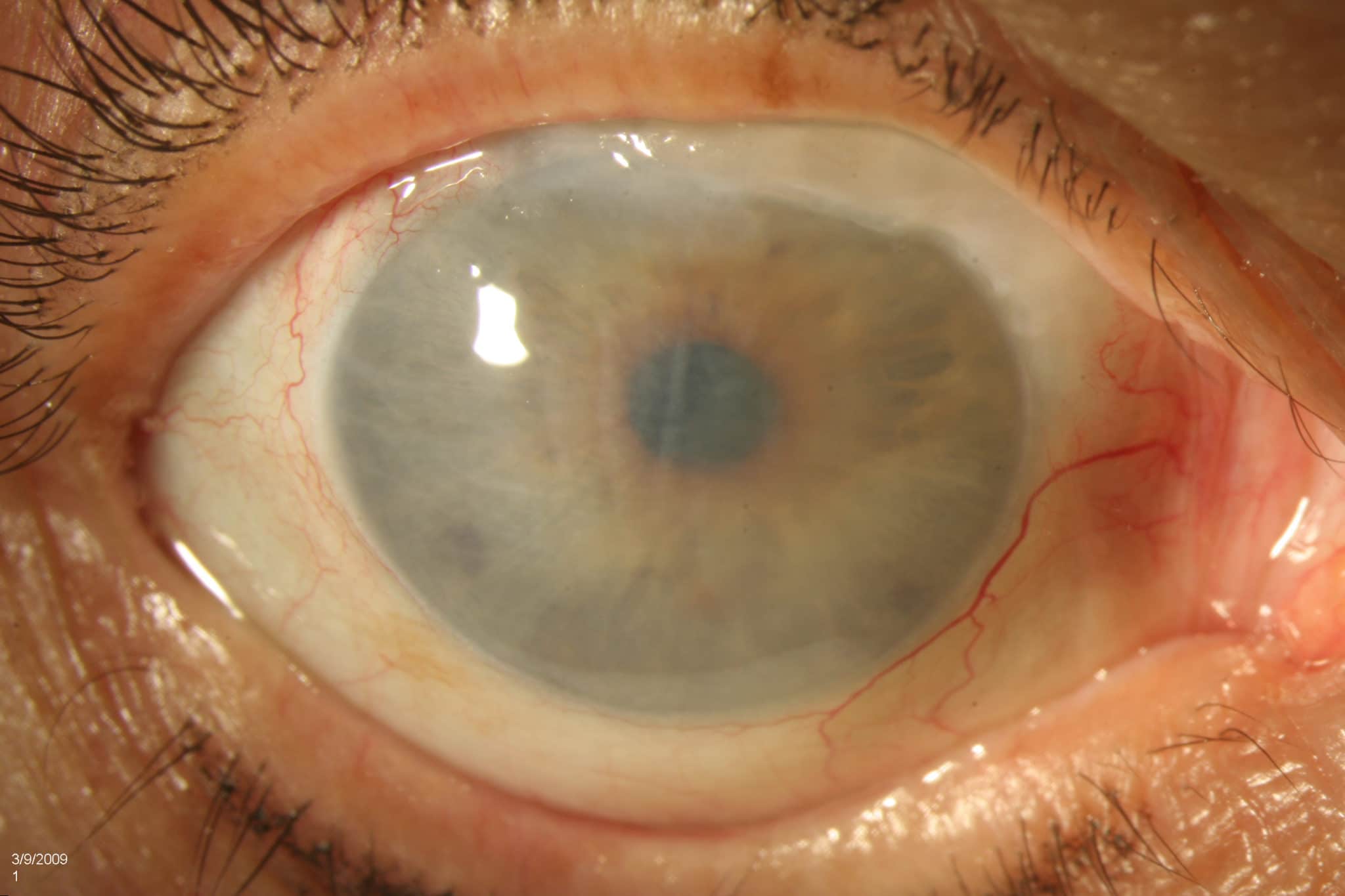
Отек роговицы является довольно частым патологическим состоянием, особенно среди населения старше 50 лет, при котором происходит ненормальное накопление жидкости внутри роговицы. Задержка жидкости включает, в частности, клетки (кератоциты) его центрального слоя, то есть строму.
Отек роговицы может быть широко распространенным или локализованным, временным или постоянным явлением.
Что подразумевается под отеком?
В медицине отек — это отек органической ткани, вызванный накоплением жидкости (особенно сыворотки крови). Это может происходить как вне клеток, так и вне кровеносных сосудов (интерстициальных пространств).
Роговица: ключевые особенности
- Роговица является мембраной, которая покрывает переднюю часть глаза, через которую можно увидеть радужную оболочку и зрачок.
- Прозрачная, бессосудистая и выпуклая снаружи, эта структура представляет собой первую «линзу», которую свет встречает на пути к мозгу. Фактически, роговица является важным элементом диоптрической системы, поскольку она позволяет проходить световым лучам к внутренним структурам глаза и помогает сфокусировать изображения на сетчатке.
- Роговица состоит в основном из пяти перекрывающихся слоев, внешний из которых представляет собой многослойный эпителий тротуара, а последующие (пластинка Боумана, строма, мембрана (оболочка) Десцеметита и эндотелий) образованы плотным переплетением коллагеновых фибрилл, расположенных в пластинках с гликопротеиновой матрицей, которая объединяет их и делает их прозрачными.
- Роговица выполняет три важные функции: 1) защищает структуры глаза и обеспечивает их поддержку; 2) отфильтровывает некоторые ультрафиолетовые волны (роговица пропускает световые лучи, не поглощая и не отражая их поверхностью); 3) отвечает за 65-75% способности глаза заставлять световые лучи сходиться от внешнего объекта на фовеи (центральной области сетчатки).
Причины и факторы риска
Как и следовало ожидать, идеальная прозрачность роговицы стала возможной благодаря аваскулярности, структурным характеристикам стромы и физиологическим механизмам, которые обеспечивают водный обмен и предотвращают пропитывание.
Оптимальное количество жидкостей и солей точно регулируется прежде всего эндотелием (то есть самой глубокой частью роговицы). Через систему естественных «насосов», на самом деле, клетки этого слоя играют важную роль в регулировании обмена между водянистой влагой и верхними слоями роговицы (на практике они заставляют избыток жидкости вытекать через естественный поток), обеспечивая адекватную прозрачность.
В любой ситуации, когда функция или структура эндотелия изменена, существует риск появления отека роговицы. На практике, когда на этом уровне создается декомпенсация, то есть эндотелиальные клетки больше не могут должным образом регулировать водный обмен, происходит частичное или полное впитывание ткани с утолщением роговицы и временной или постоянной потерей её прозрачности.
Эндотелий роговицы: декомпенсация и потеря зрения
Эндотелий роговицы состоит из одного слоя клеток, которые обладают малой способностью к регенерации после травмы (они редко делятся). По этой причине, когда некоторые клетки повреждены, остальные клетки меняют форму, увеличиваясь, чтобы заполнить пространства, оставшиеся пустыми в результате повреждения клеток.
Однако, если количество поврежденных клеток превышает пороговое значение, необходимое для поддержания нормальных функций роговицы, жидкости фильтруют и пропитывают строму.
В результате потеря зрения зависит от двух основных причин:
- Изменения эпителиальных клеток влияют на преломляющие свойства света;
- Избыток жидкости, достигающей стромы, рассеивает поступающий свет и еще больше снижает способность роговицы фокусироваться на правильно наблюдаемых объектах.
Отек роговицы: каковы основные причины?
Причины отека роговицы многочисленны и часто являются результатом различных физиопатологических процессов.
Учитывая роль, которую играет прежде всего эндотелий в поддержании нормальной гидратации, любая патология, способная изменить этот баланс и, следовательно, анатомо-функциональные характеристики других слоев роговицы, может определять отек.
Основные причины состояния включают травмирование, попадание токсинов, флогистические и дистрофически-дегенеративные поражения.
Заболевания, связанные с отеком роговицы
Дистрофия Фукса является одной из наиболее распространенных причин отека роговицы; эта патология генетического происхождения характеризуется постепенной потерей эндотелиальных клеток.
Отек роговицы может развиться даже при наличии:
- острой глаукомы (высокое внутриглазное давление);
- эндотелиопатии;
- воспаление роговицы (кератит);
- травм;
- различных глазных инфекций (в том числе офтальмологический опоясывающий лишай (герпес)).
Проблемы, которые могут способствовать возникновению отека роговицы, включают:
- царапины на роговице;
- кератоконус;
- тяжелая гиперемия конъюнктивы;
- аниридия;
- отслоение стекловидного тела.
Отек роговицы часто является вторичным побочным эффектом хирургического лечения глаз, особенно после процедур по удалению катаракты (псевдофакическая или афакическая буллезная кератопатия); в этом случае болезнь может возникнуть в течение нескольких лет после процедуры.
Наступлению отека роговицы также может способствовать инфузия токсичных лекарств в роговицу или применение местных и системных лекарств.
Предрасполагающие или усугубляющие факторы
Отек роговицы довольно часто встречается у тех, кто носит контактные линзы. Это явление связано с гипоксией, вызванной злоупотреблением контактных линз.
Отек роговицы возникает в основном после пятидесяти лет, особенно при наличии нарушений обмена веществ (таких как диабет) и синдрома сухого глаза.
Симптомы и осложнения
Симптоматология варьируется в зависимости от места и распространенности отека роговицы.
В целом, снижение естественной прозрачности роговицы вызывает изменение зрения, которое переходит от затуманенности к потере остроты зрения. Для примера, люди, которые страдает от отека роговицы, видят все как сквозь матовое стекло.
Отек роговицы: как он проявляется?
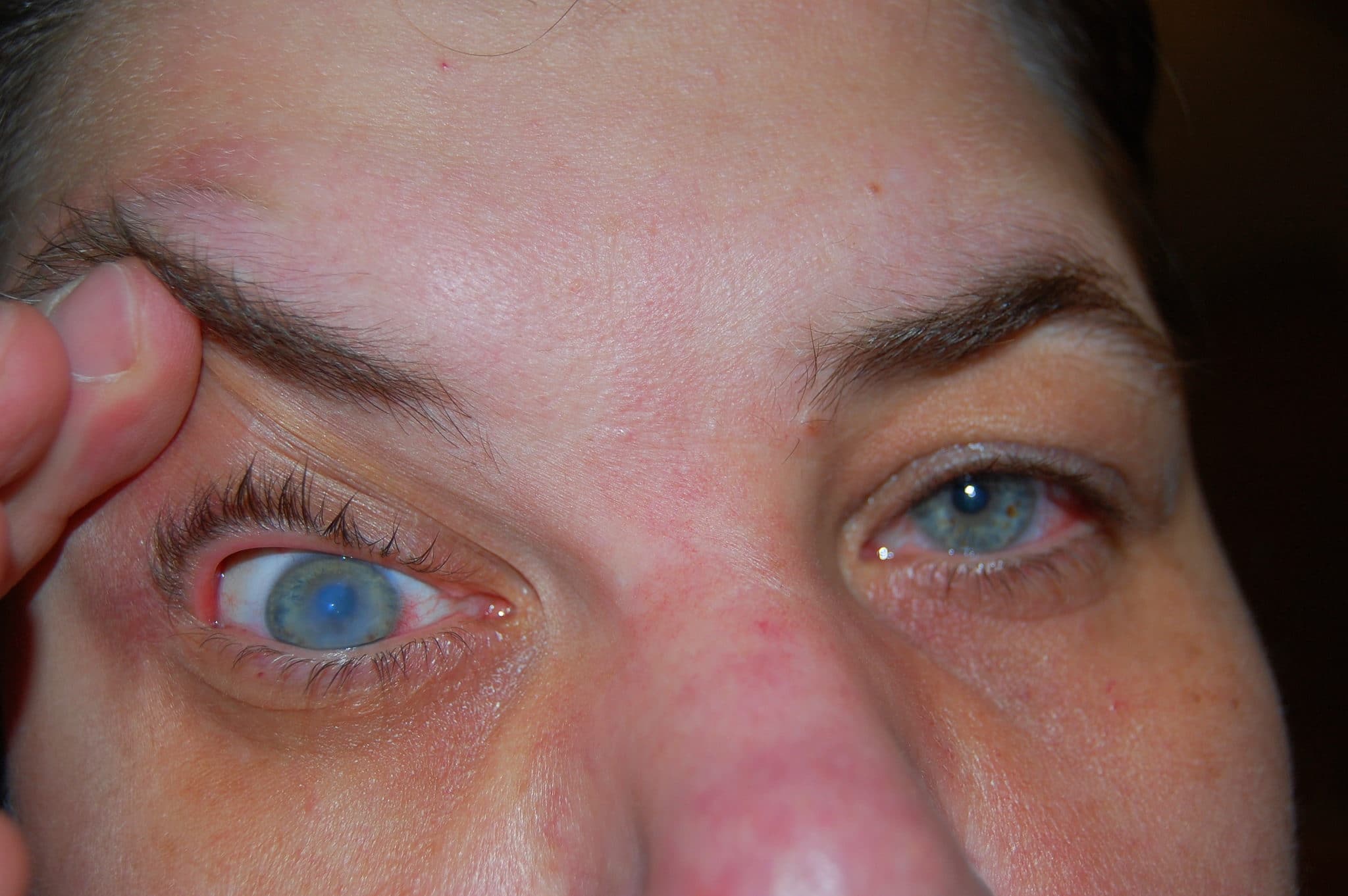
Наиболее распространенными субъективными симптомами отека роговицы являются затуманность и искажение зрения (см. фото).
Эти проявления могут быть хуже утром (после пробуждения) и имеют тенденцию улучшаться в течение дня.
Отек роговицы может также иметь следующие признаки:
- Появление ореолов вокруг источников света, особенно при пробуждении;
- Чрезвычайная чувствительность к контакту с небольшими инородными телами (например, пылью);
- Светобоязнь (гиперчувствительность к свету).
При прогрессировании отека роговицы симптомы могут ухудшаться, вызывая:
- Боль в глазах, которая усиливается и усиливается во время моргания;
- Снижение остроты зрения;
- Неровности на поверхности роговицы (появление отеков и пузырей);
- Ощущение инородного тела в глазу.
Диагностика
Для диагностики отека роговицы необходимо пройти тщательное обследование глаз. Как упоминалось выше, тяжесть симптоматики зависит от степени отека, то есть от того, сколько избыточной жидкости присутствует в роговице. Во время осмотра щелевой лампой врач может обнаружить потерю зеркальности роговицы. Кроме того, исследование позволяет наблюдать непрозрачность или бело-сероватое, локализованное или рассеянное отражение.
Врач может провести некоторые дополнительные исследования, чтобы подтвердить наличие заболевания и установить причины, которые привели к его возникновению, включая топографию роговицы и оптическую пахиметрию, чтобы обеспечить возможность разработки соответствующей медицинской или хирургической стратегии.
Лечение
Основной целью терапии является контроль степени ретенции, связанной с отеком роговицы, с помощью концентрированного солевого раствора и других препаратов с локальным мочегонным действием. Терапия также предусматривает профилактику антибиотиками, инфекций, которые могут возникнуть в результате накопления жидкостей.
Отек роговицы: устранение причин
Лечение отека роговицы включает в себя, прежде всего, устранение первопричины (то есть патологии, ответственной за накопление избытка жидкости).
Например:
- Если отек роговицы является следствием внутриглазной гипертензии, терапевтический протокол направлен на борьбу с ним путем введения гипотензивных препаратов.
- Если опухоль вызвана послеоперационным осложнением, симптомы могут быть улучшены путем назначения мочегонных препаратов в сочетании с антибиотиками и противовоспалительными средствами.
- Если воспаление роговицы вызвано неправильным использованием контактных линз, их применение следует прекратить.
Лечение отека роговицы
Что касается уменьшения количества избыточной жидкости, то контролировать расширение отека роговицы можно, используя на местном уровне гипертонический раствор и мази на основе хлорида натрия, которые действуют, создавая осмотический градиент, через разрывную пленку вне роговицы. Другими словами, закапывание этих глазных капель или нанесение мазей, называемые гиперосмотическими, привлекают жидкости из роговицы, заставляя их затем испаряться с поверхности глаза; этот эффект явно не работает в течение ночи, потому что — во время сна — глаз остается закрытым (именно поэтому симптомы отека роговицы усиливаются по утрам).
Чтобы уменьшить этот дискомфорт, врач может посоветовать наносить 5%-ную хлористую натриевую мазь перед сном, а гипертонический раствор утром, чтобы удалить скопления жидкости, накопившейся в течение ночи.
Пациентов, которые испытывают значительную боль, можно лечить с помощью процедуры, известной как передняя стромальная пункция.
Пересадка роговицы
К сожалению, нет лекарства от улучшения состояния эндотелиальных клеток. Поэтому в наиболее серьезных случаях отек роговицы требует трансплантации роговицы.
Источник
Удобство и комфорт использования контактных линз не вызывает сомнений. Недаром свыше 120 млн человек по всему миру пользуются ими. Но если игнорировать правила ухода за оптикой, сроки ее замены и другие рекомендации офтальмологов и производителей, это может привести к патологии глаз, получившей название отек роговицы.
Роговицей или роговой оболочкой называют прозрачную сферическую часть глазного яблока, которая преломляет световые лучи и отвечает за четкое зрительное восприятие. При отеке роговая оболочка теряет свою прозрачность, становится толще, что отражается на качестве зрения.
Отек роговицы: основные симптомы
На отек Вашей роговицы могут указывать следующие симптомы:
- мутность зрения: эффект затуманивания чаще всего возникает в утренние часы и к вечеру исчезает, но на следующее утро симптом снова проявляется;
- покраснение глаз: отек роговицы провоцирует расширение сосудистой сетки, что приводит к покраснению слизистых;
- светобоязнь: органы зрения начинают болезненно реагировать на свет, человек все время старается прищурить глаза, чтобы не испытывать дискомфортных ощущений;
- слезоточивость: при отекании роговицы резко возрастает продуцирование слезной жидкости;
- болевой синдром.

Вы можете заметить данные симптомы самостоятельно. В этом случае нужно как можно быстрее попасть к врачу-офтальмологу. Специалист проведет тщательную диагностику и биомикроскопические исследования, в процессе которых могут быть выявлены и другие признаки, указывающие на отечность глазной роговицы:
- более 20 эпителиальных микроцист — небольших точек сферической формы, не исчезающих при моргании;
- складки и вертикальные линии (стрии) на роговице;
- утолщение роговой оболочки;
- сниженная прозрачность роговицы.
Если отек перешел в хроническую форму, к данной симптоматике присоединяются и другие клинические проявления:
- точечные кровоизлияния небольшого диаметра;
- отечность эпителия роговой оболочки;
- васкуляризация (образование сетки кровеносных сосудов на роговице).
Переход патологии в хроническую форму грозит серьезными проблемами со зрением, поэтому при обнаружении первых признаков отечности роговой оболочки сразу следует посетить врача-офтальмолога.
Причины отека роговицы
Среди основных причин патологии офтальмологи называют неправильное использование контактных линз. Отечность роговицы при этом может возникать:
- когда оптическое изделие подобрано некорректно, без предварительной консультации с офтальмологом;
- когда пациент не снимая носит линзы, предназначенные только для дневного использования;
- когда человек не соблюдает рекомендованные производителем сроки замены оптики;
- когда отсутствует должный уход за линзами, включая регулярную очистку и дезинфекцию.
В некоторых случаях отекание роговицы связано с офтальмологическими заболеваниями и патологиями:
- глаукомой (повышенным внутриглазным давлением);
- врожденной дистрофией эндотелия роговицы;
- увеитом;
- вирусной или бактериальной инфекцией;
- аллергией.
Также причиной отека могут быть хирургическая операция на глазах, родовая или механическая травма.
Лечение
Лечение отечности роговицы назначает врач-окулист после предварительной диагностики. Выбор терапии зависит от причины заболевания, анамнеза и других факторов.
Если симптомы были спровоцированы неправильным ношением контактных линз, то офтальмолог может порекомендовать следующие варианты лечения:
- замену оптических средств коррекции на более физиологические, с высоким уровнем увлажненности и свободным доступом кислорода к роговице;
- сокращение периода ношения контактных линз;
- выбор однодневных оптических изделий вместо линз с пролонгированным действием;
- дополнительное увлажнение роговой оболочки с помощью глазных капель, гелей и других средств, заменяющих естественную слезную жидкость.
Если отечность роговицы перешла в хроническую стадию, и васкуляризация нарастает, потребуется переход на жесткие линзы, препятствующие быстрому образованию новых сосудов в роговой оболочке.
Иногда отек имеет аллергическую природу, и в этом случае необходимо обращаться за назначением адекватной терапии к офтальмологу и аллергологу одновременно. Вызвать аллергическую реакцию может контакт глаз с пыльцой, шерстью животных или другим раздражителем. Как правило, аллергия сопровождается насморком, чиханием, зудом, затрудненным дыханием. Сопутствующие клинические проявления облегчают диагностику и позволяют оперативно назначить корректное лечение. Чаще всего оно заключается в приеме антигистаминных препаратов внутрь и путем закапывания в глаза.
При наличии воспалений, которые провоцируют отек роговицы, офтальмолог назначит противовоспалительные капли или мази гормонального/нестероидного характера. Если на поверхности роговой оболочки обнаружат инфекционных возбудителей, потребуется антибиотикотерапия или соответствующее противовирусное лечение.
Если отечность роговицы — реакция на оперативное вмешательство, для ускорения заживления тканей назначают регенерирующие капли. Нередко после хирургической операции по удалению катаракты возникает эндотелиальная дистрофия, из-за которой может отекать роговая оболочка. Лечение в таком случае может включать постоянную противовоспалительную терапию, хирургическую пересадку роговой оболочки или современную методику кросслинкинга (сращения коллагеновых волокон УФ-лучами).
Профилактические меры
Избежать отека роговой оболочки и дальнейшего сложного лечения поможет профилактика. Чтобы свести к минимуму риск патологии, необходимо строго соблюдать правила гигиены и ухода за лицом и глазами, использовать гипоаллергенную косметику, носить современные линзы с высокой увлажненностью и дышащей способностью. Пациентам старше 45 лет важно все время контролировать уровень внутриглазного давления.

Если патология роговицы все же появилась, то следует как можно раньше начать лечение, чтобы не допустить ее перерастания в хроническую форму.
Источник
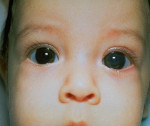
Врожденная глаукома – чаще наследственное заболевание, сопровождающееся постепенным увеличением внутриглазного давления и обусловленными этим сопутствующими зрительными нарушениями. К основным симптомам данной патологии относят увеличение размеров глаз (у грудных детей), болезненность, которая приводит к беспокойству и плаксивости ребенка, светобоязнь, миопию или астигматизм. Диагностика врожденной глаукомы производится на основании данных офтальмологического осмотра, изучения наследственного анамнеза пациента и течения беременности, генетических исследований. Лечение только хирургическое, причем оно должно быть выполнено как можно ранее до развития необратимых вторичных нарушений в органе зрения.
Общие сведения
Врожденная глаукома – генетическое, реже — приобретенное внутриутробно заболевание, которое характеризуется недоразвитием угла передней камеры глаза и трабекулярной сети, что в конечном итоге приводит к повышению внутриглазного давления. Это состояние считается в офтальмологии относительно редким и встречается примерно в одном случае на 10000 родов. Некоторые исследователи полагают, что данная статистика не совсем корректно отражает действительность, ведь некоторые формы врожденной глаукомы могут не проявлять себя вплоть до подросткового возраста. Несмотря на то, что патология наследуется по аутосомно-рецессивному механизму, среди больных несколько превалируют мальчики – половое распределение составляет примерно 3:2. По возрасту развития основных симптомов, а также наличию или отсутствию генетических дефектов выделяют несколько клинических форм этого заболевания. Важность своевременного обнаружения врожденной глаукомы обусловлена тем, что без проведенного лечения ребенок может ослепнуть через 4-5 лет после развития первых проявлений патологии.
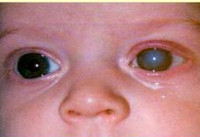
Врожденная глаукома
Причины врожденной глаукомы
Подавляющее большинство случаев врожденной глаукомы (не менее 80%) сопровождаются мутацией гена CYP1B1, который локализован на 2-й хромосоме. Он кодирует белок цитохром Р4501В1, функции которого на сегодняшний момент изучены недостаточно. Предполагается, что данный протеин каким-то образом участвует в синтезе и разрушении сигнальных молекул, которые принимают участие в формирование трабекулярной сети передней камеры глаза. Дефекты структуры цитохрома Р4501В1 приводят к тому, что метаболизм вышеуказанных соединений становится аномальным, что и способствует нарушению формирования глаза и развитию врожденной глаукомы. Сейчас известно более полусотни разновидностей мутаций гена CYP1B1, достоверно связанных с развитием этого заболевания, однако выявить взаимосвязь между конкретными дефектами гена и определенными клиническими формами пока не удалось.
Помимо этого, имеются указания на роль в развитии врожденной глаукомы другого гена – MYOC, расположенного на 1-й хромосоме. Продукт его экспрессии, протеин под названием миоциллин, широко представлен в глазных тканях и тоже участвует в формировании и функционировании трабекулярной сети глаза. Ранее было известно, что мутации этого гена являются причиной открытоугольной ювенильной глаукомы, однако при одновременном повреждении MYOC и CYP1B1 развивается врожденная разновидность этой патологии. Некоторые исследователи в области генетики полагают, что обнаружение мутации гена миоциллина на фоне дефекта CYP1B1 не играет особой клинической роли в развитии врожденной глаукомы и является просто совпадением. Мутации этих обоих генов наследуются по аутосомно-рецессивному механизму.
Кроме наследственных форм данной патологии примерно в 20% случаев диагностируется врожденная глаукома при отсутствии, как случаев заболевания, так и патологических генов у родителей. В таком случае причиной развития глазных нарушений могут выступать либо спонтанные мутации, либо же повреждение тканей глаза во внутриутробном периоде. Последнее может быть обусловлено заражением матери во время беременности некоторыми инфекциями (например, токсоплазмозом, краснухой), внутриутробными травмами плода, ретинобластомой, воздействием тератогенных факторов. Так как в такой ситуации не имеется генетического дефекта, такая патология носит название вторичной врожденной глаукомы. Кроме того, подобные нарушения органа зрения могут иметь место при некоторых других врожденных заболеваниях (синдром Марфана, ангидроз и другие).
Какой бы ни была причина врожденной глаукомы, механизм развития нарушений при этом состоянии практически одинаков. Из-за недоразвития угла передней камеры глаза и трабекулярной сети водянистая влага не может нормально покидать полость, происходит ее накопление, что сопровождается постепенным повышением внутриглазного давления. Особенностью врожденной глаукомы является тот факт, что ткани склеры и роговицы у детей обладают большей эластичностью, нежели у взрослых, поэтому при накоплении влаги происходит увеличение размеров глазного яблока (чаще всего двух сразу, очень редко только одного). Это несколько снижает внутриглазное давление, однако со временем и этот механизм становится недостаточным. Происходит уплощение хрусталика и роговицы, на последней могут появиться микроразрывы, ведущие к помутнению; повреждается диск зрительного нерва, истончается сетчатка. В конечном итоге может произойти ее отслоение – помутнение роговицы и отслойка сетчатой оболочки глаза являются ведущими причинами слепоты при врожденной глаукоме.
Классификация врожденной глаукомы
В клинической практике врожденную глаукому в первую очередь разделяют на три разновидности – первичную, вторичную и сочетанную. Первичная обусловлена генетическими нарушениями, наследуется по аутосомно-рецессивному механизму и составляет около 80% от всех случаев заболевания. Причина вторичной врожденной глаукомы заключается во внутриутробном нарушении формирования органов зрения различной негенетической природы. Сочетанная разновидность, как следует из названия, сопровождается наличием врожденной глаукомы на фоне иных наследственных заболеваний и состояний. Первичная форма, обусловленная генетическими дефектами, в свою очередь подразделяется на три клинические формы:
- Ранняя врожденная глаукома – при этой форме признаки заболевания выявляются при рождении, или они проявляются в первые три года жизни ребенка.
- Инфантильная врожденная глаукома – развивается в возрасте 3-10 лет, ее клиническое течение уже мало похоже на ранний тип и приближается к таковому у взрослых людей при других формах глаукомы.
- Ювенильная врожденная глаукома – первые проявления этой формы заболевания регистрируются чаще всего в подростковом возрасте, симптоматика очень схожа с инфантильным типом патологии.
Такой значительный разлет в возрасте развития врожденной глаукомы напрямую связан со степенью недоразвития трабекулярной сети глаза. Чем более выражены нарушения в этих структурах, тем ранее начинается накопление водянистой влаги с повышением внутриглазного давления. Если же недоразвитие угла передней камеры глаза не достигает значительных величин, то в первые годы жизни ребенка отток происходит вполне нормально, и нарушения развиваются намного позже. Попытки связать определенные клинические формы врожденной глаукомы с конкретными типами мутаций гена CYP1B1 на сегодняшний день не увенчались успехом, и механизмы развития того или иного типа заболевания до сих пор неизвестны.
Симптомы врожденной глаукомы
Наиболее своеобразными проявлениями характеризуется ранняя форма первичной врожденной глаукомы, что обусловлено анатомическими особенностями строения глаза у ребенка в возрасте до 3-х лет. В очень редких случаях глаукомные изменения можно заметить уже при рождении, чаще всего в первые 2-3 месяца жизни заболевание ничем себя не проявляет. Затем ребенок становится беспокойным, плохо спит, очень часто капризничает – это обусловлено неприятными и болезненными ощущениями, с которых дебютирует врожденная глаукома. Через несколько недель или месяцев начинается медленное увеличение размеров глазных яблок (реже — одного). Повышение внутриглазного давления и эластичность тканей склеры могут привести к значительному увеличению глаз, что внешне создает ложное впечатление красивого «большеглазого» ребенка. Затем к этим симптомам присоединяется отек, светобоязнь, слезотечение, иногда возникает помутнение роговицы.
Инфантильная и ювенильная формы врожденной глаукомы во многом очень схожи, различается только возраст развития первых проявлений заболевания. Увеличения размеров глазных яблок при этом, как правило, не происходит, патология начинается с ощущения дискомфорта и болезненности в глазах, головных болей. Ребенок может жаловаться на ухудшение зрения (появление ярких ореолов вокруг источников света, «мошки» перед глазами). Эти типы врожденной глаукомы часто сопровождаются другими нарушениями зрительного аппарата – косоглазием, астигматизмом, миопией. Со временем происходит сужение поля зрения (теряется возможность видеть предметы боковым зрением), нарушение темновой адаптации. Светобоязнь, отек и инъецирование сосудов склеры, характерные для ранней формы заболевания, при этих формах чаще всего не наблюдаются. При отсутствии лечения любая разновидность врожденной глаукомы со временем приводит к слепоте по причине отслойки сетчатки или атрофии зрительного нерва.
Диагностика врожденной глаукомы
Выявление врожденной глаукомы производится врачом-офтальмологом на основании данных осмотра, офтальмологических исследований (тонометрии, гониоскопии, кератометрии, биомикроскопии, офтальмоскопии, УЗ-биометрии). Также немаловажную роль в диагностике этого состояния играют генетические исследования, изучение наследственного анамнеза и течения беременности. При осмотре обнаруживаются увеличенные (при ранней форме) или нормальные размеры глаз, может также наблюдаться отек окружающих глазное яблоко тканей. Горизонтальный диаметр роговицы увеличен, на ней возможны микроразрывы и помутнение, склера истончена и имеет голубоватый оттенок, поражается при врожденной глаукоме и радужная оболочка – в ней возникают атрофические процессы, зрачок вяло реагирует на световые раздражители. Передняя камера глаза углублена (в 1,5-2 раза больше возрастной нормы).
На глазном дне длительное время не возникает никаких патологических изменений, так как за счет увеличения размеров глазного яблока внутриглазное давление поначалу не достигает значительных величин. Но затем довольно быстро развивается экскавация диска зрительного нерва, однако при снижении давления выраженность этого явления также уменьшается. По причине увеличения размеров глаз при врожденной глаукоме происходит истончение сетчатки, что при отсутствии лечения может привести к ее разрыву и регматогенной отслойке. Часто на фоне таких изменений обнаруживается миопия. Тонометрия показывает некоторое увеличение внутриглазного давления, однако этот показатель следует сопоставлять с передне-задним размером глаза, так как растяжение склеры сглаживает показатели ВГД.
Изучение наследственного анамнеза может выявить аналогичные изменения у родственников больного, при этом нередко удается определить аутосомно-рецессивный тип наследования – это свидетельствует в пользу первичной врожденной глаукомы. Наличие в ходе беременности инфекционных заболеваний матери, травм, воздействия тератогенных факторов указывает на возможность развития вторичной формы заболевания. Генетическая диагностика осуществляется посредством прямого секвенирования последовательности гена CYP1B1, что позволяет выявить его мутации. Таким образом, однозначно доказать наличие первичной врожденной глаукомы может только врач-генетик. Кроме того, при наличии такого состояния у одного из родителей или их родственников можно производить поиск патологической формы гена до зачатия или пренатальную диагностику путем амниоцентеза или других методик.
Лечение и прогноз врожденной глаукомы
Лечение врожденной глаукомы только хирургическое, возможно применение современных лазерных технологий. Консервативная терапия с использованием традиционных средств (капли пилокарпин, клонидин, эпинефрин, дорзоламид) является вспомогательной и может использоваться некоторое время в ходе ожидания операции. Хирургическое вмешательство сводится к формированию пути оттока водянистой влаги, что снижает внутриглазное давление и устраняет врожденную глаукому. Метод и схема проведения операции избирается в каждом конкретном случае строго индивидуально. В зависимости от клинической картины и особенностей строения глазного яблока могут выполняться гониотомия, синустрабекулэктомия, дренажные операции, лазерная циклофотокоагуляция или циклокриокоагуляция.
Прогноз врожденной глаукомы при своевременной диагностике и проведении операции чаще всего благоприятный, если же лечение произведено с опозданием, возможны различные по выраженности нарушения зрения. После устранения глаукомы необходимо не менее трех месяцев диспансерного наблюдения у офтальмолога.
Источник
