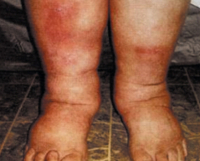
Отек при венозной недостаточности
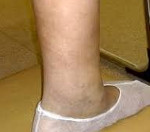
Home » Здоровье » Варикоз » Отеки при варикозном расширении вен — как с ними бороться?
Варикоз – это заболевание не только пожилых людей, но и молодежи. Чаще патология поражает ноги. При отсутствии лечения возникают венозные отеки. Болезнь сопровождается болями в венозных сосудах, отечностью. Состояние больного ухудшается при гиподинамии, физической нагрузке на ноги. При диагнозе варикозное расширение вен отеки – распространенный симптом.
Кому присуща отечность?
Отеки при варикозном расширении вен характерны для людей, которые долго находятся в статическом положении. Происходит застой жидкости. Спровоцировать отек мягких тканей могут проблемы с почками. Чаще патологическим изменениям подвержены стопы и голени из-за повышенной функциональной нагрузки.
Люди, которые ведут активный образ жизни, даже при варикозе, меньше подвержены отекам. Это объясняется тем, что кровь начинает быстрее циркулировать по сосудам, упрощается ее движение по кровеносной системе. В группе риска находятся люди, которые носят высокие каблуки и обтягивающую одежду.
Венозные отеки – это серьезная и опасная патология, которая, если не выполняется своевременное лечение, может серьезно ухудшать качество жизни
Симптомы
Отечность при варикозе вызывает дискомфорт. Патология заметна невооруженным взглядом. Клинические проявления:
- ощущение тяжести;
- мышечный спазм;
- зуд.
Отечность проявляется по-разному. Патология может прогрессировать или сохранять стабильность в клинических проявлениях. Для больных, у которых отеки ног, варикоз, боль в ногах является распространенным симптомом.
Тревожные симптомы:
- Пастозность. Проявляется в виде легких следов после надавливания на кожные покровы. Следы от носков также являются характерным для этого симптома.
- Локальный отек. Патологические изменения локализуются на одной или обеих ногах на лодыжках или вокруг голеностопа.
- Выраженная отечность. Патологические изменения начинаются со стопы и могут распространяться до колена и выше. При надавливании на кожные покровы длительное время остается незначительное углубление.
Венозные отеки могут возникать из-за большого количества болезней
- Трофические изменения. Характерны при сильно выраженной отечности, избыточном растяжении кожных покровов. Появляются трещины на поверхности дермы, переходящие в эрозии и язвы.
Наличие одного из тревожных симптомов является поводом для обращения к врачу.
Причины
Отек не является отдельной болезнью, а должен рассматриваться как симптом одного из заболеваний.
Причины патологии и ее клинические проявления:
- Перегрузка нижних конечностей у здоровых людей. Голень и стопа на обеих ногах отекают в одинаковой степени. Появляется после работы, особенно если она связана с продолжительным нахождением на одном месте или подъемом тяжестей.
- Сердечная недостаточность. Для патологии характерен постоянный венозный застой. Отек отличается по локализации и степени выраженности. Патологии подвержены обе конечности. Утром выраженность симптомов немного уменьшается.
Большинство болезней сосудов и вен в запущенной форме приводят к возникновению долго незаживающих язв, образованию тромбов приводящих к инвалидности
- Болезни почек. Клинические проявления патологии наиболее ярко выражены в области голеностопа. Отек сильнее проявляется утром, а к вечеру его выраженность уменьшается. Отечность больше характерна для лица, чем конечностей.
- Варикоз и отечность ног. Выраженность симптомов в основном на одной конечности, преимущественно в области голени и лодыжки. Отечность плотная, усиливается после неподвижного положения. Чтобы уменьшить выраженность симптомов, нужно принять горизонтальное положение и расположить ноги на подушке.
- Болезни лимфатической системы. Характерна односторонняя локализация, повышенная плотность. Располагается с тыльной стороны стопы.
- Воспалительные и гнойные поражения тканей, травмы. Отечность ограничена по локализации. Выраженность симптомов разная. При гнойном поражении отекает весь участок. Для травм характерна локальность.
При определении провоцирующих факторов учитывают состояние больного и клиническую картину.
Они бывают локализованными и генерализованными, но какой бы ни был, требуется своевременное распознавание болезни, грамотное и своевременное лечение
Классификация
Отеки подразделяются на 2 вида:
- Молочные. Являются начальным симптомом поражения тромбами глубоких кровеносных сосудов. Кожные покровы приобретают бледный цвет, нижние конечности отекают книзу и сильно болят. Лечение проводят в стационаре. Возможно хирургическое вмешательство.
- Синие. Являются более опасными. Кожные покровы становятся синими, нижние конечности сильно болят, холодные на ощупь. Чем раньше начаты терапевтические мероприятия, тем больше шансов избежать операции. Болезнь прогрессирует и может спровоцировать трофические язвы или гангрену.
Симптомы характеризуются проявлением отечности либо на двух ногах срезу, либо только на одной
Существует другая классификация отеков в зависимости от причины патологии:
- Гидремические – спровоцированы чрезмерным количеством жидкости в организме и болезнями почек.
- Застойные – вызваны проницаемостью сосудов.
- Нейропатические – патологию провоцирует сахарный диабет и злоупотребление алкоголем.
- Кахектические – связаны с истощением организма и сердечно-сосудистыми болезнями.
- Механические – спровоцированы травмированием, беременностью и наличием новообразований.
- Аллергические – реакция организма на аллерген.
Для каждого вида патологии характерно свои терапевтические мероприятия.
Прием средств флеботропного действия (Анистакс, а также Детралекс и Флебодиа) – это еще одна часть лечебного процесса
Отеки ног при варикозе: лечение
Патология требует комплексной терапии:
- Компрессионный трикотаж. Сохраняет тонус венозных стенок, не позволяет накапливаться жидкости в тканях.
- Назначение венотоников. Лекарство улучшает тонус вен. Наиболее распространенные: «Фуросемид», «Цикло-3-форт».
- Кремы с противоотечным эффектом. Наносят на кожные покровы. Снимают зуд благодаря охлаждающему действию. Наиболее распространенные препараты: «Троксерутин», «Лиотон».
- Скорректировать образ жизни. В рационе должно присутствовать достаточное количество полезных веществ. Чтобы предотвратить застой жидкости, нужно обязательно больше двигаться. Курение и употребление алкоголя негативно сказываются на кровеносных сосудах.
Если у вас отекают ноги при варикозе, лечение должно быть незамедлительным. При хронической патологии возможно отмирание тканей. Хирургическое лечение заключается в удалении пораженного сосуда. Это позволяет устранить отек, не нарушая кровообращения.
Мази, крема, гели – это необходимые средства для борьбы с тяжестью в ногах и восстановления функций кожного покрова
Отеки при варикозе: как снять?
Устранение симптомов еще не означает избавление от болезни. Эффективное лечение направлено на устранение провоцирующих факторов и уменьшение выраженности клинических проявлений.
В зависимости от причины, спровоцировавшей отечность, применяют меры по ее устранению:
- При гидростатической отечности у здоровых людей рекомендуется:
- снизить нагрузку на конечности;
- делать массаж, расположить ноги на подушке;
- использовать компрессионный трикотаж;
- мази и гели.
- Почечная и кардинальная отечность. Для устранения патологии используют:
- мочегонные средства – «Гипотиазид», «Лазикс»;
- препараты с содержанием калия – назначают в комплексе с мочегонными средствами;
- кардиопротекторные препараты – укрепляют сердце.
- Отечность венозного происхождения устраняется при помощи:
- компрессионный трикотаж – является отличным средством профилактики;
- флеботоники – «Детралекс», «Эскузан», «Троксевазин». Укрепляют венозные стенки;
- кроворазжижающие препараты – «Кардиомагнил», «Аспекард». Снижают вязкость крови, улучшая ее отток;
- препараты местного действия – «Гепариновая мазь», «Венитан», «Лиотон». Если диагностирован варикоз ног, лечение мазями эффективно, так как компоненты быстро достигают пораженного участка.
Народные методы:
- Желток куриного яйца смешать с 1 ч. л. скипидара, 1 ст. л. яблочного уксуса. Смесью растирают пораженные конечности.
- Отвар из астрагала улучшает состояние миокарада и кровеносной системы. 10 г сырья заливают 200 мл кипятка. Остудить и процедить. Принимают перорально по 2–3 ст. л. дважды в день. Курс лечения составляет 14 дней.
Народные средства для лечения отеков ног очень эффективны и доступны, их можно применять ежедневно, в домашних условиях
- Массаж кусочком льда поможет снять усталость. Лучше вместо воды использовать отвар из целебных растений (шалфей, эвкалипт).
- Ванночки. Морская соль поможет расслабить ноги.
Народные методы эффективны на начальных этапах, в комплексе к основному лечению.
Профессиональные навыки: Андролог, Сексопатолог, Сексолог, Уролог, Репродуктолог, Психотерапевт
Краткая биография и личные достижения: Врач высшей категории. Доктор медицинских наук. Действующий Главный врач и научный руководитель собственной авторской научно-практической клиники. Доктор медицинских наук, уролог-андролог, сексолог высшей категории, стаж работы более 20 лет. Профессионально занимается точной диагностикой и лечением различных половых инфекций, уретритов, простатитов, аденомы простаты, преждевременного семяизвержения, эректильной дисфункции, мужского климакса и бесплодия.
Консультирует и назначает план лечения при снижении либидо, избыточном весе, диабете 2 типа, преждевременном старении мужчин. Является соавтором уникальных методик комплексного лечения аденомы простаты и простатита, благодаря которым тысячи мужчин за последние 10 лет избежали нежелательной операции.
Источник

Хронический венозный отек – это избыточное накопление тканевой жидкости, ассоциированное с хронической венозной патологией нижних конечностей. Клинически проявляется увеличением объема голени, образованием ямок при пальпации, изменением кожной окраски на фоне телеангиэктазий, расширения и варикозной трансформации поверхностных вен. Диагноз устанавливают при физикальном обследовании, в случае необходимости дополняя его результатами инструментальных процедур (УЗДС, КТ, МРТ вен и окружающих тканей, волюметрии). Пациенты нуждаются в комплексном лечении с использованием консервативных (фармакотерапии, эластической компрессии) и инвазивных методик.
Общие сведения
Венозные отеки на нижних конечностях выявляют у 7,2–63,8% флебологических пациентов. В общей популяции показатель может варьироваться от 7 до 20%. Это связано с различными методами анализа, особенностями этнокультурной среды, возрастом, образом жизни обследованных лиц и другими факторами. Патологическому состоянию свойственна географическая неоднородность: если в европейских странах уровень распространенности достигает 17,2%, то у жителей дальневосточных регионов он не превышает 10,7%. Как и венозная патология в целом, ассоциированные с ней хронические отеки чаще встречаются у женщин. Их распространенность увеличивается с возрастом, достигая пика у пожилых людей.
Причины
Появление хронического отека обусловлено длительной внутрисосудистой гипертензией и свидетельствует о прогрессирующей несостоятельности венозной сети. Затруднение оттока крови наблюдается из-за нарушений на различных уровнях – дефектов клапанного аппарата, обструкции поверхностного или глубокого русла, дисфункции мышечного насоса, внешней компрессии. Наиболее значимыми причинами подобного состояния выступают:
- Варикозная болезнь. Является наиболее распространенным этиофактором венозных отеков. В варикозно расширенных сосудах депонируется большое количество крови, что провоцирует повышение гидростатического давления и выход жидкости в межтканевые пространства.
- Посттромботический синдром. Окклюзия сосудистого просвета и клапанная деструкция являются основными факторами развития хронического отека у пациентов, перенесших тромбоз глубоких вен. Его выраженность определяется степенью реканализации стеноза и развитием коллатералей.
- Беременность. Венозную обструкцию в третьем триместре связывают со сдавлением нижней полой и подвздошных вен увеличенной маткой, а высокие уровни прогестерона снижают тонус сосудов. При повторных беременностях относительный риск венозной недостаточности и ХВО возрастает в 3 раза.
- Иммобилизация. Длительное (более трех суток) обездвиживание конечностей или всего тела сопровождается нарушением функционирования мышечно-венозной помпы и замедлением кровотока. Такая ситуация возникает после травм, хирургических вмешательств, при параличах.
- Синдром Мея-Тернера. Анатомическая особенность в виде сдавления левой общей подвздошной вены одноименной правой артерией является причиной одностороннего отека для 9% пациентов с венозным рефлюксом. Внешняя компрессия затрудняет отток крови, приводя к отечности.
- Врожденные аномалии клапанов. Источником клапанной недостаточности могут быть врожденные дефекты – гипо- или аплазия створок, атипичное и асимметричное прикрепление, полное недоразвитие либо отсутствие. Анатомические аномалии провоцируют функциональную недостаточность клапанов с развитием застойных явлений.
Причинами хронического венозного отека также могут выступать травмы нижних конечностей, опухоли малого таза. Факторами, провоцирующими гипертензию в поверхностной и глубокой сосудистой сети, являются гиподинамия, продолжительные статические нагрузки, некоторые заболевания (бронхолегочная патология с длительным кашлем, запоры, сердечная недостаточность). Риск отечности возрастает у лиц с избыточным весом и принимающих оральные контрацептивы.
Патогенез
Возникновение хронического венозного отека определяется длительным стазом и повышением внутрисосудистого давления. Как результат, увеличивается проницаемость стенки вен, нарастает градиент транскапиллярной диффузии. Это дополняется экстравазацией крупномолекулярных плазменных белков (фибриногена, фрагментированного гемоглобина) и разрушенных форменных элементов, что ведет к нарастанию онкотического интерстициального давления. Под влиянием указанных изменений в периваскулярных тканях накапливается избыток жидкости.
Сначала снижение интенсивности интерстициального отека достигается включением компенсаторных механизмов. Выведение жидкости осуществляется путем активизации лимфодренажной системы, что соответствует транзиторным симптомам. Но сохраняющаяся венозная гипертензия с постоянно высоким уровнем гидростатического давления усугубляет изменения микроциркуляторного русла и приводит к декомпенсации механизма оттока. В тканях скапливается все больше жидкости, что делает отеки интенсивными и постоянными.
Находясь в паравазальной ткани, фибриноген трансформируется в фибрин, инициируя асептическое воспаление, участвуя в образовании соединительнотканных тяжей и «муфт», сдавливающих капилляры. Микроангиопатия усугубляет гипоксические расстройства, поддерживает формирование индуративного целлюлита, что в сочетании с лимфангоитом провоцирует окклюзию путей лимфооттока. В результате развивается флеболимфедема, создаются условия для возникновения и прогрессирования трофических расстройств.
Классификация
Согласно международной классификации CEAP, используемой в практической флебологии, отечный синдром относится к 3 клиническому классу (C3), являясь начальным и основным признаком венозной недостаточности. В рамках этой диагностической системы предлагают использовать шкалу оценки тяжести хронического венозного отека (VCSS):
- 1 балл. Отеки отсутствуют.
- 2 балла. Отечность наблюдается вокруг лодыжек вечером.
- 3 балла. Сохраняется в дневное время и распространяется выше лодыжек.
- 4 балла. Утренние отеки локализуются выше лодыжек, нарушают повседневную активность.
Сам по себе отек не является отдельной нозологической единицей и имеет вторичный характер, но он отражает развитие локальных нарушений в системе сосудов голени и бедра. Наличие и выраженность венозного отека обязательно указывают при постановке клинического диагноза.
Симптомы ХВО
Развитие хронического венозного отека происходит постепенно, по мере нарастания признаков недостаточности оттока. Визуально определяются увеличение объема одной или обеих конечностей, преимущественно над лодыжками и в нижней трети голени, бледность или цианоз кожных покровов. Важным признаком становится наличие телеангиэктазий, расширенных ретикулярных или варикозно измененных подкожных вен. Субъективно пациенты ощущают тяжесть в ногах, утомляемость. Иногда возникают онемение и боли, связанные с нарастающей интравенозной гипертензией. Но с прогрессированием флебопатологии субъективные жалобы ослабевают.
Выраженность симптомов зависит от ряда внешних и внутренних факторов. Начальные стадии патологии характеризуются транзиторным отеком, возникающим обычно к концу дня после длительного стояния или сидения, исчезающим утром или при ходьбе. В дальнейшем симптомы становятся постоянными, но связь с провоцирующими условиями не утрачивается. Помимо статических нагрузок, количество тканевой жидкости увеличивается при повышении окружающей температуры, во второй фазе менструального цикла у женщин.
Венозные отеки выявляют по образованию ямки после надавливания пальцем на переднюю поверхность голени, длительному сохранению отпечатков от носков. Но воспалительная индурация, возникающая на более поздних сроках заболевания, делает следы от давления незаметными. Присоединившаяся лимфедема сопровождается отечностью стопы и определяется невозможностью сформировать кожную складку на тыльной поверхности основной фаланги второго пальца (симптом Стеммера).
Осложнения
Изолированный отек нижних конечностей встречается лишь на ранних стадиях хронической венозной недостаточности. Прогрессирование микроциркуляторных и тканевых расстройств способствует возникновению трофических нарушений: гиперпигментации, застойного дерматита, липодерматосклероза. Частым осложнением являются кожные язвы – вероятность ульцерации в дистальных участках характерна для 60–90% пациентов. Но в условиях усугубляющегося стаза наиболее значимым и опасным состоянием считаются тромбозы в поверхностных и глубоких венах, возникающие впервые либо рецидивирующие.
Диагностика
Учитывая достаточно типичные клинические признаки, выявление ХВО обычно не представляет сложностей. Однако для подтверждения его генеза, осуществления дифференциальной диагностики и планирования лечебной тактики необходимы результаты инструментальных исследований:
- УЗДС вен. Ультрасонография считается наилучшим способом оценки проходимости периферической венозной сети нижних конечностей. Позволяет выявить рефлюксы, определить состоятельность мышечной помпы, измерить толщину и эхографическую плотность подкожных тканей.
- Водно-иммерсионная волюметрия. Считается «золотым стандартом» в динамической оценке хронического венозного отека. Волюметрия измеряет объемно-весовые характеристики вытесненной и сохраненной в различных условиях тканевой жидкости (утром и вечером, стоя и лежа, при физических нагрузках и после отдыха, в динамике лечения).
- Томография сосудов и мягких тканей. Томографические методики полезны для точной верификации причины отечного синдрома и его локализации (суб- или эпифасциальной). По данным КТ-флебографии выявляют дефекты сосудистой стенки и оценивают степень обструкции. Анализировать изменения мягких тканей и состояние вен голени с высокой информативностью позволяет МРТ.
Для установления причин венозной недостаточности иногда приходится использовать инвазивные диагностические методики, в частности, контрастную флебографию. При поражении поверхностных сегментов проводится плетизмография, в неясных ситуациях прибегают к радиоизотопной сцинтиграфии.
Диагностикой хронического отека занимаются хирурги-флебологи. Учитывая вероятность иных причин патологии, а также полиморбидность, характерную для пожилых пациентов, локальные изменения венозного генеза приходится дифференцировать с нефротическими, кардиальными, лимфостатическими отеками. Необходимо исключать травматические, воспалительные, гипоонкотические и иные механизмы, не участвующие в развитии флебогенных нарушений.
Лечение хронического венозного отека
Успех лечения заключается в комплексной коррекции, каждый элемент которой имеет важное значение. Общережимные мероприятия требуют исключения продолжительных статических нагрузок, постурального дренажа – положения лежа с приподнятыми на 20–25° ногами. Параллельно осуществляют активные действия, направленные на ликвидацию застойных явлений:
- Компрессионная терапия. Признана основным компонентом консервативного лечения венозного отечного синдрома, предполагает создание положительного внесосудистого давления. Выполняется с помощью медицинских изделий – эластических бинтов средней растяжимости (в начале лечения), трикотажа 2–3 класса (колгот, чулок), переменной аппаратной пневмокомпрессии (одно- или многокамерными манжетами).
- Фармакотерапия. Главный аспект медикаментозной терапии – применение флебопротекторов или венотоников (микронизированной очищенной флавоноидной фракции, экстракта иглицы, гидроксиэтилрутозиды). В некоторых случаях системное лечение потенцируется диуретиками и полиферментными средствами. Местная терапия обычно осуществляется гелями, содержащими гепарин или венотоники.
- Хирургическая коррекция. В фазу выраженной отечности любые хирургические вмешательства противопоказаны. После курса консервативной терапии рассматривают вопрос об эндовенозной облитерации (склеротерапии, ЭВЛК, радиочастотной коагуляции), щадящей флебэктомии (криогенной, инвагинационной, PIN-стриппинге). Но ни один из них не может гарантировать полного исчезновения отечного синдрома, требуя дальнейшей поддерживающей терапии.
Послеоперационная реабилитация включает эластическую компрессию и прием флебопротекторов. Прямое воздействие на мышечно-венозную помпу нижних конечностей оказывает сравнительно новая лечебная методика – электромышечная стимуляция, позволяющая уменьшить отечность и другие признаки венозной недостаточности.
Прогноз и профилактика
Выраженность хронического венозного отека хорошо коррелирует со степенью функциональных расстройств в сосудистой системе нижних конечностей. От его адекватной терапии во многом зависит конечный исход флебопатологии. Отсутствие полноценной коррекции чревато развитием осложнений, но при комплексном подходе прогноз для жизни и трудоспособности вполне благоприятный. Профилактические рекомендации включают устранение факторов риска (борьбу с гиподинамией, ожирением, ограничение статических нагрузок), своевременное лечение начальных стадий хронической венозной патологии и сопутствующих заболеваний.
Источник