Отек при хронической венозной недостаточности
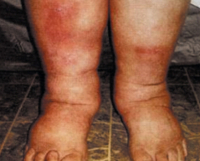
Хронический венозный отек – это избыточное накопление тканевой жидкости, ассоциированное с хронической венозной патологией нижних конечностей. Клинически проявляется увеличением объема голени, образованием ямок при пальпации, изменением кожной окраски на фоне телеангиэктазий, расширения и варикозной трансформации поверхностных вен. Диагноз устанавливают при физикальном обследовании, в случае необходимости дополняя его результатами инструментальных процедур (УЗДС, КТ, МРТ вен и окружающих тканей, волюметрии). Пациенты нуждаются в комплексном лечении с использованием консервативных (фармакотерапии, эластической компрессии) и инвазивных методик.
Общие сведения
Венозные отеки на нижних конечностях выявляют у 7,2–63,8% флебологических пациентов. В общей популяции показатель может варьироваться от 7 до 20%. Это связано с различными методами анализа, особенностями этнокультурной среды, возрастом, образом жизни обследованных лиц и другими факторами. Патологическому состоянию свойственна географическая неоднородность: если в европейских странах уровень распространенности достигает 17,2%, то у жителей дальневосточных регионов он не превышает 10,7%. Как и венозная патология в целом, ассоциированные с ней хронические отеки чаще встречаются у женщин. Их распространенность увеличивается с возрастом, достигая пика у пожилых людей.

Хронический венозный отек
Причины
Появление хронического отека обусловлено длительной внутрисосудистой гипертензией и свидетельствует о прогрессирующей несостоятельности венозной сети. Затруднение оттока крови наблюдается из-за нарушений на различных уровнях – дефектов клапанного аппарата, обструкции поверхностного или глубокого русла, дисфункции мышечного насоса, внешней компрессии. Наиболее значимыми причинами подобного состояния выступают:
- Варикозная болезнь. Является наиболее распространенным этиофактором венозных отеков. В варикозно расширенных сосудах депонируется большое количество крови, что провоцирует повышение гидростатического давления и выход жидкости в межтканевые пространства.
- Посттромботический синдром. Окклюзия сосудистого просвета и клапанная деструкция являются основными факторами развития хронического отека у пациентов, перенесших тромбоз глубоких вен. Его выраженность определяется степенью реканализации стеноза и развитием коллатералей.
- Беременность. Венозную обструкцию в третьем триместре связывают со сдавлением нижней полой и подвздошных вен увеличенной маткой, а высокие уровни прогестерона снижают тонус сосудов. При повторных беременностях относительный риск венозной недостаточности и ХВО возрастает в 3 раза.
- Иммобилизация. Длительное (более трех суток) обездвиживание конечностей или всего тела сопровождается нарушением функционирования мышечно-венозной помпы и замедлением кровотока. Такая ситуация возникает после травм, хирургических вмешательств, при параличах.
- Синдром Мея-Тернера. Анатомическая особенность в виде сдавления левой общей подвздошной вены одноименной правой артерией является причиной одностороннего отека для 9% пациентов с венозным рефлюксом. Внешняя компрессия затрудняет отток крови, приводя к отечности.
- Врожденные аномалии клапанов. Источником клапанной недостаточности могут быть врожденные дефекты – гипо- или аплазия створок, атипичное и асимметричное прикрепление, полное недоразвитие либо отсутствие. Анатомические аномалии провоцируют функциональную недостаточность клапанов с развитием застойных явлений.
Причинами хронического венозного отека также могут выступать травмы нижних конечностей, опухоли малого таза. Факторами, провоцирующими гипертензию в поверхностной и глубокой сосудистой сети, являются гиподинамия, продолжительные статические нагрузки, некоторые заболевания (бронхолегочная патология с длительным кашлем, запоры, сердечная недостаточность). Риск отечности возрастает у лиц с избыточным весом и принимающих оральные контрацептивы.
Патогенез
Возникновение хронического венозного отека определяется длительным стазом и повышением внутрисосудистого давления. Как результат, увеличивается проницаемость стенки вен, нарастает градиент транскапиллярной диффузии. Это дополняется экстравазацией крупномолекулярных плазменных белков (фибриногена, фрагментированного гемоглобина) и разрушенных форменных элементов, что ведет к нарастанию онкотического интерстициального давления. Под влиянием указанных изменений в периваскулярных тканях накапливается избыток жидкости.
Сначала снижение интенсивности интерстициального отека достигается включением компенсаторных механизмов. Выведение жидкости осуществляется путем активизации лимфодренажной системы, что соответствует транзиторным симптомам. Но сохраняющаяся венозная гипертензия с постоянно высоким уровнем гидростатического давления усугубляет изменения микроциркуляторного русла и приводит к декомпенсации механизма оттока. В тканях скапливается все больше жидкости, что делает отеки интенсивными и постоянными.
Находясь в паравазальной ткани, фибриноген трансформируется в фибрин, инициируя асептическое воспаление, участвуя в образовании соединительнотканных тяжей и «муфт», сдавливающих капилляры. Микроангиопатия усугубляет гипоксические расстройства, поддерживает формирование индуративного целлюлита, что в сочетании с лимфангоитом провоцирует окклюзию путей лимфооттока. В результате развивается флеболимфедема, создаются условия для возникновения и прогрессирования трофических расстройств.
Классификация
Согласно международной классификации CEAP, используемой в практической флебологии, отечный синдром относится к 3 клиническому классу (C3), являясь начальным и основным признаком венозной недостаточности. В рамках этой диагностической системы предлагают использовать шкалу оценки тяжести хронического венозного отека (VCSS):
- 1 балл. Отеки отсутствуют.
- 2 балла. Отечность наблюдается вокруг лодыжек вечером.
- 3 балла. Сохраняется в дневное время и распространяется выше лодыжек.
- 4 балла. Утренние отеки локализуются выше лодыжек, нарушают повседневную активность.
Сам по себе отек не является отдельной нозологической единицей и имеет вторичный характер, но он отражает развитие локальных нарушений в системе сосудов голени и бедра. Наличие и выраженность венозного отека обязательно указывают при постановке клинического диагноза.
Симптомы ХВО
Развитие хронического венозного отека происходит постепенно, по мере нарастания признаков недостаточности оттока. Визуально определяются увеличение объема одной или обеих конечностей, преимущественно над лодыжками и в нижней трети голени, бледность или цианоз кожных покровов. Важным признаком становится наличие телеангиэктазий, расширенных ретикулярных или варикозно измененных подкожных вен. Субъективно пациенты ощущают тяжесть в ногах, утомляемость. Иногда возникают онемение и боли, связанные с нарастающей интравенозной гипертензией. Но с прогрессированием флебопатологии субъективные жалобы ослабевают.
Выраженность симптомов зависит от ряда внешних и внутренних факторов. Начальные стадии патологии характеризуются транзиторным отеком, возникающим обычно к концу дня после длительного стояния или сидения, исчезающим утром или при ходьбе. В дальнейшем симптомы становятся постоянными, но связь с провоцирующими условиями не утрачивается. Помимо статических нагрузок, количество тканевой жидкости увеличивается при повышении окружающей температуры, во второй фазе менструального цикла у женщин.
Венозные отеки выявляют по образованию ямки после надавливания пальцем на переднюю поверхность голени, длительному сохранению отпечатков от носков. Но воспалительная индурация, возникающая на более поздних сроках заболевания, делает следы от давления незаметными. Присоединившаяся лимфедема сопровождается отечностью стопы и определяется невозможностью сформировать кожную складку на тыльной поверхности основной фаланги второго пальца (симптом Стеммера).
Осложнения
Изолированный отек нижних конечностей встречается лишь на ранних стадиях хронической венозной недостаточности. Прогрессирование микроциркуляторных и тканевых расстройств способствует возникновению трофических нарушений: гиперпигментации, застойного дерматита, липодерматосклероза. Частым осложнением являются кожные язвы – вероятность ульцерации в дистальных участках характерна для 60–90% пациентов. Но в условиях усугубляющегося стаза наиболее значимым и опасным состоянием считаются тромбозы в поверхностных и глубоких венах, возникающие впервые либо рецидивирующие.
Диагностика
Учитывая достаточно типичные клинические признаки, выявление ХВО обычно не представляет сложностей. Однако для подтверждения его генеза, осуществления дифференциальной диагностики и планирования лечебной тактики необходимы результаты инструментальных исследований:
- УЗДС вен. Ультрасонография считается наилучшим способом оценки проходимости периферической венозной сети нижних конечностей. Позволяет выявить рефлюксы, определить состоятельность мышечной помпы, измерить толщину и эхографическую плотность подкожных тканей.
- Водно-иммерсионная волюметрия. Считается «золотым стандартом» в динамической оценке хронического венозного отека. Волюметрия измеряет объемно-весовые характеристики вытесненной и сохраненной в различных условиях тканевой жидкости (утром и вечером, стоя и лежа, при физических нагрузках и после отдыха, в динамике лечения).
- Томография сосудов и мягких тканей. Томографические методики полезны для точной верификации причины отечного синдрома и его локализации (суб- или эпифасциальной). По данным КТ-флебографии выявляют дефекты сосудистой стенки и оценивают степень обструкции. Анализировать изменения мягких тканей и состояние вен голени с высокой информативностью позволяет МРТ.
Для установления причин венозной недостаточности иногда приходится использовать инвазивные диагностические методики, в частности, контрастную флебографию. При поражении поверхностных сегментов проводится плетизмография, в неясных ситуациях прибегают к радиоизотопной сцинтиграфии.
Диагностикой хронического отека занимаются хирурги-флебологи. Учитывая вероятность иных причин патологии, а также полиморбидность, характерную для пожилых пациентов, локальные изменения венозного генеза приходится дифференцировать с нефротическими, кардиальными, лимфостатическими отеками. Необходимо исключать травматические, воспалительные, гипоонкотические и иные механизмы, не участвующие в развитии флебогенных нарушений.
Лечение хронического венозного отека
Успех лечения заключается в комплексной коррекции, каждый элемент которой имеет важное значение. Общережимные мероприятия требуют исключения продолжительных статических нагрузок, постурального дренажа – положения лежа с приподнятыми на 20–25° ногами. Параллельно осуществляют активные действия, направленные на ликвидацию застойных явлений:
- Компрессионная терапия. Признана основным компонентом консервативного лечения венозного отечного синдрома, предполагает создание положительного внесосудистого давления. Выполняется с помощью медицинских изделий – эластических бинтов средней растяжимости (в начале лечения), трикотажа 2–3 класса (колгот, чулок), переменной аппаратной пневмокомпрессии (одно- или многокамерными манжетами).
- Фармакотерапия. Главный аспект медикаментозной терапии – применение флебопротекторов или венотоников (микронизированной очищенной флавоноидной фракции, экстракта иглицы, гидроксиэтилрутозиды). В некоторых случаях системное лечение потенцируется диуретиками и полиферментными средствами. Местная терапия обычно осуществляется гелями, содержащими гепарин или венотоники.
- Хирургическая коррекция. В фазу выраженной отечности любые хирургические вмешательства противопоказаны. После курса консервативной терапии рассматривают вопрос об эндовенозной облитерации (склеротерапии, ЭВЛК, радиочастотной коагуляции), щадящей флебэктомии (криогенной, инвагинационной, PIN-стриппинге). Но ни один из них не может гарантировать полного исчезновения отечного синдрома, требуя дальнейшей поддерживающей терапии.
Послеоперационная реабилитация включает эластическую компрессию и прием флебопротекторов. Прямое воздействие на мышечно-венозную помпу нижних конечностей оказывает сравнительно новая лечебная методика – электромышечная стимуляция, позволяющая уменьшить отечность и другие признаки венозной недостаточности.
Прогноз и профилактика
Выраженность хронического венозного отека хорошо коррелирует со степенью функциональных расстройств в сосудистой системе нижних конечностей. От его адекватной терапии во многом зависит конечный исход флебопатологии. Отсутствие полноценной коррекции чревато развитием осложнений, но при комплексном подходе прогноз для жизни и трудоспособности вполне благоприятный. Профилактические рекомендации включают устранение факторов риска (борьбу с гиподинамией, ожирением, ограничение статических нагрузок), своевременное лечение начальных стадий хронической венозной патологии и сопутствующих заболеваний.
Источник
19 октября 2018744,5 тыс.
Хроническая венозная недостаточность патологическое состояние, обусловленное нарушением венозного оттока, проявляющееся характерными симптомами (отек, кожные изменения и трофические язвы).
Распространенность хронической венозной недостаточности
По данным различных эпидемиологических исследований та или иная форма ХВН выявляется у женщин от 1% до 40% и у мужчин от 1% до 17% общей популяции. Частота встречаемости кожных изменений при ХВН в развитых странах варьирует от 3% до 13%, а активных и заживших венозных трофических язв от 1% до 2,7%. Пик заболеваемости у женщин приходится в возрасте 40-49 лет и мужчин в возрасте 70-79 лет.
Причины и патофизиология ХВН
В организме человека вены являются частью системы кровообращения — они обеспечивают возврат крови к сердцу. Особое строение венозной стенки, наличие клапанного аппарата, работа мышц ног, диафрагмы, сердца определяет сложный и умный механизм венозного возврата. Всему организму приходится совершать работу по подъему крови против силы гравитации до уровня сердца.
Ключевое звено хронической венозной недостаточности – нарушение венозного оттока и повышение внутривенозного давления в системах поверхностных и глубоких вен. Среди основных причин ХВН выделяют:
Варикозная болезнь – врожденная слабость венозной стенки и нарушение работы венозных клапанов приводят к расширению поверхностных вен и хроническому повышению внутривенозного давления. Травмы или поверхностный тромбофлебит могут также привести к недостаточности клапанов вен.
Посттромботическая болезнь (посттромбофлебетическая болезнь, ПТФС, ПТФБ) – нарушение основного оттока венозной крови вследствие тромбоза глубоких вен. При этом происходит уменьшение просвета сосуда (в крайнем случае полное закрытие венозной магистрали) и/или разрушение клапанов глубоких вен.
Врожденные нарушения венозной системы такие, как синдром Клиппеля-Треноне и синдром Паркса-Вебера-Рубашова.
Проявления ХВН
Эдема (отек) – это скопление жидкости в мягких тканях из-за нарушения венозного оттока. Выраженность отека может значительно варьировать. Характерным симптомом эдемы является оставшаяся вмятина на коже после надавливания пальцем.
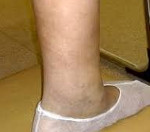
Фото 1. Отек левой голени на фоне посттромботической болезни левой нижней конечности.
Гиперпигментация – потемнение кожи ног, как правило, коричневого оттенка вследствие хронического повышенного давления внутри вен. Характерная локализация — нижняя треть голени, но возможно распространение на другие сегменты голени и на стопу.
Фото 2. Гиперпигментация по внутренней поверхности нижней трети левой голени.
Венозная экзема (застойный дерматит) — покраснение и шелушение кожи нижних конечностей. В тяжелой форме кожа голени иссушается, ощущается интенсивный зуд, а расчесы способствуют присоединению вторичной инфекции.
Фото 3. Хроническая венозная недостаточность вследствие длительно существующей варикозной болезни. В нижней трети левой голени участки покраснения и шелушения кожи с размытыми границами.
Липодерматосклероз – фиброзное перерождение кожи и подкожной жировой клетчатки. Ткани теряют свою эластичность и подвижность. Крайняя форма липодерматосклероза – белая атрофия кожи, которая расценивается как предъязвенное состояние.
Фото 4. Белая атрофия кожи. На фоне гиперпигментации участки кожи белого цвета округлой формы.
Венозная трофическая язва — дефект кожи и подлежащих тканей, возникающий вследствие нарушения венозного оттока. Чаще всего проявляется по внутренней поверхности нижней трети голени. Фото 5.
Фото 5. Венозная трофическая язва у внутренней лодыжки правой голени.
Инфекционные осложнения: на фоне хронической венозной недостаточности кожа теряет барьерную функцию, что влечет за собой повышенный риск наслоения инфекционных заболеваний кожи вплоть до тяжелых микст дерматитов.
Фото 6. Хроническая язвенная пиодермия на фоне хронической венозной недостаточности.
Прогноз при ХВН
ХВН может стать причиной инвалидности. Без коррекции основных причин, венозная недостаточность неумолимо прогрессирует. При этом субъективные симптомы обычно ухудшаются с течением времени. Незаживающая и постоянно рецидивирующая трофическая венозная язва – одно из самых негативных состояний, с которым сталкиваются многие больные. Риск такого состояния увеличивается при наличии тяжелых форм липодерматосклероза и после 2 лет с момента первого эпизода образования язвы. Гиперпигментация и липодерматосклероз – необратимые состояния. Однако обоснованные комплексные лечебные мероприятия способны значительно замедлить изменения мягких тканей.
Диагностика хронической венозной недостаточности
Успешность будущего лечения зависит от правильного и точного диагноза. Множество проявлений ХВН, наличие нескольких возможных причин развития заболевания диктует необходимость дополнять врачебный осмотр, что называется, вооруженным глазом. Основной метод диагностики заболеваний вен — ультразвуковое дуплексное сканирование (УЗДС), которое позволяет определить локализацию поражённых вен и характер нарушения венозного кровотока. Однако это субъективный метод, и в современной флебологии стало правилом — умение лечащего врача самому выполнять УЗДС. Дополнительные методы исследования применяются редко, но в некоторых случаях могут существенно повлиять на тактику лечения. К ним относятся рентгенконтрастная флебография, компьютерная томография (КТ), магнитно-резонансная томография (МРТ).
Хирургическое лечение ХВН
Оперативное лечение направлено на устранение основного звена заболевания – нарушение венозного оттока соответственно причине приведшей к ХВН.
Хирургическое лечение варикозного расширения поверхностных вен:
- Классические открытые оперативные вмешательства на поверхностных венах выполняются из нескольких разрезов и подразумевают удаление пораженных вен.
- Методы внутрисосудистой термооблитерации: эндовенозная лазерная облитерация (ЭВЛО) и радиочастотная облитерация (РЧО) выполняются пункционно (без разрезов), позволяют закрыть просвет больной вены вместо ее удаления под интраоперационным ультразвуковым контролем.
- Устаревшая операция при варикозном расширении поверхностных вен — перевязка подкожной вены без ее удаления.
Хирургия перфорантных вен:
- Метод выбора — ЭВЛО перфорантных вен в зоне трофических расстройств кожи.
- Альтернатива – минифлебэктомия с разобщением перфорантной вены.
- Устаревшие операции на перфорантных венах: операция Линтона, Фельдера — выполняющиеся из больших травматичных доступов, сопровождаются плохим заживлением послеоперационной раны, частыми гнойными осложнениями и краевым некрозом кожи. Операция по Коккету — выполняется из доступа 1-2 см. Данное вмешательство имеет ограничения в зоне трофических расстройств кожи. Эндоскопическая субфасциальная диссекция перфорантных вен (SEPS) – получившая широкое распространение во флебологии до появления ЭВЛО, обладает меньшей травматичностью в сравнении с открытыми операциями.
Реконструктивные операции при посттромботической болезни:
- Стентирование глубоких вен. В структуре трофических язв от 1% до 6% больных имеют сужение подвздошных вен. Данная операция доказала свою эффективность, выполняется в специализированных сосудистых стационарах, требует соответствующего медицинского оснащения и квалифицированного мед персонала.
- Реконструктивные операции клапанов глубоких вен находятся в стадии накоплении материала, имеют узкие показания и в широкой практике не применяются.
Пластические операции при трофических язвах подразумевают различные способы пересадки кожного лоскута для закрытия кожных дефектов.
Флебосклерозирующее лечение
Закрытие просвета пораженных вен с помощью химических агентов, является эффективным способом лечения варикозно расширенных поверхностных вен небольшого диаметра. Для этих целей используются жидкие и пенные формы препарата. Абсолютные противопоказания: известная аллергия на препарат, тромбоз глубоких вен, беременность, грудное вскармливание.
Компрессионная терапия
Компрессионная терапия — одно из неотъемлемых условий лечения ХВН. Методы постоянной компрессии включают в себя ношение подобранных по размеру компрессионных гольф, чулок, колготок. В России общепринят наиболее распространенный в странах Европы германский стандарт компрессионных медицинских изделий — RAL-387. При выраженных дерматитах и наличии венозных трофических язв используется так называемый двойной гольф, который уменьшает трение трикотажа и кожи. В случае нестандартных размеров, рекомендован индивидуальный пошив трикотажа, так как форма конечности при ХВН может значительно изменяться. Так же применяется однослойное или многослойное бинтованные эластичными бинтами различной растяжимости. Метод перемежающейся компрессии подразумевает аппаратную пневмокомпрессию манжетами, наложенными на различные уровни конечности, что ускоряет регресс отека мягких тканей. Лечебная физкультура является важным дополнением комплексного лечения ХВН – это комплекс упражнений, направленных на улучшение работы мышечно-венозной помпы ног.
Медикаментозная терапия
При ХВН обосновано применение венотоников, способных уменьшать хронический венозный и лимфатический отек, чувство тяжести в ногах, боль, повышенную усталость, и т.д.. Для препарата Детралекс, содержащего микронизированную флавоноидную фракцию, доказано ускорение заживления венозных трофических язв. Рекомендованная длительность приема препаратов — не менее 3 месяцев. Не рекомендовано одновременное употребление нескольких венотоников, а так же продолжение терапии при отсутствии эффекта от проводимого лечения в течение 2 месяцев. Дополнительная фармакотерапия назначается ситуационно при осложненном течении ХВН, наиболее часто применяются: антибактериальные, нестероидные противовоспалительные средства, препараты местного действия. В некоторых случаях, учитывая многообразие кожных изменений при ХВН, необходимо привлечение дерматолога.
Рекомендации пациенту не зависимо от причины и формы ХВН
- Вести активный образ жизни
- Избегать длительного стояния или сидения
- Регулярно выполнять физические упражнения, предписанные врачом.
- Постоянное дневное ношение компрессионного трикотажа, если нет противопоказаний.
Ответы на часто задаваемые вопросы по ХВН более подробно будут изложены в соответствующих разделах. Если Вам нужна дополнительная информация, Вы можете обратиться с вопросом на форум.
Источник
