Отек плода что делать
Автор статьи — Созинова А.В., практикующий акушер-гинеколог. Стаж по специальности с 2001г.
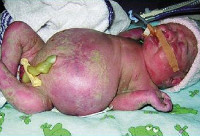
Водянкой плода называется его патологическое состояние, при котором во всех полостях организма скапливается жидкость и присутствует генерализованный отек (отеки всего тела — анасарка).
В большинстве случаев водянка плода наблюдается при резус-конфликтной беременности и гемолитической болезни новорожденного. Распространенность данного состояния составляет 1 случай на 1000-14000 родов. Различают иммунную и неиммунную водянку плода.
Причины
Основной причиной развития иммунной водянки плода служит его гемолитическая болезнь.
Причина, которая привела к развитию неиммунной водянки плода зачастую остается нераспознанной, но выделяют следующие факторы:
- хромосомная патология плода (синдром Дауна, мозаицизм, трисомии, синдром Шерешевского-Тернера и прочие);
- генные заболевания: недостаток глюкозо-6-фосфатдегидрогеназы, А-талассемия, синдром Нунан, ахондрогенез, танатофорная карликовость, синдром Пена-Шокея, синдром множественных птеригиумов, ахондроплазия;
- пороки развития грудной полости (дисплазия грудной клетки, диафрагмальная грыжа, порок легкого кистозный аденоматозный);
- пороки развития мочевыделительной системы (врожденный нефротический синдром, пороки уретры и почек);
- сердечно-сосудистая патология (кардиомиопатия, врожденные пороки сердца, анатомические дефекты, артериально-венозные шунты)
- хориоангиома плаценты;
- при многоплодной беременности (фето-фетальная трансфузия, акардиальная двойня);
- инфекционные заболевания матери во время беременности (цитомегаловирусная инфекция, сифилис, парвовирусная инфекция, токсоплазмоз, вирусный панкардит Коксаки);
- осложнения беременности (преэклампсия, тяжелая анемия, нескоррегированный сахарный диабет, гипопротеинемия);
- врожденные обменные нарушения (мукополисахаридоз 4 типа, болезнь Гоше, дефицит нейраминидазы, болезнь Моркио);
- врожденные опухоли головного и спинного мозга, мочевыделительной системы и пищеварительного тракта, печени, крестцово-копчиковая тератома, нейробластома.
Диагностика
Диагностика водянки плода направлена на установление причины, его вызвавшей. В первую очередь определяется группа крови и резус-фактор для подтверждения/исключения резус-конфликта и иммунной водянки плода.
Проводится анализ анамнеза жизни (инфекционные болезни в прошлом, операции, хроническая патология), акушерско-гинекологического анамнеза (наличие гинекологических патологий, течение и исходы предшествующих беременностей), анализируется течение настоящей беременности, ее осложнения, общая прибавка веса и прочее.
Главным диагностическим методом служит УЗИ плода. К УЗИ-признакам относятся:
- отечность плаценты («толстая плацента»);
- избыток амниотической жидкости (многоводие);
- размеры плода больше нормы из-за отека (в частности увеличенные размеры живота вследствие асцита по сравнению с размерами головки);
- скопление жидкости во всех полостях плодового организма (гидроперикард, асцит, гидроторакс)
- отек подкожно-жирового слоя в виде двойного контура;
- отек кожи головы, рук и ног;
- кардиомегалия (увеличение размеров сердца);
- утолщение кишечника (отек стенок);
- увеличение печени и селезенки (гепатоспленомегалия)
- «поза Будды» — раздутый живот с отведенными от него конечностями и позвоночником;
- низкая двигательная активность в сочетании с другими признаками.
После проведения УЗИ назначается амнио- или кордоцентез для определения кариотипа плода, получения крови плода (оценка гемоглобина, белка) и возможного внутриутробного лечения. С целью исключения внутриутробной инфекции назначается ПЦР на предполагаемые инфекции.
Лечение водянки плода
При выявлении врожденных пороков развития плода, несовместимых с жизнью (1-2 триместр беременности) женщине предлагают прерывание беременности. В случае отказа от прерывания продолжают наблюдать за течением беременности и развитием болезни до сроков, позволяющих проводить пренатальную (дородовую) терапию.
Лечение водянки плода заключается в проведении кордоцентеза и переливания крови в пуповину (в случае выраженной анемии и снижения гематокрита до 30 и ниже). При необходимости заменное переливание крови повторяют через 2-3 недели.
В случае выявления фето-фетальной трансфузии близнецов проводится лазерная коагуляция сосудов, соединяющих плоды. Если нет возможности провести пренатальное лечение, оценивается степень риска преждевременных родов по отношению к антенатальной гибели плода и родоразрешение проводят досрочно с предварительным назначением препаратов для ускорения созревания легких плода. В некоторых случаях показано введение матери сердечных гликозидов для нормализации сердечной деятельности плода.
Перед родоразрешением (оно, как правило, происходит планово) готовятся к рождению ребенка с водянкой. Родильный зал должен быть оснащен аппаратурой для сердечно-легочной реанимации, формируется реанимационная бригада из 2-3 реаниматологов и 2-3 неонатологов (после рождения ребенка сразу интубируют и осуществляют искусственную вентиляцию легких 100% кислородом).
Сразу после рождения и проведения реанимационных мероприятий выполняется перикардиоцентез (удаление путем пункции околосердечной сумки накопившейся жидкости), плевральную пункцию (удаление жидкости из плевральной полости) и лапароцентез (высасывание жидкости из брюшной полости). В пупочную артерию устанавливается катетер для последующих инфузий эритроцитарной массы или крови.
Прогнозы
Прогноз при неиммунной водянке плода неблагоприятный и процент выживших детей составляет 20-33%. При развитии водянки в первом триместре беременность, как правило, заканчивается спонтанным абортом, во втором и третьем триместрах высок риск антенатальной гибели плода.
При иммунной водянке прогноз более утешительный, эффект от пренатального и постнатального лечения достигает 80-90%.
Некоторые исследования при беременности
- Мазки при беременности
- Анализы при беременности по триместрам
- УЗИ при беременности
- Общий анализ мочи при беременности
- Коагулограмма
- Установка пессария
- Глюкозотолерантный тест
- Гомоцистеин при беременности
- Амниоцентез
- Анестезия в родах
- КТГ плода (кардиотокография)
- Кордоцентез
- Эпидуральная анестезия в родах
Источник
24 июля 2020, 13:59
На очередном плановом приеме в ЖК на 29 неделе беременности, мой акушер сказала мне взять талон на 3 скрининг. Оказалось, что его могут сделать в этот же день через час, и отказываться я не стала.
Опуская лирику, что хотелось посмотреть малыша, что волнительно ждала очередной встречи с дочкой сразу перейду к тому, что на вопрос после процедуры «Все хорошо? », врач сказала идти с листом результатов к своему врачу, что не очень хорошо.
Я толком и не прочитала диагноз, точнее естественно я в нем ничего не поняла, но мой врач сразу выписала мне направление на УЗИ 2 уровня (т.е.в перинатальном центре нашего города).
По пути домой я уже стала искать информацию о результате скрининга. А результат был таков: двойной контур головы, кардиомегалия под вопросом, нарушение 1 б, признаки фетопатии плода, крупный плод.
Скажу честно, диету какую-либо беременных я не соблюдала, а на момент скрининга набрала около 12-13 кг, ГЛЮКОЗОТОЛЕРАНТНЫЙ тест был отрицателен.
Заходила в квартиру я уже со слезами на глазах от того, что такое признаки фетопатии плода… До остального я еще на тот момент не углубилась. Рассказывать о том, что из-за места работы меня не принимали в ПЦ моего города и направили в ПЦ другого города — райцентра.
В итоге спустя время, узнав в моей ЖК, что в местном ПЦ меня не примут мне выписали направление в стационар ПЦ-райцентра.
Положили. Скрининг второго уровня, с действительно уважаемым и прекрасным доктором, заведующим медико-генетического отделения, практически все подтвердилось, а именно: крупный плод, тазовое предлежание, однократное обвитие пуповиной, подкожный отек у плода, незначительная кардиомегалия (косвенные эхо признаки фетопатии у плода).
В стационаре я провела 4 дня и все дни у меня после каждого приема пищи, а также натощак брали кровь, чтобы подтвердить или исключить гестационный сахарный диабет. Его исключили, так как с сахаром при обычном питании все было отлично. Также у меня нет резус-конфликта.
Именно в стационаре от скуки я стала «рыть» интернет и это была огромная ошибка в плане того, что там нечем заняться и мысли съедают тебя… Именно там я узнала о «неимунной водянке плода». О процентном соотношении смертей, здоровых детей, о том, что возникает без причины и что главный симптом это отек плода. (В основном в интернете это пишут о 1,2 триместре и нет ни одной нормальной истории о 3 триместре, как в моем случае).
Меня выписали без диагноза, с грустными глазами и сказали приезжать смотреть в динамике, а также, что возможно необходимо будет приехать, если историей болезни заинтересуются в Москве в центре Кулакова.
Так и вышло, через день меня вызвали на онлайн конференцию с профессором из вышеуказанного центра. Конференция проходила след. образом — я лежала, узист смотрел и показывал то, что просил профессор с Москвы. Все, что я поняла (т.к.там скорость притоков считали и что-то еще) у ребенка отек на шее (воротниковое пространство), на голове. Профессор заключила: у плода или внутриутробное инфицирования, либо хромосомные аномалии, в частности Синдром Дауна.
Я чуть не умерла.
Это был удар.
После была истерика, успокаивал психолог ПЦ и супруг.
Больше беременность не приносила радости, дни были полны слез и мук…
Только тогда я узнала, что скрининг 1 триместра дает лишь около 80 процентов достоверного результата. Почему об этом молчат?????
Почему так халатно (лишь по моей инициативе) прошли скрининг 2 триместра (он выпал на новогодние праздники и жк в новом году не заключила договор о пропроведении скринингов с организацией, которая этим занимается. 2 скр. очень показателен в плане ХА, а я всего этого и не знала… Как же я страдала и сожалела о том, что не было сделано и о том, что было (не соблюдала диету, могла выпить кофе, очень любила кока-колу, так как она спасала от изжоги, ела сладости и тд). В общем я винила во всем себя.
Параллельно искала, что можно сделать и нашла решение только в кордоцентезе, но кто его будет делать на 30 неделе беременности?! И зачем?
С этой проблемой я пришла в ПЦР -райцентра и искала помощи и ответа там.
Спасибо заведующей медико-генетического отделения! Это женщина с большой буквы, позитивная, добрая и несмотря на занятость и отсутствие записи, уделившая мне время и согласившаяся провести процедуру.
Параллельно с подготовкой к кордоцентезу, я сдала анализы на все торч-инфекции, Эпштейн бара, вирус коксаки (или как-то так) и все оказалось в пределах нормы, то есть были антитела, либо были отриц.результаты.
Так прошло 10 дней.
Процедура была безболезненной и очень быстрой. 4 минуты.
А потом 7 дней ожидания.
Тем временем УЗИ показало, что отеки с головы и шеи ушли, но остался теперь преназальный отек 5 мм и незначительная кардиомегалия.
Опять же, к информации из интернета: есть только 1 история, где женщине ставили по УЗИ преназальный отек и оказалась, что это просто складка, а есть 1 история, где у женщины ребеночек был весь в отеках, которые впоследствии как у нас сошли, но остался преназальный и в итоге ребеночек родился с СД.
В общем последние 2 ночи перед тем как узнавать результаты, я не спала.
Было тяжело и о чудо! 46 хромосом. Все в порядке.
Вы резонно можете спросить, зачем вообще делала, если 32 неделя беременности и естественно ни о каких прерываниях не шло и речи. А делала для того, чтобы спокойно доходить беременность в случае хорошего результата и прореветься и готовиться в случае плохого. Не вижу ничего дурного в том, чтобы к деткам с СД морально готовиться, ведь это все-таки тяжело и огромный памятник тем мамам, которые всю жизнь посвящают своим крошкам с аномалиями и рожают не боясь никаких преград.!
Остальную часть беременности, а именно до 39 недели 5 дней я ходила более спокойная и ждала дочку в надежде, что все будет хорошо.
Родила я девочку, 3540 и 56 см, личико у нас долго было немножко отекшее, точнее веки, и даже педиатр хотела положить в больницу, уверена, что это ее особенность, так как у меня тоже глаза не как у модели «Мейбилин»
У нас был выявлен порок сердца, за которым пока лишь необходимо следить в динамике, а также какое-то открытое овальное окно… И об этом всем я стараюсь больше не читать в интернете.
Зачем я это написала? Для тех, кто мог оказаться в моей ситуации и кто ищет положительных историй в случае неимунной водянке на поздних сроках. Я пообещала себе написать об этом, в случае, если все будет хорошо.
И все хорошо и у вас обязательно будет!!!
Спасибо моему супругу, который с самого начала был уверен, что все будет нормально и врачам, которые не были безучастны.!!!
Источник
Водянка плода – это патологическое состояние, которое возникает во внутриутробном периоде, характеризуется анасаркой и скоплением транссудата в полостях организма. Основные клинические проявления: генерализованный отек, увеличение размеров головы за счет мозгового черепа, гидроторакс, гидроперикард, асцит, сердечно-сосудистая и дыхательная недостаточность. Антенатальная диагностика включает в себя УЗИ и определение групп крови, постнатальная – визуальное выявление всех симптомов, характерных для водянки плода, лабораторные анализы, УЗИ, КТ, МРТ. Лечение симптоматическое – реанимационные мероприятия, дренирование транссудата. При иммунной форме показано внутриутробное переливание крови.

Общие сведения
Водянка плода – это полиэтиологическое патологическое состояние в неонатологии и педиатрии, которое характеризуется внутриутробным развитием генерализованного отека, накоплением жидкости в грудной и брюшной полостях, а также в перикардиальной сумке. Общая распространенность – 1:1-14 тысяч новорожденных, при этом иммунная форма встречается 1 раз на 3 000 родов.
Несмотря на относительно большую распространенность АВ0 и резус-конфликтов матери и плода в популяции, развитие иммунной формы водянки плода на этом фоне возникает редко. Это связано с возможностями современной диагностики, внутриутробного лечения и профилактики гемолитической болезни новорожденных. Более чем в половине случаев (55-60%) этиология остается неизвестной. Прогноз при данной патологии всегда серьезный. Летальность для неиммунной формы очень высока и составляет порядка 70-80%, в то время как для иммунной – около 20%.

Водянка плода
Причины водянки плода
Водянка плода – это гетерогенное заболевание. Зачастую точную этиологию установить не удается, однако известны наиболее вероятные причины ее развития. Неиммунная форма может быть вызвана:
- мутациями (синдром Дауна, Шерешевского-Тернера, триплоидия и тетраплоидия),
- генетическими заболеваниями (дефицит Г-6-ФДГ, α-таласемия, синдром Нунан и Пена-Шокея и др.), нарушением проводимости и врожденными пороками сердца (ДМПП, ДМЖП, наджелудочковые и желудочковые тахикардии),
- патологиями магистральных сосудов (тромбоз верхней и нижней полых вен, артериовенозное шунтирование),
- аномалией структуры грудной клетки (грыжа диафрагмы и асфиктическая дисплазия),
- TORCH-инфекциями (токсоплазмоз, ЦМВ, сифилис и др.),
- дисплазией мочеполовой системы (врожденный стеноз или аплазия мочеточника, гидронефроз),
- патологиями беременности (синдром плацентарной трансфузии, хориоангиома, эклампсия).
Патогенез неиммунной водянки плода основывается на сердечной недостаточности ребенка, гипопротеинемии и анемии, которые уменьшают онкотическое давление крови.
Факторы риска
Помимо всех вышеперечисленных причин развития водянки плода, можно выделить факторы риска, которые повышают риск возникновения неиммунной формы. К ним относятся:
- беременность до 16 или после 40 лет,
- многоплодная и переношенная беременность,
- макросомия,
- мужской пол
Основная причина иммунной водянки плода – несовместимость матери и плода по группе крове (0 (I) у матери и А (II) или В (III) – у ребенка) или Rh-фактору (мать – Rh+, а ребенок – Rh-), вследствие чего возникает усиленный гемолиз эритроцитов ребенка и развивается гемолитическая болезнь. На данный момент этот вариант встречается крайне редко в связи с общепринятыми диагностическими мерами в акушерстве.
Классификация
Водянка плода имеет две этиологические формы:
- Иммунная водянка плода. Как правило, развивается на фоне гемолитической болезни новорожденного. В настоящее время на фоне ранней диагностики и лечения данная форма водянки плода практически не встречается, несмотря на относительно большую распространенность резус- и АВ0-конфликтов. Прогноз относительно благоприятный.
- Неиммунная форма. Полиэтиологическая группа. Данный вариант водянки плода может быть вызван врожденными пороками сердца и нарушением работы его проводящей системы, геномными и хромосомными мутациями, TORCH-инфекциями, разнообразными дисплазиями, патологиями беременности и др. В большинстве случаев имеет летальный исход.
Симптомы водянки плода
Клинические проявления водянки плода определяются уже с момента рождения. Общее состояние ребенка, как правило, тяжелое или очень тяжелое (чаще). У таких детей выявляется несоразмерно большая голова за счет значительного увеличения мозговой части черепа. Из-за общей мышечной слабости ребенок занимает позу лягушки. Швы черепа разомкнуты, роднички выпирают, кости имеют податливую консистенцию. На теле определяется большой объем сыровидной смазки и множество пушковых волос, обнаруживается общая отечность и бледность. Подкожная жировая клетчатка выражена слабо, из-за чего температура тела очень лабильна и сильно зависит от окружающей среды.
При водянке плода у мальчиков может наблюдаться крипторхизм, а у девочек – недоразвитость половых губ. Физиологические рефлексы (в т. ч. сосательный и поисковый, Моро) угнетены. ЧЧС лабильное (120-160 уд/мин), АД ниже нормы (50-65 мм. рт. ст.). Наблюдается тахипноэ, чередующееся с периодами апноэ. Часто отмечается выраженная гепатоспленомегалия, гидроторакс, асцит, гидроперикард. В некоторых случаях может формироваться транзиторный гипотиреоз и поллакиурия.
Диагностика
Диагностика водянки плода включает в себя сбор анамнестических данных, объективный осмотр ребенка, лабораторные и инструментальные методы исследования. При опросе матери обращают внимание на перенесенные инфекционные и гинекологические заболевания, хронические патологии, особенности течения беременности и ее осложнения.
- При объективном осмотре неонатологом или педиатром устанавливаются характерные симптомы водянки плода, присутствующие осложнения, оценивается общее состояние ребенка и необходимость реанимационных мероприятий.
- Лабораторная диагностика в виде ИФА, ПЦР или других серологических реакций дают возможность выявить вероятного инфекционного возбудителя. При подозрении на гемолитическую болезнь плода проводится повторное определение группы крови и Rh-фактора матери и ребенка. Общие лабораторные тесты (ОАК, ОАМ, биохимия крови) используются с целью оценки работы внутренних органов и исключения сопутствующих заболеваний.
- Ультразвуковое сканирование позволяет поставить предварительный диагноз еще в антенатальном периоде. К УЗ-признакам, которые могут указывать на водянку плода, относятся отечность плаценты, многоводие, наличие жидкости в полостях организма ребенка, гепатоспленомегалия, отек подкожной жировой клетчатки, «поза Будды». Постнатальное УЗИ выполняется для подтверждения опасных патологических состояний (гидроперикард, гидроторакс, асцит) и определения терапевтической тактики.
- Также могут применяться ЭКГ, компьютерная и магнитно-резонансная томография с целью дифференциальной диагностики и оценки структуры внутренних органов.
Лечение водянки плода
Специфического лечения неиммунной водянки плода нет. Роды проводятся в условиях полной готовности реанимационного оборудования. Непосредственно после рождения ребенку оказывается полный объем интенсивной терапии: интубация трахеи с подачей 100% кислорода, при необходимости – сердечно-легочная реанимация, переливание крови или эритроцитарной массы и т. д. При неэффективности всех проводимых мероприятий показано выполнение плевральной, перикардиальной пункций и лапароцентеза под контролем УЗИ и жизненно-важных показателей ребенка. В зависимости от ситуации может назначаться антигеморрагическая, антибактериальная, иммунокорригирующая, метаболическая, противосудорожная терапия и пр.
При иммунной форме водянки плода лечение начинается еще в антенатальном периоде. Оно заключается во внутриутробном переливании Rh- крови плоду при помощи кордоцентеза. Показана данная процедура при выраженной анемии и падении гематокрита ниже 30 г/л. При необходимости может проводиться повторное переливание через 14-21 дней.
Прогноз и профилактика
Прогноз при неиммунной водянке плода в большинстве случаев неблагоприятный. Выживаемость составляет не более 20-30% от общего числа новорожденных с данной патологией. При возникновении неиммунной водянки в первой половине гестации имеется высокий риск спонтанного прерывания беременности, во второй – внутриутробной гибели ребенка. При иммунной водянке плода исход более благоприятный – на фоне лечения выживают порядка 85% детей.
Специфическая профилактика может проводиться только по отношению к иммунной форме водянки плода. Она показана при подтвержденной несовместимости крови матери и ребенка. Ее суть заключается во введении матери иммуноглобулинов, которые будут препятствовать гемолизу эритроцитов плода. Неспецифические превентивные меры заключаются в рациональном планировании беременности, полноценном обследовании во время вынашивания ребенка, регулярном посещении женской консультации, лечении соматических и инфекционных заболеваний матери.
Водянка плода — лечение в Москве
Источник
