Отек паравертебральных мягких тканей позвоночника после операции
Лучевая диагностика паравертебрального абсцесса
а) Терминология:
1. Сокращения:
• Паравертебральный абсцесс (ПА)
2. Определения:
• Инфекционное поражение паравертебральных мягких тканей
б) Лучевая диагностика:
1. Общие характеристики паравертебрального абсцесса:
• Наиболее значимый диагностический признак:
о Диффузно контрастирующаяся паравертебральная флегмона или контрастирующееся по периферии жидкостное образование
• Локализация:
о Превертебральное пространство
о Паравертебральные мягкие ткани:
— Поясничная мышца
— Подвздошная мышца
— Задние паравертебральные мышцы (выпрямляющие позвоночник)
• Размеры:
о Вариабельны:
— Множественные или дольчатого строения
о Краниокаудальное распространение абсцесса:
— По подсвязочному пространству
— Вдоль мышечных футляров
• Морфология:
о Нечетко дифференцируемые инфильтративные изменения мягких тканей
о Фокальное или диффузное увеличение объема мышц:
— Внутримышечное жидкостное скопление
— Стенка образования может быть толстой или тонкой, ровной или неровной
о Облитерация мягкотканных фасциальных футляров
2. Рентгенография при паравертебральном абсцессе:
• Рентгенография:
о Паравертебральное объемное образование мягкотканной плотности
о Расширение тени поясничной мышцы
о Костные изменения через 3-4 недели после начала заболевания:
— Изменения контуров замыкательных пластинок и остеолиз
— Снижение высоты межпозвонкового диска
— Коллапс позвонков
3. КТ при паравертебральном абсцессе:
• Бесконтрастная КТ:
о Аморфное объемное образование мягкотканной плотности
о Низкой плотности жидкостное скопление в толще мышц:
— ± наличие газа в полости абсцесса
о Кальцификация — характерна для туберкулезных паравертебральных абсцессов
• КТ с КУ:
о Диффузное или периферическое контрастирование
о Контрастирование межтелового пространства
• Костная КТ:
о Деструкция замыкательных пластинок
о Костные секвестры
о Деформация позвоночника
4. МРТ при паравертебральном абсцессе:
• Т1-ВИ:
о Изо- или гипоинтенсивное образование:
— Сложно отличить от нормальных мышц
— Стирание границ между мышечными футлярами
• Т2-ВИ:
о Гиперинтенсивность сигнала в области жидкостного скопления и окружающих мышц
о Гипоинтенсивность сигнала по периферии образования
• PD/промежуточная фаза:
о Гиперинтенсивность сигнала в области жидкостного скопления и окружающих мышц
• STIR:
о Гиперинтенсивность сигнала в области жидкостного скопления и окружающих мышц
• T2*GRE:
о Изо- или гиперинтенсивность сигнала
о Гипоинтенсивность сигнала по периферии образования
• Д-ВИ:
о Более высокая чувствительность в отношении диагностики эпидуральных, вертебральных и паравертебральных абсцессов
• Т1-ВИ с КУ:
о Флегмона: диффузное контрастное усиление сигнала
о Абсцесс: контрастирующееся по периферии жидкостное скопление(я)
• Характерные признаки спондилита:
о Гиперинтенсивность сигнала межпозвонкового диска вТ2-режиме
о Эрозии замыкательных пластинок
о Отек костного мозга
о Контрастное усиление сигнала диска и костного мозга
• Внутриканальное эпидуральное распространение процесса с компрессией спинного мозга:
о Поражение боковых отделов эпидурального пространства со стенозом просвета межпозвонковых отверстий
5. Ультразвуковое исследование:
• Монохромное УЗИ:
о Анэхогенное ил и ги поэхогенное жидкостное образование в толще мышц
• Допплеровское исследование:
о Гиперемия или высокая васкуляризация окружающих абсцесс мягких тканей
6. Радиоизотопные исследования:
• Сцинтиграфия с галлием:
о Усиление захвата изотопа
• Сцинтиграфия с мечеными лейкоцитами:
о Усиленное накопление меченых 111In лейкоцитов
7. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Сагиттальные и аксиальные Т1-ВИ с КУ и Т2-ВИ
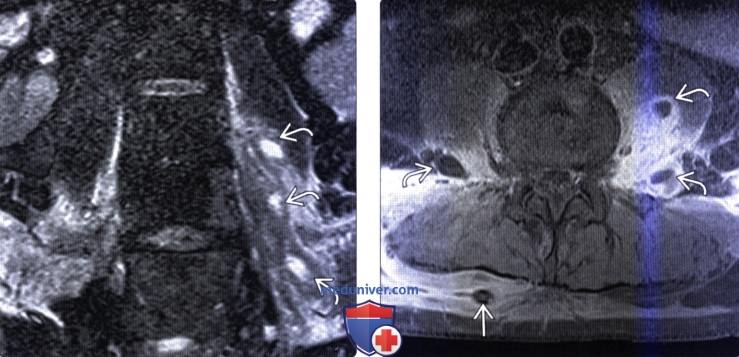
(Слева) Аксиальный срез, Т1-ВИ: аморфное низкоинтенсивное образование в области тела шейного позвонка и вентральной поверхности длинных мышц шеи. Паравертебральная флегмона стала следствием спондилодисцита.
(Справа) Аксиальный срез, Т2-ВИ: гетерогенное жидкостное образование в толще правой поясничной мышцы. Оно окружено толстой неправильной формы гипоинтенсивной стенкой, центральная часть отличается гиперинтенсивностью сигнала. Правая поясничная мышца с признаками диффузного усиления сигнала вследствие отека.
в) Дифференциальная диагностика:
1. Новообразования, первичные и метастатические:
• Четко ограниченное или инфильтративное мягкотканное образование:
о Изоинтенсивное мышцам в Т1-режиме
о Гиперинтенсивное в Т2-режиме
о Усиление сигнала при контрастировании гадолинием:
— Зона некроза опухоли может напоминать абсцесс
• Различной выраженности поражение позвонков:
о Межпозвонковые диски обычно сохраняются
2. Забрюшинная гематома:
• Инфильтративные изменения мягких тканей:
о Гиперденсные на КТ-срезах
о Изо- или гипоинтенсивные в Т1- и Т2-режимах в острую фазу
о Гиперинтенсивные в Т1- и Т2-режимах в последующие фазы
о ± минимально выраженное контрастное усиление
• Диффузное увеличение объема мышц:
о После дефибринирования крови возможно образование уровней жидкости
3. Экстраоссальный гемопоэз:
• Паравертебральное объемное образование, расположенное вдоль грудного и поясничного отдела позвоночника:
о Гомогенной структуры и четко ограниченное
о Изо- или гипоинтенсивное в Т1 -режиме
о ± минимально выраженное контрастное усиление
• Диффузная гипоинтенсивность сигнала костного мозга позвонков:
о Относительная гиперинтенсивность на этом фоне сигнала межпозвонковых дисков, которые сохраняют свою нормальную структуру
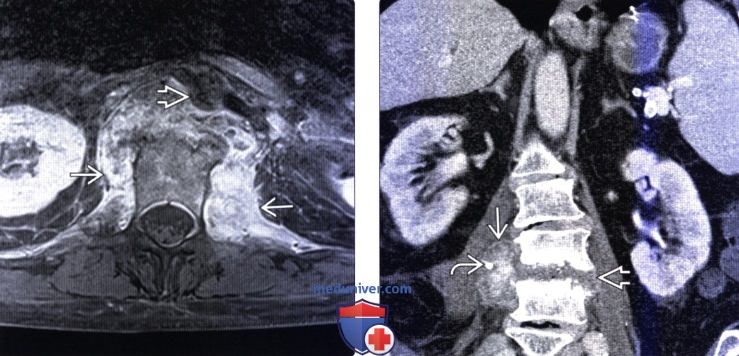
(Слева) Аксиальный срез, Т1-ВИ FS с КУ: ярко контрастирующееся гетерогенное паравертебральное жидкостное образование, окружающее переднюю и боковые поверхности тела поясничного позвонка. Накапливающие контраст ткани располагаются в непосредственной близости к аорте.
(Справа) Фронтальный КТ-срез: справа определяется паравертебральный абсцесс, сформировавшийся на фоне спондилодисцита. В полости абсцесса виден катетер. Гиперденсное внутреннее содержимое абсцесса может представлять собой продукты распада крови и гной.
г) Патология:
1. Общие характеристики:
• Этиология:
о Наиболее распространенные возбудители:
— Staphylococcus aureus
— Mycobacterium tuberculosis
— Escherichia coli
о Грибковая флора встречается редко:
— Инфекционные заболевания позвоночника, вызванные грибковой флорой, чаще встречаются у пациентов с иммунодефицитами
о Предрасполагающие факторы:
— Внутривенное употребление наркотиков
— Иммунодефицитные состояния
— Сахарный диабет, алкоголизм, цирроз печени, хроническая почечная недостаточность и другие хронические заболевания
о Прямое распространение инфекции из соседнего очага:
— Спондилодисцит
— Септический артрит дугоотростчатого сустава
— Аппендицит
— Дивертикулит
— Воспалительные заболевания кишечника
— Паранефральный абсцесс
о Чрескожный путь инфицирования глубжележащих мягких тканей:
— Травма
— Эпидуральное введение лекарственных средств или катетеризация эпидурального пространства
— Локальное введение лекарственных средств в дугоотростчатый сустав
— Операции на позвоночника или желудочно-кишечном тракте
о Гематогенный путь инфицирования из отдаленного очага:
— Пиомиозит:
Нередко вызывается грамположительно флорой
о Первичные ПА встречаются нечасто
• Сочетанная патология:
о Эпидуральный абсцесс
2. Макроскопические и хирургические особенности:
• Очаг некроза тканей с густым зеленовато-желтым жидкостным компонентом
3. Микроскопия:
• Лейкоциты, бактерии, клеточный дебрис
• Грануляционная ткань, богатая сосудами

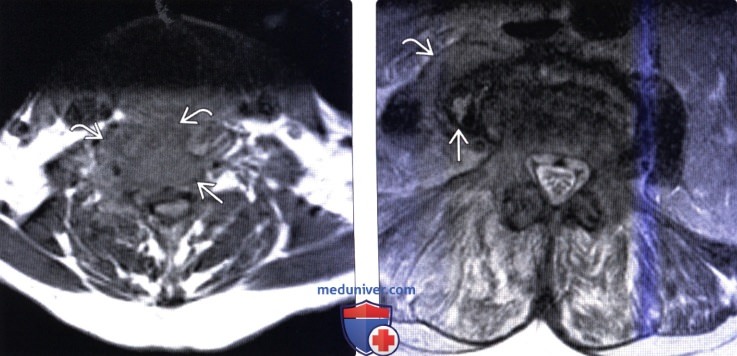
(Слева) Фронтальный срез, STIR МР-И: в толще отечной левой поясничной мышцы видны множественные гиперинтенсивные жид костные скопления. Эти паравертебральные абсцессы скорее всего гематогенного происхождения (пациент являлся внутривенным наркоманом). STIR-режим наиболее информативен в отношении раннего выявления паравертебральных очагов воспаления.
(Справа) Аксиальный срез, Т1-ВИ, FS с КУ: множественные небольшие контрастирующиеся по периферии и гипоинтенсивные в центре жидкостные образования в толще обеих поясничных мышц. Поверхностные абсцессы были дренированы чрескожно со стороны спины.
д) Клинические вопросы:
1. Клиническая картина паравертебрального абсцесса:
• Наиболее распространенные симптомы/признаки:
о Лихорадка на момент обращения (50% случаев)
о Боль в спине и локальная болезненность
о Повышение СОЭ, лейкоцитоз
о Другие симптомы/признаки:
— Боль в нижней конечности
— Спазм паравертебральных мышц
о При наличии эпидурального компонента:
— Слабость мышц, парестезии, нарушения функции сфинктеров
• Особенности течения заболевания:
о Ввиду постепенного развития и хронического течения заболевания диагноз зачастую ставится не сразу
2. Демография:
• Возраст:
о Бимодальный характер заболеваемости:
— Взрослые (6-7 десятилетие жизни)
— Дети, особенно в возрасте 10-19 лет
• Пол:
о М:Ж = 3:1
• Эпидемиология:
о >90% случаев туберкулезного спондилита сопровождаются формированием интра- и паравертебральных абсцессов
3. Течение заболевания и прогноз:
• Зависит от исходного иммунного статуса пациента:
о При раннем начале лечения может быстро ограничиваться
о У сильно ослабленных пациентов может быстро развиваться сепсис, заканчивающийся фатально
• При спондилитах с формированием эпидуральных абсцессов возможно развитие прогрессирующего неврологического дефицита
• Прогноз заболевания зависит от:
о Сопутствующих заболеваний
о Распространенности поражения позвоночника
о Тяжести неврологического дефицита
4. Лечение паравертебрального абсцесса:
• Длительная внутривенная антибактериальная терапия
• Анальгетики
• Чрескожное дренирование абсцесса
• Хирургическая санация:
о При наличии нестабильности может быть показана стабилизация позвоночника
е) Диагностический поиск:
1. Помните:
• Прицельная оценка состояния тел смежных позвонков и межпозвонковых дисков на предмет спондилодисцита
• Оценка состояния эпидуральных мягких тканей, особенно при наличии неврологического дефицита
2. Нюансы интерпретации изображений:
• Характерными признаками ПА является контрастирующееся по периферии жидкостное скопление в паравертебральных мягких тканях в сочетании с признаками спондилита
ж) Список использованной литературы:
1. Siddiq DM et al: Spinal and paraspinal pneumococcal infections-а review. Eur J Clin Microbiol Infect Dis. 33(4):51 7-27, 2014
2. Low SY et al: Neisseria gonorrhoeae paravertebral abscess. J Neurosurg Spine. 17(1):93-7, 2012
3. Acharya U: A case of atypical presentation of thoracic osteomyelitis & paraspinal abscess. Mcgill J Med. 11(2):164-7, 2008
4. Hassan FO et al: Primary pyomyositis of the paraspinal muscles: a case report and literature review. Eur Spine J. 17 Suppl 2:S239-42, 2008
5. Gaul C et al: Iatrogenic (para-) spinal abscesses and meningitis following injection therapy for low back pain. Pain. 116(3):407-10, 2005
— Также рекомендуем «МРТ при эпидуральном абсцессе»
Редактор: Искандер Милевски. Дата публикации: 18.8.2019
Источник
Исследование позвоночника после операции или малоинвазивных вмешательств является комплексным инструментом и зависит от многих факторов, таких как анатомия пациента, хирургические процедуры или малоинвазивные техники, которые были выбраны, заболевание, для лечения которого они проводились, возраст пациента, биомеханическое состояние кортикального и губчатого костных слоёв, межпозвонковых дисков и мышечно-связочных тканей, время, прошедшее после операции, а также продолжительность и природа послеоперационного синдрома.
Чаще всего послеоперационные радиологические исследования проводятся у тех пациентов, у которых до сих пор присутствуют клинические симптомы (обычно боль с/без неврологического дефицита) в целях исключения незначительных или даже серьёзных осложнений.
Осложнения после лечения можно разделить на две группы: послеоперационную группу и группу малоинвазивных методов. Осложнения также могут быть ранними и поздними.
Для послеоперационной группы во время острой фазы необходимо исключить такие осложнения как кровотечение, инфекция, менингоцеле/разрыв дурального мешка, являющиеся причиной неврологического дефицита, тогда как в поздний послеоперационный период причинами сохраняющейся или рецидивирующей боли могут стать рецидив межпозвонковой грыжи, стеноз, нестабильность, текстилома и арахноидит.
Для малоинвазивной группы в ранний и поздний периоды мы можем столкнуться с сохраняющейся или рецидивирующей болью.
Для того, чтобы понять послеоперационные снимки позвоночника, радиологи должны знать о видах операций и многообразии имплантов в целях оценки и классификации осложнений после лечения.
Послеоперационные исследования позвоночника включают рентгенографию, КТ и МРТ с/без применения контрастного вещества. Обычно рентген не используется при диагностике ранних или поздних послеоперационных осложнений. Он нужен лишь для того, чтобы посмотреть расположение металлического импланта.
КТ применяется для того, чтобы увидеть дефекты после ламинотомии/ламинэктомии, а также выделенные области в случае текстиломы (инородного тела). Мультидетекторное КТ (МДКТ) является ценной технологией для оценки послеоперационного стеноза позвоночного канала (центрального позвоночного канала, боковых полостей или фораминального стеноза), а также для оценки результата послеоперационной стабилизации позвоночника.
В острый послеоперационный период КТ практически не применяется. Основная роль КТ заключается в проверке корректной позиции металлического импланта после имплантации или фузии.
На КТ специалисту значительно сложнее отличить рецидивирующую межпозвонковую грыжу от эпидурального шрама, а также заметить ранние постоперационные осложнения (кровоизлияние, инфекция и т.д.).
МРТ, благодаря её преимуществу в оценке мягких тканей, является золотым стандартом для оценки пациентов с рецидивирующими клиническими симптомами после операции или малоинвазивных техник в ранний и поздний послеоперационные периоды. МРТ является предпочтительной радиологической техникой для оценки послеоперационного состояния позвоночника. С помощью МРТ становится возможным выявить причину непроходящей или рецидивирующей боли у пациентов с грыжей межпозвонкового диска или компрессионным переломом, прошедших через операцию или малоинвазивные методики (такие как вертебропластика или кифопластика), для исследования фиброза, гематомы или нового перелома позвоночника.
Окрашенные ткани гораздо лучше видны на МРТ, чем на КТ, что делает дифференциацию рецидивирующей межпозвонковой грыжи и фиброза намного проще.
Кроме того, отёк костного мозга, воспаление мягких тканей, патологию нервных корешков, а также воспаление дугоотростчатых суставов тяжело или даже невозможно обнаружить с помощью КТ. Оценка стеноза позвоночного канала с помощью МРТ также очень точна.
При стандартном послеоперационном исследовании позвоночника обычно выполняется сагиттальные и аксиальные МРТ-снимки. В сагиттальной проекции режимы T1W и T2W,STIR и T1W Fat с применением контрастного вещества дают дополнительную информацию о состоянии позвоночника. Сагиттальные и аксиальные снимки, выполненные в режиме T2WI также отлично показывают спинной мозг и нервные корешки конского хвоста.
Ранние осложнения
Гематома
Гематома может возникнуть спустя несколько часов или дней после операции на позвоночнике. В случае гематомы на МРТ будут заметны смешанные продукты распада крови (качество отображения во многом связано с наличием T2-последовательности, КТ не даст такого результата). Некоторые гематомы достигают довольно больших размеров и могут распространиться на центральный спинной канал, что, в свою очередь, может привести к сжатию нервных корешков и/или спинного мозга.
Спондилодисцит
Спондилодисцит, а также дисцит в сочетании с позвоночным остеомиелитом, является относительно редким, но серьёзным осложнением спинной хирургии и операций на межпозвонковом диске, которое может привести к длительной, а иногда и постоянной инвалидизации. С ним можно столкнуться после хирургии или некоторых малоинвазивных процедур, но он также может возникнуть после диагностических процедур, таких как дискография или миелография. Инфекция обычно возникает из-за непосредственного загрязнения во время операции. Стафилококк эпидермальный и стафилококк золотистый являются наиболее частыми патогенными организмами. Ранняя диагностика и соответствующее лечение необходимы для того, чтобы сократить срок заболевания и снизить риск возникновения тяжёлых осложнений.
Диагностика послеоперационного спондилодисцита зависит от комбинации клинических, лабораторных и радиологических признаков. МРТ, пожалуй, является единственным исследованием, которое в состоянии способно внести значительный вклад в диагностику послеоперационного спондилодисцита. Основные моменты включают: — отсутствие перидисковых изменений (т.е., низкая интенсивность сигнала на T1W и высокая интенсивность сигнала на T2W) делают наличие спондилодисцита маловероятным;
- то же самое относится и к отсутствию окрашивания пространства межпозвонкового диска;
- подкрашенные мягкие ткани, окружающие поврежденный уровень в перивертебральной и эпидуральной областях, наводят на мысль о септическом спондилодисците.
Псевдоменингоцеле
Псевдоменингоцеле обычно возникает после случайно хирургического разрыва дурального мешка во время операции или после неполного закрытия дурального мешка в случаях интрадуральной операции. Обычно они выпячиваются через хирургический костный дефект задних позвоночных элементов, что формирует кистозное нарушение, обладающее схожими радиологическими признаками с ликвором на КТ- и МРТ-снимках.
Поздние осложнения
Рецидив межпозвонковой грыжи/эпидуральная фиброзная ткань
Дифференциация фиброзной ткани и рецидивирующей или остаточной грыжей межпозвонкового диска очень важна, так как последние состояния являются показаниями для операции. Рецидивирующая межпозвонковая грыжа может, на самом деле, состоять из дискового материала, хряща, кости или любой их комбинации. Адекватная дифференцировка может быть достигнута со сравнительно высокой точности на КТ с контрастным веществом, но лучших результатов можно добиться с помощью МРТ с контрастом. Сразу же после операции эпидуральное пространство на операционной стороне заполняется геморрагической и воспалительной тканями и остатками органических веществ. В первые дни после операции всё это может напоминать остаточную межпозвонковую грыжу, особенно если массовый эффект значительный и выраженный ярче, чем до операции. В первые несколько дней после операции практически невозможно провести дифференциацию между остаточной/рецидивирующей межпозвонковой грыжей диска только с помощью радиологических исследований. В течение нескольких недель происходить перестройка и формируется эпидуральная грануляционная ткань. Эта ткань хорошо видна на снимках с применением гадолиния. После нескольких месяцев грануляционная ткань выстраивается в более упорядоченные волокна и формируется шрам (эпидуральный фиброз). В это время контраст становится слабее.
Различие между эпидуральным фиброзом и рецидивирующей межпозвонковой грыжей обычно можно заметить, используя существующие критерии, которые включают, с одной стороны, замещение эпидурального жира однородно окрашенной фиброзной тканью в переднем, боковом и/или заднем эпидуральном пространсте при эпидуральном фиброзе, или, с другой стороны, неокрашенную центральную область при рецидивирующей или остаточной межпозвонковой грыже.
Высокий сигнал нормального эпидурального жира также хорошо контрастирует с тёмным послеоперационным эпидуральным фиброзом. Спустя месяцы после хирургии эпидуральные ткани, окружающие рецидивирующую межпозвонковую грыжу, приводят к воспалительным изменениям в дисковом материале, что влечёт за собой некоторое окрашивание самого дискового материала. Этот процесс может привести к полной спонтанной резорбции рецидивирующей грыжи, что, в свою очередь, приводит к изменению объёма и окрашивания дискового материала.
Радикулит
На МРТ окрашивание интратекальных спинных нервных корешков конского хвоста после введения гадолиния особенно хорошо заметен в коронарной проекции в режиме T1W из-за уничтожения барьера между нервными корешками в связи с воспалением.
Арахноидиты
Арахноидиты могут быть вызваны самой операцией, а также присутствием интрадуральной крови после операции.
При слипчивом арахноидите на МРТ-снимках можно увидеть три основных признака:
- рассеянные группы спутанных или «слипшихся» нервных корешков;
- «пустой» дуральный мешок, что вызвано «прилипанием» нервного корешка к его стенкам;
- внутримешочная «масса» из мягких тканей с широкой дуральной основой, представляющей из себя многочисленную группу спутанных корешков, которые могут мешать оттоку ликвора.
Эти изменения могут быть центральными или диффузными, а контрастное окрашивание утолщённых менингеальных шрамов и внутримешочных корешков наблюдается не всегда.
Текстилома
Хирургический тампон или «коттоноид», случайно оставленный внутри хирургической раны, обычно превращается в текстилому. Инородное тело, сделанное из синтетического хлопкообразного («коттоноид») волокна («искусственный шёлк») обычно содержит сульфат бария, который виден на радиологическом снимке. Псевдоопухоль состоит из самого инородного тела с околоочаговыми реактивными изменениями, из которых формируется гранулема инородного тела. В данном случае МРТ может ввести в заблуждение, так как самый типичный радиографический признак забытого коттоноида, волокно, с её помощью увидеть невозможно. На самом деле, эти волокна состоят из сульфата бария, который не является ни магнитным, ни парамагнитным, и поэтому не оставляет видимого магнитного следа на МРТ. Эти нарушения демонстрируют умеренную степень периферийного контрастного окрашивания в режиме T1-WI, который, как полагают, связан с воспалительной реакцией на инородное тело. На T2-WI эти нарушения дают низкий сигнал, скорее всего, периферически отражая реакцию плотной волокнистой ткани, а также недостаток подвижных протонов в центральной части инородного тела. Это также объясняет отсутствие окрашивания центральной области в контрастном режиме T1-WI.
МРТ после вертебропластики/кифопластики
МРТ-признаки после вертебропластики/кифопластики главным образом характеризуются сигналом, который производят области, окружающие цемент, а также самим цементом. С операционной стороны практически нет эффекта. Акриловый цемент выглядит как внутригубчатая центральная область гипоинтенсивности на T1- и Т2-взвешенных изображениях, которая обычно имеет овальную или круглую форму. Это образование имеет тенденцию становиться стабильным через 6 месяцев после лечения. Область, окружающая цемент, оказывается гипоинтенсивной в режиме Т1 и гиперинтенсивной в режиме Т2, вероятно, из-за отёка костного мозга; это изменение сигнала имеет тенденцию постепенно исчезать.
Во время исследований до и после вертебропластики МРТ используется для грамотной оценки «вместилища» и содержимого. Знание о цементных изменениях в течение времени, а также о реакции окружающей костной ткани крайне важно для правильной оценки радиологических изображений после вертебропластики. МРТ является самым оптимальным выбором для пациентов, прошедших через вертебропластику/кифопластику, с новой или постоянной болью в поясничном отделе позвоночника в целях обнаружения нового перелома позвоночника, который до сих пор может быть причиной боли, связанной или не связанной с проведенным лечением, или являющийся нормальной эволюцией основного заболевания (порозной или метастатической болезней).
С помощью STIR-последовательности можно обнаружить гиперсигнал губчатой кости (внутригубчатый отёк) смежного или отдалённого сегмента, который вызывает постоянную боль в поясничном отделе позвоночника.
Каркасы, протезы и импланты
За последние несколько десятилетий техники имплантации и протезирования получили значительное развитие, но поиск идеального операционного подхода и системы фиксации продолжается. Были разработаны фиксирующие устройства для шейного, грудного, поясничного и крестцового сегментов с использование переднего, заднего, поперечного, артроскопического и комбинированного подходов. В большинстве случаев также выполняется костная пластика, так как если фузия костей не будет проведена, могут возникнуть проблемы с установкой фиксирующего устройства. Радиологи должны иметь представление о вариантах операции и разнообразии фиксирующих устройств. Знание об ожидаемом результате, внешнего вида трансплантата и различных форм фиксирующих техник критично для оценки позиции импланта и потенциальных осложнений, связанных с операционными подходами и установленными фиксирующими устройствами.
Целью имплантации и протезирования является поддержание анатомически правильного расположения сегментов. Послехирургические осложнения могут возникнуть на ранних и поздних этапах реабилитационного периода.
Может быть проведена мультидетекторная компьютерная томография (МДКТ) с диаметром отверстия коллиматора = 1мм с многоплоскостной реконструкцией, отформатированной под 3мм интервал, выявляющая металлические элементы. Она должна быть проведена для оценки послеоперационного результата и качества проведённой фузии. МРТ ничем не может помочь в оценке имплантов или металлических элементов, но она играет основную роль для выявления остальных операционных осложнений, непосредственно не связанных с трансплантацией, имплантами и металлическими элементами.
Ранние послеоперационные осложнения — это, прежде всего, те осложнения, которые можно наблюдать в первые несколько недель или месяцев после операции: отторжение трансплантата, смещение импланта или металлической конструкции, инфекция и утечка ликвора (псевдоменингоцеле).
Оценка во множественных планах с помощью КТ должна быть проведена, так как одни только осевые изображения могут ввести в заблуждение по той причине, если винт проходит через питающую ножку наискосок или, в особенности, если есть нарушение верхних и нижних кортикальных краёв питающей ножки.
Псевдоартроз
Псевдоартроз определяется как невозможность твёрдого костного артродеза после предпринятой фузии через год после хирургического вмешательства. Золотым стандартом диагностики псевдоартроза продолжает быть хирургическое илледование, объединённое с клиническими данными. МРТ не играет существенной роли для диагностики переломов или ошибок с установкой имплантов. На МРТ псевдоартроз определяется как линейная гиперинтенсивность на Т2-взвешенных изображениях и субхондральные области малой интенсивности на Т1-взвешенных изображениях. Реактивные изменения спинного мозга и окрашивание с применением гадолиния в результате аномального движения могут быть также заметны на МРТ-снимках.
МДКТ с многоплоскостной реконструкцией и рентгенограммой демонстрируют аномальную свечение, окружённое склерозом.
Заключение
Несмотря на все достижения в области радиологии, эффективный способ исследования позвоночника после операции остаётся спорным и сложным вопросом. Может быть рекомендовано применение одного или нескольких радиологических техник.
Статья добавлена в Яндекс Вебмастер 26.03.2014, 14:33
Размещение материалов статьи возможно только с письменного разрешения Администрации и со ссылкой на данную страницу сайта. Справки по телефону в Москве: +7(495)745-18-03.
Источник
