Отек пальца на ноге у ребенка

Панариций у ребенка – воспалительный инфекционный процесс, поражающий подкожно-жировую клетчатку верхней фаланги пальца. Он может развиваться и на руках, и на ногах. Его возникновению обычно предшествуют мелкие проникающие ранения кожных покровов и более глубоко расположенных тканей, которые не были правильно обработаны антисептическими средствами. Что делать, если у развился панариций, расскажет детский хирург. В некоторых случаях для устранения этого заболевания проводится хирургическое лечение.
Панариций у ребенка всегда нуждается в лечении у врача.
Причины
Первопричиной развития панариция всегда является инфекция, которая проникает в мягкие ткани последней фаланги пальцев после получения травм.
Инфекционные агенты могут попадать в ткани следующими путями:
- занозы;
- проколы кожи;
- царапины после игры с животным;
- сосание пальцев или обгрызание ногтей, сопровождающееся травмированием мягких тканей и формированием заусенцев;
- неправильно выполненный маникюр или педикюр;
- предрасположенность к врастанию ногтей;
- ношение обуви не по размеру;
- укусы насекомых;
- ожоги;
- расчесы;
- не обработанные антисептическим раствором царапины, ссадины, порезы.
Обычно нагноение провоцируют разные разновидности золотистого стафилококка (в 58,3% случаев). Реже воспаление обусловлено смешанной флорой (16,5%) или стрептококками (12,6%).
Риск развития воспаления выше среди тех детей, которые страдают от грибковых инфекций кожи ног или ногтей.
Повысить риск развития панариция могут такие факторы:
- привычка покусывать пальцы или грызть ногти;
- частое мытье рук агрессивными средствами;
- прием снижающих иммунитет лекарств;
- дерматологические заболевания;
- недостаток витаминов;
- аллергические реакции на кожных покровах;
- сахарный диабет;
- иммунодефицитные состояния.
Специалисты уверены, что чем глубже проникает инфекция, тем тяжелее будет протекать панариций.
Классификация
Специалисты выделяют следующие формы заболевания:
- подногтевой;
- ногтевой;
- околоногтевой;
- подкожный;
- сухожильный;
- суставной;
- костно-суставной;
- костный;
- герпетический.
Классификация зависит от места расположения очага воспаления, его глубины и причины развития патологии.
Симптомы
Проявления панариция у детей возникают и развиваются очень быстро. Вначале воспаляются более глубокие мягкие ткани. На этом этапе у больного возникают болезненные ощущения в толще пальца.
После этого кожные покровы краснеют, очаг воспаления отекает и становится заметным визуально. При отсутствии своевременного лечения очаг нагнаивается и в нем формируется пузырек с экссудатом серо-желтого цвета – гноем.
Этот этап заболевания сопровождается усилением болезненных ощущений. У больного могут присутствовать жалобы на ощущение распирания и жжения в области воспалительного процесса.
Проявления панариция у детей возникают и развиваются очень быстро.
Выраженность симптомов панариция зависит от многих факторов, в том числе от иммунитета ребенка. Общие симптомы этого заболевания можно обозначить следующим списком:
- палец болит, отекает и краснеет;
- кожа становится синюшной, если воспаление поражает более глубокие слои пальца;
- ограничение в подвижности;
- боль, которая носит пульсирующий, постоянный и усиливающийся характер;
- лихорадка из-за прогрессирующего воспаления.
Если борьба с воспалением не проводится вовремя и происходит поражение сухожилия, суставов и костей, то у ребенка возникают более сильные боли.
Из-за развития интоксикации, возникающей на фоне выраженного воспаления, ухудшается общее самочувствие. Температура повышается до более высоких значений.
Лечение
Определить, как бороться с панарицием у ребенка, может только детский хирург.
Лечебные мероприятия должны начинаться при возникновении первых же симптомов, так как только в этих случаях возможно обойтись исключительно консервативными методиками.
Лечение в домашних условиях может проводиться для тех больных, у которых нагноение не осложнено поражением более глубоких тканей (костей, суставов и сухожилий).
Консервативная терапия этого заболевания заключается в применении:
- ванночек с соляным или содовым раствором;
- влажных повязок и компрессов с лекарственными и спиртсодержащими растворами;
- мазей с антибиотиками;
- приема антибиотиков, противовирусных или противогрибковых средств;
- приема средств для повышения иммунитета.
Терапия может дополняться назначением физиотерапевтических процедур: электрофореза, УВЧ, местной гипотермии, ультразвука.
Самолечение панариция дома без участия врача недопустимо! Особенно опасны тепловые процедуры на фоне нагноения.
Если лечение панариция началось уже на стадии выраженного нагноения или консервативные меры оказались неэффективными, то устранение гнойника может достигаться при помощи хирургической операции.
Ее цель направляется на:
- вскрытие гнойника;
- удаление гноя и омертвевших тканей;
- введение лекарственного раствора для удаления возбудителя;
- ушивание раны.
Обезболивание операций по удалению панариция может достигаться при помощи местной анестезии или общего наркоза.
В первом случае ребенок во время операции может ощущать незначительный дискомфорт: чувство распирания, жжения или тянущие боли.
При введении препаратов для наркоза внутривенно во время операции больной спит и не чувствует боли.
В послеоперационном периоде пациенту рекомендуется прием антибактериальных, противовоспалительных и обезболивающих средств. Для более быстрого очищения и заживления раны назначаются мазевые повязки.
Панариций вызывается проникновением инфекционного агента в слои мягких тканей в области последней фаланги пальца. В дальнейшем инфекция приводит к развитию воспаления и нагноения. Как лечить этот недуг может определить только врач.
Для этого могут использоваться как терапевтические, так и хирургические методики. При отсутствии врачебной помощи гнойно-воспалительный процесс прогрессирует и поражает более глубоко расположенные ткани.
В тяжелых случаях заболевание может становиться причиной ампутации пальца или развития такого опасного для жизни осложнения, как заражение крови.
Также интересно почитать: тромбокрит повышен у ребенка
Источник
Отеки у детей.
Зачастую родители жалуются на возникновение у детей отеков – обычно это местные или общие отеки, то есть припухание только одной, ограниченной зоны или равномерное отекание всего тела. Откуда же это берется? По сути своей отек это избыточное скопление тканевой жидкости в разных отделах тела. Возникают отеки вследствие различных болезненных причин и требуют внимания со стороны врача и родителей, так как могут быть одним из первых сигналов болезней внутренних органов – сердца или почек. Давайте подробнее разберемся с отеками и их происхождением.
Прежде всего, отечность обращает на себя внимание, если она сильно выражена, если же это локальный и большой отек. Небольшая задержка жидкости в теле может оставаться длительно незамеченной, пока отечность не станет достаточно сильной. Особенно обращают на себя внимание отеки на лице, на конечностях – руки и ноги, когда сложно шевелить руками или ногами (пальчиками). У детей отеки редко бывают на фоне полного здоровья, эпизодическими, из-за внешних причин, обычно это признаки достаточно серьезных проблем в здоровье и игнорировать их не стоит. У подростков отеки могут возникать как следствие гормональных перестроек организма и нарушений в обмене веществ.
Откуда берется вода для отека?
Чтобы понимать механизмы отека, необходимо определиться с содержанием жидкости в организме и ее перераспределением по телу. Прежде всего, организм ребенка и взрослого не может существовать без жидкости, в водной среде идут все виды реакций. Именно поэтому тело на 80-85% состоит из воды, и без постоянного поступления воды в организм ребенок не сможет жить и быть здоровым. Хуже чем с водой обстоит дело только с недостатком кислорода. У детей организм более гидрофилен, то есть насыщен водой, ткани детей более рыхлые и водянистые, отеки возникают быстрее и легче, особенно с уменьшением возраста.
Вся вода тела разделяется на три сектора:
— внутриклеточная вода – составляет около трети всей массы тела, она практически не играет роли в развитии отеков.
— внутрисосудистая жидкость – это кровь, лимфа, которые циркулируют по сосудам и достаточно мобильны – составляют около 8% от массы тела. За счет колебания проницаемости стенок сосудов и проникновения плазмы из сосудов в ткани, играет важную роль в отеках,
— внеклеточная жидкость – составляет около 15% массы тела – это жидкость, омывающая клетки снаружи. Собирающаяся между полостями и органами. Она также важна в механизме формирования отеков.
Все эти водные сектора не отделены друг от друга глухими стенами, они активно обмениваются жидкостью между собой, вода легко может проникать через полупроницаемые мембраны, как в одну, так и в другую сторону. При нарушении концентрации в одном из секторов определенных веществ (ионов) может приводить к формированию отеков. Обычно отеки возникают из-за увеличения количества жидкости между клетками – туда жидкость попадает из клеток или из сосудов, особенно при воздействии негативных факторов.
Виды отеков.
Отеки – это достаточно серьезный симптом, который может наглядно демонстрировать наличие в организме какого-либо заболевания или патологического состояния. При этом проявление многих отеков требует немедленного начала обследования и лечения. Чтобы выявить отеки, необходимо определение места локализации отека, его характеристики – плотный или мягкий при прощупывании, какого цвета кожа над зоной отечности, есть ли температура в области отека. При этом необходимо надавливание на зону отечности пальцем с целью определения гидрофильности тканей (степень пропитывания ткани водой).
Обычно при отечности появляется ямка, которая постепенно расправляется. Она указывает на повышение отечности и снижение эластичности тканей. Но по мере усиления отека след от ямки становится все менее выраженным и след от надавливания быстрее проходит. Если собрать кожу в складку, может ощущаться тестообразность тканей, складка расправляется медленно, на местах, где были нажимы пальцев, выявляются ямки.
Отеки могут быть общими — это положительный баланс воды в организме, значит жидкости в организм поступает больше, чем ее выводится. При этом отеки могут быть скрытыми, которые не видно глазом и которые отмечаются по снижению выделения мочи и нарастанию веса тела. При таких отеках важно выявить изначальное место их образования и нет ли при таких отеках скопления жидкости в полостях тела.
Местные отеки – это нарушение баланса жидкости в определенной зоне, ограниченной каким-либо участком тела – рукой, ногой, телом, лицом. Иногда местные отеки нужно отличать от ложной отечности, когда при надавливании пальцем на зону припухлости не остается ямок.
Причины возникновения отеков.
Жидкость внутри сосудов не циркулирует сама по себе, ее удерживают внутри полости сосуда особые белки плазмы крови – они формируют особое коллоидно-онкотическое давление. Если концентрация белков внутри сосуда и вне его нарушается, жидкость начинает перемещаться из сосудов в ткани, чтобы разбавить концентрации и уровнять их. Тогда ткани становятся отечными. Подобные отеки возникают при снижении количества белков в плазме крови, особенно если это альбумины. Они имеют большую массу и хорошо связывают белки. Такие отечные состояния, связанные с белками, могут возникать при:
— белковом голодании, когда в пище у ребенка очень мало белковой пищи. Тогда становится справедливым выражение «пухнуть с голоду». Это происходит при голодании – как полном, так и частичном — белковом.
— при нарушении работы печени по синтезу белков, особенно альбумина. Это бывает при поражении печени токсическими или воспалительными агентами.
— при нарушении работы почек и потере белка с мочой.
— при потерях белка через воспаленные стенки кишечника.
Вторым важным механизмом образования отеков служит изменение концентрации в плазме, и жидкостях организма иона натрия. За счет его концентраций поддерживается на должном уровне осмотическое давление плазмы. Поэтому, если в межклеточном пространстве возрасте количество натрия, тогда вода устремляется в зону, где натрия много и задерживается в межклеточном пространстве – возникает отек. Такое может происходить при болезнях почек.
В формировании отеков играет роль и изменение давления в сосудах, например, при болезнях сердца. Происходит формирование застоя в венозных сосудах, снижается артериальное давление, это приводит к формированию застоя крови в капиллярах и выходу жидкой части крови из сосудов в ткани. Может влиять и патология стенок сосудов – если они повреждены, у них увеличены поры, тогда происходит усиленное проникновение через такие сосуды жидкости в ткани. Так бывает при развитии воспаления.
Также контроль за жидкостью организма осуществляют системы гормонов – особенно важными являются гормоны почки и надпочечников. Если усиленно теряется жидкость вокруг клеток или из сосудов, включается механизм производства особого антидиуретического гормона, он уменьшает образование и выделение мочи, таким образом задерживая воду в теле. Параллельно с ним работает и альдостерон – он задерживает в организме натрий и с ним вместе задерживается вода. Если эти гормоны по каким-либо причинам начинают вырабатываться сверх меры, это приводит к отекам. Это бывает при некоторых эндокринных болезнях и поражении почек.
Какие болезни могут давать отеки?
Прежде всего, при формировании отеков необходимо подумать о здоровье почек и мочевыделительной системы. Зачастую именно мочевая система у детей раннего и дошкольного возраста дает выраженные и небольшие отеки. Обычно это гломерулонефриты, тяжелые пиелонефриты, врожденные аномалии развития почек. Параллельно с отеками возникают и другие симптомы – выделение мочи с кровью, боли в животе или пояснице, проблемы с мочеиспусканием и количеством мочи.
При этом возникает отечность на лице – в зоне век и щек, может быть от едва заметной до сильной с невозможностью открыть глаза. Отечность выражена сильнее по утрам, после сна.
Отечность могут давать некоторые поражения кишечника, при которых происходит массивная потеря белка стенками кишки – целиакия, язвенные колиты и энтериты, полипоз кишки. При таких состояниях организм массово теряет белки, особенно альбумины.
Отеки могут наблюдаться при циррозе печени или гепатите, тогда отечность возникает в области живота, со скоплением внутри брюшной полости жидкости. Отеки могут возникать при сердечной недостаточности и пороках сердца, при них характерны отеки конечностей и в основном они образуются в вертикальном положении и к вечеру.
Отдельную группу образуют отеки аллергического характера, они возникают из-за поражения сосудистой стенки и резкого усиления ее проницаемости. Отек может охватывать лицо, шею, веки и губы, возникает очень быстро и может быть опасен для здоровья.
Это далеко не все, что мы знаем об отеках. Поэтому мы продолжим разговор в следующий раз.
Отеки у детей — методы диагностики и помощь: https://www.stranamam.ru/article/5365841/
Источник
Панариций представляет собой гнойное воспаление ткани и костей пальцев конечностей человека. Подобное заболевание часто приводит к нежелательным осложнениям, поэтому патологию надо лечить своевременно. Запущенная стадия недуга становится причиной инвалидности. На ранних этапах болезнь легко поддается консервативной терапии.
Много хлопот доставляет избавление от панариция на пальцах ног ребенка (патология нередко выявляется у детей). Родителям необходимо внимательно присматриваться к внешности малыша, а при подозрениях на болезнь неотложно обращаться к педиатру.
Почему панариций появляется у детей?

Первоисточником заражения является инфекция, которая, попадая в организм ребенка, провоцирует воспалительный процесс в виде панариция на пальцах его рук и ног.
Причины детского панариция делятся на внутренние и внешние. К первым относятся:
- Патологии, связанные с иммунной системой малыша.
- Различные врожденные заболевания.
- Инфекционные инвазии во время вынашивания матерью плода.
Среди внешних факторов, способствующих появлению панариция, можно выделить следующие:
- Повреждения тканей ногтей.
- Сильное потоотделение.
- Переохлаждение организма.
- Неблагоприятные условия жизни, антисанитария.
- Контакт с домашними животными (кошки и собаки могут поцарапать ребенка, что нередко является причиной инфицирования).
- Если в пальчике малыша застряла заноза, велика вероятность абсцесса и последующего воспаления указанной части тела.
Классификация заболевания

Перед тем как приступать к оздоровительным процедурам, важно определить вид панариция, чтобы эффективно излечиться от болезни.
Типы патологии различаются в зависимости от места поражения пальца. К основным разновидностям недуга относятся:
- Кожный, подкожный — воспаление затрагивает кожные покровы пальца на ноге ребенка. Подобная патология опасна тем, что абсцесс может коснуться костей и суставов малыша. Боли при кожном или подкожном панариции несильные. На поврежденном участке появляются зуд, покраснение, припухлость. Недуг легко лечится, если вовремя обратиться за медицинской помощью.
- Околоногтевой — гной при таком типе патологии появляется около ногтевого валика. У детей подобное состояние наблюдается из-за врастания ногтя в мягкие ткани.
- Подногтевой — образуется после неаккуратного состригания ногтей ребенка или попадания под палец занозы. Пораженный участок припухает, болит, из него выходит гной.
- Суставной (гнойный артрит) — является продолжением недолеченного подкожного панариция. Недуг поражает сочленение, соединяющее две фаланги пальца. Если такую патологию долго игнорировать, то ребенок может потерять возможность двигать пальчиками.
- Костный — очень опасный тип болезни, из-за которого происходит воспаление кости. Подобная патология иногда является осложнением подкожного панариция, но может появиться как самостоятельное заболевание после травм или переломов конечностей.
- Сухожильный — тяжелая форма патологии, при которой воспаление поражает сухожилия пальцев. Излечиться от такого заболевания практически невозможно. Боли носят постоянный характер, поврежденный палец будет находиться в согнутом положении, а выпрямить его не получится.
Симптомы заболевания
Первые признаки панариция проявляются сразу после начала воспалительного процесса.
Симптоматика различается в зависимости от вида недуга, но существуют общие особенности протекания болезни, к которым относятся:
- Палец на ноге или руке ребенка опухнет, приобретет красноватый оттенок. Постепенно на поврежденном участке образуется гной, что приводит к цианозу (кожа синеет).
- Воспаление вызывает болезненность в пораженном недугом месте. Боль постоянно усиливается, не спадает.
- Ребенку становится тяжело разогнуть поврежденный палец, любое движение приводит к усилению болей.
- Повышается температура тела, появляются частые головные боли, озноб.
- Кожный покров гноится.
Медикаментозное лечение детского панариция

Важно приступить к оздоровительным процедурам на раннем этапе развития патологии. Диагностировать панариций легко, иногда для этого достаточно визуального осмотра пациента.
При подозрениях на абсцесс доктору может потребоваться рентген-обследование пальчика малыша, а также общий анализ крови.
После осмотра ребенка и постановки точного диагноза большинство медиков назначают прием следующих лекарственных препаратов:
- Антибиотики — средства обладают множеством негативных свойств, но их использование необходимо для снятия воспаления на пальце ребенка. Бороться с симптомами заболевания поможет Левомеколь (противобактериальная мазь). На запущенных стадиях патологии не обойтись без перорального приема антибиотиков и внутримышечных уколов. Ципрофлоксацин, Левофлоксацин, Джозамицин, Цефтриаксон — самые действенные препараты этой группы.
- Различные мази — подойдут на ранних стадиях лечения болезни. К наиболее эффективным средствам относятся мазь Вишневского и Ихтиоловая мазь. Применение подобных препаратов ухудшит состояние здоровья малыша при тяжелых формах патологии, поэтому перед использованием указанных средств важно проконсультироваться у доктора.
- Димексид — турунды с этим средством эффективно снимают воспаление и болезненность при панариции. Перед использованием димексид надо развести водой (пропорция — 1:4). Дальше необходимо пропитать кусочек бинта или ваты полученным раствором, а затем наложить на пораженный палец малыша. Важно держать повязку не более часа, чтобы не вызвать раздражение кожи.
- Иммуномодуляторы — помогают повысить иммунитет, борются с инфекционными заболеваниями. Польза лекарственных препаратов этой группы для снятия воспаления неоспорима. Но давать иммуномодуляторы ребенку можно после врачебной рекомендации, самолечение приведет к развитию аутоиммунных патологий.
Как лечить панариций в домашних условиях?

К народным способам снятия воспаления с больного пальца ребенка надо прибегать после одобрения подобных мероприятий лечащим врачом. Самостоятельно вылечить панариций будет сложно, хотя после использования ниже перечисленных средств симптомы заболевания быстро проходят:
- Ванночки — помогают снять покраснение, кожный зуд и болезненность с очага воспаления. Для приготовления лечебных ванн используют самые различные средства, обладающие противобактериальными и антивоспалительными свойствами (марганцовка, сода, соль, календула, чистотел). Принимать ванночки необходимо каждый день по 10 минут.
- Компрессы — эффективно борются с симптомами детского панариция, выводят образовавшийся в подкожных слоях пальцев гной. Для исцеления можно сделать повязку из лука. Превосходными антивоспалительными свойствами обладает алоэ. Компресс из этого комнатного растения надо приложить на пораженное место и привязать бинтом.
Также популярностью пользуется ледяная повязка. Для ее изготовления нужно кусочек тряпки намочить холодной водой, а затем завернуть в нее лед. Такой компресс прикладывают к месту воспаления на 15 минут, помогает при снятии отеков и болей.
Хирургическое вмешательство
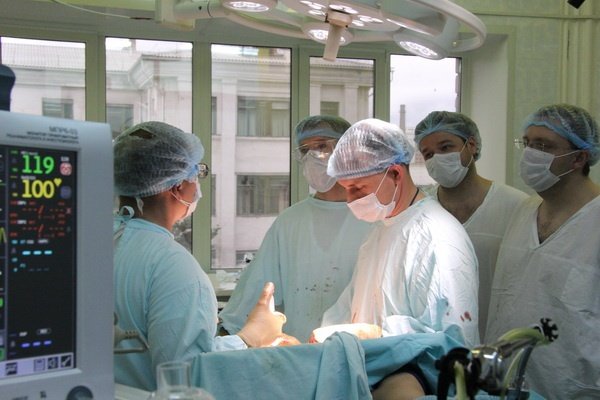
К оперативному вмешательству прибегают в случаях, когда методы консервативной терапии оказались малоэффективными и не дали ожидаемый результат.
Целью хирургической операции является выведение гноя из пальчика ребенка. Для этого врач выполняет следующие действия:
- Для начала проводят анестезию, чтобы уменьшить болевые ощущения.
- Затем хирург делает глубокий надрез на воспаленном пальце малыша и выводит гной, мертвые ткани.
- Когда гной образуется под ногтевой пластиной ребенка, необходимо ее удалить, а рану обработать раствором антисептика.
- В прооперированное место вводится антибиотик.
- После оперативного вмешательства доктор пропишет для малыша прием медикаментов, которые помогут быстрее восстановиться, исцелить раны.
Чем опасен панариций для ребенка?
Панариций на пальце ноги у ребенка — коварное заболевание, которое может развиваться незаметно для родителей.
Категорически запрещено игнорировать подобную патологию и заниматься самолечением малыша в домашних условиях, без рекомендаций доктора.
При неправильном лечении или на поздних этапах недуга появляются следующие осложнения:
- Потеря двигательной функции поврежденного пальца — возникает из-за прогрессирования заболевания, когда воспалительный процесс затрагивает сухожилия и суставы конечности.
- Заражение крови — крайне опасное состояние. Сепсис нередко является причиной смерти пациента из-за попадания гноя в кровеносные сосуды.
- Нарушение структуры костей — приводит к сильным болям и ампутации пальцев.
Профилактические мероприятия

Панариций достаточно легко предупредить. Чтобы устранить факторы риска, способствующие возникновению заболевания, важно придерживаться следующих правил:
- Во время вынашивания плода будущая мать должна тщательно следить за своим здоровьем, отказаться от пагубных пристрастий, придерживаться всех рекомендаций доктора.
- Ежедневно купать малыша, аккуратно подстригать ему ногти.
- Каждый раз брать ребенка на руки только после мытья рук.
- Не допускать контакта домашних животных с детьми.
- Вовремя лечить имеющиеся у малыша патологии.
- Повышать иммунитет ребенку — для этой цели можно включить в рацион его питания естественные иммуномодуляторы (мед, лук, чеснок, шиповник, редька, свекла, капуста).
- При обнаружении подозрительных царапин на пальцах детей незамедлительно обращайтесь к педиатру.
- Отучите ребенка грызть или сосать пальчики, подобная привычка становится причиной разнообразных инфекционных инвазий.
- Если малыш вернулся с прогулки, поиграв на детской площадке или в песочнице, то ему надо вымыть руки.
- Поврежденные участки кожного покрова обработайте зеленкой либо перекисью водорода, чтобы предотвратить развитие панариция и дальнейшее образование гноя.
Источник
