Отек мозга при родовых травмах цнс
Дата публикации 5 июня 2019Обновлено 4 октября 2019
Определение болезни. Причины заболевания
Родовая травма — это повреждения тканей и органов ребёнка, вызванные механическими силами во время родов, и целостная реакция организма на эти повреждения, сопровождающаяся нарушением механизмов компенсации и приспособления[1].
Во время родов маме и малышу приходится вместе преодолевать возникающие трудности. Мир, в котором рос, развивался и жил малыш внутриутробно, вдруг становится каким-то маленьким, тесным, сдавливающим, подталкивающим куда-то в страшную неизвестность. И двери в этот Новый мир не всегда открываются легко и непринуждённо. Поэтому в процессе родов может случится повреждение. Чаще всего его сразу замечают и принимают необходимые меры, а иногда возникает минимальная, скрытая травма, которая проявится только в дальнейшем.
Спрогнозировать течение родов и их последствия, к сожалению, очень трудно. Никто не застрахован от внезапных проблем и ошибок. Даже спокойные роды, прошедшие нормально и обошедшиеся без травм, оказывают влияние на организм новорождённого, так как тело ребёнка подвергается давлению, да и сам малыш проводит колоссальную работу, пробираясь на свет.
Причин травмирования младенца при рождении множество. К травмам может привести образ жизни мамы, неблагополучное течение беременности, инфекции, аномалии развития плода, несоответствие размера головки ребёнка и таза мамы, вмешательство врачей, введение роженице препаратов для ускорения родов или обезболивания, операция кесарева сечения и вмешательство природы, случая[12].
По статистике, около 18 % малышей получают различные повреждения при рождении. Но статисты полагают, что показатель существенно занижен, поскольку диагностика родовых повреждений в роддомах России проводится очень редко. Зачастую педиатры и неонатологи списывают тревожные симптомы на врождённые патологии и неверный уход за младенцем.
Дело в том, что для диагностирования родовой травмы необходим комплекс обследований и анализов, которые назначаются чаще всего только при очевидных повреждениях. На деле же показатель травм различной степени очень высок: более 80 % новорождённых получают как микроповреждения, так и серьёзные травмы.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы родовой травмы
Травмироваться во время родов могут как головка младенца, так и позвоночник, внутренние органы, мягкие ткани, кости и суставы.
Серьёзные травмы приводят к внешне заметным нарушениям, которые видны врачам и персоналу роддома сразу после рождения. Микротравмы и скрытые повреждения, не очевидные на первый взгляд, таят в себе ещё большую опасность, поскольку могут остаться незамеченными и стать незаподозренной первопричиной дальнейших проблем со здоровьем малыша.
Есть несколько групп признаков, которые указывают на наличие родовой травмы:
- Признаки травмирования мягких тканей: царапины, ссадины, синяки, опухлость, отсутствие пульсации и безболезненность родничка, желтуха и анемия.
- Признаки травмирования костной системы: отёк, припухлость, малоактивность повреждённой конечности, боль, беспокоящая ребёнка и выливающаяся в постоянный сильный плач.
- Признаки внутричерепной травмы: слабость, скачки температуры, удушье, спонтанное движение конечностей и глаз, судороги, выпячивание родничка, сонливость, тихий крик, деформации, укорочение рук и ног.
- Признаки травм внутренних органов: вздутие живота, слабость в мышцах, слабые рефлексы, частые срыгивания и рвота, низкое давление, артериальная гипотония.
- Признаки нарушений центральной нервной системы (ЦНС): вялость, слабость рефлексов и мышц, тихий крик, потливость, одышка, выгнутость груди, воспаление лёгких, искривление рта, затруднение сосания, смещение глазного яблока.
Если обнаруживаются несколько симптомов одной из этих групп, а хуже того — нескольких групп, то это повод заподозрить родовую травму и как можно скорее принять меры для её диагностирования и лечения. Их нельзя игнорировать, особенно когда состояние малыша не улучшается даже после вмешательств врачей. Ведь в таком случае устранять нужно не симптомы, а первопричину.
Чаще всего в процессе родов возникают повреждения головы младенца, приводящие к поражениям ЦНС: головного и спинного мозга, периферической нервной системы. При обнаружении подобных патологий у ребёнка требуется уточнить и доказать, что именно травма во время родов привела к появлению нарушений. Только при подтверждении данного факта можно выставлять диагноз «родовая травма»[2].
Патогенез родовой травмы
По причине возникновения родовые травмы принято делить на неонатальные, спонтанные и акушерские.
Неонатальная родовая травма возникает из-за аномалий и патологий плода, которые можно диагностировать ещё на этапе беременности с помощью УЗИ, что позволяет предотвратить травму при появлении малыша на свет. Этот тип травмы также может появиться из-за проблем со здоровьем мамы во время вынашивания плода, быстрых или затяжных родов и т. д.
Спонтанная родовая травма наступает при обычных физиологических родах. Она связана со сбоями в родовом процессе или внешними факторами.
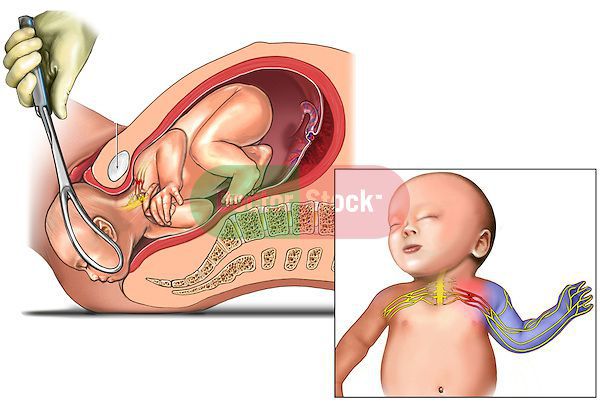
Акушерская родовая травма появляется в ходе действий медицинского персонала, направленных на ускорение родов, чаще необоснованно применённых. К ним относится использование ручных методов родовспоможения, акушерских щипцов и вакуум-экстракции, давление на живот матери, а также применение медикаментов — окситоцина и эпидуральной анестезии. В частности риск возникновения кефалогематомы при использовании щипцов во время рождения увеличивается в 4-5 раз, а при вакуум-экстракции — в 8-9 раз[12].

К травме зачастую приводит совокупность этих факторов, которые нарушают нормальное течение родов, и застраховаться от возможного сбоя биомеханики процесса рождения, к сожалению, невозможно.
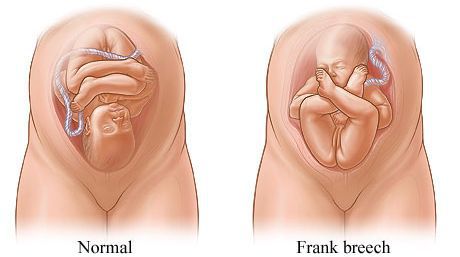
Родовые травмы нередко возникают во время родов при тазовом предлежании плода, причём как у малыша (разрывы мозжечкового намёта, кровоизлияния, субдуральные гематомы, повреждение органов брюшной полости, спинного мозга и других), так и у матери (разрывы шейки матки, влагалища и промежности, повреждение костного таза)[3][11].
Отдельно стоит сказать о методах стимуляции родов и популярной в последнее время эпидуральной анестезии. Применение различных стимуляций не может не вносить коррективы в родовой процесс. Например, введение окситоцина делает схватки интенсивнее, что сказывается на младенце, который получает тройную нагрузку давления, проходя родовые пути. А эпидуральная анестезия ослабляет мышцы таза, уменьшая опору для головки малыша и заставляя его проделывать ещё более сложный путь к рождению.
Любое вмешательство, любая деталь имеет значение в процессе рождения и пройти незаметно, увы, не может. Тем более грубое или необоснованное вмешательство, например, такое, как кесарево сечение без серьёзных показаний.
Данная операция нарушает естественный, заложенный природой механизм появления ребёнка на свет. Младенец лишается возможности плавно войти в этот мир: его резко вырывают из привычной тёплой водной среды в непривычный воздушный мир, и это, безусловно, приводит к последствиям для дальнейшей жизни.
Классификация и стадии развития родовой травмы
Родовые травмы условно делят на два вида:
- механические — вызванные действиями акушера или внешними факторами;
- гипоксические — связаны с повреждением, вызвавшим гипоксию (кислородное голодание).
По месту локализации различают четыре вида родовых травм:
- Травмы нервной системы (центральной и периферической). К ним относят внутричерепные и спинальные кровоизлияния, причём последние возникают чаще[11]. К внутричерепным родовым травмам относят эпидуральные, субдуральные кровотечения и разрыв намёта мозжечка с кровоизлиянием в заднюю черепную ямку. При присоединении к таким нарушениям соматической и инфекционной патологии прогноз травмы ухудшается. К спинальной родовой травме относят кровоизлияния в спинной мозг и его оболочки, эпидуральную клетчатку при надрыве или повышенной проницаемости сосудов, частичный или полный разрыв спинного мозга.
- Травмы мягких тканей (родовая опухоль и кефалогематома). Родовая опухоль образуется из-за разницы между внутриматочным и атмосферным давлением, в связи с чем участок мягкой ткани отекает и возникают мелкие петехиальные кровоизлияния. Через 1-2 дня такая опухоль рассасывается. Кефалогематома возникает при кровоизлиянии под надкостницу черепа, она ограничена пределами одной кости. Рассасывается медленно. При проникновении инфекции и нагноении может развиться гнойный менингит.
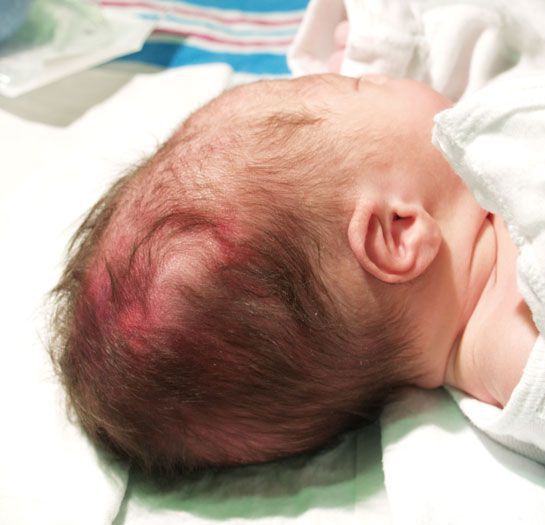
- Травма костной системы (переломы, вывихи). Кости черепа в основном повреждаются в области темени, где можно обнаружить впадины, трещины, и иногда переломы. Частой травмой костей скелета является перелом ключицы.
- Травма внутренних органов (сдавления, разрывы). Чаще всего травмируются печень, селезёнка и надпочечники[4].
Осложнения родовой травмы
При неблагоприятном течении родов травма плода может привести к серьёзным поражениям головного и спинного мозга, костей и позвоночника. В результате этого возникают тяжёлые неврологические заболевания (ДЦП), отставание в умственном развитии, наступает инвалидность и даже смерть[6].
В целом все болезни, возникающие в детстве, юности, зрелости и старости, не спонтанны. В 98 % случаев они являются закономерными этапами развития единого патологического процесса, начало которому положено ещё во младенчестве при появлении родовой травмы[5].
Изначальные деформации укрепляются в организме, приводя к ещё большим проблемам, которые углубляются, усугубляются и со временем становятся необратимыми. Так, первичные нарушения зрения приводят к слепоте, а детское нарушения осанки — к вегетососудистой дистонии, сколиозу, проблемам со зрением и слухом, головным болям и хроническим заболеваниям.
Психологи и психоаналитики говорят также о психологических последствиях родовой травмы, которые сопровождают людей и во взрослой жизни. Отсюда — наши страхи, комплексы, депрессии, тревожность. Рождение само по себе является шоком, стрессом, болью для нового человека, из-за чего оно отпечатывается на подсознательном уровне, оказывая влияние на нашу жизнь, отношения с собой и окружающим миром, заставляя мозг как бы переживать эти ощущения снова и снова, пытаясь освободиться от замкнутого круга.
Поэтому стоит говорить о совокупности последствий, которые отпечатываются на самом глубинном уровне и неизбежно отражаются на физическом здоровье.
Только вовремя распознав и приняв необходимые меры, можно минимизировать или устранить последствия родовых травм, а в идеале — их предупредить. И чем раньше родители обнаружат симптомы родовой травмы и обратятся к специалистам для установления первопричины нарушений у малыша, тем легче будет преодолеть последствия болезни, обеспечить ребёнку, а значит и будущему взрослому, здоровую жизнь.
Диагностика родовой травмы
Для диагностики врач первым делом должен выяснить, поговорив с мамой и проверив лично, руками, не получил ли ребёнок родовой травмы, а если да, то где она локализована и насколько тяжела. При необходимости назначаются дополнительные обследования — УЗИ, ЭЭГ, рентгенографию, офтальмоскопию и другие. Однако они не всегда позволяют обнаружить повреждения. Например, небольшое смещение косточки невозможно увидеть и диагностировать, но эта вроде бы мелочь нарушает целостную работу организма, приносит ребёнку беспокойство и боли. Такие небольшие нарушения редко связывают с проблемами во время родов, а относят к другим факторам или к норме, не обращая должного внимания («перерастёт»). В связи с этим большинство травм не фиксируется в карточке малыша.
Чаще всего специалисты диагностируют и лечат такие последствия родовой травмы, как кривошея, сколиоз, нарушения речи, сна, аппетита, чрезмерная возбудимость и т. д. Но не устранив истинную, изначальную причину этих симптомов, помочь организму трудно.
Диагностикой и лечением родовой травмы занимаются не только педиатры и неонатологи, но и остеопаты. Они могут обнаружить механические повреждения черепа и головного мозга, в том числе незначительное смещение костей черепа, которое осталось незамеченным при обследованиях, а также снять физические и психосоматические последствия травмы.
Лечение родовой травмы
Помимо хирургических и медикаментозных методов лечения, а также любви и заботы, огромную роль в устранении и минимизации последствий родовой травмы, особенно тяжёлой, играет физическое воздействие на тело — массаж, лечебная физкультура, мануальные техники, работа остеопата. Это процедуры укрепляют мышцы, налаживают обменные процессы и кровообращение, помогают восстановить скоординированность движений и подвижность конечностей, исправляют сколиоз, а также в целом укрепляют тело и организм.

Остеопатия рассматривает организм, как единое целое, систему, малейшее повреждение в которой нарушает работу всего организма, а родовые травмы — как первопричину большинства проблем с самочувствием и развитием детей.
Чем раньше малыш окажется в руках остеопата, тем больше вероятность того, что травма ещё не оказала необратимое влияние на организм и развитие ЦНС и можно устранить или как минимум сгладить её последствия.
С помощью профессиональных манипуляций врач выявляет место смещения косточки, помогает восстановить её положение в черепе и кровообращение мозга. Методы воздействия — немедикаментозные, щадящие, бережные, а действия врача не приносят ребёнку стресса и боли, что также оказывает положительное влияние на процесс восстановления[7].
Если случай нетяжёлый, то после курса лечения поставленный диагноз снимается, но прежде это нужно подтвердить при помощи инструментального исследования (например, МРТ). При тяжёлой травме или несвоевременном обращении за помощью сеансы помогут значительно улучшить состояние маленького пациента.
Травмы при родах часто получают и роженицы, поэтому им также необходима помощь в устранении последствий.
Прогноз. Профилактика
Прогноз выздоровления после родовой травмы зависит от тяжести повреждений, а также от своевременно оказанной помощи, грамотной диагностики и терапии. Полностью избежать последствий при правильном лечении удаётся у 70-80 % детей. Могут оставаться небольшие проявления — отголоски травмы, отдельно поддающиеся лечению: беспокойство, энурез, головные боли, проблемы с аппетитом и т. п.
Если травмы не поддаются лечению или помощь была оказана поздно или неквалифицированно, то возможны и более страшные последствия: ДЦП, эпилепсия, задержки развития, умственная отсталость и летальный исход.
К мерам профилактики родовых травм можно отнести:
- грамотное ведение беременности;
- оценка и предотвращение возможных проблем, связанных с внутриутробными патологиями плода, анамнезом матери и возможными рисками;
- серьёзное и внимательное отношение будущей матери к беременности, отказ от вредных привычек;
- комфортное ведение родов, заботливое и аккуратное отношение к матери и ребёнку в процессе родоразрешения, недопущение необоснованного акушерского вмешательства и отказ от операций кесарева сечения без веских показаний[12];
- внимательность педиатра к симптомам и жалобам в первые дни после родов и его подготовленность в данном вопросе[9].
В самые первые дни жизни младенца рекомендуется обратиться к специалисту-остеопату и при обнаружении повреждений сразу исправить их, не дожидаясь появления симптомов или развития каких-либо последствий и проблем. Ведь «аукнуться» родовая травма может и спустя годы, напоминая о себе всю жизнь[8][10]. Выбирать специалиста необходимо тщательно и со всей серьёзностью, ведь от его действий зависит здоровье, а порой и полноценная жизнь маленького пациента.
Источник
Организация ухода за больными детьми
Болезни детей раннего возраста.
Недоношенные дети
1.Недоношенным является ребенок, родившийся при сроке беременности до (нед)
а) 33
б) 35
в) 37
г) 39
2.Недоношенным является ребенок, родившийся с массой тела менее (г)
а) 2000
б) 2300
в) 2500
г) 2700
3.Недоношенным является ребенок, родившийся с длиной тела менее (см)
а) 43
б) 45
в) 47
г) 49
4.Признак доношенности новорожденного
а) ушные раковины мягкие
б) ушные раковины упругие
в) имеются густые пушковые волосы
г) половая щель зияет
5.У недоношенного новорожденного отмечается
а) громкий крик
б) мышечный гипертонус
в) мышечная гипотония
г) спонтанная двигательная активность
6.Причина гипотермии у недоношенных новорожденных
а) низкое содержание бурого жира
б) высокое содержание бурого жира
в) увеличение теплопродукции
г) уменьшение теплоотдачи
7.Пушковые волосы на теле новорожденного-это
а) лануго
б) стридор
в) склередема
г) тризм
8.Комплекс ЛФК недоношенным новорожденным полагается с возраста
а) 1–2 дня
б) 1–2 недели
в) 3–4 дня
г) 3–4 недели
9.Купание здоровых недоношенных детей начинают с возраста (нед.)
а) 1
б) 2
в) 3
г) 4
10.Критерий перевода недоношенного новорожденного с зондового кормления на кормление из бутылочки
а) появление сосательного рефлекса
б) прибавка массы тела
в) увеличение комочков Биша
г) исчезновение физиологической диспепсии
11.Идеальной пищей для недоношенных детей является
а) «Бона»
б) «Нарине»
в) цельный кефир
г) грудное молоко
12.Первый этап реанимации при асфиксии новорожденного
а) искусственная вентиляция легких
б) закрытый массаж сердца
в) коррекция метаболических расстройств
г) восстановление проходимости дыхательных путей
13.Второй этап реанимации при асфиксии новорожденного
а) восстановление проходимости дыхательных путей
б) восстановление внешнего дыхания
в) коррекция гемодинамических расстройств
г) коррекция метаболических расстройств
Родовые травмы
14.Основная причина родовой травмы ЦНС у детей
а) гипоксия
б) гиперкапния
в) гипопротеинемия
г) гипергликемия
15.Непосредственно к возникновению родовой травмы у детей приводит
а) несоответствие размеров головки плода и таза матери
б) хромосомное нарушение
в) нарушение белкового обмена
г) гипергликемия
16.Наружная кефалогематома — это кровоизлияние
а) в мягкие ткани головы
б) над твердой мозговой оболочкой
в) под твердой мозговой оболочкой
г) под надкостницу
17.К очаговым признакам поражения ЦНС у новорожденного относится
а) реакция Моро
б) симптом Бабинского
в) симптом Кернига
г) симптом Грефе
18.Для уменьшения отека мозга при родовых травмах ЦНС используют
а) гепарин
б) полиглюкин
в) фуросемид
г) преднизолон
19.При использовании фуросемида у ребенка с родовой травмой ЦНС дополнительно вводят препараты
а) калия
б) кальция
в) железа
г) фтора
20.Для поддержания сердечной деятельности у ребенка с родовой травмой ЦНС используют
а) гипотиазид
б) глюкозу
в) преднизолон
г) коргликон
21.При развитии надпочечниковой недостаточности у ребенка с родовой травмой ЦНС с заместительной целью используют
а) гепарин
б) коргликон
в) преднизолон
г) фуросемид
Гемолитическая болезнь новорожденных
22.Наиболее частая причина гемолитической болезни новорожденных
а) гипоксия
б) гиперкапния
в) внутриутробное инфицирование
г) резус-конфликт
23.При гемолитической болезни новорожденных токсическое действие на организм оказывает
а) белок
б) билирубин
в) глюкоза
г) холестерин
24.»Ядерная» желтуха характеризуется поражением
а) сердца
б) легких
в) ЦНС
г) почек
Гнойно-септические заболевания новорожденных
25.Генерализованная форма гнойно-септических заболеваний новорожденных
а) везикулопустулез
б) парапроктит
в) сепсис
г) омфалит
26.Наиболее частая причина сепсиса у новорожденных
а) потница
б) пузырчатка новорожденных
в) гемангиома
г) аллергический дерматит
27.Воспаление пупочной ранки новорожденного
а) гемангиома
б) дерматит
в) потница
г) омфалит
28.После вскрытия пустул у новорожденного эрозированную поверхность обрабатывают р-ром
а) 1% бриллиантового зеленого
б) 4% перманганата калия
в) 5% перекиси водорода
г) 10% хлорида натрия
29.Пупочную ранку новорожденного при появлении гнойного отделяемого обрабатывают р-ром
а) 0,9% хлорида натрия
б) 3% перекиси водорода
в) 0,5% хлорамина
г) 5% йода
Аномалии конституции (диатезы)
30.Экссудативно-катаральный диатез у детей характеризуется поражением
а) ЦНС
б) сердца
в) почек
г) кожи
31.Манифестации экссудативно-катарального диатеза у детей способствует употребление продукта- гистаминолибератора
а) грудного молока
б) кефира
в) клубники
г) яблочного сока
32.Развитию экссудативно-катарального диатеза у детей способствует избыточное употребление
а) углеводов
б) поваренной соли
в) жиров
г) жидкости
33.При лечении экссудативно-катарального диатеза у детей применяют препараты
а) антимикробные
б) антигистаминные
в) диуретики
г) гипотензивные
34.При аллергическом диатезе у ребенка из питания исключают
а) цитрусовые
б) кефир
в) яблочный сок
г) морковное пюре
35.Лимфатико-гипопластический диатез у детей характеризуется увеличением лимфатических узлов и
а) сердца
б) щитовидной железы
в) вилочковой железы
г) почек
36.При лимфатико-гипопластическом диатезе у детей отмечается гипофункция
а) вилочковой железы
б) поджелудочной железы
в) надпочечников
г) печени
37.При лимфатико-гипопластическом диатезе детям рекомендуют адаптоген
а) димедрол
б) женьшень
в) гепарин
г) эуфиллин
38.При гипотрофии I степени дефицит массы тела ребенка составляет (в %)
а) 1–5
б) 5–10
в) 10–15
г) 15–20
39.При гипотрофии III степени дефицит массы тела ребенка составляет (в %)
а) 10
б) 20
в) 30
г) 40
40.При лечении дисбактериоза у детей назначают эубиотик
а) бисептол
б) бифидумбактерин
в) димедрол
г) панзинорм
41.Причина приобретенной гипотрофии у детей
а) гипогалактия у матери
б) гестозы беременных
в) алкоголизм матери
г) курение матери
Рахит
42.Рахит у детей развивается вследствие дефицита витамина
а) A
б) B
в) C
г) D
43.При рахите у ребенка нарушается обмен
а) калия, магния
б) кальция, фосфора
в) калия, железа
г) кальция, железа
44.Потливость, облысение затылка у ребенка наблюдаются при
а) рахите
б) потнице
в) опрелости
г) менингите
45.Размягчение костей черепа, уплощение затылка у ребенка наблюдаются при
а) менингите
б) менингоэнцефалите
в) рахите
г) энцефалите
46.Выраженные лобные и затылочные бугры у ребенка характерны для
а) родовой травмы
б) менингита
в) рахита
г) энцефалопатии
47.Образование «четок» на ребрах, «куриная грудь» наблюдаются при
а) родовой травме
б) рахите
в) бронхиальной астме
г) дисбактериозе
48.При рахите у ребенка наблюдаются
а) артриты
б) переломы
в) гемартрозы
г) О-, Х-образные ноги
Спазмофилия
49.Характерными признаками спазмофилии у детей являются
а) отеки
б) судороги
в) запоры
г) кровоизлияния
50.Судороги при спазмофилии у детей обусловлены тем, что в составе крови происходит
а) повышение уровня железа
б) понижение уровня железа
в) повышение уровня кальция
г) понижение уровня кальция
51.Сдавленный «петушиный» крик на выдохе у ребенка наблюдается при
а) бронхиальной астме
б) бронхите
в) ларингоспазме
г) фарингите
52.Генерализованные тонико-клонические судороги у детей развиваются при
а) скрытой спазмофилии
б) ларингоспазме
в) карпопедальном спазме
г) экламптическом приступе
Эталоны ответов 1. в 2. в 3. б 4. б 5. в 6. а 7. а 8. г 9. б 10. а 11. г 12. г 13. б 14. а 15. а 16. г 17. г 18. в 19. а 20. г 21. в 22. г 23. б 24. в 25. в 26. б 27. г 28. а 29. б 30. г 31. в 32. а 33. б 34. а 35. в 36. в 37. б 38. в 39. в 40. б 41. а 42. г 43. б 44. а 45. в 46. в 47. б 48. г 49. б 50. г 51. в 52. г
Болезни детей старшего возраста
Болезни органов дыхания
1.Анатомические особенности Евстахиевой трубы у ребенка, способствующие частому развитию отита
а) короткая и широкая
б) короткая и узкая
в) длинная и широкая
г) длинная и узкая
2.Кратковременная остановка дыхания у детей
а) апноэ
б) брадипноэ
в) тахипноэ
г) асфиксия
3.Наиболее частая причина острого бронхита у детей
а) бактерии
б) вирусы
в) простейшие
г) грибы
4.Ведущий клинический симптом обструктивного бронхита у детей
а) боль в грудной клетке
б) лихорадка
в) одышка
г) слабость
5.Основной симптом острого бронхита у детей
а) слабость
б) недомогание
в) снижение аппетита
г) кашель
6.При обструктивном бронхите у детей развивается
а) инспираторная одышка
б) экспираторная одышка
в) дыхание Куссмауля
г) дыхание Чейна-Стокса
7.Лихорадка, одышка, кашель, локальное укорочение перкуторного звука у детей характерны для
а) острого бронхита
б) хронического бронхита
в) острой пневмонии
г) бронхиальной астмы
8.Красновато-коричневый цвет мокроты у детей отмечается при пневмонии
а) интерстициальной
б) очаговой
в) сегментарной
г) крупозной
9.Решающее значение в диагностике пневмонии у детей имеет
а) общий анализ крови
б) общий анализ мочи
в) рентгенография легких
г) спирография
10.Для определения этиологического фактора пневмонии у ребенка следует провести
а) общий анализ крови
б) общий анализ мочи
в) рентгенографию легких
г) посев мокроты
11.Этиотропная терапия пневмонии у детей — применение препаратов
а) противомикробных
б) десенсибилизирующих
в) отхаркивающих
г) бронхолитических
12.Бронхиальная астма у ребенка характеризуется
а) лихорадкой
б) судорогами
в) приступом удушья
г) отеками
13.Для купирования приступа бронхиальной астмы у детей используют b-адреномиметик
а) димедрол
б) интал
в) преднизолон
г) сальбутамол
14.Для профилактики приступов бронхиальной астмы у детей применяют
а) пипольфен
б) интал
в) эуфиллин
г) эфедрин
15.При лечении бронхиальной астмы у детей применяют ингаляционный глюкокортикостероид
а) адреналин
б) бекотид
в) гидрокортизон
г) димедрол
16.Воспаление слизистой оболочки полости носа и глотки у детей — это
а) ринит
б) назофарингит
в) ларингит
г) ларинготрахеит
17.Клинические симптомы назофарингита у детей
а) отеки
б) желтуха
в) кровотечения
г) кашель
18.При назофарингите у детей применяется
а) оксигенотерапия через пеногасители
б) оксигенотерапия
в) полоскание горла отваром ромашки
г) полоскание горла физр-ром
19.Осложнение ларинготрахеита
а) пилоростеноз
б) стеноз гортани
в) головная боль
г) воспаление плевры
20.Причина затруднения дыхания при остром рините у детей
а) отек слизистой, гиперсекреция слизи
б) отек слизистой, гиперсекреция мокроты
в) атрофия слизистой, гиперсекреция слизи
г) атрофия слизистой, гиперсекреция мокроты
21.Нарушение дыхания при рините у грудного ребенка сопровождается
а) затруднением кормления грудью
б) облегчением кормления грудью
в) увеличением массы тела
г) развитием диареи
22.При остром рините детям грудного возраста до кормления грудью рекомендуется вводить капли препаратов
а) антибактериальных
б) антигистаминных
в) сосудосуживающих
г) сосудорасширяющих
23.Капли с сосудосуживающими препаратами применяют детям грудного возраста при остром рините до кормления грудьюс целью
а) уменьшения отека слизистой носа
б) увеличения отека слизистой носа
в) уменьшения температуры тела
г) увеличения перистальтики кишечника
24.Ведущим симптомом при остром отите у детей является
а) кашель
б) одышка
в) боль в грудной клетке
г) боль в ухе
25.При остром отите у детей применяют
а) горчичники
б) банки
в) холодный компресс на область уха
г) согревающий компресс на область уха
26.Стенотическое дыхание, изменение голоса, грубый кашель наблюдается у детей при
а) ларингостенозе
б) трахеите
в) бронхите
г) пневмонии
27.Тактика медицинской сестры при угрозе стеноза гортани у ребенка вне лечебного учреждения
а) направление в поликлинику
б) срочная госпитализация
в) проведение оксигенотерапии
г) назначение физиотерапевтических процедур
28.При остром бронхиолите у детей развивается выраженная недостаточность
а) дыхательная, сердечно-сосудистая
б) дыхательная. почечная
в) печеночная, почечная
г) печеночная, надпочечниковая
29.При остром бронхите у детей применяют отхаркивающую микстуру с
а) термопсисом
б) толокнянкой
в) валерианой
г) пустырником
30.При уходе за ребенком с острым бронхитом для лучшего отхождения мокроты медсестра осуществляет
а) оксинотерапию
б) оксинотерапию через пеногасители
в) постановку горчичников на
грудную клетку
г) вибрационный массаж, постуральный дренаж
Эталоны ответов 1. А 2. А 3. Б 4. В 5. Г 6. Б 7. В 8. Г 9. В 10. Г 11. А 12. В 13. Г 14. Б 15. Б 16. Б 17. Г 18. В 19. Б 20. А 21. А 22. В 23. А 24. Г 25. Г 26. А 27. Б 28. А 29. А 30. Г
Источник
