Отек мозга после операции на сердце

Отек мозга, как правило, являться побочным эффектом после операции на головном мозге или какой-то патологии, он несет тяжелые последствия, включая летальный исход. В данной статье мы рассмотрим причины возникновения такого явления, симптомы, последствия и способы оказания первой помощи.
Причины отека мозга после операции
Существует множество факторов, воздействие которых может спровоцировать рассматриваемую не специфическую реакцию организма. Причиной отечности может быть:
- нарушение процесса поступления кислорода к мозгу, когда в крови присутствует переизбыток углекислого газа;
- сбой циркуляции крови;
- изменение состава крови;
- накопление молочной кислоты из-за нарушения энергетического, белкового, электролитного обмена;
- изменение давления плазмы.

Высокий уровень риска образования отека появляется во время оперативного вмешательства на голову: механические повреждения провоцируют набухание головного мозга после операции. Проницаемость стенок капилляров нарушается, а плазма выходит в окружающие ткани. В таком случае, в нервные клетки головы попадают молекулы воды, которые комбинируются с белками, от чего клетки начинают набухать. Кроме того, негативным фактором является воздействие наркоза, которое может вызвать резкое снижение давления и большие потери крови. Такая реакция может быть вызвана неправильной техникой подачи наркоза или побочным действием наркотических средств. Также, отек возникает после наркоза по причине длительного понижения содержания кислорода в организме во время анестезии.
Симптомы патологии
Признаки отека выражаются в различных формах, это зависит от места поражения головного мозга, длительности патологии и скорости ее развития. На ранних стадиях симптомы не значительны, но с увеличением отека, увеличивается и количество проявляемых симптомов. При легкой форме отечности наблюдаются признаки внутричерепного давления, а именно:
- вялое состояние, которое может резко смениться на возбуждение;
- постоянно хочется спать;
- тошнота или рвота;
- сильная головная боль;
- появление судорог.
Если не прибегнуть к своевременному устранению патологии, начнутся сбои нервной системе, что приведет:

- к приступам повторных судорог;
- к сбою работы вестибулярного аппарата;
- нарушению речи;
- к возникновению патологических рефлексов, например, хватательных.
В тяжелой стадии отека головного мозга человек может столкнуться со следующими осложнениями:
- высокая температура, при которой жаропонижающие не помогают;
- амнезия;
- кома;
- нарушение процесса дыхания, работы сердца;
- проявляется косоглазия, не синхронная работа глазных яблок.
Самостоятельно определить проявление патологии на ранних стадиях нельзя, так как данное явление может протекать бессимптомно. Как правило, проверку на отек мозга делают после операции или сильной травмы головы, которые могли стать причиной развития рассматриваемого осложнения. При подозрении на рассматриваемое заболевание, необходимо сразу обратиться к высококвалифицированному специалисту. Врач направит больного на необходимые обследования (МРТ, КТ, анализ невралгических проявлений), чтобы оценить динамику развития патологии и установить точный диагноз.
Первая помощь и лечение
Обратите внимание, что самолечение может только усугубить ситуацию и привести к летальному исходу, поэтому обязательно обратитесь к врачу.

Как правило, первая помощь включает:
- обложение головы человека пакетами со льдом для снижения давления на внутричерепную коробку;
- введение под кожу комбинация пирацетама и глюкозы (15 мл и 30 мл соответственно);
оксигенотерапия.
После оказания первой помощи, больного доставляют в больницу, где проводятся необходимые обследования для определения локации отечности, ее причины и скорости развития. От причины возникновения отека головного мозга зависит отделение, в которое госпитализируется человек.
Во время лечения применяются следующие виды устранения отека:
- оксигенотерапия;
- специальные медикаментозные препараты, которые назначает только лечащий врач;
- вентрикулостомия (понижение внутричерепного давления).
Время реабилитации зависит от стадии заболевания. Если явные признаки отека мозга пропали, пациент продолжает лечение дома под присмотром врача.
Если развитие заболевание связано с механическим повреждениям после операции, причину устраняют хирургическим путем, после чего назначается комплексное применение выше перечисленных методик лечения.
Прогноз и последствия
При опухоли и запущенной стадии отечности мозга применяют декомпрессионную краниотомию, после трепанации черепа (удаление части черепа для доступа к головному мозгу) патология устраняется. Гарантии полного восстановления врачи не дают, даже после своевременного оказания первой помощи.

Последствия могут быть следующие:
- частые головные боли;
- апатия, депрессия;
- приступы эпилепсии;
- сбои работы центральной нервной системы;
- косоглазие;
- бессонница или перевозбужденное состояние;
- нарушения в опорно-двигательной системе.
Стоит отметить, что очень редко ликвидация патологии проходит без явных последствий, но качественная и правильная терапия имеет больший процент устранения риска развития широко спектра осложнений, поэтому, чтобы избежать проблем, при первых симптомах отека мозга сразу же обратитесь за помощью к врачу. Не занимайтесь самолечением и не пытайтесь устранить симптомы заболевания самостоятельно, так как это тоже может привести к осложнениям, которые устранить уже будет невозможно.
Источник
При вскрытии трупов больных с врожденными пороками сердца было установлено также, что само по себе оперативное вмешательство может быть причиной развития тяжелых изменений в головном мозгу. Приводим примеры.
У больного Ф., 11 лет, страдавшего тетрадой Фалло, в толще правой внутренней капсулы располагался очаг серого размягчения мозга, величиной с крупный грецкий орех. Очаги серого размягчения мозга развились вследствие воздушной эмболии мозговых сосудов, из-за технической неисправности аппарата искусственного кровообращения.
Кроме того, в связи с «искусственной гемофилией», возникающей вследствие употребления гепаринизированной крови в аппарате искусственного кровообращения, могут развиться очаги кровоизлияний в головном мозгу.
У больного А., 12 лет, страдавшего дефектом межжелудочковой перегородки, был обнаружен очаг кровоизлияния (размером 3X2 см) под твердой мозговой оболочкой, в области левой теменной доли мозга. Больной С, 11 лет, погиб через 15 минут после внутрисердечной операции, произведенной с аппаратом искусственного кровообращения; в правой теменной доле мозга, под твердой мозговой оболочкой, был обнаружен очаг кровоизлияния, размером 9X8 см. В той же области мозга мягкая мозговая оболочка была пропитана кровью на площади 3X3 см. Больной Ф., 12 лет, погиб через 2 часа после внутрисердечной операции, произведенной с аппаратом искусственного кровообращения. При анатомическом исследовании трупа больного был обнаружен очаг кровоизлияния размером 1X1,2 см, располагавшийся под мягкой мозговой оболочкой продолговатого мозга, на боковой его поверхности, слева.
Очаги серого размягчения мозга могут развиться также после операций, производимых с выключением сердца из кровообращения, в условиях гипотермии.
У больной Г., 4,5 лет, страдавшей дефектом межпредсердной перегородки, был обнаружен очаг серого размягчения мозга величиной с горошину, располагавшийся в толще левого зрительного бугра. Сердце было выключено из кровообращения 14 минут. Больная погибла через 4 дня после оперативного вмешательства.
После выключения сердца из кровообращения в условиях гипотермии, помимо очагов серого размягчения, могут развиться очаги красного размягчения мозга.
У больного С, 6 лет, был обнаружен очаг красного размягчения мозга, треугольной формы, размером 3X2X3 см, располагавшийся в гипоталамической области. Больной, страдавший триадой Фалло, погиб через 30 часов после внутрисердечной операции, сопровождавшейся выключением сердца из кровообращения на 8 минут.
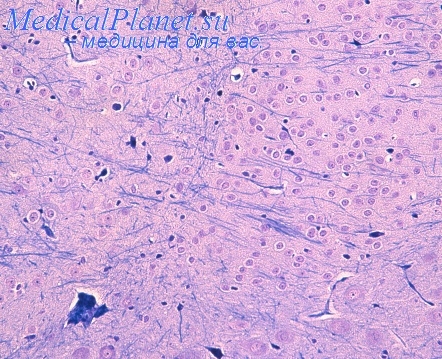
Очаги красного размягчения мозга могут развиться и после операций наложения обходных межсосудистых анастомозов.
Так, например, у больной Ж., 9 лет, страдавшей тетрадой Фалло, погибшей через 4 дня после операции Блелока — Тауссиг, были обнаружены очаги красного размягчения (с лесной орех каждый) в обоих полушариях мозжечка и в правой теменной доле мозга (величиной с грецкий орех). У больной Ч., 2 лет, погибшей через 12 часов после операции Блелока — Тауссиг, были обнаружены два очага красного размягчения в дне IV желудочка мозга, размером 1X1 см каждый.
После операции Блелока — Тауссиг могут развиться не только очаги красного размягчения, но и очаги серого размягчения мозга, как это было у 3 больных с тетрадой Фалло.
У больного К, 17 лет, на 2-й день после операции развилась левосторонняя гемиплегия, на 16-й день наступила смерть. Тромбоэмболия сосудов головного мозга возникла вследствие тромбоза глубоких и поверхностных вен правой верхней конечности. У больной Ф., 7 лет, сразу же после операции были обнаружены признаки левосторонней гемиплегии; через 28 часов после операции больная умерла. В правом полушарии головного мозга, в теменной области, был обнаружен очаг серого размягчения, размером 7X5X3 см. В левой теменной области мозга располагались 2 очага серого размягчения, величиной ЗХ2Х 1 см каждый.
У больного С, 3 лет, на 16-й день после операции развился левосторонний гемипарез, на 17-й день начались приступы тонических судорог конечностей и затылочных мышц, сопровождавшиеся потерей сознания. Через 69 дней после операции возник правосторонний гемипарез. Больной погиб через 87 дней после операции. Вследствие тромбоза межсосудистого анастомоза возникла эмболия аа. carotis interna sinistra, cerebri media dextra et sinistra, cerebri anterior dextra, cerebri posterior dextra с размягчением подкорковых узлов и вещества мозга в лобной, затылочной и теменной областях справа и в теменной доле слева.
Крупные очаги кровоизлияний в головном мозгу могут возникнуть и после операции торакотомии, как это было, например, у больной Б., 29 лет, страдавшей тетрадой Фалло. В продолговатом мозгу у этой больной, погибшей через 2 дня после операции, был обнаружен очаг красного размягчения величиной с вишню.
Очаги размягчения мозга могут возникнуть и после ряда других оперативных вмешательств. Так, например, больной Л., 15 лет, был подвергнут операции вальвулотомии, произведенной через стенку аорты, по поводу врожденного сужения артериального конуса левого желудочка. Анализ макроскопического исследования трупов 19 больных показывает, что крупные очаги красного и серого размягчения мозга могут развиться при врожденных пороках сердца на протяжении жизни больных, а также после различного рода оперативных вмешательств. «Спонтанно» возникшие очаги размягчения мозга развились без поражения сосудов головного мозга.
— Читать далее «Мозг при пороках синего типа. Влияние синего порока сердца на ЦНС»
Оглавление темы «Гемоторакс после коррекции порока сердца. Влияние порока сердца на ЦНС»:
1. Спонтанные плевральные сращения при пороке сердца. Плевральные кровотечения после операции на сердце
2. Исход внутриплевральных кровотечений. Типы сосудов в плевральных спайках
3. Антикоагулянты как причина внутриплевральных кровотечений. Пример гемоторакса после операции на сердце
4. Гепаринизированная кровь как причина кровотечения. Свертывающая система крови при искусственном кровотечении
5. Гепарин как причина кровотечения. Искусственная гемофилия
6. Головной мозг при пороках сердца. Патология головного моза при ВПС
7. Морфология мозга при пороке сердца. Гиперемия мозга при ВПС
8. Кровоизлияния в мозг при пороке сердца. Головной мозг при тетраде Фалло
9. Головной мозг после операции на сердце. Осложнения со стороны головного мозга коррекции порока сердца
10. Мозг при пороках синего типа. Влияние синего порока сердца на ЦНС
Источник
Давление и операция
- 1 Почему происходят скачки кровяного давления?
- 1.1 Чем грозит высокое и низкое артериальное давление после операции?
- 2 Как понизить давление?
- 2.1 Образ жизни
- 2.2 Прием препаратов
- 3 Как поднять давление?

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
У пациентов часто встречается высокое давление после операции. Чаще всего эта проблема носит временный характер и не приводит к осложнениям. Во время кровотечения или после длительного пребывания под наркозом может произойти снижение давления. Проблемы с ним приводят к уменьшению поступления кислорода и как следствие проблемам с сердцем и головным мозгом.

НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Почему происходят скачки кровяного давления?
Шок — это причина низкого давления или высокого во время или после операции на сердце. Он имеет несколько разновидностей:
на
- Геморрагический — его вызывает резкая потеря крови. Среди его симптомов — падение артериального давления и бледность кожи.
- Обструктивный — это состояние, при котором кислород не поступает к органам, потому что нарушено кровообращение какими-нибудь физическими препятствиями.
- Кардиогенный — это нарушение работы сердца, связанное с неправильным сокращением мышц.
- Септический — его вызывает заражение крови, из-за чего она становится непригодной. Сопровождается пониженным давлением без кровотечения.
Проблемы с давлением могут быть вызваны аллергией или обезвоживанием. В первые сутки после хирургического вмешательства существует возможность обильных кровопотерь. Именно поэтому медперсонал тщательно наблюдает за послеоперационными больными. Постоянно проверяют частоту пульса, измеряют кровяное давление и следят за состоянием больного.
Гипотензия говорит о кровотечение во время или после операции, то гипертония способна привести к гипертоническому кризу и требует неотложной помощи.
Вернуться к оглавлению
Чем грозит высокое и низкое артериальное давление после операции?
 Ненормированное давление может привести к развитию инсульта, ухудшению зрения, слуха и памяти.
Ненормированное давление может привести к развитию инсульта, ухудшению зрения, слуха и памяти.
После операции повышенное давление должно нормализоваться в процессе выздоровления. Но приводит оно к дополнительной работе сердца и сосудов, что способно привести к инсульту или инфаркту. Органы недополучат кислород, вследствие чего будут плохо справляться со своей работой, а организм работать на износ.
Если у пациента низкое давление, возникает почечная недостаточность, больной теряет сознание (что бывает травмоопасно) или впадает в кому. Оно опасно и тем, что вызывает нарушения работы головного мозга, потому что нужное количество кислорода не поступает с кровью к мозгу. Это влияет на слух, зрение и память человека. Гипотония является признаком серьезных нарушений в организме и тяжелых заболеваний. Если почувствовали тошноту, головокружение и нарушилась координация движений, то немедленно обращайтесь к врачу.
Вернуться к оглавлению
Как понизить давление?
Если после хирургического вмешательства появилась гипотония, то следует сразу же обратиться к врачу. Он посоветует изменить свое питание и образ жизни. Для того, чтобы правильно придерживаться диеты соблюдайте несколько простых правил:
- Обязательно сократить или исключить вовсе соль из своего рациона. Ежедневная норма не должна превышать два грамма соли. Заменить ее можно приправами (паприка, майоран или петрушка).
- На перекус брать фрукты или овощи.
- Больше употреблять сложных углеводов.
- Стараться есть небольшими порциями по 6—8 раз в день.
- Уменьшить употребление жиров. Заменить которые можно молочными продуктами и нежирным мясом птицы.
- Ограничить потребление сахара.
Вернуться к оглавлению
Образ жизни
 После операции важно полноценно отдыхать и отказаться от вредных привычек.
После операции важно полноценно отдыхать и отказаться от вредных привычек.
Вести здоровый образ жизни нужно начать с отказа от вредных привычек (курения и алкоголя). Курение приводит к сужению сосудов и гипертонии. Если после хирургического вмешательства пациент принимает восстанавливающиеся препараты, то должен знать, что алкоголь взаимодействует со многими лекарствами и в основном противопоказан. Также старайтесь не нервничать или можно делать различные расслабляющие упражнения. Занимайтесь спортом, но только после разрешения врача.
Вернуться к оглавлению
Прием препаратов
Доктор может назначить прием препаратов для нормализации давления. Если ранее больной принимал уже какие-нибудь препараты от недуга, то обязательно должен сообщить об этом врачу, так как медикаменты имеют свойства взаимодействовать между собой. Многие лекарства помогают поддерживать сосуды в тонусе. Список возможных лекарств:
- бета-адреноблокаторы;
- антагонисты кальция;
- миотропные спазмолитики;
- нитраты;
- альфа-адреноблокаторы;
- альфа-симуляторы;
- ингибиторы АПФ.
Вернуться к оглавлению
Как поднять давление?
Гипотония после операции встречается часто и в основном проходит быстро и без медицинской помощи, но требует внимания и наблюдения.
Пациент должен медленно двигаться без резких движений. Стоит отказаться от алкоголя и кофеина — они могут привести к обезвоживанию и еще сильнее понизить давление. Если гипертонией исключают соль, то в случае гипотензии, наоборот, употребляют как можно больше соли. Врач может назначить прием лекарств («Никетамид», он же «Кордиамин», «Беллатаминал», «Флудрокортизон» и «Дезоксикортикостерон»), которые нужно принимать строго по назначению и соблюдать дозировку.
на
Комментарий
Псевдоним
Операция по шунтированию сосудов
- Операция на сердце
- Операция на головном мозге
- Операция на брюшной части аорты
- Период реабилитации
Шунтирование – это хирургическое вмешательство, при котором искусственно создают обходные пути (анастомозы), минуя пораженный сосуд, для восстановления кровоснабжения органов и тканей. Для этого используют шунты (англ. shunt — ответвление), представляющие собой сосудистые аутотрансплантанты, которые берут у пациентов перед операцией. В современной медицинской практике наиболее часто применяют участок внутренней грудной артерии, большой подкожной вены ноги, лучевой артерии внутренней поверхности предплечья.
Операции назначают пациентам, страдающим сосудистой патологией, связанной с атеросклеротическим поражением, стенозом, аневризмой. Хирургическое вмешательство по поводу шунтирования сосудов значительно улучшает качество жизни больных и предупреждает развитие таких серьезных осложнений, как инфаркт миокарда, инсульт головного мозга, гангрена нижних конечностей.
Операция на сердце
Главной целью оперативного вмешательства является восстановление полноценного кровотока по венечным артериям, питающим сердечную мышцу. В результате нормализуется транспортировка кислорода и нутриентов в миокард, что улучшает его функциональные способности и нормализует общее состояние больных.
Показания к операции включают:
- стенокардия высокофункционального класса (частые приступы, нарушение толерантности к низким физическим нагрузкам);
- тяжелые нарушения ритма, связанные с ишемической болезнью сердца (мерцательная аритмия, групповые экстрасистолы, фибрилляция желудочков);
- патологический процесс трех и более венечных артерий;
- аневризма миокарда на фоне атеросклероза сердечных сосудов.
Шунтирование коронарных артерий можно проводить как на работающем сердце, так и при использовании системы искусственного кровообращения. Современная сосудистая хирургия применяет оба метода оперативного вмешательства. Однако существует мнение, что операция на работающем сердце имеет менее благоприятные отдаленные последствия (снижение срока эксплуатации шунта), а «выключение» сердца из кровообращения чаще вызывает ранние послеоперационные осложнения.
Коронарное шунтирование сосудов сердца проводят под общим наркозом, при этом подшивают трансплантат выше и ниже пораженной части коронарной артерии, что возобновляет полноценный кровоток участка миокарда. Перед операцией пациенты проходят диагностическое обследование, которое включает:
- электрокардиографию (ЭКГ);
- эхокардиографию (ЭхоКГ);
- рентгенографию органов грудной клетки;
- коронарографию;
- ультразвуковое исследование (УЗИ) сосудов головного мозга, органов брюшной полости;
- фиброгастродуоденоскопию (ФГДС) для исследования пищевода, желудка, 12-перстной кишки;
- общий анализ крови, мочи, коагулограмму.
Диагностика необходима для выяснения особенностей кровотока в пораженных коронарных сосудах, функциональных способностей сердца, свертывания крови, распространенности атеросклеротического процесса на другие артерии. После оперативного вмешательства значительно снижается вероятность возникновения инфаркта миокарда, нормализуется сердечная деятельность, повышается устойчивость к физическим нагрузкам.
Операция на головном мозге
Шунтирование сосудов головного мозга проводится при недостаточном церебральном кровообращении, которое возникает при закупорке левой или правой позвоночной и сонной артерии. В результате окклюзии или стеноза указанных сосудов в мозговую ткань поступает недостаточное количество кислорода и питательных веществ. Это вызывает гипоксию нейронов и приводит к их гибели. Патологический процесс обуславливает появление следующих состояний:
- транзиторная ишемическая атака – временное нарушение мозгового кровообращения, сопровождающееся преходящей неврологической симптоматикой (нарушение зрения, речи, движения конечностей);
- ишемический инсульт головного мозга – полная стойкая окклюзия кровоснабжающей участок мозга артерии, которая обуславливает появление инфаркта (гибели) мозговой ткани и нарастающие неврологические симптомы (параличи, парезы, нарушение речевой и ментальной функции).
Последствия инсульта головного мозга приводят к инвалидности, снижению социальной адаптации больных и качества жизни. Для предупреждения развития тяжелых осложнений проводят шунтирование артерий, участвующих в кровоснабжении мозга. Показаниями для хирургического вмешательства являются:
- частые транзиторные атаки, не поддающиеся медикаментозной терапии;
- стойкие признаки церебральной ишемии с тенденцией к прогрессированию;
- нестабильный атеросклероз внутренней сонной и позвоночных артерий;
- мозговые аневризмы и опухоли основания черепа, не поддающиеся другим методам лечения;
- гидроцефалия.
Перед хирургическим вмешательством пациент должен пройти обследование для решения вопроса об объеме и методике операции, а также предотвращения возможных рисков во время и после процедуры. К обязательной диагностике относится:
- ультразвуковое дуплексное исследование – позволяет определить характер и скорость магистрального кровотока головного мозга и его нарушение, проверить функциональную способность сосудов, которые будут задействованы в операции;
- магнитно-резонансная, томографическая, внутриартериальная ангиография церебральных сосудов – помогает выбрать подходящий вид хирургического вмешательства;
- балонный тест – временная окклюзия артерии, которая будет участвовать в операции, для проверки реакции головного мозга на прекращение кровотока во время процедуры.
Операция шунтирования направлена на восстановление нормального кровотока в участке ишемии мозговых тканей и проводится несколькими способами. Первый вариант применяется в случае поражения сосуда крупного диаметра с высокой скоростью движения крови. При этом используют шунт из локтевой артерии или большой подкожной вены ноги. Один край аутотрансплантата пришивают ниже места закупорки, а другой выше его через трепанационное отверстие в височной кости, тем самым создавая обходной путь кровоснабжения участка мозга. Второй вариант назначают при малом диаметре и скорости кровотока пораженной артерии по аналогичной методике, используя мелкий сосуд из кожи волосистой части головы.
Операция на брюшной части аорты
Аорто-бедренное шунтирование применяется при закупорке нижних отделов аорты в области бифуркации (раздвоения) или атеросклеротическом поражении подвздошных артерий. Наиболее часто хирургическое вмешательство проводят при синдроме Лериша, который характеризуется стойкой окклюзией указанных артерий с развитием нарушения кровотока по сосудам ног и возникновением гангрены. Каждый пятый больной с патологическим процессом подвергается ампутации конечности и теряет трудоспособность.
Аорто-бедренное шунтирование назначается в следующих случаях:
- закупорка подвздошных артерий при невозможности применения других методов лечения;
- нарушение проходимости брюшной части аорты, ведущее к хронической артериальной недостаточности ног;
- аневризма аорты в нижней части брюшного отдела.
Хирургическое вмешательство заключается в выделении участка аорты и подшивание шунта выше места поражения через боковой разрез в брюшной стенке (доступ по Робу). Такой подход выгодно отличается от лапаротомии (продольный срединный разрез брюшной стенки), так как не вызывает пересечение поясничных нервов и травмирование кишечника, что значительно облегчает период реабилитации. Второй конец трансплантата вшивают в бедренную артерию в области верхней части бедра.
Если поражена одна конечность, то проводят одностороннее оперативное вмешательство. Однако чаще в патологический процесс вовлекаются обе ноги, что вызывает необходимость применения методики бифуркационного шунтирования, которая заключается в проведении анастомозов к правой и левой бедренным артериям. В результате шунтирования аорты улучшаются трофические процессы в тканях нижних конечностей, нормализуется кровоток, восстанавливается двигательная активность и работоспособность. Больным удается избежать ампутации и вернуться к обычной жизни без значительных социальных и физических ограничений.
Перед операцией назначаются такие же виды обследования, как и при коронарном шунтировании. Кроме этого, проверяют проходимость и характер патологического процесса аорты, подвздошных и бедренных сосудов методом ангиографии и трехмерного ультразвукового сканирования. При обнаружении атеросклеротического поражения коронарных и церебральных артерий решают вопрос об улучшении кровотока в этих сосудистых бассейнах до хирургического вмешательства.
Период реабилитации
После шунтирования пациент находится в хирургическом стационаре в течение недели до момента снятия швов. В послеоперационный период медицинский персонал следит за состоянием больного и возможными осложнениями. Через несколько дней после процедуры назначают ультразвуковое исследование сосудов для контроля эффективности оперативного вмешательства и восстановления кровотока в пораженных органах и тканях. Следят за показателями сердечной деятельности (артериальное давление, пульс, ЭКГ), головного мозга (неврологические симптомы, рефлексы, энцефалография), двигательной активностью и состоянием ног, заживлением тканей в области послеоперационной раны.
Рекомендации пациентам после шунтирования сосудов.
- Отказаться от курения и приема алкоголя, которые пагубно влияют на артериальное давление и способствуют образованию атеросклеротических бляшек в шунте и других артериях.
- Придерживаться рационального питания для снижения веса и нормализации обмена холестерина. Снизить употребление продуктов животного происхождения и насыщенных жиров: жирное мясо, сливочное масло, сыр, сливки. В рацион включать крупы, овощи, фрукты, мясо птицы, рыбу, морепродукты, растительное масло.
- Занятия физкультурой и спортом без превышения допустимых физических нагрузок (ходьба, плавание, бег трусцой).
- Борьба со стрессовыми ситуациями (аутотренинги, медитация, хобби).
- Постоянное наблюдение врача и выполнение его рекомендаций.
По назначению доктора следует принимать медикаменты для профилактики атеросклероза – статины, которые восстанавливают холестериновый обмен в организме (лескол, зокор, липримар). Обязательным лекарственным веществом является аспирин, который предупреждает образование тромбов в шунтах и других сосудах. Для пациентов после операции на венечных артериях рекомендуют прием ингибиторов АПФ (эналоприл) для нормализации артериального давления и антиаритмических средств (небилет), способствующих «экономной» работе миокарда.
Шунтирование артерий проводится в случае запущенных форм заболевания сосудов при неэффективности других методов лечения и зачастую является последним шансом больного на восстановление здоровья. Цена оперативного вмешательства в России варьирует в пределах 15000-80000 рублей. Стоимость операции в Израиле, Германии и других странах Европы в несколько раз выше. Отечественная и зарубежная медицина отличаются по тактике ведения пациентов и хирургической методике. Различны также и сроки реабилитации. Однако результат всегда одинаковый – восстановление проходимости сосудов и нормализация кровоснабжения органов.
Источник
