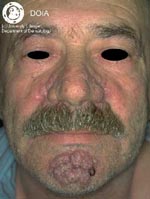
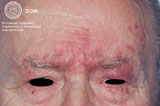
Отек лица при розацеа
Розацеолезный дерматит — распространенное хроническое заболевание кожи, имеющее неинфекционную природу. Лечение розацеа на лице может занять длительное время. Чаще всего болезнь поражает людей зрелого возраста — от 40 до 50 лет. В народе розацеа больше известна как «розовые угри» или «розовое акне». Действительно, кожа лица покрывается различными высыпаниями розового цвета — бугорками, узелками, прыщами, сосудистыми звездочками, которые переходят в гнойничковую стадию. Они локализуются на щеках, лбу, носу, переносице, могут захватывать веки и даже глаза.
Причины развития розацеа
По статистике, розацеолезным дерматитом страдает около 10% жителей планеты. Из них большинство женщины, хотя у мужчин болезнь проявляется ярче и чаще возникают различного рода осложнения. Розацеа — преимущественно болезнь светлокожего населения. По мнению специалистов, заболевание относится к самой тяжелой форме угревой сыпи.
Среди дерматологов до сих пор нет определенного мнения о механизмах, которые запускают воспаление кожи на лице. Среди наиболее вероятных рассматриваются следующие теории:
- Сосудистые причины. Выявлены закономерности между употреблением в пищу некоторых блюд и появлением розацеа на лице. Острая и горячая пища, увлечение пряностями раздражает слизистую оболочку желудка, что приводит к рефлекторному расширению сосудов на лице и развитию заболевания. Ранее считалось, что болезнь поражает любителей красного мяса, но появилось много заболевших и среди веганов. Теорию пришлось отбросить. Как бы то ни было, но пища может провоцировать развитие розацеа.
- Заболевание имеет гнойничковую природу, поэтому логично заподозрить, что есть инфекционные агенты, провоцирующие развитие розацеа. Однако многочисленные исследования пока не показали связи заболевания с конкретным видом возбудителя. Для лечения дерматита применяют антибиотики, которые очищают кожу лица от гнойничков, значит, инфекция все же присутствует, правда, первичная или вторичная, пока не понятно.
- Многие угревые дерматиты вызывают микроскопические клещи рода Демодекс. У части больных розацеа, действительно, находят клещей и эффективно лечат заболевание противоклещевыми препаратами. Но у другой половины заболевших клещи не обнаружены. Это дало повод выделить подвид розацеа — розацеаподобный демодекоз.
- Генетическая предрасположенность. Многие исследователи не берут во внимание наследственный фактор в развитии заболевания. Но почти у половины пациентов розацеа отмечалась у ближайших родственников, встречаются случаи семейного поражения этим видом дерматита.
- Связь розацеа с заболеваниями пищеварительной системы. Практически у всех больных розацеа в анамнезе есть патологии органов желудочно-кишечного тракта — гастриты, энтериты, колиты хронического течения.
- Наличие психических расстройств. Длительное время розацеа считалась болезнью людей с психиатрическими диагнозами. В настоящее время эта теория признана несостоятельной. Скорее, розацеа провоцирует развитие различных патологических состояний психики: депрессии, эмоциональной неустойчивости, постоянного чувства подавленности. Это связано с тем, что больные устают от длительного течения розацеа и тревожащих симптомов.
Симптоматика заболевания
Начальная стадия, или розацейный диатез
 Розацеа имеет волнообразное течение. Первыми симптомами, которые должны насторожить, являются ощущения прилива и жара в коже лица. Затем возникают участки покраснения. Приступ розацеа может спровоцировать:
Розацеа имеет волнообразное течение. Первыми симптомами, которые должны насторожить, являются ощущения прилива и жара в коже лица. Затем возникают участки покраснения. Приступ розацеа может спровоцировать:
- употребление алкоголя;
- некачественная косметика;
- природные факторы — ветер и мороз;
- острая и пряная пища;
- стрессовые ситуации;
- прием некоторых лекарственных препаратов;
- наступление периода менопаузы.
Форма розацеа, связанная с появлением покрасневших воспаленных участков, чаще встречается у тревожных и мнительных людей, чувствующих себя неуверенно в обществе.
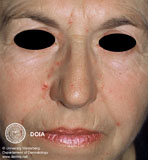
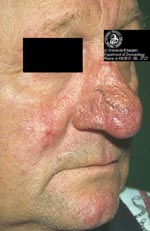
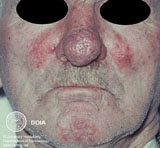
 Покрасневшие участки со временем становятся синюшными (процесс охватывает подкожные вены), появляются сосудистые звездочки, развивается отек лица. Симптомы сопровождаются чувством жжения и шелушения кожи.
Покрасневшие участки со временем становятся синюшными (процесс охватывает подкожные вены), появляются сосудистые звездочки, развивается отек лица. Симптомы сопровождаются чувством жжения и шелушения кожи.
Отек лица можно снять лишь при уменьшении тяжести самого заболевания, которое достигается систематическим правильным лечением.
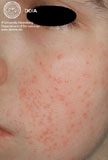
Стадия инфильтратов
 Высыпания распространяются по лицу, охватывают заушные области и веки. Патологический процесс прогрессирует — начинают появляться прыщи с гнойными головками. Стадия длится несколько недель. Воспаленные участки с гнойничками локализуются группами на лице, затем переходят на волосистую часть головы, покрывают верхнюю часть груди и спину. Гнойничковые инфильтраты, как правило, не оставляют после себя рубцов, на их месте возникают пятна более темного оттенка, которые со временем проходят. На этой стадии пациенты часто жалуются на сильный зуд головы, жжение и покалывание на воспаленных участках.
Высыпания распространяются по лицу, охватывают заушные области и веки. Патологический процесс прогрессирует — начинают появляться прыщи с гнойными головками. Стадия длится несколько недель. Воспаленные участки с гнойничками локализуются группами на лице, затем переходят на волосистую часть головы, покрывают верхнюю часть груди и спину. Гнойничковые инфильтраты, как правило, не оставляют после себя рубцов, на их месте возникают пятна более темного оттенка, которые со временем проходят. На этой стадии пациенты часто жалуются на сильный зуд головы, жжение и покалывание на воспаленных участках.
Фиматоидная стадия
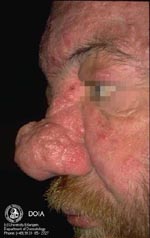
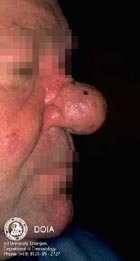
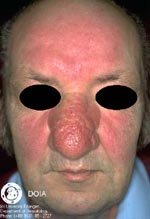
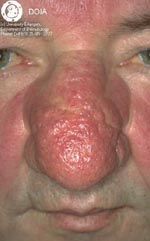
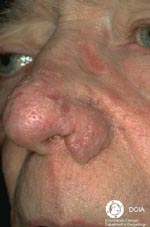
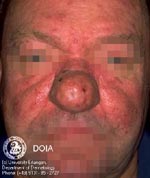
 Участки воспаленной кожи по мере развития заболевания могут утолщаться, приобретая вид апельсиновой корки. У мужчин часто такое происходит на носу, приводя к развитию огромных размеров шишки — ринофимы, которая пронизана множеством кровеносных сосудов, имеет синюшный оттенок и бороздчатую рыхлую структуру. У некоторых пациентов утолщаются веки, кожа лба или переносица. У женщин фиматоидная стадия практически не возникает, что связано с действием эстрогенов и гестогенов.
Участки воспаленной кожи по мере развития заболевания могут утолщаться, приобретая вид апельсиновой корки. У мужчин часто такое происходит на носу, приводя к развитию огромных размеров шишки — ринофимы, которая пронизана множеством кровеносных сосудов, имеет синюшный оттенок и бороздчатую рыхлую структуру. У некоторых пациентов утолщаются веки, кожа лба или переносица. У женщин фиматоидная стадия практически не возникает, что связано с действием эстрогенов и гестогенов.
Особые формы заболевания
Есть особые формы розацеа, которые развиваются далеко не у всех пациентов. Чаще всего они связаны с наличием определенного фактора, провоцирующего нетипичное течение розацеа:
- развитие конглобатов — огромных шаровидных разрастаний пораженной кожи, возникает у пациентов, принимающих длительное время препараты брома и йода;
- молниеносные формы розацеолезного дерматита развиваются у женщин, их провоцирует беременность, наступление менопаузы, заболевания нервной системы и психики, трудно поддаются лечению и являются серьезной косметической проблемой;
- стероидная розацеа связана с принятием гормональных препаратов, практически не лечится.
За счет разрастания подкожного слоя развивается сильный отек лица, обезображивающий внешность. В запущенных случаях такой отек с трудом поддается лечению.
Поражение глаз
Кожа глаз поражается даже раньше, чем кожа на лице, что приводит к развитию хронических блефаритов и конъюнктивитов. Если болезнь переходит на слизистую глаз, то может развиться слепота.
Лечение розацеолезного дерматита
У розацеа много факторов, способствующих развитию течения заболевания, поэтому лечение, как правило, комплексное и симптоматическое, направленное на устранение провоцирующих агентов. Курс терапии должен назначать врач-дерматолог, который при внешнем осмотре определяет стадию течения заболевания, проводит опрос и анализирует анамнез пациента. В обязательном порядке берется соскоб на наличие клещей рода Демодекс.
Местное лечение угревой сыпи
Особенно эффективны кремы, гели, лосьоны и мази при мягких формах розацеа. Они позволяют контролировать вспышки заболевания.
Самыми распространенными при лечении розацеа являются препараты с метронидазолом. Они применяются 2 раза в сутки — утром и вечером после предварительной очистки кожи лица.
Хорошие результаты дает применение препаратов с азелаиновой кислотой (гель Финацея). Некоторым пациентам назначают утром мази с метронидазолом, а вечером — с азелаиновой кислотой.
Очистить кожу лица и уменьшить воспаление помогают лечебные лосьоны с сульфацетамидом натрия (лосьон Кларон). На гнойничковые поражения хорошо воздействует препарат, содержащий антибиотики эритромицин и клиндамицин (крем Клеоцин).
Для устранения косметических дефектов — стойкого покраснения кожи, выписывается гель Бримонидин, который осветляет розацеолезные узлы и прыщи.
Стойкий косметический эффект дает применение препаратов с микрокапсулированной серой, типа крема Ованте. Его можно применять длительное время.
Для лечения заболевания применяют короткие курсы лечения мазями, содержащими стероиды (в основном гидрокортизоновую).
Если обнаружены клещи, то прописываются препараты, содержащие перметрин.
Препараты для внутреннего употребления
При розацеа показана антибиотикотерапия таблетками и капсулами, содержащими:
- антибиотики тетрациклиновой группы — Доксициклин, Миноциклин, Тетрациклин;
- антибиотики пенициллиновой группы — Амоксициллин.
Они показывают хорошие результаты при начальной и инфильтрационной стадии розацеолезного дерматита. В начале лечения назначают ударные дозы, которые затем постепенно снижаются. Курс лечения антибиотиками не всегда показан. Как правило, врач всесторонне оценивает риски и побочные эффекты антибиотикотерапии.
Из других препаратов назначают:
- Аккутан — длительными курсами для лечения тяжелых и трудноподдающихся форм заболевания. Курс терапии составляет 4-6 месяцев. Во время приема необходимо контролировать показатели крови.
- Супрастин, Тавегил, Фенкарол — антигистаминные и противоаллергические препараты, снимающие зуд и воспаление.
- Настойки валерианы, пустырника — для успокаивающего действия на нервную систему.
- Витаминные препараты — Аскорутин, который укрепляет стенки сосудов.
Если выявлены заболевания ЖКТ, провоцирующие вспышки розацеа, то пациент проходит курс лечения у гастроэнтеролога, а при расстройствах психики — у психотерапевта.
Лечение физиотерапевтическими методами
Современное аппаратное физиотерапевтическое лечение дает стойкий косметический эффект. Для лечения розацеолезного дерматита применяют:
- Импульсный свет (лазер). Воздействуя на пораженные участки, лазер снимает воспаление и улучшает цвет кожи. При прохождении курса пациент может ощущать дискомфорт, который снимается обезболивающим кремом или прикладыванием пакета со льдом. При тяжелых формах лазеролечение дополняется фотодинамической терапией.
- Фотодинамическая терапия (ФТД) применяется при лечении многих кожных заболеваний. Розацеа лечится за несколько курсов, продолжительностью 1,5-2 часа. Во время лечения ФТД показано избегать солнечных лучей. У некоторых пациентов после ФТД возникает стойкая ремиссия, в течение нескольких лет.
- Гликолевый пилинг. По показаниям назначают химические пилинги по нескольку раз в неделю. Время действия препаратов — 3-5 минут. Процедуру назначает только дерматолог, так как у некоторых больных она вызывает обратный эффект и сильное раздражение.
- Криотерапия. Лечение холодом дает положительные результаты на всех стадиях развития розацеа.
- Электрокоагуляция. Применяется для разрушения сосудистых звездочек при розацеа.
Хирургическое лечение
Хирургическое лечение показано больным в стадии ринофимы. Хирург иссекает разросшиеся ткани на носу и сосуды, питающие их. Операция возвращает носу нормальную форму и функционирование.
Диета при розацеолезном дерматите
Диета при розацеа обязательна. При вспышке болезни рекомендуется придерживаться диетического питания и исключить из рациона:
- кисломолочные продукты: сметану, все виды сыров, йогурт, кефир;
- напитки, содержащие алкоголь и пивные дрожжи;
- соевый соус, майонез, кетчуп и другие виды приправ;
- цитрусовые;
- некоторые овощи: баклажаны, шпинат, авокадо, помидоры;
- бобовые;
- фрукты: инжир, бананы, сливы, изюм;
- пряности и острые блюда.
Народные методы лечения
Народные методы играют не последнюю роль в лечении розацеа. С помощью ряда препаратов, изготовленных в домашних условиях, можно снять отек и воспаление, а также улучшить цвет кожи лица:
- Лечение прополисом. Взять 5 г прополиса и хорошо размешать его со 100 г водки. Настоять в течение 10 суток. Наносить вечером на предварительно очищенную кожу, а на утро смывать теплой водой. Прополис обладает антибактериальным, противовоспалительным и смягчающим действием.
- Лечение отваром шиповника. Взять 1 ст. л. плодов, залить стаканом кипятка и вскипятить в течение 5 минут. Делать с отваром примочки на пораженные участки. Держать 15-20 минут. Шиповник обогащает кожу витаминами, снимает воспаление и отек, запускает процесс регенерации кожи.
- Лечение соком алоэ. Смешать 1 ст. л. сока алоэ с равным количеством теплой кипяченой воды и наложить на пораженные участки в виде примочки. Время экспозиции — 20-25 минут. Примочки снимают воспаление и осветляют кожу.
- Лечение отваром ромашки. Взять 1 ст. л. цветков ромашки аптечной и залить 1 стаканом кипятка, настоять в течение 20 минут. Отвар процедить и использовать для примочек и утренних умываний. Ромашка снимает интоксикацию, обладает антибактериальным и противовоспалительным эффектом.
При розацеа показаны лечебные маски с соком огурца и алоэ, которые можно делать ежедневно при вспышке заболевания.
Правильный уход за кожей лица при розацеа
Во время ремиссии больные с розацеа должны придерживаться определенных правил поведения, чтобы не вызвать вспышку заболевания:
- пользоваться только натуральными сортами мыла без отдушек и красителей с нейтральным рН;
- беречь кожу лица от солнца, пользоваться солнцезащитными кремами с мощными УФ-фильтрами;
- с осторожностью пользоваться декоративной косметикой и лаками для волос;
- не использовать для очистки кожи спиртсодержащие лосьоны и тоники.
При правильном лечении и соблюдении мер профилактики пациенты с розацеа живут полной и продуктивной жизнью.
Источник
Особые формы розацеа
В то время как классические подтипы розацеа хорошо распознаются, диагностика особых разновидностей розацеа нередко вызывает затруднения.
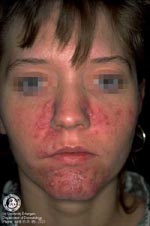
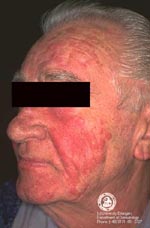
1. Стойкий отек при розацеа
2. Rosacea conglobata
3. Rosacea fulminans
4. Офтальмрозацеа
5. Люпоидная или гранулематозная розацеа
6. Стероидная розацеа
7. Грам-отрицательная розацеа
8. Галогеновая розацеа
9. Фимы при розацеа
[ top ]
1. Стойкий отек при розацеа:
Это довольно редкая форма розацеа. Пациенты жалуются, главным образом, на деформацию контуров лица, а другие симптомы, как правило, не упоминаются. Клиническая картина характеризуется выраженным, не поддающимся регрессу, отеком верхней половины лица — лба, надпереносья, верхних век, носа и/или щек.
Дифференциальные диагнозы: отек при acne vulgaris, ангиодистрофия, синдром Мелькерсона-Розенталя.
[ top ]
2. Rosacea conglobata:
Этой тяжелой формой розацеа преимущественно страдают женщины. Она характеризуется наличием крупных узлов, узловатых абсцессов, воспалительных инфильтрированных бляшек на эритематозной коже. Может быть спровоцирована вызвана пероральным приемом галогенсодержащих препаратов.
Дифференциальный диагноз: acne conglobata.
[ top ]
3. Rosacea fulminans:
| Эта форма является особой разновидностью rosacea conglobata и характеризуется внезапным началом заболевания, наличием крупных карбункулоподобных узлов и сливного дренирующего свища при преимущественном расположении очагов на подбородке, щеках и лбу. Поражения могут приобрести выраженный красно-синий оттенок, развивается отек. Поражения глаз, как правило, не происходит, однако возможно сужение глазных щелей за счет отечности. Rosacea fulminans страдают преимущественно женщины старше 20-30 лет; некоторые из них в прошлом перенесли какую-либо эмоциональную травму. В целом, этиология представляется неясной. |
[ top ]
4. Офтальмрозацеа:
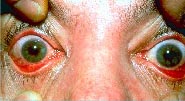 | Данное заболевание чаще всего диагностируется при сопутствующих кожных симптомах розацеа. Офтальмрозацеа не зависит от степени тяжести розацеа на лице. У 20% пациентов с офтальмрозацеа глазные признаки и симптомы могут отмечаться еще до кожного проявления заболевания. |
[ top ]
5. Люпоидная или гранулематозная розацеа:
| Данная форма заболевания характеризуется наличием плотных желтых, коричневатых или красноватых папул или узлов на коже. Эти очаги менее воспалены и часто появляются на коже, имеющей относительно нормальный вид, но иногда она отличается диффузным покраснением и уплотнением. Характерно, что в каждом отдельном случае очаги мономорфны и располагаются на щеках и в периорифициальной зоне. Для диагностики данной формы розацеа нет необходимости в наличии других признаков и симптомов розацеа. При диаскопии с помощью стеклянной лопаточки обнаруживается люпоидный характер инфильтратов. |
|
|
[ top ]
6. Стероидная розацеа:
Эта форма развивается в том случае, когда больных розацеа в течение продолжительного времени ошибочно лечат местными стероидными препаратами, в особенности, фторсодержащими. Вначале проявления заболевания затухают, но затем появляются папуло-пустулы, узлы и, в некоторых случаях, признаки стероидной атрофии, такие как истончение кожи и увеличение телеангиэктазий. Основными жалобами являются зуд, жжение, боль и выраженное покраснение. Прекращение использования стероидных препаратов приводит к «синдрому отмены» — тяжелому обострению розацеа.
[ top ]
7. Грам-отрицательная розацеа:
Данная форма аналогична грам-отрицательному фолликулиту. Она характеризуется наличием глубоких узлов и пустул с бледно желтым содержимым, особенно вокруг рта и носа. Окончательный диагноз может быть поставлен только после посева содержимого пустул на культуру и, таким образом, идентификации микроорганизма.
Дифференциальные диагнозы: грамотрицательные фолликулиты при угрях, розацеа II и III стадии.
[ top ]
8. Галогеновая розацеа:
Системный прием йодидов и бромидов может привести к появлению клинической картины, похожей на rosacea conglobata. Очаги исчезают после прекращения приема галогенсодержащих препаратов.
[ top ]
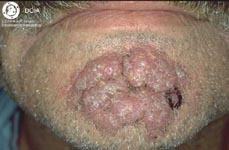
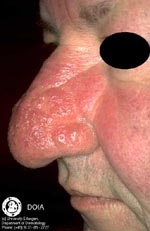
9. Фимы при розацеа:
| Наиболее распространенной формой своеобразных бугристых образований является ринофима, которой подвержены, главным образом, мужчины. Как правило, это осложнение встречается редко и обычно не развивается у лиц моложе 40 лет. Оно может сопутствовать III стадии розацеа, но отмечается довольно большое число пациентов, у которых присутствуют лишь незначительные формы розацеа на других участках лица. Ринофима характеризуется хроническим глубоким воспалением, которое постоянно ведет к увеличению соединительной ткани и гиперплазии сальных желез. |
|
|
|
|
Существует четыре клинических разновидности ринофимы.
Железистая форма характеризуется проявляющимся в разной степени ассиметричным увеличением носа в сочетании с неровной, бугристой поверхностью и расширенными фолликулярными отверстиями. Экскреция кожного сала возрастает. При местном надавливании выделяется белая вязкая субстанция.
Фиброзная форма характеризуется диффузной гиперплазией соединительной ткани и сальных желез.
Фиброангиоматозная форма характеризуется медно-красным или багрянисто-красным цветом носа различной интенсивности. Размер носа увеличен, на поверхности просматриваются крупные эктазированные вены.
Актиническая форма отмечается преимущественно на перенесшей фототравму коже людей, которые легко обгорают и редко приобретают загар. Данная форма характеризуется неравномерным увеличением носа с выступающими узловатыми скоплениями эластичной ткани.
|
|
|
|
К другим видам бугристых образований (phymas) относятся:
Гнатофима (gnathophyma): гипертрофия подбородка
|
|
Метофима (metophyma): гипертрофия лба
Отофима (otophyma): гипертрофия мочек ушей, по форме часто напоминает цветную капусту
Блефарофима (blepharophyma): гипертрофия век
|
[ top ]
Источник