Отек лица при мононуклеозе
Температура 40 градусов, озноб, ломота. Нос жутко заложен, но соплей нет. Ребенок стал хрюкать носом и храпеть. Називин не помогает. Веки припухшие. Воспаленное горло покрывают белые налеты. На шее лимфоузлы взбухли так, что голову не повернуть. Это инфекционный мононуклеоз???
Мононуклеозом болеют взрослые и дети. Кто виноват? Вирус Эпштейн-Барр передается со слюной от человека к человеку во время кашля, чихания и поцелуев. Вирус вызывает бурный рост лимфоидной ткани. Поэтому нос не дышит (аденоиды), на шее шишки (лимфоузлы), миндалины увеличены, селезенка выползает из-под ребер.
Важно!!! Если у Вас Температура, ломота, головная боль, ангина, сильно увеличены лимфоузлы, нос не дышит, отек лица — проверьтесь на мононуклеоз.
Какие анализы сдать на мононуклеоз
- Часто на 3-5 день болезни в крови появляются атипичные мононуклеары — сдать общий анализ крови из пальца.
- Всегда на 7-10 день болезни появляются антитела к вирусу — сдать кровь из вены на антитела к вирусу Эпштейн-Барр. Оцениваем результаты анализа на вирус Эпштейн-Барр по таблице.
Период инфекции VCA IgG VCA IgM ЕА ЕВNA He болел — — — — Активная + + +/- — Недавняя + +/- +/- +/- В прошлом + — +/- + - Часто повышен уровень ферментов печени — сдать кровь из вены на биохимию: АЛТ, АСТ, ГГТ, ЩФ, билирубин (прямой, непрямой).
- Часто увеличена печень, селезенка — сделать УЗИ брюшной полости.
Лекарство для борьбы с вирусом Эпштейн-Бара пока не изобрели
Антибиотики не действуют на вирус, зато уничтожают нормальную микрофлору кишечника. КИП, виферон, арбидол… не влияют на длительность и тяжесть мононуклеоза. Однако, в России они стали важным средством психотерапии — надо же что-то делать.
- Температуру сбиваем нурофеном или парацетамолом. Если сбивается плохо, добавьте но-шпу.
- Если температура держится больше 5-ти суток, принимаем антибиотик (например, Сумамед). Нельзя использовать ампициллины (аугментин, амоксиклав, флемоксин) — может появиться сыпь.
- Последний оплот борца с мононуклеозом — гормоны (преднизолон, дексаметазон). Как правило, температура падает после первого укола или приема таблеток.
Видео «У меня мононуклеоз» о том, как девушка лечила мононуклеоз гормонами.
- С лимфоузлами бороться не надо — сами сдуются в течение 3-х месяцев. Нельзя греть лимфоузлы, прикладывать компрессы.
- Горло полоскаем — растворы ромашки, шалфея, морской соли, ОКИ, хлоргексидин, тантум-верде, мирамистин и др.
- В нос подходят спреи с гормонами (например, назонекс). Сосудосуживающие капли (например, називин) не помогают. Гормоны останавливают рост лимфоидной ткани. Так что, через 5 дней начнете дышать носом. Самые дешевые гормональные капли для носа — глазные капли дексаметазон закапывать по 5 капель в каждую ноздрю 4-6 р/д — 5 дней. Дешево и сердито!!! (еще про гормональные капли для носа смотри здесь).
Страшилки про мононуклеоз
Вирус Эпштейн-Барра приводит к появлению рака — лимфомы Беркитта или назофарингеальной карциномы.
Для развития этих видов рака надо иметь генетическую склонность. К лимфоме Беркитта генетически предрасположены африканцы, а к назофарингеальной карциноме — лица китайского происхождения. Если вы не китаец и не африканец, появление у вас лимфомы Беркитта и/или назофаренгиальной карциномы после инфекционного мононуклеоза маловероятно.
Если ребенок болеет инфекционным мононуклеозом заразятся все члены семьи.
Невероятно, но 95% людей старше 35 лет имеют защитные антитела к вирусу Эпштейн Барра. Антитела появляются на 7 день болезни и сохраняются на всю жизнь. Очевидно, к 35 годам большинство жителей земли познали «болезнь поцелуев». Итак, риск заболеть мононуклеозом после 35 лет не так уж велик.
Вирус Эпштейн-Барра приводит к ослаблению иммунитета и развитию синдрома хронической усталости.
В 1992 году блистательная Шер оставила сцену. Вот, как объяснила свой уход певица: «В течение 3-х лет я постоянно чувствовала себя нездоровой. Я не могла работать. Бесконечные простуды, тяжелейшая пневмония, едва не стоившая мне жизни. Меня преследовала депрессия. В одной из клиник Германии врачи нашли причину моего тогдашнего состояния — это вирус Эпштейн-Барра. Из-за него у меня развился синдром хронической усталости».
Смотрите, что пишет об инфекционном мононуклеозе Заслуженный педиатр России В.К. Таточенко здесь. Очень познавательно.
Берегите себя, ваш Диагностер.
Спасибо, дорогие комментаторы. Много интересного. А главное — из жизни.
Источник
Содержание:
В 1885 году впервые среди острых лимфаденитов русским педиатром И. Ф. Филатовым было выделено инфекционное заболевание, описанное, как идиопатическое воспаление шейных желез. На протяжении длительного времени специалисты отказывались считать данную патологию отдельной нозологической формой, расценивая характерные для болезни изменения со стороны крови, как лейкемоидную реакцию. И только в 1964 году канадские ученые М.Э.Эпштейн и И.Барр открыли возбудителя инфекционного мононуклеоза, в честь которых он и был назван. Другие названия заболевания: моноцитарная ангина, железистая лихорадка, болезнь Пфейфера.
Инфекционный мононуклеоз – это острая антропонозная инфекция, вызываемая вирусом Эпштейна-Барра. Она характеризуется поражением лимфоидной ткани рото- и носоглотки, развитием лихорадочного состояния, лимфоаденопатией и гепатоспленомегалией, а также появлением в периферической крови атипичных мононуклеаров и гетерофильных антител.
Причины
Возбудителем инфекции является малоконтагиозный лимфотропный вирус Эпштейна-Барра (ВЭБ), относящийся к семейству герпетических вирусов. Он обладает оппортуническими и онкогенными свойствами, содержит 2 молекулы ДНК и способен так же, как и другие возбудители данной группы пожизненно персистировать в человеческом организме, выделяясь из ротоглотки во внешнюю среду на протяжении 18 месяцев после первичного инфицирования. У подавляющего большинства взрослых людей выявляются гетерофильные антитела к ВЭБ, что подтверждает хроническое инфицирование данным возбудителем.
Вирус проникает в организм вместе со слюной (именно поэтому в некоторых источниках инфекционный мононуклеоз называется «болезнью поцелуев»). Первичным местом самовоспроизведения вирусных частиц в организме хозяина является ротоглотка. После поражения лимфоидной ткани возбудитель внедряется в В-лимфоциты (главная функция этих кровяных клеток — выработка антител). Оказывая прямое и опосредованное влияние на иммунные реакции, примерно через сутки после внедрения антигены вируса обнаруживаются непосредственно в ядре инфицированной клетки. При острой форме заболевания специфические вирусные антигены обнаруживаются приблизительно в 20% В-лимфоцитов, циркулирующих в периферической крови. Обладая пролиферативным действием, вирус Эпштейна-Барра способствует активному размножению В-лимфоцитов, в свою очередь, стимулирующих интенсивный иммунный ответ со стороны CD8+ и CD3+ Т-лимфоцитов.
Пути передачи инфекции
Вирус Эпштейна-Барра – это повсеместно распространенный представитель семейства герпевирусов. Поэтому инфекционный мононуклеоз можно встретить практически во всех странах мира, как правило, виде спорадических случаев. Зачастую вспышки инфицирования регистрируются в осенне-весенний период. Болезнь может поражать пациентов любого возраста, однако чаще всего страдают от инфекционного мононуклеоза дети, девушки-подростки и юноши. Груднички болеют достаточно редко. После перенесенной болезни практически у всех групп пациентов вырабатывается стойкий иммунитет. Клиническая картина заболевания зависит от возраста, пола и от состояния иммунной системы.
Источниками инфекции являются вирусоносители, а также больные с типичными (манифестными) и стертыми (бессимптомными) формами заболевания. Вирус передается воздушно-капельным путем или посредством инфицированной слюны. В редких случаях возможно вертикальное заражение (от матери к плоду), инфицирование во время трансфузии и при половых контактах. Также существует предположение, что ВЭБ может передаваться через предметы домашнего обихода и алиментарным (водно-пищевым) путем.
Симптомы острого инфекционного мононуклеоза
В среднем длительность инкубационного периода составляет 7-10 дней (по сведениям различных авторов, от 5 до 50 дней).
В продромальном периоде пациенты жалуются на слабость, тошноту, быструю утомляемость, боли в горле. Постепенно негативные симптомы усиливаются, поднимается температура тела, появляются признаки ангины, затрудняется носовое дыхание, припухают шейные лимфатические узлы. Как правило, к концу первой недели острого периода болезни отмечается увеличение печени, селезенки и лимфоузлов на задней поверхности шеи, а также возникновение в периферической крови атипичных мононуклеаров.
У 3-15% больных инфекционным мононуклеозом наблюдается пастозность (припухлость) век, отек шейной клетчатки и кожные высыпания (пятнисто-папулезная сыпь).
Одним из наиболее характерных симптомов заболевания является поражение ротоглотки. Развитие воспалительного процесса сопровождается увеличением и отечностью небных и носоглоточной миндалин. Как следствие, затрудняется носовое дыхание, отмечается изменение тембра (сдавленность) голоса, больной дышит полуоткрытым ртом, издавая характерные «храпящие» звуки. Следует отметить, что при инфекционном мононуклеозе, не взирая на выраженную заложенность носа, в остром периоде заболевания не наблюдаются признаков ринореи (постоянных выделений носовой слизи). Такое состояние объясняется тем, что при развитии заболевания происходит поражение слизистой оболочки нижней носовой раковины (задний ринит). Вместе с тем для патологического состояния характерна отечность и гиперемия задней стенки глотки и наличие густой слизи.
У большинства инфицированных детей (порядка 85%) небные и носоглоточные миндалины покрываются налетами. В первые дни заболевания они сплошные, а затем приобретают вид полосок или островков. Возникновение налетов сопровождается ухудшением общего состояния и повышением температуры тела до 39-40°С.
Увеличение печени и селезенки (гепатоспленомегалия) – еще один характерный симптом, наблюдающийся в 97-98% случаев инфекционного мононуклеоза. Размеры печени начинают изменяться с самых первых дней заболевания, достигая максимальных показателей на 4-10 сутки. Также возможно развитие умеренной желтушности кожи и пожелтение склер. Как правило, желтуха развивается в разгар заболевания и постепенно исчезает вместе с другими клиническими проявлениями. К концу первого, началу второго месяца размеры печени полностью нормализуются, реже орган остается увеличенным на протяжении трех месяцев.
Селезенка, так же, как и печень, достигает своих максимальных размеров на 4-10 день болезни. К концу третьей недели у половины пациентов она уже не пальпируется.
Сыпь, появляющаяся в разгар заболевания, может быть уртикарной, геморрагической, кореподобной и скарлатинозной. Иногда на границе твердого и мягкого неба появляются петихиальные экзантемы (точечные кровоизлияния). Фото сыпи при инфекционном мононуклеозе вы видите справа.
Со стороны сердечно-сосудистой системы не наблюдается серьезных изменений. Возможно возникновение систолического шума, приглушенность сердечных тонов и тахикардия. По мере стихания воспалительного процесса негативные симптомы, как правило, исчезают.
Чаще всего все признаки заболевания проходят через 2-4 недели (иногда через 1,5 недели). В то же время нормализация размеров увеличенных органов может задержаться на 1,5-2 месяца. Также на протяжении длительного времени возможно обнаружение в общем анализе крови атипичных мононуклеаров.
В детском возрасте хронического или рецидивирующего мононуклеоза не бывает. Прогноз благоприятный.
Симптомы хронического мононуклеоза
Данная форма заболевания характерна только для взрослых пациентов с ослабленным иммунитетом. Причиной тому могут некоторые заболевания, длительный прием определенных медикаментозных препаратов, сильные или постоянные стрессы.
Клинические проявления хронического мононуклеоза могут быть достаточно разнообразными. У некоторых больных отмечается увеличение селезенки (менее выраженное, чем в период острой фазы болезни), увеличение лимфатических узлов, гепатит (воспаление печени). Температура тела, как правило, нормальная, или субфебрильная.
Пациенты жалуются на повышенную утомляемость, слабость, сонливость, или же нарушения сна (инсонмию), мышечные и головные боли. Изредка наблюдается болезненность в животе, эпизодическая тошнота и рвота. Зачастую вирус Эпштейна-Барра активизируется у лиц, инфицированных 1-2 типом герпевируса. В таких ситуациях заболевание протекает с периодическими болезненными высыпаниями на губах и наружных гениталиях. В некоторых случаях сыпь может распространяться на другие участки тела. Существует предположение, что возбудитель инфекционного мононуклеоза является одной из причин развития синдрома хронической усталости.
Осложнения
- Отек слизистой оболочки глотки и миндалин, приводящий к закупорке верхних дыхательных путей;
- Разрыв селезенки;
- Менингит с преобладанием в ликворе одноядерных клеток;
- Параличи;
- Поперечный миелит;
- Острый вялый паралич с белково-клеточной диссоциацией в ликворе (синдром Гийена-Баре);
- Психосенсорные расстройства;
- Интерстициальная пневмония;
- Гепатит;
- Миокардит;
- Гемолитическая и апластическая анемия;
- Тромбоцитопеническая пурпура.
Диагностика инфекционного мононуклеоза у взрослых
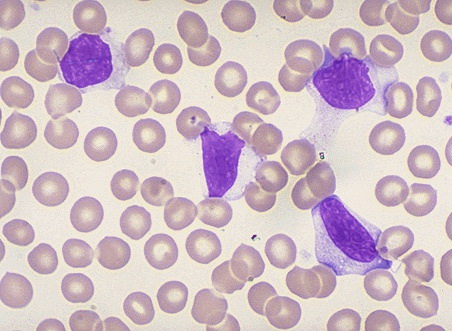
При постановке диагноза главную роль играют лабораторные исследования крови. В общеклиническом анализе выявляют умеренный лейкоцитоз, в лейкоцитарной формуле – широкоплазменные лимфоциты (атипичные мононуклеары). Чаще всего их обнаруживают в разгар заболевания. У детей данные клетки могут присутствовать в крови на протяжении 2-3 недель. Количество атипичных мононуклеаров, в зависимости от тяжести воспалительного процесса, колеблется от 5 до 50% (и более).
В ходе проведения серологической диагностики в сыворотке крови обнаруживаются гетерофильные антитела, относящиеся к иммуноглобулинам класса М.
С какими заболеваниями можно спутать?
Инфекционный мононуклеоз следует дифференцировать с:
- ОРВИ аденовирусной этиологии с выраженным мононуклеарным синдромом;
- дифтерией ротоглотки;
- вирусным гепатитом (желтушной формой);
- острым лейкозом.
Следует отметить, что наибольшие трудности возникают при дифференциальной диагностике инфекционного мононуклеоза и острой респираторно-вирусной инфекции аденовирусной этиологии, характеризующейся наличием выраженного мононуклеарного синдрома. В данной ситуации к отличительным признакам относят конъюнктивит, насморк, кашель и хрипы в легких, которые не характерны для железистой лихорадки. Печень и селезенка при ОРВИ также увеличивается достаточно редко, а атипичные мононуклеары могут определяться в незначительных количествах (до 5-10%) однократно.
В данной ситуации окончательная постановка диагноза осуществляется только после проведения серологических реакций.
Примечание: клиническая картина инфекционного мононуклеоза, развивающегося у детей первого года жизни, характеризуется некоторыми особенностями. На ранней стадии патологического процесса нередко наблюдается кашель и насморк, пастозность век, одутловатость лица, хрипящее дыхание, полиадения (воспаление лимфатических желез). Для первых трех дней характерно возникновение ангины с налетом на миндалинах, кожных высыпаний и повышение в лейкоцитарной формуле сегментоядерных и палочкоядерных нейтрофилов. При постановке серологических реакций положительные результаты бывают гораздо реже и в более низких титрах.
Лечение инфекционного мононуклеоза
Лечение пациентов с легкими и среднетяжелыми формами заболевания может проводиться на дому (больной должен быть изолирован). В более тяжелых случаях требуется госпитализация в стационар. При назначении постельного режима учитывается степень выраженности интоксикации. В том случае, если инфекционный мононуклеоз протекает на фоне воспаления печени, рекомендуется лечебная диета (стол №5).
На сегодняшний день специфического лечения заболевания не существует. Пациентам проводится симптоматическая терапия, назначается десенсибилизирующее, дезинтоксикационное и общеукрепляющее лечение. При отсутствии бактериальных осложнений прием антибиотиков противопоказан. В обязательном порядке следует выполнять полоскание ротоглотки антисептическими растворами. При гипертоксическом течении и при наличии признаков асфиксии, возникшей вследствие выраженного увеличения миндалин и отека ротоглотки, показан короткий курс лечения глюкокортикоидами.
При лечении затяжных и хронических форм инфекционного мононуклеоза используются иммунокорректоры (препараты, восстанавливающие функцию иммунной системы).
Специфической профилактики заболевания на сегодняшний день не разработано.
Источник
Итак, мы начали разговор о мононуклеозе (https://www.stranamam.ru/article/3985117/) и многие родители хотят знать о нем больше, как же проявляется и насколько опасен мононуклеоз, чем его лечить и что делать с ребенком после перенесенной инфекции? Продолжим беседу.
Итак, проявления мононуклеоза в типичной форме
Типичная форма мононуклеоза может проявляться достаточно широкими клиническими проявлениями, кроме того, могут быть различной выраженности симптомы, каждый по отдельности или все в комплексе. Поэтому, необходимо обращать внимание на все тревожные симптомы с самого начала болезни. Обычно болезнь начинается постепенно, ребенок начинает жаловаться на недомогания, он слабый, вялый, отказывается кушать. Появляется отечность в носу и сильная его заложенность, что дает во вне проявления храпа, причем достаточно выраженной степени. Малыши могут храпеть так, что будят всю семью по ночам.
Кроме того, можно отметить отечность верхней части лица, особенно в области глаз. Затем начинает повышаться температура тела и проявляются признаки ангины с появлением выраженных и обильных налетов на миндалинах. Их, естественно, принимают за банальные ангины и лечат как ангины, соответственно достаточно безуспешно. Однако, мононуклеоз может начаться и остро – температура повышается до 38-38.5, редко выше, проявляются головные боли и плохое самочувствие, резко увеличиваются лимфатические узлы и формируется острый тонзиллит (ангина). Продолжительность этого начального периода среднем от четырех до семи дней.
А что дальше?
Эта неделя болезни, увы, только самое начало неприятностей, и к концу недели начнут разворачиваться основные проявления симптомокомплекса заболевания. Определяющими клиническими проявлениями типичного мононуклеоза являются:
— длительно сохраняющаяся высокая температура, которая длится две и даже более недель подряд. Эта лихорадка не имеет никаких закономерностей в возникновении – цифры могут быть разными, прыгать и плохо сбиваться.
— характерно увеличение разных групп лимфоузлов, но преимущественно они увеличиваются в области шеи и близлежащих районов.
— поражается нос и ротоглотка, при этом формируется сильная отечность и заложенность носа, появляется храпящее дыхание, особенно по ночам и проявления острого тонзиллита с налетами на миндалинах.
Теперь о каждом из симптомов поподробнее. Начнем с самого яркого и более всего пугающего родителей симптома – увеличения лимфоузлов. Оно наблюдается практически у всех больных мононуклеозом детей. Обычно поражаются область подчелюстных и задне-шейных лимфоузлов, реже в процесс вовлекаются подмышечные, локтевые или паховые лимфоузлы. В самом разгаре болезни лимфоузлы могут достигать достаточно больших размеров в среднем от одного до трех сантиметров в диаметре. При прощупывании их они будет слегка болезненными, на ощупь они плотные, подвижные по отношению к коже и подлежащим тканям, кожные покровы над ними не покрасневшие и не горячие. У части детей воспаление лимфоузлов в области брюшной полости дает картину острого мезаденита с болями в животе и лихорадкой.
Изменения в области ротоглотки также достаточно яркие и характерные, в горле может быть яркая разлитая по всей задней стенке краснота, она не сильно выражена, но задняя стенка глотки выглядит слегка отечной, зернистой и на ней резко увеличены лимфатические фолликулы, на ней еще и густая слизь стекает вниз в горло. Миндалины в глотке резко гипертрофированы, на них появляются различного рода наложения в виде островков, полосок, иногда сплошняком покрывающие миндалины. Налет обычно желтого или белого цвета, иногда может приобретать грязно-желтый оттенок, он рыхлый и его можно легко снять ватной палочкой, но он упорно возникает снова и держится до двух недель.
Для мононуклеоза очень характерно резкое несоответствие между степенью красноты в горле, поражении миндалин и увеличением размеров лимфоузлов. Они обычно резко увеличены, а горло не сильно то и болит.
Большинство детей уже на второй неделе болезни могут давать симптомы увеличения печени и селезенки, причем, увеличение селезенки обычно бывает недолгим, а вот печень длительно находится в увеличенном состоянии. К третьей неделе болезни селезенка приходит к норме, а печень может быть большой до пары месяцев. Если врач прощупает печень, ее край будет плотным и эластичным по консистенции, и прощупывание может быть слегка болезненным. Примерно в одном случае из десяти могут быть проявления желтухи – темнеет моча, снижается аппетит, появляется тошнота и желтизна на склерах и на коже. Все зависимости от того, есть желтуха или ее нет, выявляется изменение активности печеночных ферментов и показателя тимоловой пробы. Кроме того, при проявлении желтухи в крови будет повышаться уровень билирубина за счет его связанной части.
На второй или третьей неделе болезни у определенной части больных детей может возникать особая сыпь на коже – она пятнистого и бугоркового характера, хотя могут быть элементы от папулок, мелких и покрупнее, до достаточно больших, розеолезных и даже с кровоизлияниями. У сыпи нет типичных локализаций, она не грубого характера, не имеет зуда, быстро проходит, не оставляя на ее месте пигментации или шелушения.
Изменения в крови
Наиболее существенно проявляются изменения со стороны анализа периферической крови, причем это один из ведущих клинических симптомов болезни. При данной патологии будет выявляться:
— увеличение количества лейкоцитов, обычно выше 9-12 , а иногда и более.
— происходит повышение количества лимфоцитов, моноцитов и появляются в крови атипичные мононуклеары, их общее количество достигает 80%, а увеличение количества атипичных клеток, которые представляют собой измененные в-лимфоциты, заполненные вирусами, могут достигать 10-12%, а то и более.
Такие значительные нарушения в количестве иммунных клеток в острый период мононуклеоза приводят к формированию достаточно стойкого иммунодефицита. Это будет проявляться клинически у резком повышении количества острых респираторных инфекций, ангинами, формированием астении и вегетативных нарушений. Кроме того, возникают и длительно сохраняются проблемы с печенью и пищеварением.
Можно разделить мононуклеоз на легкие проявления, проявления средней тяжести и тяжелую форму, зачастую требующую активных реанимационных условий. Критерии тяжести состояния – это проявления синдрома общей интоксикации, увеличение лимфатических узлов, поражение глотки с ангиной и изменения печени. Все это с сдвигами в крови.
Как ставится диагноз.
подозрения на мононуклеоз возникают при проявлении типичных для него синдромов – гепатолиенального (это и есть увеличение печени и селезенки), длительная трудно управляемая лихорадка и конечно, изменения в крови по общему анализу. Однако, подтвердить можно мононуклеоз нахождением в крови вируса методом пцр и обнаружение к нему титра нарастающих антител.
Как мононуклеоз лечится.
Нет ни одного доказано эффективного средства именно от мононуклеоза, равно как и нет на сегодня от него вакцины. Поэтому, лечение необходимо проводить посимптомно. Так как это вирусная инфекция, а они вообще плохо лечатся, необходимо проведение в основном противовирусного лечения, но широко известные противовирусные по типу ацикловира не работают. Сегодня есть небольшие наработки в использовании интерферонов, но ни тоже не стопроцентно эффективны. В этом направлении работа только ведется.
Сегодня назначаются в основном симптоматические препараты для облегчения носового дыхания, жаропонижающие в виде препаратов парацетамола или ибупрофена, а также помогают противоаллергические средства по типу супрастина, тавегила. Назначаются витаминные препараты, а если есть нарушения печени – лечение идет как при гепатите с диетой, препаратами.
Антибиотики при мононуклеозе не показаны, они не помогают при борьбе с вирусами и напрягают больную печень, но если присовединяются бактериальные осложнения, они могут быть назначены по показаниям и под контролем врача. Обычно выбирают пенициллины, но вот ампициллин при мононуклеозе нельзя, так как при ее приеме у большей части детей развиваются токсико-аллергические реакции. При тяжелом состоянии назначаются короткие курсы глюкокортикоидов, особенно при угрозе асфиксии, выраженной отечности и неврологических осложнениях. Если же возникают проблемы с селезенкой, может потребоваться даже операция по ее удалению.
При не осложненном мононуклеозе прогнозы обычно благоприятные и дети полностью выздоравливают, хотя полностью ребенок выздоровеет лишь через 3-4 месяца. Наблюдают детей полгода с момента выздоровления, так как возникают иммунодефициты и могут быть частые болезни. Обычно рекомендуют на полгода снять ребенка с сада. Чтобы не давать болеть из-за сниженного иммунитета. Могут назначать иммуномодуляторы.
Источник
