Отек легкого при сахарном диабете
МОЖНО ЛИ ВЫЛЕЧИТЬ ОТЕК ЛЕГКИХ
Как лечить отек легкого
Выделяют несколько разновидностей отека легких в зависимости от степени тяжести, формы заболевания. Наиболее известными являются токсический, аллергический, кардиогенный, затяжной и другие. Только после изучения симптомов можно начинать процесс лечения.
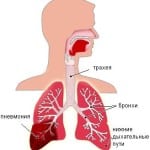
Отек легкого представляет собой патологию в организме, при которой происходит пропотевание жидкости в легочную ткань и авеолы из кровеносных сосудов. Как правило, при заболевании нарушается газообмен в пораженном органе, и начинаются существенные изменения. Отек легкого может быть самостоятельным заболеванием и последствием другой болезни (например, инфаркт миокарда, митральный стеноз, гипертензия и другие).
Наиболее частыми причинами появления отека легких являются почечная недостаточность, травмы головного мозга, кровоизлияния, передозировка некоторых препаратов (аспирин, метадон, героин), некоторые инфекции вирусного происхождения, эклампсия беременных и другие.
Чтобы начать правильное лечение, необходимо исследовать организм, так как заболевание имеет ярко выраженные симптомы. Прежде всего, появляется одышка в состоянии покоя, которая постепенно усиливается при физических нагрузках. Также отек легкого сопровождается давящим ощущением в области груди и нехваткой воздуха. По этой причине зачастую появляется головокружение и слабость в конечностях, поэтому необходимо обеспечить пациенту покой.
Определить отек легкого можно и по внешнему виду больного человека. Кожные покровы становятся более бледными, чем обычно, на поверхность выступает влага. На начальной стадии появляются сухие хрипы, что является признаком накопления жидкости в пораженном органе.
Следующая стадия заболевания сопровождается резким учащением приступа одышки, которая резко перерастает в удушье. Также яркими признаками альвеолярного отека могут быть посинение языка, потемнение кожных покровов. Нервная система больного сильно возбуждена, его охватывает чувство страха перед вероятностью летального исхода и т.д.
Конечно же, ни в коем случае нельзя самостоятельно лечить отек легких у детей, так как это чревато негативными последствиями. До приезда врачей необходимо обеспечить больному удобное положение, оградить его от тяжелых физических нагрузок. По возможности нужно обеспечить пациенту поступление кислорода (через маску или специальный носовой катетер). После этого следует ввести специальный раствор внутривенно. Для этого необходимо смешать глюкозу (250 мл), витамин с (10 мл), строфантин (1 мл), инсулин (14 единиц), димедрол (4 мл), фуросемид (40 мл) и обеспечить медленное попадание лекарства в организм больного человека.
Следует отметить, что заболевание может встречаться не только у людей. Отек легких у собаки является достаточно распространенной патологией, которая требует обязательного лечения. Как правило, предварительно необходимо определить стадию заболевания, так как тяжелая стадия требует одного комплекса, начальная – другого. Общими рекомендациями являются прием оральных или внутривенных препаратов, которые улучшают отток жидкости из пораженного органа (мочегонные средства). При сепсисе целесообразно пройти курс приема антибиотиков, которые способствуют восстановлению функции легких и устранению причины заболевания. При тяжелой и ярко выраженной гипоксии специалисты используют искусственную вентиляцию, за счет чего нормализуется дыхательный процесс человека.
Чтобы предотвратить отек легких, необходимо вести здоровый образ жизни, который является хорошей профилактикой многих заболеваний. Также целесообразно избегать передозировок лекарственных препаратов, тяжелых физических нагрузок и т.д.
Как лечить отек легких
Наши легкие являются органом, который обеспечивает поступление кислорода в организм и выведение из него углекислого газа (так называемое внешнее дыхание). Это возможно только при определенном строении и нормальной работе легких. В здоровом состоянии они имеют поры в которые заходит воздух при вдохе. Иногда эти самые поры заполнены жидкостью, которая не позволяет воздуху их заполнить достаточным количеством кислорода. Клетки полноценно не функционируют.
Симптомы и последствия отека легких
При отеке легких у человека затруднено дыхание, то одышка не просто при быстрой ходьбе или физических нагрузках, а постоянно, при любых движениях и даже в состоянии покоя. Если у Вас дома имеется стетоскоп, то прослушав легкие, услышите бульканье и хрипы. Чем больше у Вас выражена отдышка, тем больше усложненная форма отека. Плюс к этому недостаток кислорода вызывает головокружение и общую слабость. В редких случаях наступает удушье.
Причины болезни отека легких
Здесь можно выделить два фактора:
- Отек легких из-за проблем с сердечнососудистой системой. Врожденные или приобретенные болезни могут привести к плохой циркуляции и повышению давления крови в сосудах. Кровь застаивается в легких, часть плазмы переходит через стенки сосудов в полость легких.
- Заболеваниями внутренних органов. Проблемы с почками (не происходит фильтрация, кровь имеет много жидкости и она накапливается в легких), травма мозга (повреждение той части мозга, которая отвечает за работу желез внутренней секреции, контролирующих водно- солевой баланс)
- Передозировка наркотическими средствами(героин, кокаин) и индивидуальная аллергия на некоторые медицинские препараты(вплоть до аспирина!)
- Тромб в легочной вене или артерии (он затрудняет кровообращения и застой крови в легких)
Как лечить отек легких
Лечение отека легких проводится исключительно амбулаторно. В начальной стадии заболевания назначают мочегонные средства для выведения лишней жидкости плюс сердечные препараты(если заболевание вызвано проблемами с сердцем).
Если отек прогрессирует, то мочегонные вводят внутривенно. В других случаях устраняют проблему, которая приводит к отеку. При ухудшении состояния больного назначают искусственную вентиляцию легких. Если спазм легких возникает внезапно, то делают трахеотомию.
Синдромы заболеваний лёгких осень)
Source: heal-cardio.ru
Источник
— состояние, при котором в результате застоя в малом круге кровообращения или токсического поражения сосудов легких серозно-гоморрагическая жидкость выпотевает в легочные альвеолы. Богатый белком транссудат при соприкосновении с воздухом дает энергичное вспенивание, в ре-иультате чего объем его резко возрастает, значительно сокращается дыхательная поверхность легких и возникает угроза асфиксии. Количество пены может достигать 2—3 л; она выделяется через верхние дыхательные пути в виде кровянистой пенистой мокроты. При пневмонии и отравлении фосгеном решающую роль играет повышение проницаемости легочных капилляров. Пониженное содержание белков плазмы может быть важной причиной возникновения отека легких при нефрите.
Отек легких чаще всего наблюдается при тех же заболеваниях, что и сердечная астма (инфаркт миокарда, гипертоническая болезнь, атеросклеротический кардиосклероз, пороки сердца) и является в этих случаях наиболее тяжелой формой (стадией) сердечной астмы.
Клиника. Отек легких развивается внезапно, часто ночью, во время сна, причем больной пробуждается в состоянии удушья, или днем, при физическом усилии или волнении. Во многих случаях наблюдаются предвестники приступа в виде частого покашливания, нарастания влажных хрипов в легких. С началом приступа больной принимает вертикальное положение: лицо выражает растерянность, страх, бледно-серого оттенка или серо-цианотично (при гипертоническом кризе и остром нарушении мозгового кровообращения оно может быть резко гиперемированньш, а при пороке сердца имеет характерный «митральный» вид). Больной ощущает мучительное удушье, стеснение или давящую боль в груди. Дыхание резко учащено, на расстоянии слышны клокочущие хрипы, кашель становится все более частым, сопровождается выделением большого количества светлой или розовой пенистой мокроты; в самых тяжелых случаях пена течет изо рта и носа. Одинаково затруднены вдох и выдох. Нарастает цианоз, набухают шейные вены, кожа покрывается холодным липким потом.
При выслушивании легких в начале приступа определяются только небольшое количество мелкопузырчатых хрипов и единичные крупнопузырчатые хрипы. В разгар приступа выслушиваются обильные разнокалиберные влажные хрипы над различными участками легких, дыхание над этими участками ослабленно или не проводится совсем, перкуторный звук укорочен. Участки укороченного перкуторного звука могут чередоваться с участками коробочного звука (ателектаз одних сегментов легких и острая эмфизема — других). Рентгенологическое исследование, проведенное во время приступа, выявляет расширенные корни легких, крупные очаговые тени с размытыми контурами на фоне пониженной прозрачности легочных полей.
Пульс обычно резко учащен, нередко до 140—160 в минуту, в начале приступа удовлетворительного наполнения, ритмичный. В более редких случаях наблюдается резкая брадикардия. Осмотр, ощупывание, выстукивание и выслушивание сердца выявляют симптомы, зависящие не столько от самого приступа, сколько от заболевания, на фоне которого развился отек легких; как правило, границы относительной тупости сердца расширены влево, тоны сердца глухие, часто вообще не выслушиваются из-за шумного дыхания и обильных хрипов. Артериальное давление зависит от исходного уровнях который может быть и нормальным, и повышеинымг и пониженным.
При длительном течении отека легких артериальное давление обычно падает наполнение пульса слабеет, его трудно прощупать. Дыхание становится поверхностным, менее частым, больной принимает горизонтальное положение, у него нет сил откашлять мокроту, наступает смерть от асфиксии. Иногда приступ, заканчивающийся смертью больного, продолжается всего несколько минут (молниеносная форма), в других случаях короткий и нетяжелый приступ самопроизвольно проходит, не оставляя длительного ухудшения в состоянии больного. Но чаще всего.,приступ длится несколько часов, что позволяет провести необходимые лечебные мероприятия. Очень важно не забывать о возможности волнообразного течения отека легких, когда у больного, выведенного из приступа и оставленного без должного наблюдения, развивается повторный тяжелый приступ, заканчивающийся нередко смертью больного.
Значительно реже встречается токсический отек легких, который может быть следствием отравления боевыми отравляющими веществами, ядохимикатами, барбитуратами, алкоголем, а также профессиональных отравлений парами бензина, окислами азота, карбонилами металлов (соединение окиси углерода с железом, никелем и др.), мышьяком либо результатом уремии, печеночной или диабетической комы, ожога. Клиническая картина приступа в этих случаях складывается из признаков основного заболевания или патологического процесса (поражение верхних дыхательных путей, коматозное состояние, ожоговая болезнь и т. д.) и симптомов самого отека легких.
Следует иметь в виду, что токсический отек легких чаще, чем кардиальный,
протекает без типичных клинических проявлений. Так, при уремии токсический
отек легких нередко характеризуется несоответствием скудных данных физиче
ского исследования (нет клокочущего дыхания, резкого цианоза, обильных влаж
ных хрипов в легких) и выраженных типичных признаков отека при рентгено-
гическом исследовании. Бедность клинической симптоматики (отмечаются лишь
сухой кашель, боль в груди, тахикардия) на фоне тяжелого общего состояния
больного типична также для токсической пневмонии и отека легких при отрав
лениях карбонилами металлов: рентгенологическое исследование и в этих слу
чаях дает характерную картину крупноочаговых сливных с размытыми очерта
ниями теней при диффузном помутнении легочных полей. В то же время, напри
мер при отравлении окислами азота, может быть развернутая клиническая
картина приступа с удушьем, цианозом, шумным дыханием, лимонно-желтой,
а иногда розовой пенистой мокротой, сменой участков притупления и коробоч
ного звука при перкуссии, обильными разнокалиберными влажными хрипами
при выслушивании легких, тахикардией, снижением артериального давления,
приглушенными тонами сердца.
Лечение отека легких должно быть направлено на уменьшение застоя в малом круге кровообращения и перевозбуждения дыхательного центра, на борьбу с пенообразованием, восстановление проходимости дыхательных путей и ликвидацию кислородного голодания, на дегидратацию (обезвоживание), понижение проницаемости легочных капилляров, нормализацию артериального давления. Необходимо применять быстро и сильно действующие средства. Кровопускание является прямым способом разгрузки малого круга кровообращения. Извлечение 300 мл крови приводит к быстрому уменьшению застоя в легких. При низком артериальном давлении, малокровии, плохо выраженных венах, затрудняющих кровоизвлечение, более целесообразно наложение манжет или жгутов на конечности (со сдавлением только вен, пульс должен пальпироваться)1. При сочетании отека легких и коллапса, часто осложняющего инфаркт миокарда, эти методы непригодны. В условиях стационара и специализированной скорой помощи для снижения высокого давления в легочных капиллярах широко используют ганглиоблокирующие средства: при внутривенном введении 0,5—1,5 мЛ 5% раствора пентамина или 2% раствора бензогексония расширяются сосуды большого круга, кровь депонируется в них, приток ее к сердцу уменьшается. Новые ганглиоблокаторы — арфонад и гигроний, обладающие мощным действием и пригодные для непрерывного капельного внутривенного введения, весьма эффективны в борьбе с отеком легких, протекающим на фоне достаточно высокого артериального давления. Для усиления сократительной способности миокарда при отсутствии брадикардии больному вводят 0,5 мл 0;05% раствора строфантина или 1 мл 0,06% раствора коргликона (вводить медленно; можно через ту же иглу, с помощью которой проведено кровопускание). В одном шприце со строфантином и 10 мл 40% раствора глюкозы целесообразно, если нет снижения артериального давления, ввести 10 мл 2,4% раствора эуфиллина, снижающего давление в легочной артерии, стимулирующего сердечную мышцу и обладающего мочегонным действием.
Для понижения возбудимости дыхательного центра вводят 1 мл 1% раствора морфина или 2% раствора омнопона, обладающих, кроме того, общим успокаивающим действием. Чтобы предотвратить вызываемую морфином рвоту, одновременно с ним вводят внутримышечно или под кожу 1 мл раствора димедрола, пипольфена, супрастина или атропина (последний предпочтительнее только при брадикардии и при отравлении фосфорорганическими ядами, но противопоказан при выраженной тахикардии). Морфин не следует вводить при низком артериальном давлении, при угнетении дыхательного центра, о чем свидетельствуют более поверхностное и менее частое дыхание, нарушение его ритма, низкое положение больного в постели.
Для борьбы с пенообразованием используют «пеногасители», простейшие из которых — пары спирта: 95% спирт наливают вместо воды в увлажнитель, пропускают через него кислород из баллона с начальной скоростью 2—3 л, а спустя несколько минут со скоростью 6—7 л в минуту; больной дышит парами спирта с кислородом, поступающими через носовой катетер. Иногда смоченную спиртом вату вкладывают в маску. Уже через 10—15 мин после начала вдыхания больным паров алкоголя может наблюдаться исчезновение клокочущего дыхания; в других случаях эффект наступает только после 2—3-часовой ингаляции. Значительно более активным пеногасителем является антифомсилан: 10% спиртовой раствор его заливают в увлажнитель дыхательного аппарата или вводят с помощью специального распылителя. Эффект при этом наступает уже на 1—3-й минуте вдыхания: исчезают клокочущие хрипы, облегчается дыхание. Следует иметь в виду и наименее эффективный, но самый простой способ: распыление спирта перед ртом больного с помощью любого карманного ингалятора или обычного пульверизатора.
Для дегидратации используют внутривенное введение мочегонных средств: лазикса (фуросемид — 20—60 мг с 10 мл физиологического раствора), урегита (этакриновая кислота по 25—50—100 мг) и мочевины (1 г на 1 кг веса больного в 200 мл 10% раствора глюкозы капельно). Иногда вводят в вену новурит. Для уменьшения повышенной проницаемости легочных капилляров вводят в вену 10 мл 10% раствора хлорида кальция, 1—2 мл 2,5% раствора пипольфена, в условиях стационара — гидрокортизон, преднизолон. Поскольку верхние дыхательные пути при отеке легких часто заполнены слизью, пенистыми выделениями, необходимо отсосать их через катетер, соединенный с отсосом. Специализированная помощь включает при необходимости и такие меры, как интубация или трахеотомия, искусственное аппаратное дыхание, которые применяют в самых тяжелых случаях. Сочетание отека легких и кардиогенного шока при инфаркте миокарда требует применения комплексной терапии, включающей средства, повышающие артериальное давление, и анальгетики.
Все лечебные мероприятия проводят на фоне максимального покоя больного. Он нетранспортабелен, так как даже перекладывание его на носилки может 1!ызвать усиление или возобновление приступа. Врача следует вызывать «на себя». При отсутствии специализированной машины скорой помощи, в которой может быть проведен весь объем терапевтических мероприятий, перевозить больного в стационар лучше не ранее чем через 10—12 ч после окончания приступа. При этом надо помнить о волнообразном течении его и не оставлять больного без наблюдения, так как он находится обычно в состоянии медикаментозного сна или оглушения (наркотики, пипольфен и т. п.).
Лечение токсического отека легких включает специфические меры, направленные против действия причинного фактора, вызвавшего приступ (так, при отравлении газообразными веществами больного прежде всего выносят ня опасной зоны), и терапию самого отека легких, которая основана на тех же принципах, что и терапия кардиального отека легких.
Source: medicalfirst.ru
Источник
Сахарный диабет возникает на фоне сбоя в метаболических процессах, при котором у больного постоянно завышен показатель сахара в крови. Выделяют 2 ведущие формы болезни. В первом случае поджелудочная железа не вырабатывает инсулин, во втором – гормон продуцируется, но его не воспринимают клетки организма.
Особенность диабета в том, что люди умирают не от самого заболевания, а от осложнений, которые вызывает хроническая гипергликемия. Развития последствий взаимосвязано с микроангиопатическим процессом и гликозированием тканевых белков. В результате такого нарушения иммунная система не выполняет свои защитные функции.
Также при диабете происходят изменения в капиллярах, эритроцитах и кислородном обмене. Это делает организм восприимчивым к инфекциям. При этом может поражаться любой орган или система, включая легкие.
Пневмония при сахарном диабете возникает, когда инфицируется дыхательная система. Зачастую передача возбудителя осуществляется воздушно-капельным способом.
Причины и факторы риска
Нередко воспаление легких развивается на фоне сезонной простуды либо гриппа. Но существуют и другие причины возникновения пневмонии у диабетиков:
- хроническая гипергликемия;
- ослабленный иммунитет;
- легочная микроангиопатия, при которой в сосудах дыхательных органов происходят патологические изменения;
- всевозможные сопутствующие болезни.
 Так как повышенный сахар создает благоприятную среду в организме больного для проникновения инфекции диабетикам необходимо знать, какие патогенные микроорганизмы могут провоцировать легочное воспаление.
Так как повышенный сахар создает благоприятную среду в организме больного для проникновения инфекции диабетикам необходимо знать, какие патогенные микроорганизмы могут провоцировать легочное воспаление.
Наиболее распространенный возбудитель пневмонии нозокомиального и негоспитального характера – золотистый стафилококк. А бактериальное воспаление легких у диабетиков вызывает не только стафилококковая инфекция, но и Klebsiella pneumoniae.
Зачастую при хронической гипергликемии вначале развивается атипичная пневмония, вызванная вирусами. После к ней присоединяется бактериальная инфекция.
Особенность протекания воспалительного процесса в легких при диабете – гипотония и изменение психического состояния, в то время, когда у обычных пациентов симптомы болезни сходны с признаками простой респираторной инфекции. Причем у диабетиков клиническая картина более выражена.
Также при недуге, как гипергликемия при сахарном диабете, чаще случается отек легких. Это происходит из-за того, что капилляры становятся более проницательными, искажается функция макрофагов и нейтрофилов, а также ослабляется иммунная система.
Примечательно, что пневмония, вызванная грибками (Coccidioides, Cryptococcus), стафилококком и клебсиеллой у людей, с нарушенной продукцией инсулина, протекает гораздо тяжелее, нежели у пациентов не имеющих проблем с обменными процессами. Также существенно увеличивается вероятность возникновения туберкулеза.
Еще метаболические сбои оказывают неблагоприятное воздействие на иммунитет. Вследствие этого повышается вероятность развития абсцесса легких, асимптоматической бактериемии и даже летального исхода.
Симптоматика
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Клиническая картина пневмонии у диабетиков сходна с признаками заболевания у простых пациентов. Но у больных пожилого возраста часто отсутствует температура, так как их организм сильно ослаблен.
Ведущие симптомы заболевания:
- озноб;
- сухой кашель, со временем он преобразовывается во влажный;
- лихорадка, с температурой до 38 градусов;
- повышенная утомляемость;
- головная боль;
- отсутствие аппетита;
- одышка;
- дискомфорт в мышцах;
- головокружение;
- гипергидроз.
 Также в пораженном легком может возникать боль, возрастающая во время кашля. А у некоторых больных отмечается помутнение сознания и синюшность носогубного треугольника.
Также в пораженном легком может возникать боль, возрастающая во время кашля. А у некоторых больных отмечается помутнение сознания и синюшность носогубного треугольника.
Примечательно, что диабетический кашель при воспалительных заболеваниях дыхательных путей может не проходить более двух месяцев. А проблемы с дыханием возникают, когда в альвеолах скапливается фиброзный экссудат, заполняющий просвет органа и препятствующий его нормальной работе. Жидкость в легких скапливается из-за того, что иммунные клетки направляются в воспалительный очаг, чтобы предотвратить генерализацию инфекции и уничтожить вирусы и бактерии.
У диабетиков чаще всего поражаются задние либо нижние отделы легких. Причем в большей части случаев воспаление возникает в правом органе, что объясняется анатомическими особенностями, ведь возбудителю проще проникнуть в широкий и короткий правый бронх.
Отек легких сопровождается цианозом, одышкой и чувством сдавливания в груди. Также скопление жидкости в легких – это повод для развития сердечной недостаточности и отека сердечной сумки.
В случае прогрессирования отека возникают такие признаки как:
- тахикардия;
- затрудненное дыхание;
- гипотония;
- сильный кашель и боль в груди;
- обильное отхождение слизи и мокроты;
- удушье.
Лечение и профилактика
 Основа терапии при пневмонии – это курс антибактериального лечения. Причем крайне важно, чтобы он был пройден до конца, в противном случае могут возникнуть рецидивы.
Основа терапии при пневмонии – это курс антибактериального лечения. Причем крайне важно, чтобы он был пройден до конца, в противном случае могут возникнуть рецидивы.
Легкая форма болезни зачастую лечится с помощью препаратов, которые хорошо воспринимаются диабетиками (Амоксициллин, Азитромицин). Однако в период приема таких средств важно более тщательно следить за показателями глюкозы, что позволит избежать развития осложнений.
Более тяжелые формы болезни лечатся антибиотиками, но следует помнить, что сочетание – диабет и антибиотик, выписываются исключительно лечащими врачами.
Также при воспалении легких могут назначаться следующие лекарства:
- противокашлевые;
- обезболивающие;
- жаропонижающие.
В случае надобности прописываются противовирусные препараты – Ацикловир, Ганцикловир, Рибавирин. При этом важно соблюдать постельный режим, что позволит предупредить развития осложнений.
При скоплении большого количества жидкости в легких может понадобится ее удаление. Для облегчения дыхания используется респиратор и кислородная маска. Чтобы облегчить отхождение слизи из легких, больному нужно пить много воды (до 2 литров), но только при условии отсутствия почечной либо сердечной недостаточности. Видео в этой статье расскажет о пневмонии при диабете.
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Последние обсуждения:
Источник
