Отек легких и небулайзер
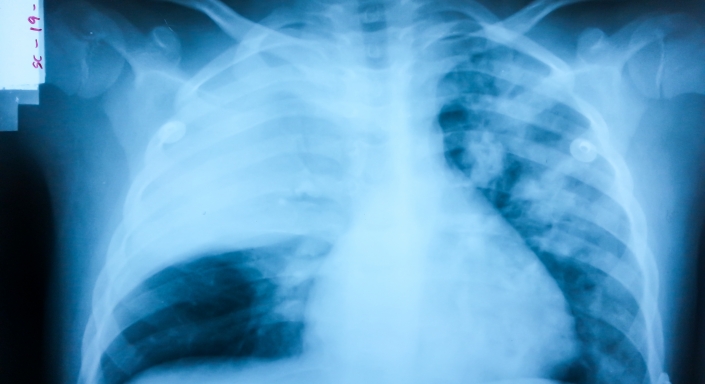
Отек легких – это патология, при которой межклеточная жидкость из кровеносных сосудов выпотевает в легочную ткань и альвеолы. При этом в организме нарушается газообмен. В составе крови происходят изменения: повышается уровень углекислого газа. Человек начинает испытывать кислородное голодание, происходит угнетение функций нервной системы. Если вовремя не оказана врачебная помощь при отеке легких, наступает летальный исход.
Эта состояние делится на два вида:
- мембраногенное, т. е. с резким повышением уровня проницаемости кровеносных сосудов;
- гидростатическое, т. е. связано с заболеваниями, повышающими давление в капиллярах.
Причины развития отека
Отек, который иногда называют сердечной астмой, может быть связан со следующими причинами:
- заболевания кровеносной системы, при которых кровь застаивается в малом круге кровообращения (любые болезни в стадии декомпенсации);
- передозировка лекарственными препаратами или наркотическими веществами;
- формирование тромба в легочной артерии;
- отравление ядовитыми веществами или токсичными газами;
- патологии почек, при которых снижается уровень белка в крови;
- заражение крови;
- воспаление легких;
- гипертонический криз;
- застой крови в правом круге кровообращения обычно связан с бронхиальной астмой, эмфиземой легких и иными заболеваниями органов дыхания;
- шоковое состояние, вызванное травмой;
- лучевая болезнь.
Симптоматика отека
Спровоцировать отек легких могут чрезмерные физические нагрузки, резкое изменение положения тела или сильный стресс. Когда патология только зарождается, человек ощущает одышку и хрипы в груди, учащается дыхание.
На начальном этапе жидкость собирается в интерстиции легких. Это состояние сопровождается следующими симптомами:
- сдавливающее чувство в груди;
- частый непродуктивный кашель;
- резкое побледнение кожных покровов;
- затрудненное дыхание;
- тахипноэ;
- ощущение тревоги и паники, возможна спутанность сознания;
- гипертония;
- учащенное сердцебиение;
- усиленное потоотделение;
- бронхоспастический синдром.
Когда жидкость попадает в альвеолы, начинается вторая стадия – альвеолярный отек легких. Больному резко становится хуже. Чтобы уменьшить боль, больной принимает сидячее положение, опираясь на вытянутые руки. Этот этап отека сопровождается следующими симптомами:
- сильный кашель;
- влажные и сухие хрипы;
- нарастание одышки;
- клокочущее дыхание;
- удушье усиливается;
- цианоз кожных покровов;
- вздутие шейных вен;
- сердцебиение учащается до 160 ударов в минуту;
- сознание спутано;
- артериальное давление падает;
- больной чувствует страх смерти;
- нитевидный и плохо прощупывающийся пульс;
- выделяется пенистая мокрота розового цвета;
- в случае отсутствия своевременной медицинской помощи – коматозное состояние.
Приступ может нарушить целостность дыхательных путей и привести к смерти пострадавшего.
Первая помощь при отеке
Человек с отеком легких нуждается в неотложной помощи. Необходимо совершить следующие действия:
- при первых же симптомах сердечной астмы вызвать скорую медицинскую помощь;
- помочь больному принять полусидячее или сидячее положение, при этом его ноги должны быть опущены;
- поставить ноги больного в таз с горячей водой;
- открыть окна, давая пострадавшему доступ к свежему воздуху, снять или расстегнуть тесную, мешающую дыханию, одежду;
- контролировать дыхание и пульс;
- если есть тонометр, измерить артериальное давление;
- если сердечное давление выше 90, дать человеку одну таблетку нитроглицерина сублингвально;
- наложить на ноги венозные жгуты, чтобы задержать в них венозную кровь и снизить нагрузку на сердце;
- жгуты накладываются на нижние конечности по очереди и могут находиться на них не более 20 минут;
- после нормализации давления внутривенно ввести пострадавшему диуретики (например, лазикс) для уменьшения количества жидкости в легких;
- провести ингаляции 96% (для детей 30%) водным раствором спирта, который обладает противовспенивающим действием.
После вышеперечисленных манипуляций требуется дождаться скорой помощи, которая купирует отек легких и доставит пациента в реанимацию. Там врачи определяют, что послужило причиной патологии, и дальнейшим лечением занимается доктор соответствующей специальности.
Неотложная медицинская помощь при отеке
Сразу после прибытия врачи скорой помощи должны ввести больному с отеком легких в вену наркотическое обезболивающее средство (Морфин, Промедол) для нормализации гидростатического давления в легочном круге кровообращения, диуретик и нитроглицерин. При транспортировке в больницу осуществляются следующие действия:
- пациента укладывают так, чтобы верхняя половина туловища была приподнята;
- при отсутствии диуретиков на нижние конечности накладываются турникеты, пульс на артериях должен сохраняться;
- проводится кислородотерапия (если требуется, больному вводится трубка в трахею и осуществляется искусственная вентиляция легких);
- в состав раствора для ингаляции должен входить пеногаситель (70–96% водный раствор этилового спирта), уменьшающий натяжение экссудата;
- через каждые 30–40 минут ингаляции больной должен 10 минут дышать чистым кислородом;
- чтобы удалить пену из верхних дыхательных путей, используется электроотсос;
- если в легочной артерии образовался тромб, используются антикоагулянты, разжижающие кровь;
- если у больного наблюдается мерцательная аритмия, ему вводят препарат из группы сердечных гликозидов;
- при тошноте, рвоте или тахикардии желудочков гликозиды применять нельзя;
- если отек легких вызван передозировкой наркотиков, используются лекарства, снижающие мышечный тонус;
- при диастолическом давлении больше 100 требуется 50 мкг нитроглицерина внутривенно;
- при бронхоспастическом синдроме пациенту дают Метилпреднизолон или Дексаметазон;
- если частота сердцебиения менее 50 ударов в минуту, используют Эуфиллин в сочетании с Атропином;
- если у пострадавшего бронхиальная астма, ему вводится стандартная доза пентамина или нитропруссида натрия.

Терапия при отеке легкого
Дальнейшая помощь при отеке легких должна проводиться врачами из реанимации или интенсивной терапии. Наблюдение за пульсом, давлением и дыханием должно проводиться постоянно. Все медикаментозные средства вводятся через катетер, вставленный в подключичную вену.
После того как отек купирован, начинается лечение патологии, которая его вызвала. Для лечения отека любого происхождения нужны антибиотики и противовирусная терапия.
Заболевания дыхательной системы лечатся при помощи антибиотиков из группы макролидов и фторхинолонов, которые обладают отхаркивающим и противовоспалительным действием. Пенициллин применяется редко по причине его низкой эффективности. Совместно с антибиотиками назначаются иммуномодуляторы, воздействующие на иммунную систему и не допускающие повторного возникновения инфекции.
Если отек вызван интоксикаций, назначаются лекарства, снимающие симптомы и, если требуется, противорвотное средство. После диуретиков также необходимо восстановление водно-солевого баланса организма.
От тяжелой формы острого панкреатита избавляются медикаментами, угнетающими работу поджелудочной железы. В дополнение к ним прописываются ферментные препараты и средства, ускоряющие заживление очагов некроза.

Бронхолитики при бронхиальной астме
Приступы астмы снимают глюкокортикостероидами, бронхолитиками, и средства, разжижающие мокроту.
При циррозе печени прописывают препараты для ее защиты и тиоктовую кислоту.
Если причиной патологии стал инфаркт миокарда, требуются бета-адреноблокаторы, лекарства, препятствующие образованию тромбов, и ингибиторы ангиотензинпревращающего фермента.
Прогноз после сердечной астмы обычно благоприятный, но пациент должен в течение года проходить осмотр у лечащего врача.
Возможные осложнения после отека легких
При неграмотно оказанной первой помощи при отеке легких состояние человека может усугубиться и привести к осложнениям:

При отеке легкого дыхание угнетается
- патология может перейти в молниеносную форму, и медики не успеют вовремя оказать помощь;
- если вырабатывается слишком много пены, она перекрывает дыхательные пути;
- при отеке дыхание угнетается;
- давящие или сживающие болевые ощущения за грудиной могут стать причиной болевого шока;
- артериальное давление со значительной амплитудой падает, подвергая кровеносные сосуды огромной нагрузке;
- значительное повышение сердечного ритма, остановка кровообращения.
Видео по теме: Отеки лёгких
Источник
Чтобы одолеть такое заболевание, как пневмония, важно изначально лечить её правильно. Самый простой и доступный способ доставки лекарства в ткани легкого – это ингаляция. В домашних условиях и в стационаре сейчас используют небулайзер при пневмонии. Как и любую другую болезнь, лечить пневмонию надо начинать с первых симптомов.
Показания к использованию
Ингаляция небулайзером
Лечение ингаляцией – один из эффективных и безболезненных способов при воспалении легких. При его проведении мелкие частички лекарственного вещества поступают напрямую в область воспаления, и эффект наступает мгновенно. Это позволяет значительно сократить время лечения болезни и основательно облегчить самочувствие больного, что способствует улучшению качества его жизни.
Когда делают ингаляцию при пневмонии небулайзером, воздействие лекарственных веществ происходит только на дыхательные органы. Лекарственные вещества не попадают в пищеварительный тракт и не действуют на желудок и кишечник. Это предотвращает возникновение нежелательных побочных действий. Также препараты не подвергаются разрушительному воздействию пищеварительных ферментов.
Лекарства при ингаляционном введении не вызывают болезненных ощущений. Поэтому такой способ лечения абсолютно безопасен, для него нет возрастных ограничений.
Типы небулайзеров
Небулайзер – это прибор, который преобразует лекарства из жидкой формы в аэрозоль.
По принципу действия приборы делятся на типы:
- ультразвуковые;
- компрессорные.
Главное различие между ними – способ распыления.
Ультразвуковой небулайзер
Ультразвуковой небулайзер
Преобразует лекарственные средства в аэрозоль с помощью ультразвука. Преимущество – производит однородные частицы распыляемого аэрозоля. Бесшумен, поэтому используется для лечения маленьких детей. Компактный и легкий прибор, удобен для переноски. Прибор можно подключить к прикуривателю автомобиля. Недостатки ультразвукового распыления:
- не все лекарства можно применить (например, суспензии);
- нагрев раствора во время ингаляции, что может привести к разрушению структуры лекарства.
Компрессорный небулайзер
Простой в применении и доступный по цене. Создавая давление в жидкости, небулайзер преобразует лекарственное вещество в аэрозольное состояние. Недостаток – очень шумный. С другой стороны, универсальный. Его можно применять детям с раннего возраста, пожилым людям, а также лицам с нарушенной функцией дыхания. Укомплектован детскими и взрослыми масками, мундштуком и силиконовой трубкой.
Компрессорный небулайзер
Показания к применению небулайзера:
- невозможность доставки лекарственного средства в дыхательные органы иным способом;
- необходимость доставки лекарственного вещества к альвеолам;
- затрудненность задержки дыхания свыше 4 секунд;
- нарушение сознания;
- потребность использования большой дозы лекарства.
Противопоказания
Использовать небулайзер при пневмонии безвредно. Но надо знать и о ситуациях, когда пользоваться данным прибором небезопасно.
Самые распространенные из них:
Высокая температура тела
- нельзя пользоваться при повышенной температуре (от 37,5 градусов);
- носовое кровотечение;
- аллергические реакции;
- присутствие в мокроте гноя и крови;
- малый срок после перенесенного инсульта или инфаркта;
- атеросклероз;
- гипертония 3 степени;
- осложненная форма пневмонии и наличие одышки;
- рецидивирующий пневмоторакс;
- отек легких;
- туберкулез легких;
- индивидуальная непереносимость ингаляционной формы лекарства.
Если ингаляция проводится ребенку, то очень важно, чтобы его состояние было спокойным. Если ребенок нервничает, процедуру ингаляции лучше отложить.
Лекарства для проведения ингаляций
Для проведения ингаляции при пневмонии используется множество лекарственных препаратов. Их назначение зависит от типа ингалятора и особенностей протекания заболевания. Важно не забывать, что при выборе лекарства необходима врачебная консультация и четко прописанная дозировка. Изменять дозировки лекарства или увеличивать концентрацию раствора нельзя. Самостоятельное лечение — опасно.
Порошок для ингаляций Будесонид
Самые распространенные виды лекарств:
- Противовоспалительные средства – останавливают процесс воспаления. Как часто, какую дозировку использовать – всё это прописывает терапевт. В эту группу входят Будесонид и антибиотики.
- Бронхорасширяющие препараты – снимают спазм бронхов, улучшают функцию вентиляции легких. Обычно назначают растворы Сальбутамола, Фенотерола, Ипратропия бромида. Перед проведением ингаляции их разводят в 0,9% растворе хлорида натрия.
- Отхаркивающие средства – способствуют разжижению мокроты, что улучшает её вывод. Применяют Лазолван, Амбробене, минеральную воду без газа с малым количеством минералов.
Обязательно надо помнить, что детям до двух лет лекарства для разжижения мокроты назначает только врач. Это связано с тем, что у детей до двух лет еще не до конца сформирован кашлевой рефлекс.
Эффективный метод при лечении пневмонии оказывает ингаляция с физиологическим раствором. Он осуществляет антисептическое действие и ускоряет процесс очищения легких от мокроты.
Применение
Для проведения ингаляции при пневмонии целесообразнее использовать насадку в виде мундштука, потому что в маске часть лекарственного средства уходит в носовую полость и оседает на лице в виде пара.
Чтобы ингаляции с применением небулайзера были результативными, необходимо придерживаться определенных правил:
Применение небулайзера в домашних условиях
- Время проведения ингаляции – не более 8-12 минуту для взрослых и 2-4 минуты для детей (время проведения зависит от тяжести заболевания).
- Количество процедур в день – от одной до трёх.
- Курс лечения – не более семи дней.
- При ингаляции важно правильно и спокойно дышать. Вдыхание пара и выдыхание его делается ртом. Между вдохами и выдохами необходимо задерживать дыхание около 5 секунд.
- Промежуток во времени между приемом пищи и ингаляцией должен быть около 2 часов.
- Во время процедуры нельзя отвлекаться (например, на просмотр телевизора, чтение книги).
- Больной должен быть одет в лёгкую и свободную одежду, которая не сдавливает горло и не затрудняет дыхание.
- Ингаляции обязательно проводить сидя.
- Ни в коем случае нельзя дышать над кипящей водой, чтобы не получить ожоги!
- После ингаляции важно воздержаться в течение 40-60 минут от физических нагрузок, разговора, не выходить на улицу.
- Если есть возможность, полежать 20 минут.
- Остатки растворов нельзя сохранять до следующей процедуры, необходимо вылить.
- После каждой процедуры все детали небулайзера требуется хорошо промыть и обработать антисептиком (например, раствором Хлоргексидина или Мирамистина).
Небулайзер при пневмонии – один из эффективных методов лечения воспаления легких с положительными результатами. Подходит взрослым и детям, пожилым и младенцам. Это безболезненная физиопроцедура с сохранением лечебного свойства лекарственного препарата. Небулайзер удобен при лечении пневмонии в стационаре и дома. Но не стоит забывать про консультацию с врачом перед процедурой и строго придерживаться его рекомендаций.
Источник
Пневмония – это воспаление легких. Ингаляция – это один из методов физиотерапевтической терапии, которая активно применяется при болезнях верхних дыхательных путей. Разберем? можно ли делать ингаляции при пневмонии, является ли целесообразной такая терапия. Что об этом говорят пульмонологи и есть ли противопоказания к процедуре?
Что такое пневмония?
Пневмония, или воспаление легких, относится к инфекционному заболеванию, во время которого поражаются определенные отделы легких. Болезнь характеризуется тем, что воспалительный экссудат накапливается в альвеолах. Чаще всего патология возникает на фоне воздействия бактерий (гемофильная палочка, пневмококк, стафилококк).
Любая вирусная инфекция, которая попадает в дыхательные пути, создает определенные условия в верхних дыхательных путях для развития патогенных бактерий.
Вероятность развития пневмонии высока при следующих факторах:
- онкология;
- сниженный иммунитет;
- нарушения в работе центральной нервной системы;
- болезни легких, почек или сердца в стадии ремиссии;
- возраст — более 60 лет.
Пневмонию можно распознать по рентгену, прослушиванию в области грудной клетки, а также по определенной симптоматике. Больного мучает одышка, слабость, кашель, потеря аппетита, повышенная потливость вне зависимости от погоды и боли в груди. Болезнь может сопровождаться незначительным повышением температуры тела или, наоборот, ее критически низким значением.
Ингаляции и особенности их применения

Перед тем как разобраться с тем, можно ли делать ингаляции при пневмонии, стоит понять, в чем заключается этот терапевтический метод. В общем можно сказать, что это вдыхание пара. Но если раньше дышали, склонившись над кастрюлей со сваренной картошкой или кипятком, то сейчас для этого используются современные аппараты (небулайзеры) с добавлением медикаментов.
Какие бывают ингаляции:
- щелочные – в терапии используется минеральная вода (лучше всего «Боржоми», которая помогает при отхаркивании мокроты);
- с муколитиками – это может быть «Амбробене», «Лазолван» или «Амброксол» (терапевтический эффект заключается в разжижении мокроты и выведении ее естественным путем);
- с антисептиками («Диоксидин») – убивают патогенные микроорганизмы, которые стали возбудителями болезни;
- с эфирными маслами – чаще всего применяются при домашней терапии (использовать небулайзер при этом не рекомендуется, так как масло может испортить аппарат).
Преимущества ингаляции заключаются в том, что лекарственные препараты доставляются именно в место размножения инфекций, тем самым эффективно их убивая и способствуя скорейшему выздоровлению. При этом медикаменты не оказывают влияния на ЖКТ, как это может быть при терапии таблетками. Большим плюсом считается безболезненность процедуры, поскольку она не нарушает ни слизистую, ни кожные покровы. Чаще всего терапия применяется у детей.
Делают ли ингаляции при пневмонии?

Поскольку при воспалении легких происходит поражение тканей инфекцией, основой терапии являются именно антибиотики, которые активно воздействуют на патогенные микроорганизмы. Но для того чтобы добиться скорейшего выздоровления, применяются и физиотерапевтические процедуры, в том числе ингаляции.
По мнению многих пульмонологов, терапия вдыханием пара является эффективной при болезнях верхних дыхательных путей. Но применяться она должна с осторожностью в каждом конкретном случае. К тому же лекарства, применяемые при терапии, должны быть направлены исключительно на органы дыхания и не оказывать влияния на остальные системы в организме.
До сих пор сомневаетесь, можно ли ингаляции при пневмонии? Пульмонологи едины в своем мнении: даже нужно, отмечают они. Более того, доказана эффективность ингаляций при воспалении легких, которая заключается в следующем:
- уменьшаются проявления воспалительного процесса;
- слизистая быстрее восстанавливается после воздействия патогенных микроорганизмов и увлажняется;
- мокрота отходит значительно быстрее и лучше;
- проходят спазмы и отечность.
Главное преимущество в том, что эти терапевтические процедуры можно проводить не только в условиях стационара, но и на дому.
Ингаляции при пневмонии небулайзером

Ингаляции, которые показаны при разных заболеваниях легких, делаются с помощью специального устройства под названием небулайзер. Принцип действия аппарата заключается в дисперсном распылении лекарства, которое больной получает через трубку или маску.
Существует три группы небулайзеров:
- ультразвуковые – аэрозоль приводится в действие колебанием ультразвука;
- компрессорные – жидкость становится паром при помощи давления сжатого воздуха (являются универсальными приборами, и, по мнению пульмонологов, это самые удобные аппараты);
- электронно-сетчатые – лекарственный препарат просеивается через сетку-мембрану, которая вибрирует.
Пульмонологи отмечают, что при помощи ингаляций можно вылечить воспаление легких даже у грудничков, используя небулайзер во время сна малыша. Но для детей используется небольшая и щадящая дозировка, которая назначается только специалистом. Самыми простыми, бесшумными, безопасными и высокорезультативными считаются ультразвуковые устройства, но универсальными являются компрессорные.
Препараты

Определившись с тем, можно ли при пневмонии делать ингаляции небулайзером, стоит ознакомиться с препаратами, которыми обычно лечатся заболевания верхних дыхательных путей. Стоит отметить, что такие физиотерапевтические процедуры проводятся, когда нет повышенной температуры тела. Пульмонологи советуют следить не только за состоянием пациента, но и за дозировкой препаратов, что используются для ингаляций.
Лекарственные средства, которые можно использовать при пневмонии в качестве ингаляций, делятся на такие группы:
- бронхолитические – назначаются для снятия спазмов и улучшения дренажной функции легких;
- противовоспалительные – в эту группу входят антибиотики, лечение которыми направлено непосредственно на очаг размножения патогенных бактерий, их использование не допускает развитие осложнений и проводит санацию всей дыхательной системы;
- отхаркивающие – используются для разжижения мокроты.
Для растворения лекарств в ингаляциях применяется физраствор.
Правила осуществления ингаляций
Многие знают, что при бронхите показано лечение в виде вдыхания пара, но можно ли делать ингаляции при пневмонии? Пульмонологи отмечают, что нужно, для скорейшего выздоровления, но только когда нет высокой температуры и с соблюдением определенных правил.
Каких правил стоит придерживаться при проведении ингаляции?
- Последний прием пищи должен быть за пару часов до процедуры.
- Дыхание должно быть ровным и спокойным.
- Одежда при манипуляции не должна сковывать движение.
- Зная о том, можно ли делать ингаляции при пневмонии взрослому, стоит оговорить длительность процедуры с врачом. Для детей лечение паром должно длиться не более 4 минут, для взрослого – 12 минут.
- В течение часа после процедуры не стоит выходить на улицу, кушать, курить или заниматься физическими нагрузками.
Ингаляции в домашних условиях

При пневмонии ингаляции можно проводить дома, даже за неимением небулайзера. Для этих средств используется чайник или небольшая кастрюля, а вместо лекарственных средств — натуральные препараты.
Народные средства для проведения ингаляции при пневмонии в домашних условиях:
- Эфирные масла. Это может быть можжевельник или кориандр, которые обладают противовоспалительными свойствами. На стакан воды понадобится 10 капель. Можно проводить терапию дважды в сутки, по длительности около 10 минут на сеанс на протяжении двух недель.
- Календула. Цветки этого растения обладают отхаркивающими и бактерицидными свойствами. На 250 мл воды идет 2 ч.л. цветков, которые доводятся до кипения, убираются с огня и используются в качестве терапии. Применяются дважды в сутки на протяжении 10 дней. Дышать стоит не более восьми минут.
- Мед. Отличное противовоспалительное средство, если у больного нет индивидуальной непереносимости продукта. Он снимает воспаление за неделю. В кипятке растворяется 1 ст.л. меда, терапия не должна длиться более восьми минут.
- Сода и морская соль. Такой микс способствует разжижению мокроты и ее выведению. На 300 мл воды — по 2 ст.л. соды и соли, длительность процедуры не должна превышать 8 минут.
Противопоказания к использованию небулайзера при пневмонии
Итак, мы выяснили, можно ли делать ингаляции при пневмонии. Однако врач обязан проверить, нет ли у больного противопоказаний к процедуре. Поскольку заболевание инфекционное, оно часто сопровождается повышением температуры тела. Если она выше 38 градусов, от физиотерапии вдыхания паром лучше отказаться. Она может привести к ухудшению состояния больного.
Какие еще есть противопоказания к использованию небулайзера при воспалении легких?
- Сердечно-сосудистые заболевания (инфаркт, хроническая недостаточность, аритмия).
- В мокроте присутствуют примеси гноя или крови.
- Носовое кровотечение.
- Затрудненное дыхание.
- Аллергическая реакция на препарат, используемый при ингаляции.
Вывод
Физиотерапевтические процедуры, а именно ингаляции, при воспалении легких назначаются только врачом. В целом они способствуют скорейшему выздоровлению больного. Но процедуру стоит применять, придерживаясь определенных правил, а также при отсутствии противопоказаний.
Источник

