Отек квинке и анафилактоидная реакция
В этой публикации мы намеренно не стали отдельно рассказывать об оказании первой помощи при крапивнице, отеке Квинке и анафилактическом шоке, чтобы все поняли — это звенья одной цепи. Простыми словами об аллергии и о том, чем помочь больному при аллергических реакциях, порталу Недугамнет.ру рассказал заведующий учебно-методическим отделом Тюменской станции скорой медицинской помощи Олег Нестеров.
Вначале разберем, что собой представляет то зло, с которым в случае необходимости нам придется бороться. Как говорится, врага надо знать в лицо. Как известно, аллергия — это реакция организма на любое вещество, которое может поступить извне через кожу, дыхательные пути, с пищей, через слизистые полости рта и глаз.
— Что происходит при аллергии? Когда поступает вещество (аллерген), организм реагирует на него неправильно или агрессивно, то есть он не может его нейтрализовать или, грубо говоря, подружиться с ним, — поясняет Олег Федорович. — В ответ вырабатываются защитные вещества, которые называют антителами.
По словам Олега Нестерова, когда человек впервые сталкивается с аллергеном, например при попадании через кожу, то возникает местная реакция:
- на коже образуется покраснение,
- возможен кожный зуд.
Если аллерген удалить, все проходит бесследно. Вторая встреча организма с аллергеном уже более тяжелая. Ведь к этому времени в организме уже накопились антитела, их стало
чуть больше. Так вот, при очередной встрече организма с аллергеном (который может поступить в организм каким угодно путем) реакция уже будет другой, общей. Возникает крапивница.
Крапивница — это особая аллергическая сыпь, которая пятнами расходится по всему телу без отека, также появляется кожный зуд. Если в этот момент прекратить контакт с аллергеном, принять препарат, который снимает аллергию, все проходит бесследно. Третья встреча с аллергеном еще более тяжелая — развивается все та же крапивница, только более тяжелая и дополнительно возникает отек Квинке.
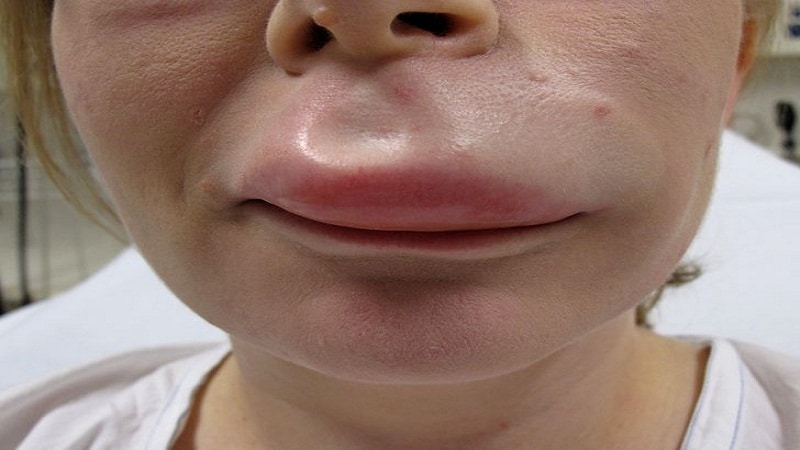
Отек Квинке сразу бросается в глаза. Глаза могут отекать так, что их невозможно открыть. Увеличиваются губы, нос, отекает язык, человек не может глотать. Происходит общий отек лица. Лицо может раздуться, как шар. При отеке Квинке может «раздуться» все тело. И если в этот момент правильно оказать помощь, все проходит бесследно.
Четвертая встреча с аллергеном может закончиться фатально. Поэтапных реакций аллергии уже нет — человек может внезапно потерять сознание на фоне резкого снижения давления. Снижается давление до шока, человек теряет сознание и падает. К этому присоединяется отек бронхов или спазм бронхов, то есть происходит резкое ухудшение дыхания, удушье. Дальше происходит остановка дыхания и сердца. Это анафилактический шок. Он может развиваться от нескольких секунд (мгновенно) до нескольких минут или от нескольких
минут до нескольких часов.
— При медленной реакции человека можно спасти, — отмечает Олег Федорович. — А при мгновенной реакции, если рядом нет медицинских работников с необходимым оборудованием, все может закончиться фатально.
— Ошибочно считают аллергией такое состояние, как непереносимость, когда человек реагирует на пыльцу при цветении фруктовых деревьев и другие вещества, — поясняет врач. — Попадая в организм, эти вещества вызывают определенную реакцию, похожую на аллергию. Реакция может протекать по типу крапивницы, возможен даже легкий отек, и эта реакция может протекать так из раза в раз, из года в год на протяжении всей жизни, без фатальной последовательности. Организм реагирует на раздражитель каждый раз одинаково. Кстати, такое состояние также купируется противоаллергическими препаратами. Но это не аллергия. Это индивидуальная непереносимость какого-то вещества или нескольких веществ.
Первая помощь при аллергии
— Что делать при появлении первых признаков аллергии? Например, вам подарили экзотический крем, вы нанесли его на кожу и получили местную реакцию: отек, зуд, — поясняет Олег Федорович. — Вот с этого момента нужно насторожиться и исключить дальнейший контакт с этим веществом и обратиться к врачу. Если вы второй раз контактируете с этим веществом и у вас уже реакция по типу крапивницы — сыпь на теле, кожный зуд, то это уже тревожный сигнал. Срочно нужно обратиться к врачу и выяснить наличие аллергии. При аллергии до обращения к врачу можно принять любой препарат с антиаллергическим действием. Если есть возможность, то необходимо удалить аллерген с поверхности кожи. Во всех остальных случаях, если вещество проникло через слизистые глаз, носа, дыхательных путей, удалить его, скорее всего, не получится.
В некоторых случаях врач Олег Нестеров рекомендует обратиться в скорую помощь за консультацией.
— Возможно, к вам отправят бригаду, — отмечает Олег Федорович. — Специалисты приедут и разберутся. Если нет возможности вызвать скорую, следует в ближайшее время обратиться к своему участковому врачу, затем к аллергологу и найти аллерген. Если аллерген обнаружить не удалось, нужно избегать контактов с теми веществами, запахами, на фоне которых у вас развилось состояние крапивницы.
Следующая реакция — отек Квинке. Это более серьезное предупреждение, после которого может развиться анафилактический шок.
Первая помощь или самопомощь при отеке Квинке:
- как можно быстрее удалить аллерген: если он попал на кожу — смыть его либо удалить другим способом;
- если это реакция на запах — выйти из помещения, из леса, то есть прекратить дальнейшее действие аллергена;
- если аллерген поступает через воздух, закрыть рот любой плотной тканью — это позволит задержать хотя бы крупные частицы;
- обязательно обратиться к врачу и выяснить, на что так отреагировал организм.
Первая помощь при анафилактическом шоке.
— Тут посоветовать что-то сложно, — признается Олег Федорович. — Человеку повезет, если с ним кто-то будет рядом. Если этот кто-то (родственник, друг) знает, что у человека аллергия, и в его присутствии человеку стало плохо:
- он потерял сознание,
- у него затрудненное хриплое дыхание,
- он упал,
- у него низкое давление,
- у него слабый пульс,
Нужно как можно быстрее вызывать скорую помощь, назвав правильный адрес.
До приезда скорой можно сделать, при наличии, инъекцию препарата от аллергии либо нанести препарат, если он жидкий, на слизистую полости рта. В этом случае есть вероятность, что человека удастся спасти. Анафилактический шок — это очень тяжелое состояние даже для врачей, даже когда аллергия развивается в присутствии врача. Это очень тяжело, страшно и опасно.
2018-05-08 10:29:45
Источник
Крапивница — аллергическое заболевание, которое проявляется на коже сыпью, состоящей из мелких красных волдырей. Они напоминают ожог крапивой и вызывают сильный зуд. Сама сыпь имеет непостоянный характер, а волдыри бывают выпуклыми и плоскими. Как и атопический дерматит, крапивница считается кожным проявлением аллергии. Но при слишком большом распространении (гигантская крапивница) воспаление переходит на слизистые и наступает отек языка, неба и гортани (отек Квинке).
Анафилактический шок — сильная и бурно развивающаяся аллергическая реакция, которая сопровождается резким снижением артериального давления и нарушением кровоснабжения жизненно важных органов.
Крапивница
Развитию крапивнице предшествует контакт человека с аллергеном. Это может быть продукт питания, лекарство, пыльца растений или домашняя пыль, химическое вещество, укусы насекомых, то есть путь попадания аллергена в организм может быть любой. Крапивница начинается внезапно с интенсивного зуда кожи различных участков кожи. Это гиперреакция организма на вещества-аллергены, а также холод и стресс. При этом происходит избыточное выделение гистамина тучными клетками, который способствует накоплению жидкости в тканях кожи, поступающей из кровеносных сосудов, в результате чего появляется типичная аллергическая сыпь.
Крапивница может возникнуть как реакция организма на натуральные продукты питания — рыбу, куриное мясо и яйца, молочные продукты, зерно, крупы, орехи, клубнику, цитрусовые, шоколад, пряности. Но чаще всего она наступает в результате лекарственной аллергии, особенно как реакция на антибиотики пенициллинового ряда, амидопирин, витамин B1, анальгин, стрептомицин, новокаин, сульфазол. А способствуют развитию этого аллергического заболевания функциональные нарушения нервной системы, вегето-сосудистые дистонии.
Помимо аллергической крапивницы встречаются другие виды крапивниц: псевдоаллергическая, физическая, эндогенная и солнечная.
Симптомы крапивницы
Крапивница относится к аллергическим реакциям немедленного типа. Чаще всего она наступает сразу же после контакта с аллергеном. Светло-красные, иногда белые в середине, размером от булавочной головки до монеты, пятна и волдыри, которые могут появиться в течение нескольких минут, сильно чешутся, зудят, склонны к слиянию между собой. Эти пятна так же быстро исчезают, как появляются: уже через час они могут заметно уменьшиться.
Лечение крапивницы
Лечение крапивницы назначается в зависимости от вида аллергена, ее вызвавшего. При острой крапивнице, вызванной приемом внутрь лекарственных и пищевых веществ, рекомендуются слабительные средства и антигистаминные препараты. Хроническую крапивницу лечат в комплексе, предварительно проведя тщательную диагностику причин заболевания.
Помимо медикаментозных средств больным назначают молочно — растительную диету с исключением острой, жареной и соленой пищи, а также кофе и алкоголя.
При лечении солнечной крапивницы назначаются фотодесенсибилизирующие препараты. Среди гистаминных средств наиболее эффективными являются: Фенирамин, Терфенадин, Гисведин, Терфемундин, Терфенадин-ратиофарм.
Фенирамин — это сильнодействующее антигистаминное вещество, которое используется для купирования аллергических приступов крапивницы. На основе фенирамина сделан препарат Авил, который эффективен при аллергических реакциях немедленного типа, при кожном зуде различного происхождения, поэтому с успехом применяется для лечения крапивницы. Особенность препарата состоит в том, что он вызывает сонливость и заторможенность психических реакций, поэтому его нельзя принимать во время работы, требующей концентрации внимания и в период вождения автомобиля.
Терфенадин — еще одно антиаллергическое средство, используемое для лечения крапивницы, оно не имеет таких побочных эффектов и не оказывает влияния на центральную нервную систему. Действие этого препарата основано на блокировании гистаминных рецепторов.
Отек Квинке
Это тяжелая сосудистая реакция, отличающаяся от крапивницы поражением глубоких слоев кожи, подкожной клетчатки и тканей. Самым сильным вариантом развития этой аллергической реакции является анафилактический шок (от греч. ana — обратный и philaxis — защита).
Ангионевротический отек получил название Квинке по фамилии врача Quinke, который впервые описал эту болезнь в 1882 г. Обычно отек Квинке развивается из крапивницы, но может возникнуть самостоятельно. Заболевание связано с нарушением проницаемости сосудистой стенки и отеком тканей, а также употребления ряда пищевых продуктов ? куриных яиц, цельного молока, рыбы, алкогольных напитков. Также частой причиной развития острой крапивницы и отеков Квинке являются бактериальные и грибковые аллергены или укусы перепончатокрылых.
Ангионевротический отек Квинке возникает на слизистых оболочках, вызывает нарушение функции различных органов и систем. При отеке Квинке могут повышаться артериальное давление, температура тела, появляться озноб, тошнота, боль в животе, рвота. Поражаются глубжележащие отделы кожи и подкожной клетчатки, отмечаются ощущение напряжения в области кожи лица, увеличение размеров губ, век, ушей, языка. Отек Квинке держится от нескольких часов до нескольких суток и исчезает бесследно.
Лечение отека Квинке
Лечение сводится к принятию незамедлительных мер для снятия опасного отека.
При стекловидном отеке гортани и абдоминальном синдроме подкожно вводят 0,5 мл 0,1% раствора адреналина и 1 мл 5% раствора эфедрина.
При очень тяжелом состоянии повторно внутримышечно назначают 30 мг преднизолона или 125 мг гидрокортизона, а также дегидратационную терапию: 4 мл лазикса с 20 мл 40 % раствора глюкозы внутривенно. Если отек нарастает, а эффект от лечения отсутствует, то приступают к хирургической операции — трахеостомии.
При не опасном для жизни отеке назначают антигистаминные средства. Как правило, применяют внутримышечное введение одного из антигистаминных препаратов по 1-2 мл (2 % раствора супрастина, 1% раствора димедрола, 2,5 % раствора пипольфена). При аллергии к аминазину пипольфен нельзя вводить в связи с общими антигенными свойствами препаратов фенотиазинового ряда.
Анафилактический шок
При анафилактическом шоке внезапно появляется сильный зуд, затем тотчас следует затруднение дыхания и резкое снижение артериального давления, которое и вызывает шок. У больного едва прощупывается пульс, появляется обильный пот, бледность или, наоборот, покраснение кожи. Человек испытывает резкую общую слабость, ощущает непонятную тревогу, беспокойство, страх, у него наступает потеря сознания, непроизвольная дефекация и мочеиспускание. Анафилактический шок тяжелой степени характеризуется сосудистой недостаточностью в виде коллапса и возникновением комы с потерей сознания, нарушением ритма сердца, появлением судорог.
Симптомы анафилактического шока появляются с первых минут после контакта с аллергеном, редко — в течение часа. Чем раньше появляются симптомы, тем больше вероятность тяжелого течения анафилактического шока.
Наиболее часто анафилактический шок вызывают лекарственные препараты, укусы перепончатокрылых (пчел и ос) и пищевые продукты. Исход заболевания зависит от быстроты принятых врачебных мер. При наступлении первых признаков анафилактического шока больного незамедлительно надо оказать медицинскую помощью Обычно вводят сильные гормональные средства — преднизолон или гидрокортизон, и проводят интенсивную терапию в условиях стационара для выведения человека из состояния шока.
Источник
Анафилакти́ческий шок или анафилакси́я (от др.-греч. ἀνά- «против-» и φύλαξις «защита») — аллергическая реакция немедленного типа[1], состояние резко повышенной чувствительности организма, развивающееся при повторном введении аллергена.
Одно из наиболее опасных осложнений лекарственной аллергии, заканчивающееся примерно в 10—20 % случаев летально.[2]
Распространенность случаев анафилактического шока: 5 случаев на 100 000 человек в год. Рост количества случаев анафилаксии увеличился с 20:100 000 в 1980 годах до 50:100 000 в 1990 годах.[3] Такой рост объясняется увеличением числа случаев пищевой аллергии.[4] Анафилаксии больше подвержены женщины и молодые мужчины[3][5].
Скорость возникновения анафилактического шока — от нескольких секунд или минут до 5 часов от начала контакта с аллергеном. В развитии анафилактической реакции у больных с высокой степенью сенсибилизации ни доза, ни способ введения аллергена не играют решающей роли. Однако большая доза препарата увеличивает тяжесть и длительность течения шока. Термин был одновременно введен российско-французским иммунологом Александром Михайловичем Безредкой[6] и французским физиологом Шарлем Рише[7], который в 1913 году за исследование анафилаксии получил Нобелевскую премию по физиологии и медицине[8][9].
Причины анафилактического шока[править | править код]
Первопричиной анафилактического шока было проникновение яда в организм человека, например, при укусе змеи. В последние годы анафилактический шок стал часто наблюдаться при терапевтическом и диагностическом вмешательствах — применении лекарств (пенициллина и его аналогов, стрептомицина, витамина B1, диклофенака, амидопирина, анальгина, новокаина), иммунных сывороток, йодсодержащих рентгеноконтрастных веществ, при накожном тестировании и проведении гипосенсибилизирующей терапии с помощью аллергенов, при ошибках переливания крови, кровезаменителей и др.
Яды[править | править код]
Яд жалящих или кусающих насекомых, например из отряда перепончатокрылые (осы или пчелы) или триатомовых клопов, могут стать причиной анафилактического шока у восприимчивых людей.[10][11]Симптомы, описанные в данной статье, проявляющиеся в любом месте, кроме места укуса, могут быть отнесены к факторам риска.[12][13] Однако примерно в половине летальных исходов у людей не было замечено описанных симптомов.[14]
Пища[править | править код]
Многие продукты питания могут вызвать анафилактический шок. Это может случиться непосредственно после первого приема аллергена с едой.[15] В зависимости от географического положения в списке аллергенов могут преобладать те или иные продукты питания. В западных культурах это могут быть арахис, пшеница, орехи, некоторые морепродукты (например, моллюски), молоко или яйца[16][3]. На Ближнем Востоке это могут быть семена кунжута, а в Азии примером может служить нут[16]. Тяжёлые случаи вызываются употреблением аллергена внутрь, однако часто реакция возникает при контакте с аллергеном.[5] У детей аллергия может пройти с возрастом. К возрасту 16 лет 80 % детей с непереносимостью к молоку и яйцам могут употреблять эти продукты без последствий. Для арахиса этот показатель составляет 20 %.[17]
Факторы риска[править | править код]
Люди с такими заболеваниями, как астма, экзема, аллергический ринит имеют повышенный риск развития анафилактического шока, вызванного пищей, латексом, контрастным веществам, но не медикаментами или укусами насекомых. Одно из исследований показало, что 60 % из тех, у кого в историях болезни были атопические заболевания и тех, кто умер от анафилактического шока, имели также и астму. Те, у кого есть мастоцитоз находятся в зоне повышенного риска. Чем больше прошло времени с момента последнего контакта с аллергеном, тем меньше риск возникновения анафилактического шока.
Патогенез[править | править код]
В основе патогенеза лежит реакция гиперчувствительности немедленного типа.
Общий и наиболее существенный признак шока — остро наступающее уменьшение кровотока с нарушением периферического, а затем и центрального кровообращения под влиянием гистамина и других медиаторов, обильно секретируемых клетками. Кожные покровы становятся холодными, влажными и цианотичными. В связи с уменьшением кровотока в головном мозге и других органах появляются беспокойство, затемнение сознания, одышка, нарушается мочеотделение.
Симптомы анафилактического шока[править | править код]
Симптомы анафилактического шока
Анафилактический шок обычно проявляется различными симптомами в течение нескольких минут или часов[18]. Первым симптомом или даже предвестником развития анафилактического шока является резко выраженная местная реакция в месте попадания аллергена в организм — необычно резкая боль, сильный отек, припухлость и краснота в месте укуса насекомого или инъекции лекарственного препарата, сильный зуд кожи, быстро распространяющийся по всей коже (генерализованный зуд), резкое падение артериального давления. При приёме аллергена внутрь первым симптомом может быть резкая боль в животе, тошнота и рвота, диарея, отёк полости рта и гортани. При введении препарата внутримышечно наблюдается появление загрудинной боли (сильное сжатие под ребрами) через 10—60 минут после ввода препарата.
Следом быстро развивается выраженный отёк гортани, бронхоспазм и ларингоспазм, приводящие к резкому затруднению дыхания. Затруднение дыхания приводит к развитию учащенного, шумного, хриплого («астматического») дыхания. Развивается гипоксия. Больной сильно бледнеет; губы и видимые слизистые оболочки, а также дистальные концы конечностей (пальцы) могут стать цианотичными (синюшными). У больного с анафилактическим шоком резко падает артериальное давление и развивается коллапс. Больной может потерять сознание или упасть в обморок.
Анафилактический шок развивается очень быстро и может привести к смерти в течение нескольких минут или часов после попадания аллергена в организм.
Лечение анафилактического шока[править | править код]
Авто-инъектор с адреналином
Первым мероприятием при анафилактическом шоке должно быть наложение жгута выше места инъекции или укуса и срочное введение адреналина — 0,2-0,5 мл 0,1 % раствора подкожно или, лучше, внутривенно[3].При появлении признаков отека гортани рекомендуется ввести 0,3 мл 0,1 % р-ра адреналина (эпинефрина) в 10-20 мл 0,9 % р-ра хлорида натрия внутривенно; преднизолон 1-5 мг/кг внутривенно или внутримышечно. В случае нарастания острой дыхательной недостаточности следует немедленно интубировать пациента. При невозможности интубации трахеи — выполнить коникотомию, трахеостомию или пунктировать трахею 6 иглами с широким просветом; Введение адреналина можно повторять до суммарной общей дозы 1-2 мл 0,1 % раствора за короткий промежуток времени (несколько минут), но в любом случае вводить адреналин следует дробными порциями[19]. В дальнейшем адреналин вводится по потребности, с учетом его короткого периода полувыведения, ориентируясь на артериальное давление, ЧСС, симптомы передозировки (тремор, тахикардия, мышечные подёргивания). Нельзя допускать передозировку адреналина, поскольку его метаболиты могут ухудшать течение анафилактического шока и блокировать адренорецепторы.
Следом за адреналином должны вводиться глюкокортикоиды. При этом следует знать, что дозы глюкокортикоидов, необходимые для купирования анафилактического шока, в десятки раз превышают «физиологические» дозировки и во много раз — дозы, применяемые для лечения хронических воспалительных заболеваний типа артритов. Типичные дозы глюкокортикоидов, необходимые при анафилактическом шоке — это 1 «крупная» ампула метилпреднизолона (как для пульс-терапии) по 500 мг (то есть 500 мг метилпреднизолона), или 5 ампул дексаметазона по 4 мг (20 мг), или 5 ампул преднизолона по 30 мг (150 мг). Меньшие дозы малоэффективны. Порой требуются и дозы больше указанных выше — необходимая доза определяется тяжестью состояния больного с анафилактическим шоком. Эффект глюкокортикоидов, в отличие от адреналина, наступает не сразу, а через десятки минут или несколько часов, но длится дольше. Для купирования бронхоспазма, устойчивого к действию адреналина (эпинефрина), — эуфиллин (аминофиллин) 20 мл 2,4 % в/венно медленно, преднизолон 1,5 — 3 мг/кг.
Также показано введение антигистаминных препаратов из числа не снижающих артериальное давление и не обладающих высоким собственным аллергенным потенциалом: 1-2 мл 1 % димедрола или супрастина, тавегила. Нельзя вводить дипразин — он, как и другие производные фенотиазина, обладает значительным собственным аллергенным потенциалом и, кроме того, снижает и без того низкое артериальное давление у больного с анафилаксией. Согласно современным представлениям, введение хлорида или глюконата кальция, которое широко практиковалось ранее, не только не показано, но и способно отрицательно сказаться на состоянии пациента.
Показано медленное внутривенное введение 10-20 мл 2,4 % раствора эуфиллина с целью снятия бронхоспазма, уменьшения отека лёгких и облегчения дыхания.
Больного с анафилактическим шоком следует уложить в горизонтальное положение с опущенной или горизонтальной (не поднятой!) верхней частью туловища и головой для лучшего кровоснабжения мозга (учитывая низкое АД и низкое кровоснабжение мозга). Рекомендуется наладить ингаляцию кислорода, внутривенное капельное введение физраствора или другого водно-солевого раствора для восстановления показателей гемодинамики и АД.
Профилактика анафилактического шока[править | править код]
Профилактика развития анафилактического шока заключается прежде всего в избегании контактов с потенциальными аллергенами. Больным с известной аллергией на что-либо (лекарства, пищу, укусы насекомых) любые препараты, обладающие высоким аллергенным потенциалом, следует либо вообще избегать, либо назначать с осторожностью и только после подтверждения кожными пробами факта отсутствия аллергии на конкретный препарат[16].
См. также[править | править код]
- Аллергия
- Борде Жюль
- Безредка, Александр Михайлович
- Ферментопатия
- Иммунология
- Иммунологическая толерантность
- Аллергология
- Гиперцитокинемия
Ссылки[править | править код]
- Анафилактический шок полное описание и пошаговый алгоритм неотложной помощи
- Всё об анафилактическом шоке — клиника, диагностика, лечение, профилактики
Примечания[править | править код]
- ↑ Анафилаксия // Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия, 1982—1984 гг..
- ↑ Tintinalli, Judith E. Emergency Medicine: A Comprehensive Study Guide (Emergency Medicine (Tintinalli)) (англ.). — New York: McGraw-Hill Companies, 2010. — P. 177—182. — ISBN 0-07-148480-9.
- ↑ 1 2 3 4 Simons F.E. Anaphylaxis: Recent advances in assessment and treatment (англ.) // The Journal of Allergy and Clinical Immunology (англ.)русск. : journal. — 2009. — October (vol. 124, no. 4). — P. 625—636. — doi:10.1016/j.jaci.2009.08.025. — PMID 19815109.
- ↑ Koplin, JJ; Martin, P.E., Allen, K.J. An update on epidemiology of anaphylaxis in children and adults (англ.) // Current opinion in allergy and clinical immunology : journal. — 2011. — October (vol. 11, no. 5). — P. 492—496. — PMID 21760501.
- ↑ 1 2 Lee, JK; Vadas, P. Anaphylaxis: mechanisms and management (неопр.) // Clinical and experimental allergy : journal of the British Society for Allergy and Clinical Immunology. — 2011. — July (т. 41, № 7). — С. 923—938. — PMID 21668816.
- ↑ Alexey S. Zlygostev, E-Mail webmaster@historic.ru. АНАФИЛАКТИЧЕСКИЙ ШОК. sohmet.ru. Дата обращения 29 марта 2016.
- ↑ Boden, SR; Wesley Burks, A. Anaphylaxis: a history with emphasis on food allergy (англ.) // Immunological reviews : journal. — 2011. — July (vol. 242, no. 1). — P. 247—257. — PMID 21682750.
- ↑ Marx, John. Rosen’s emergency medicine: concepts and clinical practice 7th edition (англ.). — Philadelphia, PA: Mosby/Elsevier, 2010. — P. 15111528. — ISBN 9780323054720.
- ↑ Triggiani, M; Patella, V., Staiano, R.I., Granata, F., Marone, G. Allergy and the cardiovascular system (неопр.) // Clinical and experimental immunology. — 2008. — September (т. 153 Suppl 1). — С. 7—11. — PMID 18721322.
- ↑ Simons F.E. Anaphylaxis: Recent advances in assessment and treatment (англ.) // The Journal of Allergy and Clinical Immunology (англ.)русск. : journal. — 2009. — October (vol. 124, no. 4). — P. 625—636. — doi:10.1016/j.jaci.2009.08.025. — PMID 19815109.
- ↑ Klotz, JH; Dorn, P.L., Logan, J.L., Stevens, L., Pinnas, J.L., Schmidt, J.O., Klotz, S.A. «Kissing bugs»: potential disease vectors and cause of anaphylaxis (англ.) // Clinical Infectious Diseases (англ.)русск. : journal. — 2010. — 15 June (vol. 50, no. 12). — P. 1629—1634. — doi:10.1086/652769. — PMID 20462351.
- ↑ Bilò, M.B. Anaphylaxis caused by Hymenoptera stings: from epidemiology to treatment (англ.) // Allergy : journal. — 2011. — July (vol. 66 Suppl 95). — P. 35—7. — doi:10.1111/j.1398-9995.2011.02630.x. — PMID 21668850.
- ↑ Cox, L; Larenas-Linnemann, D; Lockey, RF; Passalacqua, G. Speaking the same language: The World Allergy Organization Subcutaneous Immunotherapy Systemic Reaction Grading System (англ.) // The Journal of Allergy and Clinical Immunology (англ.)русск. : journal. — 2010. — March (vol. 125, no. 3). — P. 569—574. — doi:10.1016/j.jaci.2009.10.060. — PMID 20144472.
- ↑ Bilò, BM; Bonifazi, F. Epidemiology of insect-venom anaphylaxis (англ.) // Current Opinion in Allergy and Clinical Immunology. — Lippincott Williams & Wilkins (англ.)русск., 2008. — August (vol. 8, no. 4). — P. 330—337. — doi:10.1097/ACI.0b013e32830638c5. — PMID 18596590.
- ↑ Lee, JK; Vadas, P. Anaphylaxis: mechanisms and management (неопр.) // Clinical and experimental allergy : journal of the British Society for Allergy and Clinical Immunology. — 2011. — July (т. 41, № 7). — С. 923—938. — doi:10.1111/j.1365-2222.2011.03779.x. — PMID 21668816.
- ↑ 1 2 3 Simons, FE; World Allergy, Organization. World Allergy Organization survey on global availability of essentials for the assessment and management of anaphylaxis by allergy-immunology specialists in health care settings (англ.) // Annals of Allergy, Asthma & Immunology : journal. — 2010. — May (vol. 104, no. 5). — P. 405—412. — doi:10.1016/j.anai.2010.01.023. — PMID 20486330.
- ↑ Boden, SR; Wesley Burks, A. Anaphylaxis: a history with emphasis on food allergy (англ.) // Immunological reviews : journal. — 2011. — July (vol. 242, no. 1). — P. 247—257. — doi:10.1111/j.1600-065X.2011.01028.x. — PMID 21682750.
- ↑ Oswalt M.L., Kemp S.F. Anaphylaxis: office management and prevention (неопр.) // Immunol Allergy Clin North Am. — 2007. — May (т. 27, № 2). — С. 177—191. — doi:10.1016/j.iac.2007.03.004. — PMID 17493497.
- ↑ Simons, FE; World Allergy, Organization. World Allergy Organization survey on global availability of essentials for the assessment and management of anaphylaxis by allergy-immunology specialists in health care settings (англ.) // Annals of allergy, asthma & immunology : official publication of the American College of Allergy, Asthma, & Immunology : journal. — 2010. — May (vol. 104, no. 5). — P. 405—412. — PMID 20486330.
Источник
