Отек клетчатки глазницы лечение

Отек глаза и глазницы при воспалении пазухи носа
Осложнения со стороны глазницы наблюдаются относительно часто и очень серьезны. Обычно такие осложнения вызывают этмоидит и фронтит, реже гайморит. Термин «флегмона глазницы» часто используют для обозначения микробного воспаления глазницы независимо от степени тяжести поражения. Однако описана систематизация осложнений со стороны глазницы с учетом степени выраженности воспалительного процесса (Chandler):
• Периорбитальная флегмона (пресептальный отек).
• Флегмона глазницы.
• Поднадкостничный абсцесс.
• Абсцесс глазницы.
• Тромбоз пещеристого синуса.
Клиническая картина. Осложнения со стороны глазницы, особенно у детей, часто протекают без боли. Вовлечение глазницы в воспалительный процесс вначале проявляется отеком и покраснением медиальной части века, а затем отеком жировой клетчатки глазницы, экзофтальмом и ограничением движений глазного яблока.
Периорбитальная флегмона и флегмона глазницы развиваются в результате прямого распространения воспалительного процесса с пораженной околоносовой пазухи или гематогенного заноса инфекции.
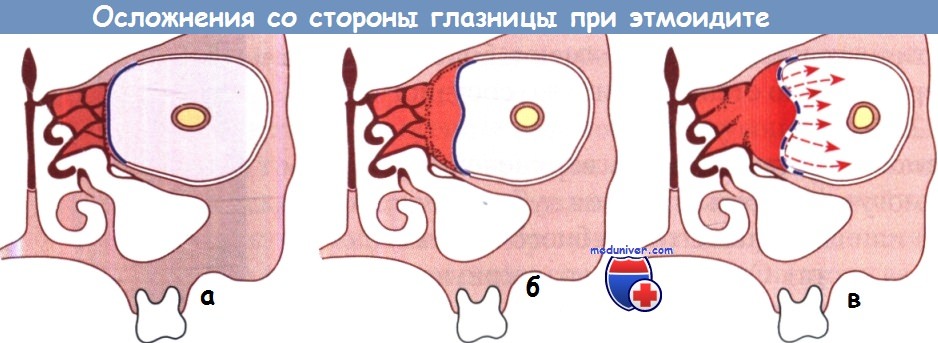
Наиболее серьезные осложнения со стороны глазницы при этмоидите:
а — периорбитальная флегмона; б — поднадкостничный абсцесс; в — абсцесс глазницы.
— Периорбитальная флегмона. Периорбитальная флегмона — наиболее частое осложнение риносинусита у детей. Она характеризуется септическим воспалением тканей, расположенных кпереди от глазничной перегородки.
Клиническая картина. Типичны боль в глазнице, отек обоих век, высокая температура тела; движения глазного яблока не нарушены, гиперемии склеры обычно нет.
Диагностика. Диагноз ставят на основании результатов назальной эндоскопии и КТ (отек мягких тканей кпереди от глазничной перегородки).
Лечение начинают с эмпирической антибиотикотерапии, подбирая препараты, особенно активные в отношении анаэробных бактерий дыхательных путей.
— Флегмона глазницы. При флегмоне глазницы воспалительный процесс распространяется за глазничную перегородку, вызывая ограничение движений глазного яблока и, возможно, экзофтальм.
Клиническая картина. Хемоз, экзофтальм, боль в глазу и болезненность пораженной области, нарушение функции глазодвигательных мышц.
Диагностика. КТ позволяет дифференцировать абсцесс глазницы от поднадкостничного абсцесса.
Лечение. Определяют остроту зрения и назначают антибиотики. Если абсцесс удается исключить, то консервативной терапии бывает достаточно. Поддерживающие меры — так называемая высокая тампонада или резекция средней носовой раковины — зависят от результатов назальной эндоскопии и КТ.
— Поднадкостничный абсцесс. Клиническая картина. Отек век, боль и смещение глазного яблока лате-рально и книзу. В зависимости от размеров абсцесса возможны диплопия и ограничение движений глазного яблока, хемоз, а у детей также лихорадка. Если абсцесс достигает век, появляется боль, краснота, плотный отек век.
Диагностика. Диагноз устанавливают на основании результатов осмотра, назальной эндоскопии; при необходимости выполняют КТ в аксиальной проекции и консультируются с офтальмологом.
Лечение начинают с эмпирической антибиотикотерапии большими дозами ампициллина и сульбактама или клиндамицина либо цефтазидима, после получения результатов микробиологического исследования гноя антибиотики корректируют с учетом чувствительности к ним возбудителей.
Обязательно эндоскопическое хирургическое дренирование абсцесса и пораженной околоносовой пазухи.
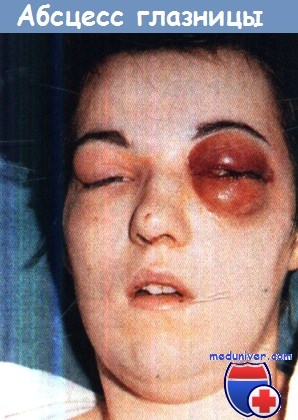
Абсцесс правой глазницы с «деревянистым» отеком тканей,
нарушением зрения и потерей подвижности глазного яблока.
— Абсцесс глазницы. Абсцесс глазницы представляет наиболее серьезную угрозу глазу. Наиболее важным симптомом, отличающим абсцесс глазницы от других орбитальных осложнений, является плотный отек тканей, окружающих глазное яблоко, ограничивающий движения последнего.
Клиническая картина. Выраженный отек и гиперемия век, хемоз, протрузия глазного яблока, быстрое снижение остроты зрения, интенсивная боль, резкая болезненность глазного яблока при надавливании на него или при попытке изменить направление взора; ограничение движений глазного яблока из-за вовлечения глазодвигательных мышц и иннервирующих их нервов в гнойно-воспалительный процесс. Постепенно развивается паралич глазодвигательных мышц, застой венозной крови в сетчатке, отек диска зрительного нерва, панофтальмит; возможно распространение инфекции в полость черепа на пещеристый синус.
Лечение. Помимо мер, принимаемых при лечении поднадкостничного абсцесса, выполняют широкую фенестрацию глазничной пластинки для дренирования абсцесса в полость носа.
Дифференциальный диагноз составляют в зависимости от результатов рентгенологического исследования, КТ и офтальмологической симптоматики. Следует исключить злокачественную опухоль глазницы, мукоцеле, доброкачественные опухоли (например, остеому), воспаление системы слезоотведения, тромбоз пещеристого синуса, невоспалительные заболевания глазницы и рожистое воспаление.
Синдром верхушки глазницы развивается при поражении сосудов и нервов, проходящих через зрительный канал и верхнюю глазничную щель. Основными симптомами являются потеря зрения, птоз, диплопия, интенсивная головная боль в височно-теменной области и экзофтальм в результате компрессии ЧН II—VI. Причинами синдрома верхушки глазницы бывают травма, злокачественная опухоль, распространение гнойного воспаления при этмоидите и сфеноидите. Лечение состоит в незамедлительной декомпрессии из-за угрозы развития слепоты.
Риногенный ретробульбарный неврит развивается вследствие распространения гнойного воспаления с клиновидной пазухи и задних ячеек решетчатого лабиринта в ретробульбарное пространство. Это осложнение наблюдается редко. Характеризуется появлением вначале офтальмологических симптомов. Лечение заключается в хирургическом дренировании пораженной околоносовой пазухи, если имеются явные признаки гнойного воспаления.
Злокачественный экзофтальм, обусловленный тиреотоксикозом, можно уменьшить с помощью хирургического вмешательства, выполняемого через нос (трансэтмоидальная декомпрессия глазницы). Отек мягких тканей глазницы приводит к повышению внутриглазничного давления и связанному с этим поражению глазного яблока и зрительного нерва. Декомпрессии можно достичь удалением нижней стенки глазницы вместе с ячейками решетчатого лабиринта и глазничной пластинки, сохраняя подглазничный нерв.
P.S. В каждом случае потери зрения на один или оба глаза, при нарушении функции глазодвигательных мышц и появлении диплопии показано ринологическое исследование.
— Вернуться в оглавление раздела «отоларингология»
Оглавление темы «Заболевания пазух носа»:
- Техника операций на лобной пазухе при фронтите
- Техника операций на клиновидной пазухе при сфеноидите
- Характеристика лазеров применяемых в хирургии носа и ее пазух
- Симптомы риносинусита у детей и его лечение
- Симптомы грибковых болезней пазух носа
- Взаимосвязь болезней пазух носа и организма у детей
- Симптомы мукоцеле пазухи носа и его лечение
- Симптомы кисты пазухи носа и его лечение
- Отек лица при воспалении пазухи носа
- Отек глаза и глазницы при воспалении пазухи носа
Источник
Макулярный отек — это не самостоятельная болезнь, а признак, при этом не только офтальмологических заболеваний. Сопровождается он снижением центрального зрения. Зачастую это компенсируется вторым глазом, из-за чего больной не сразу замечает признаки отечности. Этим она и опасна.
Макула, или желтое пятно, находится в центре сетчатой оболочки глаза и отвечает за центральное зрение. Под воздействием различных факторов происходит накапливание жидкости в этой части глаза, что и провоцирует отечность.
Отек макулы — это признак какого-то заболевания. При этом данное патологическое состояние очень опасно и способно привести к сильному ухудшению зрения.
Причины отека сетчатки глаза
Основная причина — это попадание жидкости в центре внутренней оболочки. Происходит это вследствие различных процессов. Существуют разные механизмы развития симптома. Впервые его описал ученый C.Р. Ирвин. Он рассматривал отек как последствие операции по удалению хрусталика при катаракте. При этом механизм зарождения его до сих пор точно не выяснен. Предполагается, что развитие макулярного отека определяется видом хирургической операции, проведенной на глаз.

Сегодня известны и другие причины. Одна из самых частых — сахарный диабет, который нередко вызывает диабетическую ретинопатию. Отек возникает из-за повреждения сосудов, через которые жидкость просачивается в макулу.
Факторы, провоцирующие макулярный отек, можно объединить в две группы. В первую входят офтальмологические заболевания:
глаукома;
увеиты;
пигментный ретинит;
отслойка сетчатки;
окклюзия или тромбоз вен сетчатой оболочки;
диабетическая ретинопатия;
аметропия.
Во вторую группу причин включены патологии, которые напрямую не связаны с органами зрения:
гипертония;
сердечно-сосудистые заболевания;
инфекционные болезни;
дисфункция почек;
ревматизм;
атеросклероз;
болезни крови;
нарушения работы центральной нервной системы.
Кроме того, привести к отеку макулы могут:
операции на глазах;
высокий уровень холестерина в крови;
плохая свертываемость крови;
отравления;
воспалительные процессы;
онкология и лучевая терапия;
травмы глазного яблока;
побочные действия лекарств;
малоподвижный образ жизни.
Признаки макулярного отека

Продолжительная отечность макулы способна привести к серьезному ухудшению зрения, а также к дистрофии сетчатой оболочки или разрыву желтого пятна. Но долгое время патологический процесс развивается бессимптомно. У пациента возникает частичное и кратковременное снижение остроты зрения, что компенсируется вторым глазом. По мере скопления жидкости в тканях макулы симптомы становятся более выраженными:
нечеткость изображения в центральной части;
размытость картинки;
диплопия;
ухудшение зрения по утрам;
чрезмерная светочувствительность;
снижение видимости вблизи и вдаль, что не поддается коррекции;
искаженное восприятие линий, очертаний предметов — метаморфопсия.
Также при макулярном отеке наблюдается нарушение цветового зрения. Нередко при этом заболевании мир видится в розовых тонах в буквальном смысле. Кроме того, данный патологический процесс может сопровождаться признаками основного заболевания, вызвавшего отек.
Разновидности макулярного отека
В зависимости от этиологии симптома, характера его развития и других особенностей, выделяется 3 вида данного патологического явления:
диабетический;
кистозный;
дистрофический.
Диабетический отек

Ухудшение зрения наблюдается почти у 85% пациентов с сахарным диабетом 1-го типа. Диабетическая ретинопатия развивается, как правило, в течение 15-20 лет болезни и является самым тяжелым ее осложнением. Возникает оно вследствие общего поражения сосудов организма и сетчатки в частности. Данное заболевание нередко приводит к полной слепоте. Проявляется оно и в отеке макулы. При ухудшении состояния капилляров они становятся хрупкими и проницаемыми. Плазма попадает в желтое пятно, наполняя его и провоцируя отечность.
Выделяют 2 типа такого отека:
Фокальный. Не затрагивает центральную часть желтого пятна. Размер отека незначительный. К примеру, диск зрительного нерва намного превышает его в диаметре.
Диффузный. Наблюдается поражение центра макулы. Отек достаточно большой. Диаметр его превышает размеры диска не менее чем в 2 раза. Отечность провоцирует дегенеративные и дистрофические изменения и сильное снижение зрения.
Кистозный макулярный отек глаза
Кистозный отек вызывается процедурой удаления катаракты путем факоэмульсификации, то есть дробления хрусталика лазером или ультразвуком. Симптомы отечности возникают через 6-11 недель после операции. Провоцирующим фактором выступает натяжение, которое образуется между сетчатой оболочкой и стекловидным телом.
Также кистозный макулярный отек развивается на фоне:
увеитов;
циклита;
опухолей в области глазницы;
пигментного ретинита.
Очень часто отек из-за отсутствия лечения становится хроническим. Возрастает риск повреждения фоторецепторов с фиброзным перерождением.
Дистрофический макулярный отек
Эта форма симптома развивается при возрастных изменениях в человеческом организме после 40 лет. Зачастую дистрофический отек выявляется у женщин. Причинами развития отечности становятся:
генетическая предрасположенность;
тонкие сосудистые стенки;
ожирение;
вредные привычки;
травмы глаз;
дефицит витаминов и минералов;
плохая экология.
Для дистрофического макулярного отека характерны такие признаки, как нарушение цветовосприятия и изменение очертаний предметов. Также больные отмечают, что им становится сложнее читать. Этот патологический процесс достаточно опасный. На конечной стадии отека сетчатки глаза лечение не приносит положительных результатов.
Диагностика и лечение отека макулы

Обследование проводится в несколько этапов. На первом врач выслушивает жалобы пациента. Описание им признаков ухудшения зрения очень субъективно, но оно уже может дать какое-то представление о характере патологического процесса. Кроме того, врач должен узнать о различных патологиях, которые имеются у больного, например, о сахарном диабете, гипертонии и пр. Основные данные получаются в ходе следующих обследований:
Визометрия — проверка остроты зрения.
Периметрия — измерение полей зрения. Оно проводится сегодня с помощью компьютерного прибора. При макулярном отеке страдает центральная зона сетчатки. Периметрия позволяет выявить участки снижения центрального зрения, обнаружить скотомы. По их расположению определяется область поражения желтого пятна.
Офтальмоскопия — осмотр глазного дна. Метод помогает оценить общее состояние внутренней оболочки глаза, рассмотреть ее в деталях, в том числе макулу и диск зрительного нерва.
Флюоресцентная ангиография — обследование с использованием специального красителя, который подсвечивает сосуды. В ходе обследования удается обнаружить место, где жидкость выходит из капилляров и попадает в желтое пятно. С помощью ангиографии выявляется отек, определяются его размеры и границы.
Оптическая когерентная томография применяется для детального осмотра сетчатки с определением толщины всех ее слоев.
Лечение макулярного отека глаза
Лечится отек несколькими способами — лекарствами, лазером, оперативно. В первую очередь необходимо стабилизировать зрительные функции. Для этого нужно устранить проницаемость сосудов. Алгоритм лечения зависит от формы отека, его причин и стадии. На раннем этапе назначаются глазные капли, таблетки, инъекции внутривенно и внутримышечно. Применяются следующие виды препаратов:
противовоспалительные;
диуретики;
лекарственные средства, улучшающие микроциркуляцию.
Отек, спровоцированный хроническим заболеванием, лечится путем устранения основной болезни. При тяжелом протекании патологического процесса назначаются интравитреальные инъекции. Они обеспечивают мощный терапевтический эффект. Препарат вводится непосредственно в глаз максимально близко к центральной зоне сетчатой оболочки. Процедура проводится офтальмохирургом, так так требует от врача хорошей подготовки и большого опыта. Укол делается после закапывания анестезирующих капель. Как правило, вводятся кортикостероиды, обладающие сильным противовоспалительным действием. Также используются антиангиогенные препараты. Они предназначены для того, чтобы не допустить разрастания новых сосудов в области поражения сетчатки отеком.
Лечение отека сетчатки лазером
Уменьшить отек удается с помощью лазерной коагуляции. Проводится процедура в амбулаторных условиях под местной анестезией. Лечится всегда один глаз. Если отеки возникли на обоих, повторная операция назначается через несколько недель.
В ходе лазерной коагуляции сетчатка припаивается лазером к сосудистой оболочке. Благодаря этому можно предотвратить разрастание сосудов и устранить их пропускаемость. Процедура очень безопасная, ее назначают даже беременным женщинам с отслоением сетчатки. Однако есть и ряд противопоказаний к такому лечению:
ретинальные кровоизлияния;
помутнение оптических сред глаза — роговицы или хрусталика;
разрастание сосудов радужной оболочки;
кровоизлияния в стекловидное тело и его деструкция;
острота зрения ниже 0,1;
дистрофия роговицы.
Макулярный отек сетчатки глаза: хирургическое лечение
Если отек не получается устранить вышеперечисленными способами, а также с целью профилактики его развития, проводится витрэктомия — процедура удаления стекловидного тела. Делается операция под общим наркозом. Ее продолжительность составляет около часа. Вместо удаленного стекловидного тела в полость глазного яблока имплантируется имитирующее его вещество — силиконовое масло, газовый пузырь, солевой раствор.
Лечится макулярный отек несколько месяцев до его полного исчезновения. В некоторых случаях он не проходит на протяжении года или двух. При своевременно начатом лечении можно восстановить все зрительные функции. Длительное и тяжелое протекание отека при отсутствии полноценного лечения может привести к сильному снижению зрения.
Лечение макулярного отека народными средствами
Вылечить отек макулы можно только с помощью лекарств или операции. Применение народных средств должно быть одобрено врачом. В интернете можно найти следующие рецепты:
Чистотел. Его советуют людям с диабетическим отеком. Для приготовления отвара потребуются 2 ложки травы. Их нужно залить кипятком и дать настояться. Полученный настой закапывают в глаз по 2-3 капли один раз в день в течение месяца.
Луковая шелуха с хвоей. Отвар готовится из лука, иголок хвойных деревьев и плодов шиповника. Варить его нужно 10 минут. Принимается внутрь ежедневно на протяжении месяца.
Отвар из васильков и тмина. Его закапывают в глаза по две капли.

Все эти средства не помогут вылечить заболевание и снять отек, поэтому большинство людей относятся к ним скептически. Не прибегайте к их использованию без консультации врача.
Чем опасен макулярный отек?
Если отек послеоперационный, то проходит он быстро и без последствий. Более тяжелые осложнений возникают при ретинопатии. Также различные виды отеков могут привести к:
сильному воспалению тканей глаза;
кровоизлияниям в различные структуры глазного яблока;
снижению остроты зрения;
повышению внутриглазного давления;
отслоению сетчатки.
Профилактика отека макулы
Специфической профилактики макулярного отека не разработано. Пациентам с сахарным диабетом рекомендуется постоянно контролировать уровень сахара в крови. Также Вы можете проверять зрение по сетке Амслера. Этот тест можно скачать в интернете. Его результаты дают примерное представление о центральном зрении. Не забывайте периодически обследоваться у офтальмолога, особенно при наличии хронических заболеваний.
Источник
