Отек кишечника что это

Отек кишечника является сигналом изменения работы ЖКТ и может быть следствием онкологии. Раннее исследование и вовремя начатое лечение поможет сохранить здоровье и защитить от многих последствий. Для предотвращения болезни следует вести активный образ жизни и позаботиться о мерах профилактики.

Отек кишечника зачастую встречается при патологиях, сопровождаемых повышенной потерей белка. Синдром характеризуется изменениями слизистой оболочки и может привести к плачевным последствиям. Более чем в 50% кишечная непроходимость и отечность являются признаками онкологического заболевания. Дальнейший прогноз зависит от своевременной диагностики и лечебных мероприятий.
Причины появления
Воспаление отделов толстого кишечника может иметь инфекционное и неинфекционное происхождение. В число самых распространенных причин входят:
- Преобладание вредной пищи в ежедневном рационе;
- Несбалансированный режим питания;
- Вредные привычки;
- Аллергические реакции;
- Прием медикаментов.
Болезнь Уиппла
Основную часть пациентов, страдающих данным заболеванием, составляют люди в возрасте от 30 до 50 лет (большинство мужчин). Заболевание проявляется в виде высокой температуры, озноба, появления пигментных пятен, анемии, диареи, плеврита, ухудшение памяти. Пострадавший ощущает сильные спазмы в области живота.
Кишечная лимфангиэктазия

Лимфангиэктазия появляется в результате врожденного или приобретенного поражения лимфатических сосудов на тонкой кишке. Воспаление лимфоузлов или сосудов приводит к нарушению лимфатического оттока, диареи и отекам.
Опухоли тонкого кишечника
Отек может быть следствием новообразований кишечника. Симптом встречается при лимфосаркоме, сопровождаемый диареей. Диагноз имеет неблагоприятный прогноз – большинство случаев заканчивается летальным исходом.
У некоторых пациентов при лимфосаркоме отечность появляется из-за нарушения оттока лимфы, которой препятствует набухание опухолей в органе. Они появляются на ранней стадии, имеют несимметричную форму и четко очерченные границы.
Симптомы отечности кишки
Симптоматика, характерная для патологических отклонений, может проявляться в поражениях различных отделов организма в зависимости от причины.
Местные признаки изменения работы кишечного тракта:

- Быстрая утомляемость;
- Низкий уровень белка в плазме;
- Головная боль и головокружение;
- Поражения других участков в организме;
- Анемия;
- Сухость и бледность кожных покровов.
При попадании продуктов жизнедеятельности возникает интоксикация организма. Больного мучают головные боли, вялость, тошнота, общая слабость, температура выше нормы, боли в суставах, анемия и нарушение работы внутренних органов.
Энтероколит проявляется повышенной температурой, переменным стулом, одутловатостью, калом с посторонними примесями (слизью, кровью, гноем).
При функциональном изменении работоспособности, возникает острое болевое состояние в пораженной области, перебои со стулом, не проходящая тошнота, рвота, отрыжка. Не принятые вовремя меры могут привести к интоксикации и перитониту.
В случае кишечной закупорки характерными симптомами являются запоры, с которыми не удается справиться с помощью клизмы, болезненность. Наряду с этим могут пострадать мочевой пузырь и детородные функции у женщин. Появляются болезненные и частые позывы к мочеиспусканию, нарушение менструального цикла, посторонние выделения из влагалища, примеси крови в моче.
Диагностика

Для диагностики патологий применяются различные методики, исходя из показателей конкретного пострадавшего. Первоначально проводится проверка кала на наличие примесей крови. Подобная процедура рекомендована для ежегодного прохождения людям, входящим в группу риска.
В случае положительного результата необходимы дополнительные обследования:
- Колоноскопия;
- Гистология;
- Ректороманоскопия;
- Осмотр эндоскопом слизистых оболочек.
Исследование верхних отделов органа выполняется через ротовую полость. Наличие опухоли в толстом кишечнике выявляется через прямую кишку. В современной медицине для определения признаков болезни применяется капсула с видеокамерой. Пациенту необходимо проглотить ее, запив водой. Это метод позволяет осмотреть все области ЖКТ, выводя картинку на экран. Безопасный и результативный способ диагностики.
Для постановки точного диагноза пациентам назначается ряд дополнительных процедур:
- УЗИ, рентген, МРТ;
- Пальпация;
- Биохимический анализ и биопсия;
- В некоторых случаях генетический тест.
Комплексные диагностические мероприятия позволяют максимально точно поставить диагноз и назначить правильное лечение.
Профилактика

Отеки и опухоли могут появиться внезапно. Для пациентов из группы риска особое внимание стоит уделять профилактическим мероприятиям. К ним относятся:
- Ежедневный распорядок, исключающий присутствие пагубных привычек;
- Регулярная физическая активность;
- Ежедневное включение растительной клетчатки в рацион;
- В качестве профилактики патологий органа, после 40 лет рекомендуется употреблять 10 мг ацетилсалициловой кислоты ежедневно;
- Каждый год сдавать анализ кала на проверку содержания частиц крови.
Избежать негативных последствий поможет исследование на начальной стадии заболевания с помощью позитронно-ремиссионной томографии. Любые отклонения в состоянии и работе желудочно-кишечного тракта являются поводом для незамедлительного обращения к специалисту. Нельзя заниматься самостоятельным лечением, это может повлечь ухудшение состояния и необратимые перестройки в организме.
Источник
Главная
Диагностика
Дифференциальная диагностика по внешним признакам
Отеки при заболеваниях кишечника
Отеки при заболеваниях кишечника встречаются чаще всего при энтеропатиях с повышенной потерей белка. При данном синдроме вследствие повышенной проницаемости кровеносных или лимфатических сосудов слизистой оболочки желудочно-кишечного тракта происходит чрезмерная потеря белка.
Формируется гипопротеинемический отечный синдром, проявляющийся анасаркой и водянкой. Больные заметно худеют. Часто наблюдаются длительная диарея, синдром нарушенного всасывания. В кале обнаруживается повышенное содержание белков плазмы. В крови — гипопротеинемия с выраженной гипоальбуминемией. Отсутствует патология сердца, печени и почек.
Энтеропатия с повышенной потерей белка может наблюдаться при кишечной лимфангиэктазии, синдроме спру (целиакия-спру), опухолях тонкого кишечника, болезни Уиппла.
Кишечная лимфангиэктазия
Кишечная лимфангиэктазия — это врожденное или приобретенное поражение лимфатических сосудов тонкой кишки, сопровождающееся затруднением оттока лимфы, который может быть блокирован вследствие воспаления лимфатических сосудов или увеличения лимфатических узлов брыжейки (опухоль, метастазы). Периодически отмечается диарея. Появляются генерализованные отеки. Достоверный диагноз кишечной лимфангиэктазии может быть установлен после аспирационной биопсии тонкой кишки.
Синдром спру
Синдром спру — состояние, возникающее в условиях нарушения всасывания пищевых веществ из тонкой кишки и повышенной проницаемости ее капилляров для белков плазмы. Встречаются аминоптериновая (непереносимость коровьего молока) и глютеновая (непереносимость муки злаковых растений) энтеропатии. Последняя часто называется целиакия-спру.
Заболевание обычно начинается в детстве. Рецидивы возникают в зрелом возрасте и протекают со сменой обострений и ремиссий. Появляется диарея с обильным, иногда пенистым стулом и резким запахом. Аппетит заметно не изменен, однако больные теряют массу тела. Постепенно к диарее присоединяются анемия, повышенная кровоточивость, глоссит, гиперкератоз кожи, мышечная слабость. Начинают отмечаться парестезии, судороги, остеопороз. Вся симптоматика связана с развитием синдрома нарушенного всасывания.
В тяжелых случаях появляется гипопротеинемия, а вслед — и генерализованные отеки. После перехода на аглютеновую диету все проявления болезни исчезают. Диагноз подтверждается аспирационной биопсией.
Опухоли тонкого кишечника
К развитию отеков и асцита могут приводить опухоли тонкого кишечника, исходящие из лимфоидной ткани. Подобная симптоматика встречается при лимфосаркоме. Отечному синдрому предшествует длительный период диареи. Продолжительность жизни больных при лимфосаркоме с момента появления диареи не превышает двух лет.
У части больных лимфосаркомой отеки могут быть обусловлены также нарушением лимфооттока из-за сдавления опухолью лимфатических сосудов. В таких случаях отеки возникают раньше, они асимметричны, имеют четкую границу с неотечной тканью, располагаются дистальнее увеличенных лимфоузлов.
Болезнь Уиппла
Болезнь Уиппла (интестинальная липодистрофия) развивается в основном в возрасте 30-50 лет. Чаще болеют мужчины. Заболевание начинается с лихорадки (в период обострения до 39 С, с ознобами) и «летучего» полиартрита. В дальнейшем возможно присоединение лимфаденопатии, гиперпигментации кожных покровов, анемии, плеврита, эндокардита, нарушений памяти. Всегда поражается тонкий кишечник с формированием синдрома нарушенного всасывания и повышенной потерей белка. Диарея сочетается с анорексией и схваткообразными болями в животе, чего не бывает при целиакии-спру. После длительной диареи могут появляться гипопротеинемические отеки.
Для уточнения диагноза делается биопсия слизистой оболочки тонкой кишки. Характерна эффективность антибактериальной терапии. В дифференциальной диагностике с лимфосаркомой решающее значение придается биопсии лимфоузла. Кроме того, при лимфосаркоме отсутствуют артралгии и высокая лихорадка.
Казуистически редко гипопротеинемические отеки могут наблюдаться при неспецифическом язвенном колите, болезни Крона, инфекционном гастроэнтерите.
проф.Н.Ф.Copoкa
«Отеки при заболеваниях кишечника» и другие статьи из раздела Дифференциальная диагностика по внешним признакам
Читайте также:
- Медикаментозные отеки
- Отеки при истощении
- Вся информация по этому вопросу
Источник
Отек случается каждый раз, когда мелкие кровеносные сосуды становятся проницаемыми, высвобождая жидкость в близлежащие ткани. Жидкость накапливается, в результате чего ткани набухают, становятся больше в несколько раз. Иногда отек подобного типа вызывает конкретный штамм кишечной палочки, поэтому в этом случае медики называют его «отек кишечника» или «кишечный отек». Слизистая желудка и кишечника становится набухшей, воспаленной и увеличивается.
- Причины возникновения отека
- Симптомы отека
- Методы лечения отеков
Причины возникновения отека
Отек – это нормальная реакция организма на воспаление или травму. Например, вывих лодыжки, укус пчелы или инфекционное поражение кожи всегда будет сопровождаться отеком в эпицентре пораженной области. В некоторых случаях, например при заражении, попадании инфекции в рану, такая реакция может быть полезной. Увеличение отхода жидкости из кровеносных сосудов позволяет транспортировать большее количество борющихся с инфекцией лейкоцитов, которые проникают в зону заражения и оказывают лечебное воздействие.
Голодный отек — это медицинский термин, являющийся синонимом алиментарной дистрофии или безбелкового отека. Эта реакция является ответом организма на инфекцию, повреждение, воспаление или хронический дефицит белка, недоедание, систематический скудный рацион. Другими, менее распространенными причинами отека могут быть лекарственные препараты, инфекции, беременность и другие состояния.
Отек также может являться реакцией на медицинские факторы или проблемы с обменом веществ, в норме присутствующих в крови. Например, при белковой недостаточности или при полном отсутствии белков (безбелковый отек) отечность является защитной реакцией.
Основные причины отека:
1. Низкий уровень альбумина (гипоальбуминемия).
Альбумин и другие белки в составе крови играют роль своеобразной «губки», сохраняющей жидкость в кровеносных сосудах. Низкий уровень альбумина может способствовать отеку, но обычно это не единственная причина такого состояния.
2. Аллергические реакции.
Отек сопровождает большую часть аллергических реакций. В ответ на аллергические воздействия организм позволяет жидкости из кровеносных сосудов направляться к пораженной области.
3. Тромбы.
Если дренаж жидкости из какой-либо части тела блокируется, жидкость соберется в каком-либо другом месте. Например, тромб в глубоких венах вызывает отек ног.
Опухоль, блокирующая отток лимфы или кровоток, будет вызвать отек в пораженной области.
4. Критические болезни и состояния.
К таким относятся ожоги, тяжелые инфекции с поражением всего тела. При обширных поражениях жидкость из кровеносных сосудов просачивается во все пораженные ткани, таким образом, всё тело становится набухшим, отечным.
5. Болезни сердца, например, застойная сердечная недостаточность.
Когда сердце слабеет и менее эффективно перекачивает кровь, жидкость может постепенно накапливаться, вызывая отек ног. Если накопление жидкости происходит быстро, появляется отек легких. Если есть правостороння сердечная недостаточность, отек происходит в брюшной полости.
6. Заболевания печени.
Например, цирроз. Приводит к снижению уровня альбумина и других белков крови.
7. Нефротический синдром.
Нарушение функции почек.
8. Беременность.
В связи с увеличением объема крови во время беременности и давлением со стороны растущей матки, легкий отек ног является нормальным в этот период. Однако тромбоз, появляющийся во время беременности, способствует серьезной отечности.
9. Травма головы и опухание головного мозга.
Другие причины отека мозга – это гипонатриемия, гидроцефалия, потеря сознания, кома.
10. Недостаточность лимфатической системы.
Лимфатическая система организма помогает вывести лишнюю жидкость из тканей. Если эта система повреждена — например, вследствие оперативного лечения рака — лимфатические узлы и лимфатические сосуды, дренирующие ткани, могут не выполнять свою функцию.
Умеренная степень отечности появляется вследствие:
- длительного удержания сидячего положения;
- употребления большого количества соленой пищи и жидкостей;
- предменструальных симптомов;
- беременности.
Отек может быть побочным эффектом приема некоторых лекарств, в том числе:
- лекарств, повышающих давление;
- нестероидных противовоспалительных препаратов;
- стероидных препаратов;
- блокаторов кальциевых каналов;
- прамипексола;
- пиоглитазона, росиглитазона;
- эстрогенов;
- лекарств от диабета — тиазолиндионов.
Симптомы отека
Основные симптомы отека это:
- местное или обширное воспаление:
- покраснение кожи;
- боль при нажатии на отекший участок;
- чувство напряжения;
- боль в стопах;
- трещины на поверхности кожи;
- отек языка;
- одышка;
- появление язв на коже;
- кашель и пенистая мокрота (при отеке легких).
Методы лечения отека
Лечение отека зависит от причины его появления.
Аллергические реакции, вызывающие отек, лечат антигистаминами и кортикостероидами. Отек, возникающий в результате закупорки вен, лечат путем устранения тромба или опухоли. Тромб обрабатывают препаратами для разжижения крови, и сгусток разрушается. Опухоль уменьшают при помощи химиотерапии и удаляют.
Отеки, вызванные застойной сердечной недостаточностью или нарушением функции почек, лечат при помощи мочегонных препаратов. Мягкий отек проходит обычно сам по себе, особенно при правильном положении тела — ноги выше туловища в лежачем положении.
При голодном отеке с сопутствующими инфекциями назначают антибиотики. Питание должно быть высококалорийным, с большим содержанием клетчатки, витаминов, количество белка необходимо постепенно довести до нормы. Средняя температура воздуха в помещении, где находится больной, не должна быть ниже 12 градусов, поскольку в первые недели лечения пациенты с дистрофией зябнут. Питание должно быть дробным, калорийным, суточная калорийность — от 2500 до 3500 ккал (в течение 7-10 дней). В дальнейшем калорийность можно уменьшить до возрастной нормы.
Источники статьи:
https://www.webmd.com
https://www.merckvetmanual.com
https://www.mayoclinic.org
https://www.medicalnewstoday.com
https://www.medicinenet.com
По материалам:
©2005-2016 WebMD, LLC.
© 2009-2015 Merck Sharp & Dohme Corp., a subsidiary of Merck & Co.,
Inc., Kenilworth, N.J., U.S.A.
© 1998-2016 Mayo Foundation for Medical Education and Research.
by Christian Nordqvist — MediLexicon International Ltd, Bexhill-on-Sea, UK.
©1996-2016 MedicineNet, Inc.
Смотрите также:
У нас также читают:
Источник
Опухоли кишечника развиваются в разных его отделах и отличаются как по локализации, так по клеточному строению и форме. Для каждого типа опухоли характерно определенное развитие и прогнозы, поэтому и лечение должно быть подобрано индивидуально, с учетом доброкачественности и злокачественности образования.
Содержание:
- Виды доброкачественных опухолей кишечника
- Виды злокачественных опухолей кишечника по локализации
- Виды злокачественных опухолей кишечника по форме
Виды доброкачественных опухолей кишечника
Опухолями кишечника называются образования, поражающие любой его отдел. Чаще всего опухоли образуются в тонкой, толстой, слепой и сигмовидной кишке. Группу риска составляют люди в возрасте за 50 лет, при этом молодые люди тоже подвержены опухолевым образованиям кишечника.
Вопрос, почему в кишечнике формируются опухоли, пока остается открытым, так как точные причины не установлены. Названы предрасполагающие источники:
- неправильный рацион питания;
- хронические заболевания желудочно-кишечного тракта;
- вредные привычки.
Опасность любого опухолевого образования заключается в длительном существовании без явных проявлений. И только при значительном развитии опухоли больной может заметить такие типичные признаки опухоли, как:
- боль;
- нарушение функций кишечника;
- метеоризм;
- тошнота;
- рвота.
Подобными симптомами может сопровождаться как доброкачественное образование в кишечнике, так и рак кишечника. Чтобы выяснить природу патологии, необходимо пройти инструментальную диагностику, а также лабораторное тестирование.
Все виды опухолей кишечника лечатся хирургическим путем, а если проводится лечение рака кишечника за границей, то операция комбинируются с дополнительными лечебными процедурами.
Доброкачественным опухолям тонкой кишки свойственно перерождаться в раковые образования, поэтому важно обеспечить раннюю диагностику заболевания и сразу пройти качественное лечение. Прогноз доброкачественной опухоли тонкого кишечника всегда хороший, лечение, как правило, несложное и щадящее. Если же развивается злокачественное образование, то лечение рака за рубежом будет более сложным, и прогнозы зависят от стадии опухоли.
Классификация опухолей кишечника доброкачественного типа выглядит следующим образом:
-
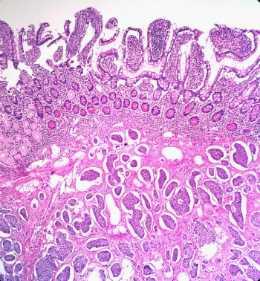 Полипы. Такие образования диагностируются чаще всего и несут в себе наибольшую опасность по сравнению с другими опухолями кишечника. Полипы могут перерождаться в рак, поэтому их расценивают как предраковое состояние. Такие образования подразделяются на аденомы ворсинчатые, трубчатые, трубчато-ворсинчатые, а также воспалительные, гиперпластические и гамартомные полипы.
Полипы. Такие образования диагностируются чаще всего и несут в себе наибольшую опасность по сравнению с другими опухолями кишечника. Полипы могут перерождаться в рак, поэтому их расценивают как предраковое состояние. Такие образования подразделяются на аденомы ворсинчатые, трубчатые, трубчато-ворсинчатые, а также воспалительные, гиперпластические и гамартомные полипы. - Опухоли ворсинчатые. Доброкачественные опухоли прямой кишки в большинстве случаев бывают ворсинчатыми и формируются из железистого эпителия.
- Полипоз диффузный. Системная патология, при которой в толстом кишечнике образуется много полипов. Иногда поражается весь ЖКТ. Различаются семейный и вторичный диффузный полипоз. Лечение опухоли кишечника за границей возможно только хирургическим методом. Причем если лечение не провести своевременно, то патология из доброкачественной перейдет в злокачественную. Из-за специфического расположения доброкачественная опухоль слепой кишки долгое время себя не проявляет, поэтому раннее ее выявление возможно только при условии регулярных профилактических обследований.
- Лимфомы. Это наиболее распространенные опухоли кишечника у детей в возрасте до 10 лет. Также данное образование может поражать взрослых в возрасте за 50 лет.
- Лейомиома. Это редкая неэпителиальная опухоль тонкой и прямой кишки, которая образуется из гладких мышечных тканей.
- Лимфангиома. Редкое врожденное образование кишечника с преимущественной локализацией в двенадцатиперстной кишке, которое состоит из лимфатических сосудов.
- Лимфома желудка. Очень редкий тип опухоли, в структуру которой входит лимфатическая ткань.
- Гемангиома. Редкая доброкачественная опухоль толстой кишки, которая проявляется кровотечениями, так как состоит из кровеносных сосудов.
- Липома ободочной кишки. Опухоль формируется из жировых тканей.
Практически все типы опухолей кишечника подразделяются на множественные, одиночные и диффузные.
Виды злокачественных опухолей кишечника по локализации
Раковые образования диагностируются в разных отделах кишечника и имеют обширную классификацию. При разделении раковых опухолей на типы учитывают их гистологический состав, форму развития и локализацию.
В зависимости от локализации раковые образования кишечника классифицируются на:
- ампуллярные опухоли — данный тип представлен кратерообразной кровоточащей язвой с инфильтрированным основанием, экзофитной аденокарциномой; встречаются в 80% случаев выявленных злокачественных новообразований прямой кишки;
- надампуллярные опухоли — представлены скирром, который сужает просвет кишки в виде кольца и приводит к развитию стеноза; встречаются в 15% случаев выявленных раковых образований прямой кишки;
- анальные опухоли — поражают заднепроходное отверстие, при этом формируется плотная язва с плоскоклеточным строением; встречаются в 8% случаев диагностированных опухолей прямой кишки.
Развернутая классификация раковых опухолей кишечника в зависимости от локализации в определенном отделе кишечника выглядит следующим образом:
-
 Тонкая кишка. Опухоль с локализацией в тонкой кишке диагностируются достаточно редко — 1% от общего числа случаев формирования опухолей ЖКТ. Связано это с быстрой проходимостью пищи через данный отдел, в котором содержится много иммуноглобулина А. В тонкой кишке могут развиваться саркомы, лимфомы, карциноиды, аденокарценомы. Прогноз опухоли тонкого кишечника будет зависеть от наличия метастазов. При отсутствии метастатических очагов у больного хорошие шансы на успешное лечение. Если же опухоль начинает распространяться и метастазировать, то поражаются смежные отделы — толстая кишка и желудок. В таком случае будет проведено лечение рака желудка за границей, а также других органов, подвергшихся метастазам.
Тонкая кишка. Опухоль с локализацией в тонкой кишке диагностируются достаточно редко — 1% от общего числа случаев формирования опухолей ЖКТ. Связано это с быстрой проходимостью пищи через данный отдел, в котором содержится много иммуноглобулина А. В тонкой кишке могут развиваться саркомы, лимфомы, карциноиды, аденокарценомы. Прогноз опухоли тонкого кишечника будет зависеть от наличия метастазов. При отсутствии метастатических очагов у больного хорошие шансы на успешное лечение. Если же опухоль начинает распространяться и метастазировать, то поражаются смежные отделы — толстая кишка и желудок. В таком случае будет проведено лечение рака желудка за границей, а также других органов, подвергшихся метастазам. - Ободочная кишка. Частая локализация, при которой поражается слизистая оболочка. По мере распространения опухоли происходит прорастание слоев стенки, при этом поражаются прилегающие органы. Как правило, в ободочной кишке развиваются аденокарциномы.
- Двенадцатиперстная кишка. Основное место локализации опухолей — нисходящая область. В 15% случаев раковая патология сопровождается метастазированием. Причем метастазирование в органы происходит в определенной последовательности. Первыми поражаются лимфоузлы, затем печень и после этого легочные ткани. Часто пациенты с метастатическим раком кишечника проходят лечение рака легких за границей.
- Восходящая кишка. Раковые опухоли выявляются в 18% случаев от всего количества образований толстого отдела. Для таких опухолей характерно позднее метастазирование.
- Нисходящая кишка. Редкая локализация, на которую приходится не более 5% случаев.
- Сигмовидная кишка. Опухоли встречаются в 25% случаев.
- Поперечная кишка. Образования встречаются нечасто — 9% случаев всех выявленных опухолей толстого кишечника.
- Прямая кишка. Частая локализация злокачественных опухолей — 40% случаев (аденокарциномы). При этом количество выявленных случаев рака прямой кишки с каждым годом увеличивается. Опухоль может развиваться в разных направлениях, поражая просвет стенки или ее толщу.
- Слепая кишка с аппендиксом. Достаточно распространенная локализация — в слепой кишке. Аппендикс реже поражается раком, как правило, здесь образуются карциноидные опухоли, которые медленно растут и практически не поражают серозную оболочку.
- Толстая кишка. Говоря о локализации опухолей в данной кишке, специалисты обобщают образования, которые возникают в разных подотделах толстого кишечника.
Злокачественные опухоли, независимо от локализации, представляют серьезную угрозу, поэтому меры по борьбе с ними должны быть проведены вовремя.
Виды злокачественных опухолей кишечника по форме
В зависимости от формы развития злокачественные опухоли могут быть экзофитными, эндофитными и смешанными. В формировании опухолей участвуют разные ткани, поэтому опухоли значительно разнятся между собой.
- Колоректальные образования. Опухоли, способность к дифференцировке у которых практически утрачена. Клетки образования сильно отличаются от клеток органа, в котором локализуется опухоль.
- Ангиосаркома. Опухоль формируется из клеток, которые находятся на внутренних сосудистых стенках. Для нее характерен агрессивный рост и метастазирование. Поздние стадии рака часто сопровождаются поражением тазовой костной ткани, при котором показано лечение рака костей за рубежом.
- Лейомиосаркома. Редкий тип образования, в структуру которого входят гладкие мышечные ткани. Часто поражает тонкий кишечник.
- Злокачественная неврилемомма. Источником формирования опухоли служит нейроэктодерма. Второе название такой опухоли — шваннома, так как она начинает развиваться из шванномы нервного корешка. В некоторых случаях клетки шванномы сильно изменяются, поэтому возникают сложности с дифференцировкой. Соответственно, лечение в таких ситуациях сложно подбирать. Специалисты разрабатывают индивидуальные программы, которые корректируются уже в ходе лечения.
- Колоректальная лимфома. В основном так называют аденокарциному, в структуре которой присутствуют железистые частицы.
Также в кишечнике выявляются и другие виды злокачественных опухолей: саркома, лимфома, карциноидная опухоль.
Для разработки результативной программы лечения важно определить точный тип опухоли, поэтому в заграничных клиниках этапу диагностики уделяется особое внимание.
Источник
