Отек гортани клиника помощь
Методы исследования гортани и трахеи.
1. осмотр;
2. пальпация;
3. ларингоскопия (прямая и непрямая);
4. микроларингоскопия;
5. рентгенография;
6. томография;
7. эндоскопия (бронхоскопия, трахеобронхоскопия);
8. стробоскопия (дает представление о движении голосовых складок).
Отек гортани является симптомом определенного заболевания и может быть воспалительным (заболевания глотки, гортани; острые и хронические инфекционные заболевания (корь, скарлатина, грипп, туберкулез, сифилис); травмы шеи; термические и химические ожоги гортани) и невоспалительным (сердечная недостаточность, заболевания печени и почек, аллергическая реакция).
Клиниказависит от степени сужения просвета гортани и быстроты распространения отека.
1. боль при глотании;
2. ощущение инородного тела;
3. затруднение дыхания;
4. изменение голоса.
5. картина удушья (чувство нехватки воздуха, цианоз, беспокойство, участие в дыхании вспомогательной мускулатуры).
Неотложная помощь:
1. кислородотерапия;
2. лекарственные средства, уменьшающие отек тканей — мочегонные (лазикс),
3. препараты, снижающие проницаемость сосудистой стенки (10% раствор хлористого кальция, 20% раствор глюкозы с инсулином, 5% раствор аскорбиновой кислоты),
4. десенсибилизирующие, гормональные препараты;
5. при развитии асфиксии — немедленная интубация (коникотомия, крикотомия, трахеотомия и др.).
Острый стеноз гортани
Причины:
острые инфекционные заболевания;
травмы шеи;
аллергические заболевания;
ожоги глотки и гортани;
заболевания внутренние органов;
хронические инфекционные заболевания.
Клиническая картина стеноза гортани:
1-я стадия — компенсации:
1. пациент спокоен;
2. затруднение дыхания появляется при физической нагрузке, плаче;
3. дыхание шумное, одышка инспираторная.
2-я стадия — субкомпенсации:
1. появляется беспокойство;
2. шумное дыхание в покое — продолжительный вдох, резкий выдох;
3. участие в дыхании вспомогательной мускулатуры;
4. тахикардия, повышение артериального давления;
5. вынужденное положение больного — сидя с запрокинутой головой;
6. признаки акроцианоза.
3-я стадия — декомпенсации:
1. резкое беспокойство, страх;
2. дыхание поверхностное, учащенное, шумное, слышимое на расстоянии;
3. тахикардия и повышение артериального давления имеют более выраженный характер;
4. кожа лица багрово-синюшная, покрыта холодным, липким потом;
5. цианоз губ и ногтей;
6. голос и кашель становятся беззвучными.
4-я стадия, — асфиксии:
1. помрачение или потеря сознания;
2. дыхание типа Чейн-Стокса;
3. зрачки резко расширены;
4. выраженная бледность кожных покровов;
5. артериальное давление резко снижено, пульс отсутствует;
6. наступает летальный исход.
Неотложная помощь при остром стенозе гортани:
1. голосовой покой;
2. возвышенное положение;
3. горчичные ножные ванны;
4. обеспечение в помещении свежего прохладного воздуха;
5. экстренная госпитализация.
В стационаре при стенозах 1-2-й степени проводится консервативное лечение:
6. оксигенотерапия (увлажненный кислород, кислородная палатка);
7. лекарственные средства, уменьшающие отек тканей — мочегонные (лазикс), снижающие проницаемость сосудистой стенки (10% раствор хлористого кальция, 20% раствор глюкозы с инсулином, 5% раствор аскорбиновой кислоты), десенсибилизирующие, гормональные препараты;
8. антибактериальные препараты по показаниям.
При стенозах 3—4-й стадии применяется неотложная хирургическая помощь: коникотомия, трахеотомия.
Коникотомия — рассечение конической связки — производится в экстремальной ситуации. Необходимо принять следующие меры для спасения жизни больного:
1. подготовить режущий инструмент, полую трубку с неспадающимися краями;
2. выполнить, по возможности, правила асептики;
3. усадить пациента с запрокинутой головой и фиксировать ее;
4. пальпаторно определить место расположения конической связки (углубление между нижним краем щитовидного хряща и дугой перстневидного хряща);
5. произвести в области углубления горизонтальный разрез кожи и конической связки на глубину не более 0,5—1 см у взрослого пациента во избежание ранения задней стенки гортани;
6. ввести в образовавшийся разрез полую трубку и фиксировать ее лейкопластырем или другим подручным материалом;
7. экстренно транспортировать пациента в стационар для проведения трахеотомии.
Трахеотомия — операция рассечения трахеи с введением дыхательной трубки.
Рис. Варианты хирургических вмешательств на гортани и трахее:
1. коникотомия;
2. крикотомия;
3. верхняя трахеотомия;
4. нижняя трахеотомия;
5. средняя трахеотомия (Овчинников Ю.М., 1988)
Показанием для трахеотомии является нарушение дыхания с явлениями стеноза 3—4-й степени, вызванное заболеванием гортани различной этиологии. Для своевременного оказания неотложной помощи в лор-отделениях, хирургических кабинетах и инфекционных отделениях необходимо иметь стерильный набор инструментов и анестезирующие средства для проведения трахеотомии. Трахеотомические трубки изготавливают разных размеров из металла, пластиковых и биологических материалов.
Этапы выполнения трахеотомии:
положение больного: лежа на спине с разогнутой шеей и валиком, уложенным под спину;
анестезия: при оказании неотложной помощи — местная, при проведении плановой операции — интубационный наркоз;
расположение разреза: по отношению к перешейку щитовидной железы различают трахеотомию верхнюю, среднюю и нижнюю;
выполнение разреза кожи: строго по средней линии от щитовидного хряща до яремной выемки;
смещение перешейка щитовидной железы: вверх или вниз в зависимости от способа операции;
рассечение колец трахеи: линейный разрез через 2 и 3 кольца трахеи и введение трахеотомической трубки;
фиксация трубки, ушивание раны, наложение асептической повязки.
При необходимости длительного ношения трубки производится трахеостомия — образование круглого отверстия на передней поверхности трахеи — стомы.
Уход за больным после трахеотомии.
В послеоперационном периоде больной нуждается в индивидуальном уходе и наблюдении за общим состоянием, температурой тела, состоянием кожных покровов в области операционной раны. Кроме того, медицинская сестра согласно назначению врача должна выполнить следующие виды ухода:
1. следить за увлажнением воздуха в палате;
2. проводить регулярную смену марлевой салфетки под щитком трубки для предупреждения раздражения кожи;
3. осуществлять обработку кожи в области операционной раны при возникновении мацерации подсушивающими средствами (пастой Лассара) или мазями с антибиотиками или кортикостероидами (флуцинар, лоринден);
4. проводить туалет и смену, внутренней трахеотомической трубки (смена всей канюли выполняется врачом);
5. вводить в трубку щелочно-масляный раствор по 2-3 капли через 2-3 часа для разжижения мокроты, растворы химотрипсина, антибиотиков;
6. удалять мокроту из трубки электроотсосом с гибким наконечником;
7. следить за правильным положением больного (на боку) и менять положение каждые 2 часа;
8. проводить лечебную и дыхательную физкультуру, массаж грудной клетки.
Острые воспалительные заболевания гортани.
Острый ларингит — воспаление слизистой оболочки гортани, часто распространяющееся из носа и глотки в процессе респираторно-вирусной инфекции, кори, коклюша и других заболеваний. Причиной воспалительного процесса может быть раздражение слизистой оболочки вредными факторами производственного характера.
Клинические проявления:
1. першение в области гортани, сухой, болезненный кашель;
2. охриплость голоса, которая может смениться беззвучным голосом (афонией);
3. болезненное давление или саднение позади грудины (при распространении процесса в область трахеи);
4. затруднение дыхания, которое возникает при скоплении слизисто-гнойной мокроты; интоксикация умеренно выражена, температура субфебрильная.
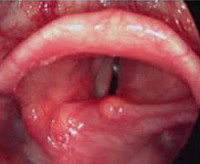
При ларингоскопии:
гиперемия и припухлость слизистой оболочки преддверия гортани и подголосового пространства;
гиперемия голосовых складок, которые имеют вид толстых валиков;
вязкий слизисто-гнойный секрет, расположенный на голосовых складках и между ними в виде нитей.
Лечение острого ларингита проводится в амбулаторных условиях:
1. голосовой покой, исключение раздражающих факторов;
2. щадящая диета, теплое щелочное питье;
3. отвлекающие средства: горчичные ванны и горчичники на икроножные мышцы, сухое тепло на область шеи;
4. местное воздействие на слизистую оболочку:
а) теплые щелочно-масляные ингаляции,
б) физиопроцедуры (электрофорез с хлористым кальцием, диадинамические токи -ДДТ, , УВЧ);
в) вливание лекарства в гортань (эмульсия гидрокортизона, диоксидин, подсолнечное масло);
5. общее лечение —
а) болеутоляющие средства,
б) снимающие кашлевой рефлекс в начале заболевания, отхаркивающие препараты,
в) антибактериальные и десенсибилизирующие средства;
г) при á температуре – противовоспалительные средства.
Хронические ларингиты встречаются часто у людей определенных профессий.
Наиболее характерным признаком этих заболеваний является периодическое нарушение голоса — дисфония. При появлении этого симптома не следует заниматься самолечением, а рекомендуется обратиться за консультацией к лор-врачу, или фониатру, для обследования.
Различают катаральную, гиперпластическую и атрофическую форму хронического ларингита.
Хронический катаральный ларингит
Причины:
часто повторяющихся острых воспалений гортани;
длительных воспалительных процессов в вышерасположенных органах (риниты, синуиты, тонзиллиты, фарингиты) или нижерасположенных (бронхиты, трахеиты);
воздействия вредных факторов (курение, загазованность, запыленность производственных помещений);
перенапряжения голосового аппарата у лиц речевых профессий.
Клинические признаки заболевания:
1. охриплость голоса, периодически усиливающаяся; утомление голосового аппарата, осиплость голоса к концу рабочего дня;
2. першение, царапание в области гортани;
3. потребность откашляться.
При ларингоскопии отмечаются:
застойная гиперемия слизистой оболочки гортани более выраженная в области голосовых складок;
расширенные кровеносные сосуды;
умеренное количество слизистого секрета.
Лечение хронического катарального ларингита:
1. голосовой режим;
2. устранение раздражающих факторов;
3. восстановление носового дыхания;
4. ингаляции физиологического раствора с антибактериальными препаратами;
5. вливание в гортань растворов антибиотиков, суспензии гидрокортизона;
6. климатотерапия.
Хронический гиперпластический ларингит
чаще встречается у мужчин в связи с невозможностью устранить профессиональные раздражающие факторы или вредные привычки. Заболевание подразделяется на ограниченную и диффузную форму и рассматривается как предраковое состояние.
Клинические проявления сходны с катаральной формой, но больше выражена охриплость голоса, периодически переходящая в афонию.
При ларингоскопии определяются:
выраженная гиперемия и инфильтрация слизистой оболочки;
неравномерное утолщение, бугристость голосовых складок;
образование маленьких отечных утолщений на обеих голосовых складках, препятствующих смыканию (узелки певцов).
Для уточнения диагноза проводятся гистологическое и цитологическое исследования.
Лечение хронического гиперпластического ларингита предусматривает:
1. устранение всех вредных факторов;
2. строгий голосовой режим;
3. вливание растворов антибиотиков, кортикостероидов, антигистаминных препаратов;
4. криотерапия.
Больные хроническим гиперпластическим ларингитом должны состоять на диспансерном учете.
Хронический атрофический ларингит
связан с атрофическим процессом слизистой полости носа и глотки.
Причины:
производственные вредности;
перенесенные острые инфекционные заболевания (скарлатина, дифтерия).
Клинические признаки:
1. прогрессирующая дисфония;
2. сухой, мучительный кашель;
3. ощущение инородного тела в области гортани.
При ларингоскопии определяются:
ярко гиперемированная блестящая слизистая оболочка в начальных стадиях заболевания и сухая желтоватого оттенка в последующем;
истончение голосовых складок;
вязкая слизь, корки темно-зеленого цвета.
Лечениехронического атрофического ларингита включает:
1. исключение раздражающих факторов;
2. голосовой режим;
3. щелочно-масляные ингаляции в течение трех—пяти дней назначаются при наличии корок в гортани;
4. ингаляции физиологического раствора с препаратами йода, 1-2% раствора ментола в масле;
5. электрофорез на область гортани новокаина, йодистого калия;
6. биогенные стимуляторы.
Подскладочный ларингит (ложный круп)
возникает у детей от двух до пяти лет в связи с наличием в этом возрасте в подголосовом пространстве значительного количества рыхлой клетчатки, которая на раздражение реагирует отеком.
Причины:
нарушение обменных процессов (экссудативный диатез, рахит и др);
аллергические заболевания (бронхиальная астма, вазомоторный ринит);
инфекционные заболевания (ОРВИ, корь, скарлатина).
Клинические проявления:
Приступ начинается внезапно, голос становится сиплым, кашель лающим, возникает инспираторная одышка, дыхание шумное. При сильном стенозе – в акте дыхания участвуют вспомогательные мышцы, над- и подключичное пространство.
Объективно: цианоз носогубного треугольника, ногтей пальцев рук и ног.
Приступ может пройти бесследно, только останется хриплый голос.
В типичных случаях продолжительность приступа бывает от нескольких минут до получаса. Затем появляется выраженная потливость, дыхание становится свободным, ребенок засыпает.
Однако в последнее время в связи с ростом количества аллергических заболеваний приступы подголосового ларингита протекают значительно тяжелее и сопровождаются развитием тяжелых степеней стеноза гортани. На фоне постепенно нарастающей одышки может развиться внезапная остановка дыхания, связанная с наступившим ларингоспазмом.
Лечениеподскладочного ларингита.
В связи с тем, что заболевание развивается внезапно, среди ночи, ребенок нуждается в оказании неотложной помощи:
1.придать пациенту возвышенное положение, расстегнуть стесняющую одежду;
2.обеспечить в помещении влажный, прохладный свежий воздух или провести оксигенотерапию;
3.горячие ножные ванны;
4.вызвать рвотный рефлекс надавливанием на корень языка в случае внезапной остановки дыхания для снятия рефлекторного спазма голосовых складок;
5.напоить ребенка теплым молоком, щелочными растворами (1 ч.л. соды в 1 л кипяченой воды);
6.при улучшении состояния рекомендовать обратиться на следующий день к врачу;
7.при отсутствии эффекта от оказанной помощи обеспечить срочную госпитализацию.
В стационареребенку будет оказана следующая помощь:
1.прямая ларингоскопия и при наличии показаний — интубация;
2.парентеральное введение антигистаминных, гормональных препаратов;
3.оксигенотерапия, ингаляции;
4.назначение мочегонных, седативных, отхаркивающих средств, антибактериальных препаратов.
Дифтерия гортани (истинный круп)
— острое инфекционное заболевание, чаще встречающееся у детей двух— четырех лет, иногда у взрослых. Обычно процесс распространяется со слизистой оболочки носа или глотки.
Клинические проявления:
1. постепенное повышение температуры до фебрильных цифр, вялость, снижение аппетита;
2. влажный кашель в начале заболевания, постепенно переходящий в грубый, лающий, а затем в беззвучный;
3. охриплость голоса, появляющаяся в первые сутки, затем развивается афония;
4. дыхание шумное, затрудненное на вдохе;
5. нарастающая дыхательная недостаточность, бледность кожных покровов, цианоз носогубного треугольника;
6. резкое беспокойство, холодный пот, цианоз губ, афоничный голос, свидетельствующие о тяжелом течении заболевания, развитии 3-й стадии стеноза гортани;
7. потеря сознания, резкая бледность кожных покровов предшествуют летальному исходу.
При ларингоскопии определяются:
гиперемия и отек слизистой гортани;
плотные грязно-серого цвета фибринозные пленки, покрывающие слизистую гортани, голосовых складок и сужающие голосовую щель.
При подозрении на дифтерию проводятся следующие мероприятия:
ü бактериологическое исследование на наличие бацилл Леффлера для уточнения диагноза;
ü направление экстренного извещения в СЭС;
ü госпитализация пациента в инфекционное отделение;
ü заключительная дезинфекция;
ü наблюдение за контактными, их бактериологическое обследование.
Лечение дифтерии гортани проводится только в стационаре и включает:
1. строгий постельный режим;
2. проведение противоэпидемических мероприятий;
3. введение противодифтерийной сыворотки по способу Безредко в дозах, соответствующих форме заболевания;
4. оксигенотерапию;
5. щелочно-масляные ингаляции для ускорения отделения пленок;
6. вливание в гортань химотрипсина на изотоническом растворе;
7. симптоматические средства;
8. интубацию или трахеотомию при явлениях стеноза 3—4-й степени.
Инородные тела гортани, трахеи и бронхов
чаще встречаются у детей, однако, отмечаются и у взрослых и возникают по следующим причинам:
1. при отсутствии наблюдения за маленькими детьми со стороны взрослых;
2. при разговоре, смехе во время приема пищи;
3. в связи с профессиональной привычкой держать во рту мелкие предметы (гвозди, иголки, скрепки);
4. при наличии зубных протезов или дефектов зубов;
5. при рвоте в состоянии опьянения или наркоза.
Проникновение инородного тела в дыхательные пути на любом уровне представляет угрозу для здоровья и жизни пациента. Чем глубже проникновение, тем хуже прогноз. Частым местом локализации инородного тела нижних дыхательных путей является правый бронх в связи с особенностями строения. Удалению инородного тела с помощью кашля препятствует механизм сужения бронхов при выдохе и смыкание голосовых складок при раздражении инородным телом. Очень опасны инородные тела растительного происхождения, которые, набухая, увеличиваются в размере и могут вызвать удушье.
Источник
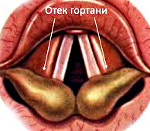
Отек гортани – набухание тканей гортани воспалительного или невоспалительного характера с сужением просвета органа, возникающее вследствие нарушения нервно-рефлекторных механизмов и сверхчувствительности иммунной системы. Развивается на фоне других заболеваний, может быть молниеносным, острым либо хроническим. Проявляется болями в горле, изменением голоса, ощущением инородного тела. При возникновении стеноза возможно удушье, представляющее опасность для жизни пациента. Диагностируется на основании жалоб и данных непрямой ларингоскопии. Лечение – антибиотики, кортикостероиды, антигистаминные и дегидратационные препараты. При остром стенозе необходима трахеостомия.
Общие сведения
Отек гортани – вторичная патология, которая может возникать при травматических повреждениях и заболеваниях гортани различного генеза. Полиэтиологичность данного состояния обуславливает его достаточно широкую распространенность. Из-за возможности молниеносного либо острого развития стеноза отек гортани требует пристального внимания специалистов в области отоларингологии для своевременного проведения экстренных лечебных мероприятий по спасению жизни больного. Может диагностироваться в любом возрасте, чаще выявляется у мужчин 18-35 лет. В весенний и летний период заболеваемость несколько возрастает, что обусловлено увеличением количества аллергических реакций на респираторные аллергены.

Отек гортани
Причины отека гортани
Выделяют следующие причины развития:
- Аллергические заболевания. В качестве аллергенов чаще всего выступают пыльца растений, домашняя пыль, шерсть животных, лекарственные препараты и пищевые продукты.
- Травматические повреждения. Спровоцировать отек может воздействие агрессивных химических веществ или механическое повреждение тканей инородным телом гортани.
- Острые инфекции. Обычно данная патология развивается при детских инфекционных болезнях: дифтерии, кори, скарлатине. Возможно возникновение отека гортани при гриппе или гортанной ангине.
- Воспалительные заболевания гортани. У детей отек чаще выявляется при подскладочном ларингите, у взрослых – при инфильтративном или флегмонозном ларингите. При катаральной форме болезни это осложнение обнаруживается реже.
- Новообразования гортани. Отек может появляться как при доброкачественных, так и при злокачественных неоплазиях органа.
- Заболевания и травмы близлежащих органов и тканей. Патология иногда диагностируется при развитии гнойных процессов (флегмоны, абсцесса) в области шеи, опухолях щитовидной железы и органов средостения.
Молниеносный отек чаще наблюдается при травмах и аллергии, острый – при инфекционных и воспалительных заболеваниях, хронический – при онкологических поражениях. Скорость прогрессирования отека при всех перечисленных патологиях может варьироваться из-за различий динамики развития основного заболевания, индивидуальной реактивности организма, воздействия негативных факторов и пр. В качестве предрасполагающих факторов отоларингологи рассматривают общее истощение, авитаминоз, декомпенсированный сахарный диабет, хроническую почечную недостаточность и другие патологии, обуславливающие общее ослабление организма. Поражается преимущественно подскладочное пространство, зона черпаловидных хрящей, черпаловидные складки, частично складки преддверия и надгортанник, что связано с наличием рыхлой соединительной ткани в подслизистом слое перечисленных областей.
Симптомы отека гортани
Первыми проявлениями являются боль в горле и ощущение инородного тела, усиливающиеся при глотании и речи. Меняется тембр голоса – он становится более низким, глухим, хриплым. При дальнейшем увеличении отека возникает затрудненное шумное дыхание (стридор), обусловленное уменьшением просвета органа. Отмечается беспокойство, раздражительность. Развивается удушье. Возможна потеря голоса (афония). Скорость появления и выраженность симптоматики различается в зависимости от вида отека гортани. При молниеносной форме формирование развернутой клинической картины занимает несколько минут, при острой – несколько часов, при хронической – несколько дней или даже недель. Чем быстрее прогрессирует патология – тем выше вероятность появления опасных для жизни осложнений.
Осложнения отека гортани
Грозным осложнением отека является острый стеноз гортани, представляющий непосредственную угрозу для жизни больного. Выявляется одышка, шумное затрудненное дыхание с участием мышц шеи, спины и плечевого пояса, втяжением межреберных промежутков и западением надключичных ямок. Больной принимает вынужденное положение. Отмечается гиперемия лица, сменяющаяся цианозом. Затем кожные покровы приобретают сероватый оттенок. Наблюдается потливость, расстройства метаболизма, нарушения деятельности ЖКТ, сердечно-сосудистой и мочевыделительной систем. При отсутствии ургентной медицинской помощи наступает асфиксия и смерть.
Диагностика
Постановка диагноза не вызывает затруднений и производится сразу при поступлении пациента на основании:
- Консультации отоларинголога. Специалист собирает жалобы, выясняет анамнез (когда появились первые симптомы, какова была динамика заболевания), уточняет наличие патологий, способных спровоцировать отек гортани, отмечает характерные изменения: инспираторную одышку, изменения голоса и пр.
- Непрямой ларингоскопии. В ходе обследования врач выявляет припухлость слизистой студенистого или водянистого характера, выраженное утолщение надгортанника, сужение голосовой щели. При отеке воспалительного генеза обнаруживается гиперемия и мелкие кровоизлияния в слизистую, при невоспалительном поражении перечисленные изменения не наблюдаются.
Для определения основной патологии могут использоваться другие диагностические методики, в том числе рентгенография ОГК, рентгенография гортани, КТ органов средостения, бронхоскопия и пр. Перечень исследований определяется индивидуально с учетом симптоматики.
Лечение отека гортани
Пациентов госпитализируют в отделение отоларингологии. Рекомендуют ограничить прием жидкости, голосовую и физическую нагрузку. При незначительном или умеренном сужении гортани осуществляют консервативную терапию. Больным назначают антигистаминные средства, глюкокортикоиды, дегидратационные препараты (петлевые и гипотиазидные диуретики), глюконат кальция, витамин С и глюкозу парентерально. При отсутствии положительной динамики дозу гормонов увеличивают, схему терапии дополняют внутривенными инфузиями физ. раствора с хлористым кальцием, преднизолоном и диуретиками. При неэффективности медикаментозного лечения показана трахеостомия. Пациентам со стенозом гортани операцию проводят при поступлении, в тяжелых случаях сначала выполняют коникотомию для устранения асфиксии, а затем накладывают трахеостому.
Прогноз и профилактика
Прогноз зависит от основного заболевания, скорости нарастания отека и своевременности обращения за медицинской помощью. При молниеносном отеке существует риск возникновения стеноза с асфиксией и гибелью больного. У пациентов с острым отеком стеноз развивается реже, при квалифицированном лечении основной патологии (обычно воспалительного или инфекционного заболевания) исход, как правило, благоприятный. Для хронического отека стеноз нехарактерен, в подобных случаях неблагоприятный прогноз может быть обусловлен тяжестью основного заболевания (например, наличием неоперабельной опухоли).
Для профилактики отека необходимо обращаться к отоларингологу при появлении признаков воспалительных и инфекционных заболеваний верхних дыхательных путей, избегать попадания инородных тел, регулярно проходить профилактические мед. осмотры, наблюдаться у специалиста при наличии хронических патологий гортани.
Источник
