Отек глаза после замены хрусталика

Операция по замене хрусталика, помутневшего при катаракте, является единственным возможным способом лечения заболевания. Такие оперативные вмешательства проводятся часто и во многих клиниках. Тем не менее осложнения после замены хрусталика глаза возможны. Какими они бывают и можно ли их избежать?
Почему возникают негативные последствия после замены хрусталика?
Если операция по замене хрусталика при катаракте выполнена опытным офтальмохирургом, то она не влечет за собой особых проблем. Для профессионалов, которые провели не одно оперативное вмешательство, удаление хрусталика и размещение на его месте импланта — интраокулярной линзы — простая и быстрая операция. Процесс выздоровления проходит спокойно у большинства пациентов. Вероятность осложнений возникает нечасто. Но все же их нельзя исключать, хоть они и являются достаточно редкими явлениями.
Любой из видов осложнений имеет конкретные причины происхождения. После проведения оперативного вмешательства часто возникает отек глаза. С такой неприятностью сталкиваются многие пациенты в послеоперационный период. Обычно она связана с ослабленным состоянием роговицы. Еще одна причина — особенность реакции организма на ультразвук. Он применяется в тех случаях, когда пациент слишком поздно обратился за медицинской помощью. Если катаракта была запущена, то офтальмохирургам требуется использовать более мощные ультразвуковые волны. Часто это оказывает повышенное воздействие на глазное яблоко.
Возможной причиной возникновения осложнений после замены хрусталика при катаракте может стать и врачебная ошибка. Такие ситуации не так часто встречаются в медицинской практике, но исключать их нельзя. Проблемы могут возникнуть из-за технических или тактических ошибок врача, который проводил операцию. Обычно врачебные ошибки совершаются случайно. Потому и предугадать их риск сложно. Проведение операции при катаракте — единственный возможный метод лечения и офтальмохирурги имеют достаточный опыт в ее выполнении. Но это не отменяет вероятности осложнений, возникших по вине врача.
Какие бывают интраоперационные осложнения при замене хрусталика?
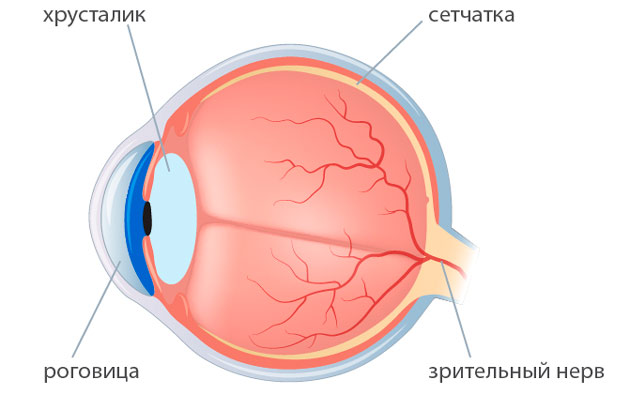
Замена хрусталика при катаракте считается хорошо отлаженной процедурой. Но даже при проведении этой высокотехнологичной операции возможны осложнения. Одним из них является разрыв стенки капсулы, внутри которой прежде располагался помутневший хрусталик глаза, и выпадение его раздробленных частиц в область стекловидного тела. Это осложнение часто влечет за собой развитие глаукомы и поражение сетчатки. Исправить ситуацию может помочь проведение повторной операции. Обычно окулисты наблюдают за пациентом в течение 2-3 недель. После этого хирургическим способом происходит удаление засоренного стекловидного тела.
Смещение интраокулярной линзы в сторону сетчатки — еще один вид осложнений, возможных после замены хрусталика при катаракте. Происходит это из-за неправильного расположения импланта. Это и провоцирует отек макулы — самого центра сетчатой оболочки глаза, в которой фокусируются световые лучи. В этом случае единственным возможным способом устранения этой проблемы является проведение повторной операции и замена «неправильного» хрусталика новым.
Особым видом осложнения является супрахориоидальное кровоизлияние. Это скопление геморрагического содержимого в пространстве между склерой — белковой оболочкой глаза и сосудистой. В большинстве случаев кровоизлияние при катаракте возникает у пациентов преклонного возраста или сопутствующих заболеваниях: глаукоме или гипертонии. Опасность такого осложнения в том, что оно может привести к стремительному снижению зрения и потере глаза.
Воспалительные процессы как осложнения после замены хрусталика
Применять их следует на протяжении 2-3 недель. Регулярность использования подбирается индивидуально.
Если иммунитет пациента был ослаблен еще до постановки диагноза «катаракта», то обычные признаки воспаления могут сопровождаться симптомами увеита или иридоциклита. При увеите воспаляются различные части сосудистой оболочки глаза:
- радужка;
- цилиарное тело;
- хориоидеа.
Проявляется это заболевание покраснением, болезненными ощущениями в области зрительных органов, светочувствительностью, затуманенностью зрения, повышенной слезливостью. В некоторых случаях перед глазами могут возникать мушки, плавающие пятна. Основа лечения увеита заключается в применение мидриатиков, стероидных, иммуносупрессивных препаратов.
Другим офтальмологическим заболеванием, которое может стать последствием воспалительного процесса является иридоциклит. Эта патология затрагивает собой радужную оболочку глаза и цилиарное тело. Болезнь «дает о себе знать» отеком, покраснением, болевыми ощущениями. В особо сложных случаях и при запущенной катаракте радужка может изменять окраску, зрачок — сужаться и деформироваться.
Консервативное лечение иридоциклита включает в себя следующие виды терапии:
- антибактериальную;
- противовоспалительную;
- противовирусную.
Виды осложнений, которые можно лечить консервативно
Гифема — негативное последствие, которое может возникать после операции по удалению катаракты. Это кровоизлияние в переднюю камеру глазного яблока, заполненную внутриглазной жидкостью. То есть, возникает скопление крови между хрусталиком и радужкой. Гифема возникает из-за того, что при проведении операции офтальмохирург нечаянно повредил сосуды цилиарного тела или радужной оболочки глаза. Такое состояние не представляет серьезной опасности для пациента, хотя может сохраняться несколько месяцев. Гифема не вызывает болевых ощущений и не нарушает зрение. Лечится она с помощью дополнительных промываний. Врачи чаще всего назначают гормональные капли, например, «Дексаметазон», и мидриатики, например, «Атропин».
Неудачно проведенная операция по удалению катаракты может стать причиной повышения внутриглазного давления. Такое состояние часто называют «послеоперационной глаукомой».

К причинам, которые вызывают повышение внутриглазного давление, относятся:
- воспалительные процессы или кровоизлияния внутри глаза;
- недостаточно хорошо смытые гелеобразные суспензии, применяемые при операции;
- смещение искусственного хрусталика ближе к радужке и его давление на зрачок;
- попадание влаги в прооперированный глаз в течение недели после операции;
- воздействие слишком яркого освещения на радужную оболочку глаза.
Пациенты с послеоперационной глаукомой отмечают возникновение болевых ощущений в глазах, повышенное слезотечение, затуманенную видимость. Давление нормализуется после использования специальных капель, например: «Тимолол», «Бринзопт», «Пилокарпин». Если лечение при помощи капель не помогает, то окулист назначает проведение пункции с промыванием засоренных протоков глазного яблока.
Послеоперационный астигматизм — еще одно возможное осложнение, которое может возникнуть после удаления катаракты. При замене хрусталика изменяется форма роговицы. Из-за этого нарушается рефракция глаза и зрение становится нечетким. Корректируется послеоперационный астигматизм контактными линзами, которые имеют торический дизайн, цилиндрическими или сфероцилиндрическими очками.
Очень важно различать симптомы астигматизма, который может развиться спустя несколько месяцев после установки импланта, и диплопию, которая является побочным эффектом хирургического вмешательства. При диплопии нарушаются функции мышц глаза, из-за чего изображение раздваивается. Это состояние проходит через несколько дней и не требует лечения.
Какие осложнения после замены хрусталика требуют проведения операции?
После удаления катаракты возможно возникновение серьезных осложнений. Они требуют проведения повторного оперативного вмешательства. При неправильной фиксации интраокулярной линзы, которая размещается внутри капсульного мешка вместо помутневшего хрусталика, ИОЛ может самостоятельно смещаться назад, вперед или в сторону. В таких ситуациях пациент жалуется на двоящееся изображение отдаленных предметов, быструю усталость зрительных органов. Этот вид осложнения считается довольно тяжелым. Его опасность в том, что при отсутствии принятых мер у пациента может развиться глаукома или отслоиться сетчатка. Консервативное лечение в этом случае будет бесполезно. Исправить ситуацию сможет только повторное проведение операции. Во время нее офтальмохирург скорректирует положение искусственного хрусталика.
Одним из возникающих после удаления катаракты осложнений является регматогенная отслойка сетчатки. Это довольно серьезная патология, которая требует хирургического вмешательства. Регматогенная отслойка происходит из-за того, что слой сетчатки при отделении от стенки глазного яблока, утрачивает доступ к питательным веществам и начинает отмирать. Опасно это состояние тем, что оно может привести к полной потере зрения. Выявить его можно по жалобам пациента на возникновение пелены перед глазами. Лечение осуществляется с помощью проведения:
- лазерной коагуляции — лечебной процедуры, при помощи которой офтальмохирурги устраняют дистрофические и дегенеративные изменения сетчатки;
- витрэктомии — хирургической операции, применяющейся при кровоизлияниях в стекловидное тело, отслоении сетчатки, травмах зрительного анализатора;
- экстрасклерального пломбирования — метода лечения патологий сетчатки путем сдавливания ее специальной пломбой, зафиксированной с наружной стороны склеры.
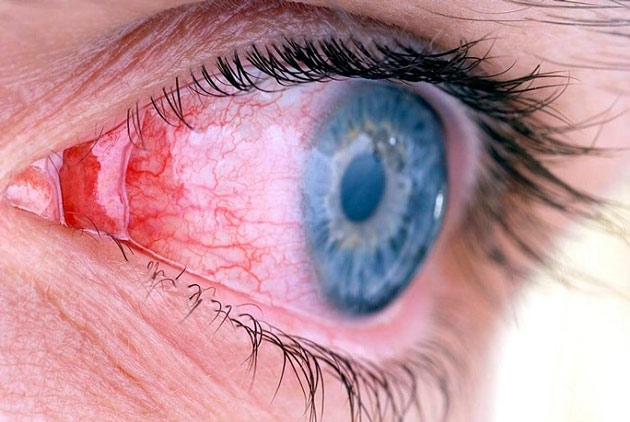
Редким, но весьма опасным осложнением после удаления катаракты глаза, является эндофтальмит. Это тяжелый воспалительный процесс, при котором происходит скопление гноя в стекловидном теле. Он возникает из-за попадания внутрь глаза инфекции во время операции, при инфицировании слезных протоков. Эндофтальмит часто развивается у людей с ослабленным иммунитетом и у тех, кто перенес другие офтальмологические патологии, например: блефарит, конъюнктивит и т. д. Симптомы заболевания:
- резкая боль в глазах;
- отечность в области век;
- существенное снижение зрения;
- покраснение склеры.

При эндофтальмите необходима экстренная госпитализация в офтальмологическое отделение. Если необходимые меры по лечению заболевания не будут своевременно приняты, это может привести к потере глаза или развитию менингита.
Могут ли осложнения возникнуть спустя несколько месяцев?
Некоторые виды осложнений могут «дать о себе знать» через несколько месяцев после операции. Основным из них является развитие вторичной катаракты. Обычно это состояние возникает спустя от 6 месяцев до года. В таком случае помутнение образуется не на хрусталике. Страдает капсула, внутри которой располагается интраокулярная линза. Пациенты отмечают симптомы, присущие катаракте. Осложнение характеризуется:
- размытостью очертаний изображения;
- ослабленной цветопередачей предметов;
- возникновением «мушек» перед глазами.
Лечение вторичной катаракты осуществляется двумя методами. Первый — хирургическая капсулотомия. Эта операция позволяет удалить засоренную пленку капсульного мешка. Второй способ — очистка задней стенки капсулы при помощи лазера.
Другой вид осложнения, который может возникнуть после замены хрусталика, помутневшего при катаракте, это кистоидный макулярный отек. Воспалительный процесс развивается в центральной части сетчатки. Его причиной является разрыв капсулы хрусталика или инфекций в стекловидном теле. При кистоидном макулярном отеке происходит поражение желтого тела — самой важной части сетчатки, в которой фокусируются лучи света.
Опасность этого состояния еще и в том, что ранняя диагностика затруднена. Симптомы выражены нечетко. Поставить точный диагноз возможно только при проведении оптической томографии глаза и ангиографии сетчатки. В лечении заболевания важную роль играет прием противовоспалительных препаратов.
Как избежать осложнений после замены хрусталика?

Для того, чтобы избежать осложнений после удаления катаракты, следует соблюдать рекомендации окулиста. Это позволит ускорить процесс реабилитации и избежать осложнений.
- Не следует резко наклонять голову.
- Спать лучше на том боку, где находится здоровый глаз.
- Следить за тем, чтобы во время гигиенических процедур в прооперированный глаз не попадала вода.
- Избегать зрительных нагрузок. Меньше читать, смотреть телевизор, работать за компьютером.
- Принимать витамины, употреблять больше фруктов и овощей.
- Отказаться от вредных привычек, особенно от курения.
- Не поднимать тяжести, вес которых более 10 кг.
- Отказаться от управления автомобилем.
При соблюдении рекомендаций, данных врачом после замены хрусталика, осложнений удастся избежать.
Источник
С момента внедрения технологии факоэмульсификации прошло немногим более 30 лет и эта операция, практически лишенная осложнений и травматизма, стала особенно популярной и массовой. Произошло это еще и потому, что ее проведение теперь нельзя представить без самогерметизирующихся микроразрезов, а также складных линз или вискоэластиков, которые являются защитой для внутриглазных структур. Сегодня нет никакой необходимости ожидать какого-то особо подходящего момента для выполнения операции – ее можно сделать сразу.
К слову сказать, необходимое ранее для проведения операции «созревание» хрусталика приводит к его сильному уплотнению. А это, в свою очередь, ведет к увеличению времени оперативного вмешательства и повышает риск осложнений. Именно поэтому катаракту нужно удалять сразу, как только она становится помехой привычному образу жизни.
Факоэмульсификация – наиболее современный, эффективный и практически безопасный способ лечения катаракты. Однако, как любая операция, она имеет определенный риск возникновения некоторых осложнений.
Возможные осложнения
Вторичная катаракта
Наиболее часто возникающее осложнение операции по замене хрусталика. Вторичная катаракта выражается в помутнении задней капсулы. Выявлено, что частота его развития зависит от материала, из которого изготовлена искусственная линза. К примеру, ИОЛ из полиакрила вызывают ее в 10% случаев, а силиконовые линзы — уже почти в 40%, существуют линзы и из полиметилметакрилата (ПММА), частота данного осложнения для них составляет 56%. Причины, провоцирующие возникновение вторичной катаракты, как и действенные методы ее профилактики, до сих пор до конца не изучены.
Принято считать, что такое осложнение обусловлено миграцией эпителия хрусталика в пространство, имеющееся между линзой и задней капсулой. Эпителий хрусталика — клетки, оставшиеся после его удаления, которые способствуют формированию отложений, значительно ухудшающих качество изображения. Еще одной возможной причиной считается фиброз капсулы хрусталика. Устранение подобного дефекта проводят с использованием ИАГ-лазера, которым формируют отверстие в центре зоны помутневшей задней хрусталиковой капсулы.
Повышение ВГД
Это осложнение раннего послеоперационного периода. Причиной его может стать неполное вымывание вискоэластика — гелеобразного специального препарата, который вводят внутрь передней камеры для защиты структур глаза от операционных повреждений. Кроме того, причиной может явиться развитие зрачкового блока, если произошло смещение ИОЛ к радужке. Ликвидация данного осложнения много времени не занимает, в большинстве случаев бывает достаточно несколько дней покапать антиглаукомные капли.
Кистоидный макулярный отек (синдром Ирвина-Гасса)
Подобное осложнение возникает после факоэмульсификации катаракты примерно в 1% случаев. В то время как экстракапсулярная методика удаления хрусталика делает возможным развитие данного осложнения почти у 20% прооперированных пациентов. Наибольшему риску подвержены люди с диабетом, увеитом или влажной формой ВМД. Кроме того, частота возникновения макулярного отека возрастает и после экстракции катаракты, которая осложнена разрывом задней капсулы либо потерей стекловидного тела. Лечение проводят при помощи кортикостероидов, НПВС, ингибиторов ангиогенеза. При неэффективности консервативного лечения иногда может быть назначена витреоэктомия.
Отек роговицы
Довольно распространенное осложнение удаления катаракты. Причины – изменение насосной функции эндотелия, произошедшее из-за механического либо химического повреждения в процессе операции, воспалительная реакция либо сопутствующая глазная патология. Как правило, отек проходит за несколько дней, без назначения лечения. В 0,1% случаев может развиться псевдофакичная буллёзная кератопатия, сопровождающаяся формированием в роговице булл (пузырьков). В таких случаях назначают гипертонические растворы либо мази, применяют лечебные контактные линзы, проводят терапию вызвавшей такое состояние патологии. Отсутствие эффекта лечения может стать причиной назначения трансплантации роговицы.
Послеоперационный астигматизм
Весьма распространенное осложнение имплантации ИОЛ, приводящее к ухудшению результата операции. При этом величина индуцированного астигматизма напрямую связана со способом экстракции катаракты, длины разреза, его локализации, наличия швов, возникновения каких-либо осложнений в процессе операции. Исправление небольших степеней астигматизма проводят очковой коррекцией или с помощью контактных линз, при выраженном астигматизме возможно проведение рефракционных операций.
Смещение (дислокация) ИОЛ
Достаточно редкое осложнение, по сравнению с вышеописанными. Ретроспективные исследования выявили, что риски дислокации ИОЛ у прооперированных пациентов спустя 5, 10, 15, 20 и 25 лет после имплантации составляют соответственно 0,1, 0,2, 0,7 и 1,7%. Также установлено, что псевдоэксфолиативный синдром и слабость цинновых связок способны увеличивать вероятность смещения линзы.
Видео специалиста по катаракте об осложнениях операции
Прочие осложнения
Имплантация ИОЛ увеличивает риск возникновения регматогенной отслойки сетчатки. Как правило, этому риску подвергаются пациенты с осложнениями, возникшими в процессе операции, травмировавшие глаз в период после оперативного вмешательства, имеющие миопическую рефракцию, диабетики. В 50% случаев такая отслойка случается в первый же год после операции. Наиболее часто она возникает после операции интракапсулярной экстракции катаракты (в 5,7% случаев), реже всего — после операции экстракапсулярной экстракции катаракты (в 0,41-1,7% случаев) и факоэмульсификации (в 0,25-0,57% случаев). Все пациенты с имплантированными ИОЛ должны продолжать наблюдаться у офтальмолога, чтобы выявление данного осложнения произошло как можно раньше. Принцип лечения этого осложнения тот же, что при отслойках иной этиологии.
Очень редко во время операции катаракты происходит хориоидальное (экспульсивное) кровотечение – острое состояние, которое абсолютно невозможно прогнозировать заранее. При нем развивается кровотечение из пострадавших сосудов хориоидеи, которые лежат под сетчаткой, питая её. Факторами риска развития подобных состояний является артериальная гипертензия, внезапный подъём ВГД, атеросклероз, афакия, глаукома, осевая миопия, либо, наоборот, маленький переднезадний размер глазного яблока, приём антикоагулянтов, воспаление, пожилой возраст.
Нередко оно купируется самостоятельно, практически не отражаясь на зрительных функциях, но иногда последствия его могут привести даже к потере глаза. Основное лечение — комплексная терапия, в том числе применение местных и системных кортикостероидов, препаратов с циклоплегическим, а также мидриатическим действием, антиглаукомных средств. В некоторых случаях показано хирургическое вмешательство.
Эндофтальмит – также достаточно редкое осложнение в катарактальной хирургии, которое способно приводить к значительному снижению зрения, вплоть до полной его потери. Частота его возникновения может составлять 0,13 — 0,7%.
Риск развития эндофтальмита может повышаться при имеющемся у пациента блефарите, конъюнктивите, каналикулите, обструкции носослёзных протоков, энтропионе, при использовании контактных линз, протезе парного глаза, после иммуносупрессивной терапии.
Признаками внутриглазной инфекции могут быть: выраженное покраснение глаза, повышенная светочувствительность, боль, снижение зрения. Профилактика эндофтальмитов — инстилляции перед операцией 5% повидон-йода, введение внутрь камеры либо субконъюнктивально антибактериальных средств, санирование возможных очагов инфекции. Особенно важным является использование одноразового либо тщательная обработка дезинфекционными средствами многоразового хирургического инструментария.
Преимущества лечения катаракты в МГК
Практически все вышеперечисленные осложнения хирургического лечения катаракты слабо прогнозируемы и зачастую связаны с независящими от мастерства хирурга обстоятельствами. Поэтому относиться к возникшему осложнению необходимо, как к неизбежному риску, который присущ любому хирургическому вмешательству. Главное в таких обстоятельствах получить необходимую помощь и адекватное лечение.
Воспользовавшись услугами специалистов Московской Глазной Клиники, Вы можете быть уверены, что получите всю необходимую помощь в полном объеме, вне зависимости от места проведения операции, вызвавшей осложнение. К услугам наших пациентов новейшее диагностическое и хирургическое оборудование, лучшие врачи-офтальмологи и офтальмохирурги Москвы, внимательный медперсонал. Специалистами клиники накоплен достаточный опыт эффективного лечения осложнений хирургии катаракты. При клинике имеется комфортабельный круглосуточный стационар. Мы работаем для вас всю неделю без выходных, с 9.00 до 21.00 по московскому времени.
Не затягивайте с лечением катаракты – приходите к нам!
Записаться на прием и задать уточняющие вопросы нашим специалистам Вы можете по телефонам в Москве 8 (800) 777-38-81 и 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись формой онлайн-записи.
Источник
