Острая венозная гиперемия и отек легких
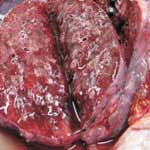
Гиперемия и отек легких (Hyperaemia et oedema pulmonum) – заболевание животных, характеризующееся переполнением кровью легочных капилляров и вен с выпотеванием плазмы крови в просвет бронхов, бронхиол и полости альвеол и инфильтрацией выпотом междольковой соединительной ткани. В результате у животного уменьшается дыхательная поверхность легких, затрудняется газообмен и возникает сердечная недостаточность.
Различают активную и пассивную (застойную) гиперемию, активный и гипостатический отек легких. Чаще болеют лошади, реже – собаки и овцы и в единичных случаях – другие виды животных.
Этиология. Активная гиперемия и активный отек легких обычно возникает у животных при тяжелой работе (преимущественно в жаркое время года), транспортировке животных в душных вагонах, при солнечных и тепловых ударах. У спортивных лошадей во время скачек, у собак во время длительной охоты. К активной гиперемии приводит вдыхание животными горячего воздуха, действие сильно раздражающих газов. Коллатеральная активная гиперемия у животных может развиваться при пневмотораксе и тромбозе легочной артерии.
Пассивная гиперемия и гипостатический отек легких развивается у животных при декомпенсированных пороках сердца, травматическом перикардите, миокардитах, миокардиодистрофии, расширении сердца, интоксикациях, болезнях почек, метеоризме желудочно-кишечного тракта, вдыхание хлора, фосгена, сернистого газа, гипостазе легкого, избытке гистамина, тепловом и солнечном ударе, длительном вынужденном лежании животных и т.д.
Отек легких может быть симптомом некоторых инфекционных болезней (пастереллез, злокачественный отек, сибирская язва, контагиозная плевропневмония, чума плотоядных и др.).
Предрасполагающими факторами являются: длительные перегрузки в работе и тренинге.
Патогенез. Отек легких развивается в результате нарушения водного обмена и коллоидной системы крови. При этом происходит набухание слизистой оболочки органов дыхания, уменьшение просвета дыхательных путей, снижается эластичность альвеолярных стенок, затрудняется поступление воздуха в альвеолы и выход его из альвеол. В стенке альвеол уменьшается количество углеводов, что усугубляет нарушение газообмена, снижает резервную щелочность и частично усиливает высвобождение хлора из соединений. Хлор в момент выделения способствует увеличению порозности сосудов и задержанию жидкости. Задержание жидкости обусловлено и длительной гипоксией. При сложившемся гидродинамическом и коллоидно-осмотическом давлении замедляются ток крови и лимфы, резорбция жидкости и белка из ткани легкого. Эндотелий набухает, расширяются капилляры и метартериолы. Возникшие отклонения возбуждают дыхательный центр, способствуют усилению секреции слюны и пота, что ведет к большому сгущению крови, перегрузке сердечно — сосудистой системы, нарушению обмена веществ в тканях, трофики головного мозга, почек, поперечнополосатой мускулатуры. Жидкость, вышедшая в дыхательные пути, вспенивается, что еще больше нарушает обмен газов.
Патологоанатомические изменения. Легкие увеличены в объеме, темно-красного цвета; поверхность их блестящая с точечными кровоизлияниями, консистенция — тестоватая. В бронхах и трахее пенистая жидкость розоватого цвета; на их слизистой заметны мелкие кровоизлияния. С поверхности разреза легких стекает обильное количество пенистой крови. Для длительных пассивных гиперемий в легких характерны разрастание соединительной ткани, ателектаз отдельных участков и отложение бурого пигмента. В таких случаях легкое по внешнему виду приближается к селезенке (спленизация легкого).
Клинические признаки. Клинические симптомы у больных активной гиперемией легких животных развиваются бурно и быстро. У животных в течение нескольких часов появляются возбуждение, страх и буйство, сопровождающееся быстро нарастающей сильной смешанной одышкой; дыхание у больного животного учащается в 3-5 раз; при этом у животного затрудняется как вдох, так и выдох. Больное животное стоит с широко расставленными передними конечностями, ноздри у них расширены, глаза становятся влажными, как бы выпячиваются из орбит; появляется слезотечение. Дыхание становится шумным и толчкообразным. Яремные и другие поверхностные вены переполняются кровью и резко выступают на поверхности тела. Слизистые оболочки в первое время гиперемированы, становятся затем цианотичными. Пульс становится учащенным, аритмичным, вначале хорошего наполнения, впоследствии нитевидный, мягкий (пульсовая волна слабеет). В тяжелых случаях чувство страха и беспокойства у больного животного сменяется угнетением и вялостью. При пассивной гиперемии описанные симптомы проявляются у больного животного медленно и не так ярко, при этом на первый план выступают явления основного заболевания и сердечной слабости. В тяжелых случаях трахеальные хрипы слышны даже на расстоянии; из носа, особенно при кашле, вытекает пенистая или кровянистая жидкость. При аускультации легких с обеих сторон прослушиваются влажные крупно- , средне- и мелкопузырчатые хрипы, дыхание у больного животного становится жестким везикулярным. Перкуторный звук, из ясно легочного переходит в тимпанический (потеря тонуса альвеолами), а при заполнение альвеол данного участка (обычно нижние части), он становится, как бы притупленным и тупым. Дыхательные шумы в этих участках ослабевают и исчезают. При благоприятном течении болезни, когда быстро устраняются этиологические факторы, симптомы гиперемии и отека у больного животного могут исчезнуть в течение нескольких часов.
При неблагоприятном течении болезни, когда отек легких у больного животного прогрессируют, четко проявляются симптомы наступающей асфиксии и сердечно – сосудистой недостаточности: прогрессирующая одышка, синюшность видимых слизистых оболочек, аритмичный пульс малого наполнения, переполнение кровью яремных вен. На этом фоне у больного животного может развиться агональное состояние и наступить смерть от паралича дыхательного центра.
При пассивной гиперемии и гипостатическом отеке легких, клинические признаки болезни нарастают медленно, иногда в течение нескольких дней и при этом выражены слабее.
Диагноз ставят на основании характерных клинических симптомов болезни (прогрессирующей одышки, влажных хрипов в легких, признаков асфиксии). Рентгенологически в нижних отделах легочного поля устанавливают обширные участки затенения.
Дифференциальный диагноз. При проведении дифференциальной диагностики ветспециалисты должны исключить у больного животного тепловой удар, диффузный бронхит, крупозную пневмонию, легочное кровотечение, остро протекающие инфекционные болезни и всевозможные интоксикации.
Лечение. Учитывая, что у больных животных часто бывает неблагоприятный исход и возможность быстрого наступления смерти, владельцы животных и ветспециалисты должны принять экстренные меры по лечению. Основной целью ветспециалиста при лечении должно стать — разгрузка малого круга кровообращения и понижения проницаемости легочных капилляров. В тяжелых случаях болезни необходимо немедленно приступить к кровопусканию (кровь выпускают в количестве 0,5 -1% веса больного животного). Кровопускание облегчает работу сердца, снижает кровоснабжение легких и одышку. Приступают к устранению этиологических факторов болезни, животных переводят в умеренно прохладное, чистое, хорошо вентилируемое помещение, освобождают их от работы и тренинга. Внутривенно в максимальных дозах (крупным животным 100-200 мл) вводят гипертонические растворы кальция хлорида(10%), натрия хлорида, глюкозы. При пассивной гиперемии, гипостатическом отеке и развитии сердечной недостаточности подкожно вводят сердечные средства: кофеин, кордиамин, коразол и др.
При проведение комплексного лечения при гиперемии и отеке легких, с учетом клинического состояния больного животного, применяют подкожное введение кислорода (лошади до 8-10л), новокаиновую блокаду нижних шейных симпатических узлов, внутривенное введение новокаина (50-100мл 1%-ного раствора на инъекцию лошади), малые дозы расширяющих бронхи средств (эфедрин, эуфилин, атропин), мочегонные и слабительные. При появлении симптомов гипостатической пневмонии проводят курс лечения антибиотиками, в том числе современными цефалоспоринового ряда.
Профилактика. Профилактика болезни должна быть направлена на строгое соблюдение режима эксплуатации и тренинга спортивных и рабочих животных, предохранения от перегревания, от вдыхания раздражающих и ядовитых газов, запрещение транспортировки животных с повышенной температурой тела, нельзя заводить животных в помещение после дезинфекции их аэрозолями.
Источник
Гиперемия и отек легких (Hyperemia ex oedema pulmonum) — патологическое расширение сосудов паренхимы и переполнение их кровью, при котором резко проявляется кислородная недостаточность. Этот процесс считают начальной стадией отека легких. При последнем в альвеолах и бронхах накапливается жидкость, особенно в более низко расположенных участках.
Гиперемия бывает активной при усиленном притоке крови, пассивной при затрудненном оттоке и гипостатической при длительном пребывании больного животного в положении лежа на одном боку, сердечной недостаточности, истощении и заболеваниях почек.
Этиология. Гиперемия и отек легких развиваются при чрезмерной эксплуатации, перевозке животных в трюмах пароходов, закрытых автомашинах, содержании в загонах с плохой вентиляцией, в момент смыва застоявшегося навоза, при тепловом и солнечном ударах, сужении левого предсердно-желудочкового отверстия, недостаточности левого атриовентрикулярного (митрального) клапана, токсикозах, травме головного мозга, повреждениях вегетативных нервных стволов, острых инфекционных и паразитарных болезнях, переливании несовместимой крови, вдыхании ядовитых газов (хлор, фосген, оксид азота, сернистый газ) и некоторых отравлениях растительными алкалоидами. Возникновению отека способствуют переутомление, скученное содержание и перегревание животных, перевод их в недостаточно проветренное помещение после аэрозольной дезинфекции многими веществами.
Патогенез. Под воздействием различных причин сильно расширяются сосуды легких, набухает слизистая оболочка, уменьшается просвет бронхов, снижается эластичность альвеол, в их стенках нарушается соотношение между коллагеном и углеводосодержащими веществами. В измененной стенке альвеол и других тканях образуется большое количество соединений с натрием и калием, что создает предпосылки для сильного возбуждения дыхательного центра, снижения резервной щелочности крови, повышения возбудимости потовых желез. Длительная гипоксия ведет к нарушению питания мозга, почек и других органов, усилению пороз- ности сосудов и тем самым к развитию отека легких.
Сердечные отеки обусловлены задержкой натрия и воды в организме вследствие рефлекторного спазма капилляров почек. Повышенная реабсорбция натрия в этих случаях имеет прямую связь с повышенной секрецией альдостерона (гормон коры надпочечников).
На развитие легочного отека влияют также повышенное венозное давление и некоторые анатомо-физиологические особенности малого круга кровообращения (большая емкость), отрицательное внутригрудное и недостаточное внутритканевое давление.
Отек легкого развивается также под воздействием экзогенных (боевые отравляющие вещества, растительные яды, яды насекомых, бактериальные токсины и др.) и эндогенных веществ, образующихся при переутомлении, протозойных и инфекционных болезнях и аллергических процессах. К таким веществам относятся гистамин, серотин, гиалуронидаза, ацетилхолин и др.
В возникновении отека существенную роль играет повышение порозности сосудов легкого вследствие разрыхления межклеточного вещества капилляров. Повышенная проницаемость капилляров может быть обусловлена нарушением иннервации тканей (перерезка блуждающего нерва, субокципитальное введение хлорамина, различные повреждения черепа, симпатических узлов шеи и др.). Развитие отека зависит также от онкотического и осмотического давления крови и межтканевой жидкости, которое поддерживается оптимальным содержанием белков, натрия, калия, других электролитов крови. Значительное снижение содержания белка в крови при нефрозах или нарушение водного и электролитного обмена сопровождается отеком легких и других частей тела.
Клиническое проявление. У больных животных через 1…2 ч после появления первых признаков заболевания число дыхательных движений увеличивается в 2…3 раза по сравнению с нормой. Слизистые оболочки вначале гиперемированы, затем приобретают цианотичный оттенок. Животное стоит на широко расставленных конечностях, дышит через открытый рот, цианотичный язык выпадает изо рта. При аускультации слышат усиленное везикулярное дыхание, которое часто сопровождается крупно- и мелкопузырчатыми хрипами. При перкуссии устанавливают усиленный атимпа- нический звук. При переходе процесса в отек легкого дыхание учащается в 4…5 раз по сравнению с нормальными значениями, цианоз усиливается, из носовых отверстий вытекает пенистая, красноватого цвета жидкость, сильно учащается сердцебиение, ухудшается наполнение артериальных сосудов, снижается тонус скелетных мышц, может развиться коллапс. При аускультации прослушиваются влажные крупно- и мелкопузырчатые хрипы, перкуторный звук в верхней части грудной клетки усилен, а в нижней притупленный или тупой. Диурез резко снижен. Кровь темно-вишневого цвета, густая, быстро свертывается, содержит до 500 мг/л неконъюгированного билирубина. Значительно повышается содержание гемоглобина и число эритроцитов за счет сгущения крови.
Токсические и аллергические отеки быстро развиваются на фоне симптомокомплекса основного заболевания. Отеки сердечного происхождения развиваются медленно. Появление их совпадает со значительным ухудшением общего состояния, упадком сил и ослаблением сердечной деятельности. Они сопровождаются одышкой и другими признаками, указанными выше.
Патолого-анатомические изменения. Легкие увеличены, темнокрасного цвета, их масса в 2…3 раза больше нормальной, консистенция мягкая, эластичность понижена. Бронхи и трахея содержат пенистую красноватую жидкость. На слизистой оболочке бронхов и в ткани легкого видны кровоизлияния. Бронхиолы и альвеолы заполнены транссудатом, содержащим белки, электролиты плазмы и лейкоциты крови. Бронхиальные лимфатические узлы сочные, иногда увеличены. При гипостатическом отеке легкие спавшиеся, края их закруглены, пораженные участки мягкие, темносинего цвета. Бронхи и трахея заполнены небольшим количеством красноватого или желтого транссудата. Сердце увеличено, полости его расширены, особенно правой половины, сердечная мышца дряблая.
Диагностика. Диагностируют отек легкого на основании клинического исследования. Характерными для отека являются смешанная одышка, хрипы в трахее и бронхах, пенистое истечение из ноздрей, цианоз видимых слизистых оболочек, тахикардия, сгущение крови и уменьшение диуреза.
Лечение. Основные задачи при лечении отека — разгрузить малый круг кровообращения, уменьшить проницаемость легочных капилляров для жидкости и восстановить нейроэндокринную регуляцию. В этих целях, если нет выраженного падения кровяного давления, делают кровопускание. Количество выпускаемой крови не должно превышать 0,5… 1 % массы тела. Положительный эффект при токсических и аллергических отеках легкого установлен при внутривенном введении (после кровопускания) гипосульфита натрия в дозе 0,04 г на 1 кг массы тела в виде 10%-ного раствора, а также при новокаиновой блокаде нижнего шейного симпатического узла или от внутреннего введения 0,25%-ного раствора новокаина в дозе 100 мл на 100 кг массы тела. Для улучшения питания мозга и сердца и повышения диуреза внутривенно вводят гипертонический 40%-ный раствор глюкозы.
Во всех случаях нужно обеспечить больное животное кислородом. Его вводят с воздухом через носовые ходы со скоростью не более 120 л/мин; кислород можно вводить также и подкожно в область подгрудка в количестве 8… 10 л.
При пониженном кровяном давлении назначают внутривенно адреналин (1 :1000) на изотоническом растворе в дозе 1…2 мл. Для улучшения работы сердца применяют сердечные гликозиды, назначают кортизон внутрь.
Источник
Развитие воспаления всегда связано с изменением периферического кровообращения.
Этот процесс можно рассматривать во времени и пространстве. В первом случае речь идет об изменениях периферического кровообращения, происходящих в одном конкретном месте при развитии воспаления, а во втором – об особенностях кровообращения в разных участках воспалительных очагов.
Стадии изменения кровообращения при воспалении
Последовательность (стадии) изменений кровообращения в очаге воспаления следующая:
- артериолярный спазм;
- артериальная гиперемия;
- венозная гиперемия;
- застой.
Артериолярный спазм
Временное сужение сосудов вызвано действием воспалительных этиологических агентов: они вызывают возбуждение гладкой мускулатуры сосудосуживающих нервов и артериол.
Артериолярный спазм
Спазм кратковременен, потому что первичное действие патогенных агентов быстро прекращается. Кроме того, норадреналин, медиатор симпатической иннервации артериол, быстро разрушается из-за повышения уровня моноаминоксидазы в воспаленных тканях.
Биологическая нацеленность на спазм артериол в организме заключается в подавлении дальнейшего распространения патогенного агента.
Артериальная гиперемия
Гиперемия развивается в следствии действия биологически активных веществ: сначала высвобождается гистамин (в течение 5-30 минут), затем хинины (в течение 1-8 часов), а затем – простагландины и другие медиаторы.
Эти медиаторы снижают мышечный тонус прекапиллярного сфинктера и артериол и тем самым способствуют их расширению. Кроме того, в условиях ацидоза и расслоения чувствительность α-адренорецепторов к сосудосуживающему действию адреналина на прекапиллярные сфинктеры снижается. Артериальная гиперемия развивается как в результате прямого сосудистого, так и аксонального рефлекса.
Увеличивается приток артериальной крови к очагу воспаления. По мере повышения артериального давления открываются ранее нефункционирующие капилляры. Вены расширяются, и в результате удаляется вся притекающая кровь.
Повышение артериального давления
При воспалительной артериальной гиперемии диаметр капилляров и вен увеличивается больше, чем когда артериальная гиперемия не связана с воспалением. Часто эти сосуды расширяются неравномерно – местами появляются варикозные выросты, что способствует «краевому положению» и эмиграции лейкоцитов.
По мере увеличения числа функционирующих капилляров линейная скорость кровотока и, в частности, объемная скорость увеличиваются. Увеличение линейной скорости кровотока увеличивает количество кислорода в венозной крови, и, таким образом, артериовенозный кислородный промежуток уменьшается.
Однако из-за увеличенного объема кровотока количество кислорода, получаемого тканями, увеличивается, что аналогично объему кровотока, умноженному на артериовенозную разницу в кислороде.
Сильная артериальная гиперемия наблюдается при остром воспалении кожи. Вызывает характерное для воспаления местное покраснение.
Венозная гиперемия
По мере прогрессирования воспаления артериальная гиперемия переходит в венозную. Биологически активные вещества, ацидоз, лизосомы лейкоцитов и бактериальные ферменты разрушают венозные и мелкие венозные десмосомы – волокна эластичной и коллагеновой соединительной ткани, окружающие капилляры и вены.
Лизосомные ферменты действуют как непосредственно на коллагеназу сосудистой стенки, так и опосредованно – они влияют на участие образующихся веществ (катионных белков, простагландинов). Катионные белки высвобождают гистамин из тучных клеток в периваскулярном пространстве. В результате капилляры и вены теряют тонус и расширяются под действием артериального давления. Уменьшается скорость кровотока, способствует переносу жидкой части крови к месту воспаления (экссудации).
Постепенно меняется расположение элементов формы в кровотоке. При артериальной гиперемии элементы формы располагаются в основном в центре кровеносного сосуда, но на стенках есть плазма и несколько лейкоцитов. Теперь это разделение исчезает. Кроме того, в кислой среде элементы плесени и стенки сосудов набухают, просвет сосудов сужается.
В первые минуты после смены начинают образовываться тромбы. В результате повреждения стенки формоэлементов и сосудов высвобождаются и активируются факторы свертывания (I, II, III, V, VII, X, XII и др.), Ускоряется свертывание крови. Тромбоз дополнительно затрудняет венозный отток и усиливает прохождение жидкой части крови к тканям, поэтому кровь продолжает сгущаться, образуются агрегаты эритроцитов и сгустки. По мере ускорения свертывания крови фибрин и глобулины откладываются в лимфатических сосудах, и образуются конгломераты лимфоцитов, что затрудняет возврат лимфы из места воспаления.
По мере перехода жидкой части крови и элементов формы к месту воспаления (эмиграции) давление жидкости в воспаленных тканях увеличивается. Мелкие вены и лимфатические сосуды еще сильнее сдавливаются, в результате чего прогрессируют нарушения оттока крови и лимфы («магический круг» патогенеза).
Таким образом, переходу артериальной гиперемии в венозную способствуют два фактора:
- внутрисосудистые факторы – набухание и агрегация формоэлементов, положение края лейкоцитов, тромбообразование, загустение крови, набухание эндотелия, нарушения структуры вен и мелких вен;
- внесосудистые факторы (факторы экссудата) – лимфатическое подавление экссудатом.
Описанная венозная гиперемия (застой) была названа Конгеймом истинной воспалительной гиперемией. Выраженно часто встречается у пациентов с хроническим воспалением: оттенок воспаления синеватый.
Стазислокальное прекращение кровотока
Венозная гиперемия, скопление элементов формы, шлак и застой в очаге воспаления возникают в основном в капиллярах, венах и мелких венах, поэтому обычно говорят о застойных явлениях (венозных) и истинном застое капилляров.
Застой капилляров
Перед остановкой кровотока часто возникают колебательные движения крови – во время систолы кровь движется вперед, во время диастолы – назад. Когда пульсовая волна проходит через расширенные артериолы во время систолы, возникает так называемый капиллярный пульс.
Ионы водорода и калия повышают возбудимость нервных рецепторов в месте воспаления. Эти ионы, осмотически активные вещества, полипептиды (брадикинин), гистамин, а также механические факторы (экссудат, расширенные кровеносные сосуды и лимфатические сосуды) раздражают рецепторы чувствительных нервов и вызывают местные клинические признаки воспаления, боли. Капиллярные импульсы также механически раздражают рецепторы и вызывают пульсирующую боль, например, у пациентов с панаридозом, пульпитом и другими острыми воспалениями.
В дополнение к маятниковым движениям, которые происходят в сердечном ритме, на стадии венозной гиперемии происходят другие изменения кровотока – закупорка капилляров агрегатами состава, промывание тромба, сжатие открытия или закрытия просвета капилляров, региональное расширение капилляров и т. д. Эти нарушения не являются синхронными.
Однако наблюдаемые изменения кровообращения при развитии воспаления не всегда постоянны. Спазм артериол часто не обнаруживается. Острое воспаление после легкого ожога в основном характеризуется артериальной гиперемией, тогда как сразу после сильного кислотного ожога наблюдается застой. При хроническом воспалении кожи обычно наблюдаются признаки венозной гиперемии, отека и цианоза.
Если посмотреть на клинически выраженное очаговое воспаление в пространстве, наиболее выраженное повреждение ткани находится в центре очага (зона альтерации) – тромбоз сосудов, некроз тканей, гнойные тела, микрофаги, а также могут быть обнаружены наиболее серьезные отеки.
Зона альтерации окружена тканями с высокой концентрацией биологически активных веществ, в которых возникают тяжелые нарушения кровообращения – венозный застой и венозная гиперемия. Затем, по направлению к периферии, следует самая широкая область – артериальная гиперемия, которая вызывает покраснение от источника воспаления.
В области артериальной гиперемии концентрация биологически активных веществ ниже. Зона микрофага по направлению к периферии окружена зоной макрофагов и фибробластов.
Продолжение статьи
- Часть 1. Этиология и патогенез воспаления. Классификация.
- Часть 2. Особенности обмена веществ при воспалении.
- Часть 3. Физико – химические изменения. Роль нервной и эндокринной систем в развитии воспаления.
- Часть 4. Изменения в периферическом кровообращении при воспалении.
- Часть 5. Экссудация. Экссудат и транссудат.
- Часть 6. Эмиграция лейкоцитов. Хемотаксис.
- Часть 7. Фагоцитоз. Асептическое и острое воспаление.
- Часть 8. Распространение. Последствия. Принципы лечения воспаления.
Поделиться ссылкой:
Источник
