Опухоль головного мозга отек лечение

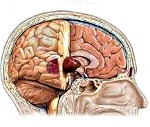
Опухоли головного мозга — внутричерепные новообразования, включающие как опухолевые поражения церебральных тканей, так и нервы, оболочки, сосуды, эндокринные структуры головного мозга. Проявляются очаговой симптоматикой, зависящей от топики поражения, и общемозговыми симптомами. Диагностический алгоритм включает осмотр невролога и офтальмолога, Эхо-ЭГ, ЭЭГ, КТ и МРТ головного мозга, МР-ангиографию и пр. Наиболее оптимальным является хирургическое лечение, по показаниям дополненное химио- и радиотерапией. При его невозможности проводится паллиативное лечение.
Общие сведения
Опухоли головного мозга составляют до 6% всех новообразований в организме человека. Частота их встречаемости колеблется от 10 до 15 случаев на 100 тыс. человек. Традиционно к церебральным опухолям относят все интракраниальные новообразования — опухоли церебральной ткани и оболочек, образования черепных нервов, сосудистые опухоли, новообразования лимфатической ткани и железистых структур (гипофиза и шишковидной железы). В связи с этим опухоли головного мозга делят на внутримозговые и внемозговые. К последним относят новообразования церебральных оболочек и их сосудистых сплетений.
Опухоли головного мозга могут развиваться в любом возрасте и даже носить врожденный характер. Однако среди детей заболеваемость ниже, не превышает 2,4 случая на 100 тыс. детского населения. Церебральные новообразования могут быть первичными, изначально берущими свое начало в тканях мозга, и вторичными, метастатическими, обусловленными распространением опухолевых клеток вследствие гемато- или лимфогенной диссеминации. Вторичные опухолевые поражения встречаются в 5-10 раз чаще, чем первичные новообразования. Среди последних доля злокачественных опухолей составляет не менее 60%.
Отличительной особенностью церебральных структур является их расположение в ограниченном интракраниальном пространстве. По этой причине любое объемное образование внутричерепной локализации в той или иной степени приводит к сдавлению мозговых тканей и повышению интракраниального давления. Таким образом, даже доброкачественные по своему характеру опухоли головного мозга при достижении определенного размера имеют злокачественное течение и могут привести к летальному исходу. С учетом этого особую актуальность для специалистов в области неврологии и нейрохирургии приобретает проблема ранней диагностики и адекватных сроков хирургического лечения церебральных опухолей.
Опухоли головного мозга
Причины опухоли головного мозга
Возникновение церебральных новообразований, как и опухолевых процессов другой локализации, связывают с воздействием радиации, различных токсических веществ, существенным загрязнением окружающей среды. У детей высока частота врожденных (эмбриональных) опухолей, одной из причин которых может выступать нарушение развития церебральных тканей во внутриутробном периоде. Черепно-мозговая травма может служить провоцирующим фактором и активизировать латентно протекающий опухолевый процесс.
В ряде случаев опухоли головного мозга развиваются на фоне проведения лучевой терапии пациентам с другими заболеваниями. Риск появления церебральной опухоли повышается при прохождении иммуносупрессивной терапии, а также у других групп иммунокомпрометированных лиц (например, при ВИЧ-инфекции и нейроСПИДе). Предрасположенность к возникновению церебральных новообразований отмечается при отдельных наследственных заболеваниях: болезни Гиппеля-Линдау, туберозном склерозе, факоматозах, нейрофиброматозе.
Классификация
Среди первичных церебральных новообразований преобладают нейроэктодермальные опухоли, которые классифицируют на:
- опухоли астроцитарного генеза (астроцитома, астробластома)
- олигодендроглиального генеза (олигодендроглиома, олигоастроглиома)
- эпендимарного генеза (эпендимома, папиллома хориоидного сплетения)
- опухоли эпифиза (пинеоцитома, пинеобластома)
- нейрональные (ганглионейробластома, ганглиоцитома)
- эмбриональные и низкодифференцированные опухоли (медуллобластома, спонгиобластома, глиобластома)
- новообразования гипофиза (аденома)
- опухоли черепно-мозговых нервов (нейрофиброма, невринома)
- образования церебральных оболочек (менингиома, ксантоматозные новообразования, меланотичные опухоли)
- церебральные лимфомы
- сосудистые опухоли (ангиоретикулома, гемангиобластома)
Внутримозговые церебральные опухоли по локализации классифицируют на суб- и супратенториальные, полушарные, опухоли серединных структур и опухоли основания мозга.
Метастатические опухоли мозга диагностируются в 10-30% случаев ракового поражения различных органов. До 60% вторичных церебральных опухолей имеют множественный характер. Наиболее частыми источниками метастазов у мужчин выступают рак легких, колоректальный рак, рак почки, у женщин — рак молочной железы, рак легких, колоректальный рак и меланома. Около 85% метастазов приходится на внутримозговые опухоли полушарий мозга. В задней черепной ямке обычно локализуются метастазы рака тела матки, рака простаты и злокачественных опухолей ЖКТ.
Симптомы опухолей головного мозга
Более ранним проявлением церебрального опухолевого процесса является очаговая симптоматика. Она может иметь следующие механизмы развития: химическое и физическое воздействие на окружающие церебральные ткани, повреждение стенки мозгового сосуда с кровоизлиянием, сосудистая окклюзия метастатическим эмболом, кровоизлияние в метастаз, компрессия сосуда с развитием ишемии, компрессия корешков или стволов черепно-мозговых нервов. Причем вначале имеют место симптомы локального раздражения определенного церебрального участка, а затем возникает выпадение его функции (неврологический дефицит).
По мере роста опухоли компрессия, отек и ишемия распространяются вначале на соседние с пораженным участком ткани, а затем на более удаленные структуры, обуславливая появление соответственно симптомов «по соседству» и «на отдалении». Общемозговая симптоматика, вызванная внутричерепной гипертензией и отеком головного мозга, развивается позже. При значительном объеме церебральной опухоли возможен масс-эффект (смещение основных мозговых структур) с развитием дислокационного синдрома — вклинения мозжечка и продолговатого мозга в затылочное отверстие.
- Головная боль локального характера может быть ранним симптомом опухоли. Она возникает вследствие раздражения рецепторов, локализующихся в черепных нервах, венозных синусах, стенках оболочечных сосудов. Диффузная цефалгия отмечается в 90% случаев субтенториальных новообразований и в 77% случаев супратенториальных опухолевых процессов. Имеет характер глубокой, достаточно интенсивной и распирающей боли, зачастую приступообразной.
- Рвота обычно выступает общемозговым симптомом. Основная ее особенность — отсутствие связи с приемом пищи. При опухоли мозжечка или IV желудочка она связана с прямым воздействием на рвотный центр и может являться первичным очаговым проявлением.
- Системное головокружение может протекать в виде ощущения проваливания, вращения собственного тела или окружающих предметов. В период манифестации клинических проявлений головокружение рассматривается как очаговый симптом, указывающий на поражение опухолью вестибулокохлеарного нерва, моста, мозжечка или IV желудочка.
- Двигательные нарушения (пирамидные расстройства) бывают в роли первичной опухолевой симптоматики у 62% пациентов. В остальных случаях они возникают позже в связи с ростом и распространением опухоли. К наиболее ранним проявлениям пирамидной недостаточности относится нарастающая анизорефлексия сухожильных рефлексов с конечностей. Затем появляется мышечная слабость (парез), сопровождающаяся спастичностью за счет мышечного гипертонуса.
- Сенсорные нарушения в основном сопровождают пирамидную недостаточность. Клинически проявлены примерно у четверти пациентов, в остальных случаях выявляются только при неврологическом осмотре. В качестве первичного очагового симптома может рассматриваться расстройство мышечно-суставного чувства.
- Судорожный синдром больше характерен для супратенториальных новообразований. У 37% пациентов с церебральными опухолями эпиприступы выступают манифестным клиническим симптомом. Возникновение абсансов или генерализованных тонико-клонических эпиприступов более типично для опухолей срединной локализации; пароксизмов по типу джексоновской эпилепсии — для новообразований, расположенных вблизи мозговой коры. Характер ауры эпиприступа зачастую помогает установить топику поражения. По мере роста новообразования генерализованные эпиприступы трансформируются в парциальные. При прогрессировании интракраниальной гипертензии, как правило, наблюдается снижение эпиактивности.
- Расстройства психической сферы в период манифестации встречается в 15-20% случаев церебральных опухолей, преимущественно при их расположении в лобной доле. Безынициативность, неряшливость и апатичность типичны для опухолей полюса лобной доли. Эйфоричность, самодовольство, беспричинная веселость указывают на поражение базиса лобной доли. В таких случаях прогрессирование опухолевого процесса сопровождается нарастанием агрессивности, злобности, негативизма. Зрительные галлюцинации характерны для новообразований, расположенных на стыке височной и лобной долей. Психические расстройства в виде прогрессирующего ухудшения памяти, нарушений мышления и внимания выступают как общемозговые симптомы, поскольку обусловлены растущей интракраниальной гипертензией, опухолевой интоксикацией, повреждением ассоциативных трактов.
- Застойные диски зрительных нервов диагностируются у половины пациентов чаще в более поздних стадиях, однако у детей могут служить дебютным симптомом опухоли. В связи с повышенным внутричерепным давлением может появляться преходящее затуманивание зрения или «мушки» перед глазами. При прогрессировании опухоли отмечается нарастающее ухудшение зрения, связанное с атрофией зрительных нервов.
- Изменения полей зрения возникают при поражении хиазмы и зрительных трактов. В первом случае наблюдается гетеронимная гемианопсия (выпадение разноименных половин зрительных полей), во втором — гомонимная (выпадение в полях зрения обоих правых или обоих левых половин).
- Прочие симптомы могут включать тугоухость, сенсомоторную афазию, мозжечковую атаксию, глазодвигательные расстройства, обонятельные, слуховые и вкусовые галлюцинации, вегетативную дисфункцию. При локализации опухоли головного мозга в области гипоталамуса или гипофиза возникают гормональные расстройства.
Диагностика
Первичное обследование пациента включает оценку неврологического статуса, осмотр офтальмолога, проведение эхо-энцефалографии, ЭЭГ. При исследовании неврологического статуса особое внимание невролог обращает на очаговую симптоматику, позволяющую установить топический диагноз. Офтальмологические исследования включают проверку остроты зрения, офтальмоскопию и определение полей зрения (возможно, при помощи компьютерной периметрии). Эхо-ЭГ может регистрировать расширение боковых желудочков, свидетельствующее о внутричерепной гипертензии, и смещение серединного М-эхо (при больших супратенториальных новообразованиях со смещением церебральных тканей). На ЭЭГ отображается наличие эпиактивности определенных участков головного мозга. По показаниям может быть назначена консультация отоневролога.
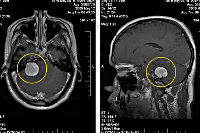
Подозрение на объемное образование головного мозга является однозначным показанием к проведению компьютерной или магнитно-резонансной томографии. КТ головного мозга позволяет визуализировать опухолевое образование, дифференцировать его от локального отека церебральных тканей, установить его размер, выявить кистозную часть опухоли (при наличии таковой), кальцификаты, зону некроза, кровоизлияние в метастаз или окружающие опухоль ткани, наличие масс-эффекта. МРТ головного мозга дополняет КТ, позволяет более точно определить распространение опухолевого процесса, оценить вовлеченность в него пограничных тканей. МРТ более результативна в диагностике не накапливающих контраст новообразований (например, некоторых глиом головного мозга), но уступает КТ при необходимости визуализировать костно-деструктивные изменения и кальцификаты, разграничить опухоль от области перифокального отека.

МРТ головного мозга. Вторичная опухоль в области базальных ядер слева, накапливающая контраст
Помимо стандартной МРТ в диагностике опухоли головного мозга может применяться МРТ сосудов головного мозга (исследование васкуляризации новообразования), функциональная МРТ (картирование речевых и моторных зон), МР-спектроскопия (анализ метаболических отклонений), МР-термография (контроль термодеструкции опухоли). ПЭТ головного мозга дает возможность определить степень злокачественности опухоли головного мозга, выявить опухолевый рецидив, картировать основные функциональные зоны. ОФЭКТ с использованием радиофармпрепаратов, тропных к церебральным опухолям позволяет диагностировать многоочаговые поражения, оценить злокачественность и степень васкуляризации новообразования.
В отдельных случаях используется стереотаксическая биопсия опухоли головного мозга. При хирургическом лечении забор опухолевых тканей для гистологического исследования проводится интраоперационно. Гистология позволяет точно верифицировать новообразование и установить уровень дифференцировки его клеток, а значит и степень злокачественности.
Лечение опухоли головного мозга
Консервативная терапия опухоли головного мозга осуществляется с целью снижения ее давления на церебральные ткани, уменьшения имеющихся симптомов, улучшения качества жизни пациента. Она может включать обезболивающие средства (кетопрофен, морфин), противорвотные фармпрепараты (метоклопрамид), седативные и психотропные препараты. Для снижения отечности головного мозга назначают глюкокортикостероиды. Следует понимать, что консервативная терапия не устраняет первопричины заболевания и может оказывать лишь временный облегчающий эффект.
Наиболее эффективным является хирургическое удаление церебральной опухоли. Техника операции и доступ определяются местоположением, размерами, видом и распространенностью опухоли. Применение хирургической микроскопии позволяет произвести более радикальное удаление новообразования и минимизировать травмирование здоровых тканей. В отношении опухолей малого размера возможна стереотаксическая радиохирургия. Применение техники КиберНож и Гамма-Нож допустимо при церебральных образованиях диаметром до 3 см. При выраженной гидроцефалии может проводиться шунтирующая операция (наружное вентрикулярное дренирование, вентрикулоперитонеальное шунтирование).
Лучевая и химиотерапия могут дополнять хирургическое вмешательство или являться паллиативным способом лечения. В послеоперационном периоде лучевая терапия назначается, если гистология тканей опухоли обнаружила признаки атипии. Химиотерапия проводится цитостатиками, подобранными с учетом гистологического типа опухоли и индивидуальной чувствительности.
Прогноз при опухолях мозга
Прогностически благоприятными являются доброкачественные опухоли головного мозга небольших размеров и доступной для хирургического удаления локализации. Однако многие из них склонны рецидивировать, что может потребовать повторной операции, а каждое хирургическое вмешательство на головном мозге сопряжено с травматизацией его тканей, влекущей за собой стойкий неврологический дефицит. Опухоли злокачественной природы, труднодоступной локализации, больших размеров и метастатического характера имеют неблагоприятный прогноз, поскольку не могут быть радикально удалены. Прогноз также зависит от возраста пациента и общего состояния его организма. Пожилой возраст и наличие сопутствующей патологии (сердечной недостаточности, ХПН, сахарного диабета и др.) затрудняет осуществление хирургического лечения и ухудшает его результаты.
Профилактика
Первичная профилактика церебральных опухолей заключается в исключении онкогенных воздействий внешней среды, раннем выявлении и радикальном лечении злокачественных новообразований других органов для предупреждения их метастазирования. Профилактика рецидивов включает исключение инсоляции, травм головы, приема биогенных стимулирующих препаратов.
Источник
Опухоль головного мозга – опасная патология, требующая обязательного врачебного вмешательства. Если ее не лечить, существует очень большой риск летального исхода. Поэтому при появлении первых подозрений нужно обратиться к врачу для прохождения диагностики. После подтверждения диагноза специалист расскажет, как лечить опухоль головного мозга, и поможет подобрать наиболее безопасный вариант терапии.
Описание и классификация
Новообразования в мозге бывают доброкачественными и злокачественными. Первые легко вылечиваются и могут быть без проблем удалены хирургическим путем. По МКБ они имеют код D33. Вторые же очень опасны, быстро разрастаются и могут привести к летальному исходу, а избавляться от них крайне тяжело. Такие опухоли по МКБ имеют код C71. Местом локализации обоих видов могут стать оба полушария мозга или отдельные его участки. В некоторых случаях новообразование может разрастаться, распространяясь на здоровые ткани, и постепенно охватывать все больше площади.
Чем быстрее увеличивается новообразование, тем оно опаснее. Зачастую при отсутствии разрастания и малых размерах опухоль вообще оставляют без какого-либо лечения. Но такие ситуации не так распространены.

Опухоли делят не только на злокачественные и доброкачественные. По современной классификации выделяют несколько отдельных видов новообразований, соответствующих причинам их появления и особым местам локализации. Определить вид – очень важная задача для врача, т.к. именно от этого будет зависеть выбор способа лечения.
Наиболее важным делением является определение происхождения опухоли. По такому типу классификации выделяют 2 вида:
- Первичные. Появляются самостоятельно, сразу образуются в тканях мозга и начинают постепенно развиваться.
- Вторичные. Являются следствием других патологий или опухолей, начавших распространяться на здоровые клетки организма.
Отдельно выносят несколько видов по расположению. Это связано с тем, что они протекают различным образом и могут иметь свои особенности лечения. Какие виды к ним относят, и где они формируются:
- Новообразования гипофиза – гипофиз;
- Нейроэпителиальные – ткани мозга;
- Невриномы – нервы черепа;
- Опухоли мозговых оболочек;
- Дизэмбриогенетические – мозг у эмбриона.
Также выделяют несколько стадий злокачественной опухоли:
- Первая. Количество раковых клеток незначительно, симптомов практически нет.
- Вторая. Рак затрагивает ближайшие ткани, появляются основные симптомы.
- Третья. Опухоль начинает быстро расти, проведение операции практически невозможно.
- Четвертая. Раковые клетки распространяются по всему мозгу, приводя к смерти.
Точный вид опухоли можно определить на этапе диагностики с помощью специального медицинского оборудования. Однако на ранних стадиях развития новообразования сделать это может быть затруднительно.
Иногда опухоль удается выявить очень поздно, когда она уже успела разрастись до неоперабельных размеров.
Причины, симптомы
Большое значение в лечении опухоли имеют причины ее появления и симптомы, которыми сопровождается ее рост. Первые важны, т.к. их устранение позволит снизить риск рецидива. Вторые помогают быстрее выявить проблему, что улучшит прогноз.
Причины
Прямых причин развития опухоли нет. Но существует ряд факторов, которые могут стимулировать их появление и рост. Практически у каждого человека, столкнувшегося с такой патологией, в жизни присутствует хотя бы один из них.

Что может спровоцировать рост опухоли:
- Генетическая предрасположенность – риск развития опухоли у тех, чьи родители столкнулись с новообразованиями мозга, значительно выше;
- Старение организма – люди пожилого возраста сталкиваются с множеством проблем, связанных с изменениями внутренних органов и систем;
- Черепно-мозговые травмы – любые повреждения мозга сопровождаются неприятными осложнениями, одним из которых является образование опухоли;
- Воздействие внешней среды – неблагоприятные условия жизни, загрязнение воздуха и повышенный радиационный фон могут вызывать массу нарушений в организме;
- Наличие других патологий – есть высокая вероятность появления опухоли у людей с ВИЧ, склерозом, факоматозом, а также некоторыми редкими заболеваниями;
- Внутриутробные нарушения – ребенок может родиться с опухолью при травмах или заражении инфекциями в утробе матери.
Считается, что иногда даже лучевая терапия способна вызвать развитие опухоли. Подтверждения такого мнения не было до сих пор.
Симптомы
При появлении новообразования и начальных стадиях его развития проявления очень слабы, из-за чего больные не придают им значения. По этой причине многие упускают возможность провести лечение опухоли головного мозга без операции. Когда появляются подозрительные симптомы, новообразование, как правило, уже успело разрастись до немалых размеров. Как именно больной будет ощущать такие изменения в организме, полностью зависит от степени распространения поврежденных клеток, локализации опухоли и наличия хронических болезней.
Самые распространенные симптомы:
- Головная боль, головокружение;
- Тошнота, рвота;
- Нарушения зрения (двоение, туман);
- Повышение давления;
- Ухудшение внимания и памяти;
- Плохое настроение, раздражительность;
- Вялость, безучастность к происходящему;
- Проблемы с координацией, боль в конечностях;
- Эпилептические припадки.
Доброкачественная опухоль разрастается очень медленно. Она может развиваться скрыто, не проявляясь никаким симптомами, или вызывать незначительные нарушения при периодических обострениях. Злокачественные же новообразования появляются резко, провоцируя внезапное ухудшение самочувствия и некоторые нарушения в основных функциях организма.
Прогноз
Современная медицина позволяет обнаруживать опухоли на ранних стадиях их развития. Проблемой остается лишь непостоянство симптоматики, из-за которого многие больные даже не подозревают о наличии серьезной патологии.
В случаях раннего обнаружения новообразования прогноз чаще всего положительный. Практически все доброкачественные опухоли можно легко вылечить. Если тенденции к росту отсутствуют, то проблему вообще оставляют без особого внимания. От больного потребуется лишь регулярно посещать врача и проходить диагностику, чтобы проверять изменения в мозге. Как правило, в таких случаях люди живут абсолютно нормальной жизнью без заметных проблем.

Даже при более поздних выявлениях опухоли доброкачественного характера есть большие шансы на полное выздоровление. К ней потребуется применить один из методов лечения. Это позволит избавиться от проблемы и восстановить свое здоровье. Так же поступают с растущей опухолью, которая только начинает зарождаться. Удаление – лучший выбор.
При злокачественной опухоли прогноз будет положительным только на первых двух стадиях. В таких случаях полноценно жить смогут 70% больных. Если же она будет обнаружена после значительного разрастания, то шансов на положительных исход практически не будет, а срок жизни составит не более года. Исключением может стать лишь внезапное замедление роста новообразования.
Серьезной проблемой для больных с опухолью может стать развитие осложнений. Они способны появиться при отсутствии необходимого лечения, а также при проведении неудачных операций. Наиболее распространены следующие последствия этой патологии:
- Сильная слабость, паралич;
- Резкое ухудшение остроты зрения;
- Серьезные изменения в психике;
- Полная потеря слуха;
- Регулярные судороги во всем теле;
- Отек головного мозга;
- Мозговая кома.
В худших случаях больного ждет летальный исход. Именно так заканчивается большинство случаев в медицинской практике, связанных с развитием рака до поздних стадий.
Опасность возможных осложнений – самый серьезный повод обратиться к доктору при появлении малейших подозрений на развитие новообразования.
Подготовка к лечению
Перед началом лечения требуется обязательное подтверждение диагноза. Для этого нужно обратиться к врачу, который проведет опрос и осмотр, а также назначит прохождение нескольких обследований. Только так удастся точно убедиться, что у больного есть опухоль. Также с помощью диагностики получится определить ее расположение, размер и структурные особенности. Все это очень важно, т.к. некоторые моменты могут стать прямым противопоказанием к отдельным типам терапии.
Для исследования новообразования нужно пройти следующие обследования:
- МРТ. Позволяет подробно рассмотреть новообразование, а также изучить все его особенности.
- Ангиография. Применяется для обследования состояния артерий, вен и лимфоузлов в головном мозге.
- Биопсия. Самый информативный метод, с помощью которого удается получить подробную информацию о составе и структуре опухоли.
- ЭхоЭГ. Используется для проверки состояния головного мозга с помощью специального оборудования, испускающего ультразвуковые волны.
- Люмбальная пункция. Подразумевает забор и исследование спинномозговой жидкости для оценки состояния здоровья и проверки наличия проблем в спинном мозге.
Дополнительно зачастую назначают ПЭТ-КТ или ПЭТ-МРТ для изучения всего организма. Результаты такого исследования покажут все имеющиеся отклонения, а также помогут определить первопричину развития опухоли.
Когда врач поставит окончательный диагноз, можно будет составлять план лечения. Если опухоль доброкачественная, имеет малые размеры и не увеличивается, то ее могут оставить без проведения операции. Такое решение реализуется не так часто и, как правило, связано с отказом пациента от полноценной терапии.
В большинстве случаев при любых методах лечения опухоли головного мозга пациенту назначают прием медикаментозных препаратов. Они не могут излечивать новообразование, но помогают снизить давление на мозговые ткани, облегчить симптомы, а также улучшить самочувствие больного. Для этого применяются обезболивающие, седативные, противорвотные, а также глюкокортикостероиды для снятия отечности мозга.
После этого больному назначают основное лечение. Иногда врач позволяет самостоятельно выбрать тип терапии. Однако чаще всего характер медицинского вмешательства определяется без участия пациента, т.к. решение зависит от особенностей опухоли и общего состояния человека. Выбирают из классического хирургического лечения, химиотерапии и лучевой терапии.
Хирургия и химиотерапия
К основным методам удаления опухолей относят хирургическую операцию и химиотерапию. Они показывают высокую эффективность и могут применяться в большинстве случаев. Чаще всего первый используется при доброкачественных опухолях, а второй применятся против злокачественных.
Хирургическая операция
Главный метод из хирургии подразумевает удаление опухоли путем механического воздействия на ее структуру. Он применяется при доброкачественных новообразованиях, которые можно без труда иссечь. Во время операции основной задачей хирурга становится не избавление от частиц опухоли, а сохранение здоровых тканей. Проблема в том, что при разросшихся образованиях, особенно злокачественных, очень легко повредить сам мозг. Когда врач вырезает патологию, он может легко задеть неповрежденные ею участки, т.к. она очень плотно с ними смешивается, затрудняя удаление.

В большинстве случаев операция проводится классическим методом:
- В черепе пациента делают надрез и вскрывают черепную коробку, проникая к опухоли.
- Медленно иссекают новообразование с помощью специального инструмента.
- Удаляют все частички опухоли, приводят череп в обычное состояние.
Восстановление после такой операции может быть очень тяжелым. Облегчить его получится, если вместо классического разреза будет сделано маленькое отверстие, через которое проведут эндоскоп, чтобы удалить опухоль.
Таким способом можно проводить как полное удаление любой доброкачественной опухоли головного мозга, так и частичное. Иногда хирургическую операцию назначают даже в качестве дополнительной меры воздействия против новообразования.
Химиотерапия
Многие пациенты предпочитают лечиться с помощью химиотерапии. Она подразумевает прием лечебных препаратов, разрушающих клетки опухоли. Такой способ очень эффективен, но часто вызывает неприятные побочные эффекты, из-за чего рекомендуется только для взрослых людей, не имеющих хронических заболеваний.
Чаще всего химиотерапия проводится в виде периодического лечения. Препараты принимаются перорально либо внутривенно. Иногда их вводят в спинномозговую жидкость или саму опухоль. После небольшого курса делается перерыв, а потом лечение вновь повторяется. Количество таких курсов, как правило, достигает 5-10.
Наиболее эффективны и популярны следующие препараты:
- «Темозоломил»;
- «Платинол»;
- «Кармустин»;
- «Параплатин.
Методика лечения с помощью химиотерапии может применяться даже против злокачественных опухолей. Считается, что это один из лучших способов побороть недуг. Однако у многих пациентов после нескольких курсов лечения начинают возникать побочные эффекты. Они могут проявиться в виде инфекций, кровоточивости, рвоты, диареи, а также беспричинного сбоя в работе почек и печени.
Хирургическая операция и химиотерапия стали классическими методами борьбы с опухолями головного мозга.
Лучевая терапия
В современных клиниках удастся воспользоваться относительно новым методом лечения опухолей. Он очень безопасен и помогает добиваться хороших результатов, снижая риск рецидива.
Метод лучевой терапии применяют в тех случаях, когда проведение хирургической операции невозможно, есть высокий риск развития осложнений или пациент отказывается от традиционного вмешательства путем разреза черепной оболочки. Суть метода заключается в воздействии на опухоль с помощью специального оборудования без проникновения внутрь черепа, что и делает его наиболее безопасным. Зачастую лучевая терапия применяется в виде дополнительного лечения для снижения риска рецидива.

Во время воздействия лучом затрагивается только сама опухоль. Современное оборудование обладает высочайшей точностью, что исключает повреждение здоровых клеток мозга. При этом врач может индивидуально определить, насколько сильным должно быть излучение, чтобы добиться максимального результата с минимальными рисками. Именно поэтому многим пациентам рекомендуют воспользоваться таким методом.
Лечение лучевым воздействием проводится в течение нескольких недель. Пациенту потребуется ежедневно посещать клинику, где ему будут проводить все необходимые мероприятия. Длительность воздействия луча составляет от нескольких минут до получаса. Сразу после облучения он может спокойно идти по своим делам, т.к. значительных ограничений на повседневную жизнь не накладывается. Исключением могут стать лишь случаи, когда больной начинает плохо себя чувствовать.
В последнее время все чаще применяется кибер или гамма нож. Они позволяют получить хороший результат с минимальными рисками за 1-2 сеанса. В чем их отличия:
- Гамма-нож. При использовании этого метода происходит облучение радиоактивными частицами кобальта. Все они направляются одним лучом в точку локализации новообразования. Постепенно элементы проникают внутрь опухолевой структуры, лишая ее кровоснабжения и останавливая рост. Иногда достаточно проведения всего лишь одного сеанса.
- Кибер-нож. Такой метод подразумевает внедрение радиации внутрь опухоли сразу по нескольким направлениям. Это ускоряет разрушение новообразования, а также снижает риск рецидива. Главным плюсом кибер-ножа является его универсальность, что позволяет применять его против любых опухолей.
Лучевая терапия стала особенно популярна, т.к. с ее помощью получается удалить не только доброкачественное образование головного мозга, но и злокачественное. Однако иногда у пациентов могут появляться побочные эффекты в виде ухудшения аппетита, облысения, слабости, тошноты, а также образования небольших ожогов или покраснений на коже.
Существует необычный метод проведения лучевой терапии, называющийся брахитерапией. Он подразумевает механическое введение радиационного вещества внутрь опухоли для ее полного разрушения.
Народные методы
Людям, которые не хотят проводить никакие операции, можно воспользоваться народными методами. Нетрадиционные рецепты помогут остановить рост опухоли и даже оказать разрушающее воздействие на ее структуру. Однако стоит понимать, что полностью вылечить новообразование дома все же не удастся. Такие средства лучше всего применять в виде дополнительной терапии.

Лучшие рецепты:
- Смешать травы душицы, мяты, мелиссы и клевера в равном количестве. Дополнительно туда можно добавить спорыш, арник, хвощ и чабрец. Все это нужно залить спиртом и оставить на несколько дней. Принимают по три капли каждый день в течение месяца.
- Залить козьим молоком (200 мл) цветки омелы белой (3 г), дать настояться. Принимать в небольшом количестве каждый день.
- Смешать соду (1/2 ч. л.) с лимонной кислотой (10 г), залить водой (200 мл). Принимать незадолго до еды каждый день на протяжении месяца.
Иногда люди применяют в домашних условиях и более необычные варианты лечения. Например, вводят раствор соды внутривенно.
