Неотложная помощь отек головного мозга у детей

Оглавление темы «Отек мозга. Первая помощь при отеке головного мозга. Миастения ( miastenia gravis pseudoparalitica ). Миастенический криз. Первая помощь при миастеническом кризе.»:
1. Отек мозга. Определение отека мозга. Причины ( этиология ) отека мозга. Патогенез отека мозга.
2. Клинические проявления отека головного мозга. Признаки отека мозга. Клиника отека мозга. Общемозговой синдром.
3. Синдром диффузного рострокаудального нарастания неврологических симптомов при отеке мозга. Дыхание Биота. Синдром дислокации мозговых структур.
4. Диагностика отека головного мозга. Принципы лечения отека мозга.
5. Неотложная помощь при отеке мозга. Первая помощь при отеке головного мозга.
6. Лечение при отеке мозга. Лечение отека головного мозга в стационаре.
7. Миастения ( miastenia gravis pseudoparalitica ). Миастенический криз. Причины ( этиология ) миастении. Патогенез миастении.
8. Клиника ( признаки ) миастенического криза. Клиника ( признаки ) миастении. Диагностика миастении. Диагностика миастенического криза.
9. Неотложная помощь при миастеническом кризе. Первая помощь при миастеническом кризе.
Неотложная помощь при отеке мозга. Первая помощь при отеке головного мозга.
Главная цель неотложной помощи — устранение угрозы для жизни перед транспортировкой больного в профильное лечебное учреждение для оказания специализированной медицинской помощи.
1. Производится устранение нарушений витальных функций организма.
2. Форсированный диурез осуществляется по дегидратационному типу (выведение жидкости превышает введение). Используется 20% раствор маннитола из расчета 1 — 1,5 г/кг/сут, 10% р-р альбумина — 100 мл, лазикс 40—80 мг в/в.
Примечание. В данной ситуации не используются гипертонические р-ры глюкозы (40%) и мочевины, т. к. они проникают через гематоэнцефалический барьер, накапливаются в веществе головного мозга, способствуя его гипергидратации.
3. Коррекция КЩС и электролитного состава крови по общепринятым методикам.
4. Устранение повышенной проницаемости гематоэнцефалического барьера: преднизолон в дозе 60—90 мг в/в 2—3 раза в день, дексаметазон первоначально 10—12 мг в/в, затем по 4 мг через 6 часов в/м, гидрокортизон до 1 г в сутки.
5. Коррекция артериальной гипертензни: эуфиллин 2,4% р-р — 10 мл в/в медленно, дибазол 1% р-р — 2—4 мл в/в, в/м или п/к, папаверина гидрохлорид 2% р-р — 4—6 мл в/м или п/к, при высоком АД используются ганглиоблокаторы, например, пентамин 5% р-р — 2 мл в разведении на 200—300 мл физраствора в/в капельно (требуется постоянный контроль АД!).
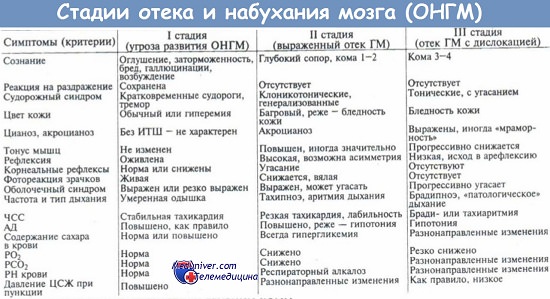
6. С патогенетической точки зрения, при отеке мозга показаны средства, обладающие свойствами гемостатиков и ангиопротекторов. Этими эффектами обладает дицинон (методика использования: см. тему Геморрагический инсульт. Неотложная помощь).
7. Купирование психомоторного возбуждения: диазепам 0,5% р-р — 2 мл в/м, дроперидол 0,25% р-р — 2—5 мл в/в, натрия оксибутират 20% р-р — 10—20 мл в/в капельно в течение 10—15 мин. в разведении на 100—150 мл физиологического раствора (струйное введение расчетной дозы оксибутирата само по себе может вызвать судорожный синдром);
8. Купирование гипертермического синдрома (при его наличии); судорожного синдрома (при его наличии) .
9. Улучшение мозгового метаболизма и кровообращения достигается в/в введением 20% р-ра пирацетама — 10 мл 2 раза в сутки.
10. Ингибиторы протеолитических ферментов: контрикал или трасилол медленно в/в капельно по 25000 ЕД на изотоническом растворе.
11. Кислородотерапия. Антигиноксанты. Глутаминовая кислота до 1 г в/в капельно, 2—3 раза в сутки, АТФ, цитохром С.
Примечание. Перечисление лечебные мероприятия адаптируются к конкретной ситуации.
— Также рекомендуем «Лечение при отеке мозга. Лечение отека головного мозга в стационаре.»
Источник
Отек мозга у ребенка: причины, клиника, лечениеа) Определение и клинические проявления. Отек мозга определяется как повышение объема головного мозга вследствие увеличения содержания в нем воды. Отек является важной причиной повышения ВЧД. Тем не менее, локализованный отек не обязательно вызывает внутричерепную гипертензию, однако может привести к очаговой дисфункции. Диагностика отека мозга может быть сложна. Клинические проявления включают признаки повышенного ВЧД, а дифференциация отека мозга от застойного полнокровия мозга, т. е. увеличения объема крови в головном мозге, может быть трудной. Повышение объема крови может быть вызвано эпилептической активностью, параличом сосудов вследствие асфиксии, травмой головы, повышением содержания СO2 в крови вследствие заболеваний легких или сердца, венозной обструкцией и эффектами препаратов, таких как нитраты, хлорпромазин и галотан. Отек мозга может быть выявлен при визуализации. КТ может демонстрировать диффузное или локализованное небольшое ослабление сигнала в результате высокого содержания воды. На МРТ отек часто проявляется интенсивным сигналом на Т2-взвешенных спин-эхо последовательностях (Barnes et al., 1987). Диффузионно-взвешенная МРТ и диффузионно-тензорная МРТ, позволяющие точнее изучить содержание воды и подвижность, могут дать информацию о локализации отека относительно различных клеточных компартментов и могут быть полезны при определении тактики лечения (Lu et al., 2004; Sinha et al., 2004). Отек может быть изолированной находкой, например, у пациентов с диабетическим кетоацидозом (Rosenbloom et al., 1980) или после унилатерального или фокального эпилептического статуса. Отеком часто сопровождаются другие патологические процессы, такие как опухоли и абсцессы мозга. Клинические проявления отека мозга часто трудно отделить от проявлений причинного заболевания. Основным последствием отека мозга является уменьшение микроперфузии мозга и ишемия. По этой причине наличие отека мозга, вместе с другими нарушениями или изолированно, играет важную роль в ведении пациентов и в понимании клинической картины. б) Типы и причины отека мозга. Отек мозга можно разделить на несколько типов в зависимости от локализации и патогенеза, причем каждый тип отека преимущественно ассоциирован с определенными причинами. Вазогенный отек возникает вследствие повышенной проницаемости эндотелия капилляров гематоэнцефалического барьера, что приводит к экссудации богатого белками фильтрата плазмы во внеклеточную жидкость. Это тип отека вовлекает в наибольшей степени белое вещество мозга, с локальным или диффузным распространением. Вазогенный отек вызывают воспалительные процессы, такие как менингит или абсцессы; опухоли мозга; очаговые поражения, вызывающие воспалительную реакцию с помощью различных механизмов, такие как внутричерепные кровоизлияния или инфаркты; и расстройства, при которых преимущественно поражаются сосуды, такие как свинцовая энцефалопатия или гипертензивная энцефалопатия. Отек, появляющийся через несколько часов после травмы головы, вероятно, относится к этому типу, так же как и очаговый отек после сложного парциального эпилептического статуса, хотя, в обоих случаях, причин и механизмов может быть несколько. Лечение кортикостероидами эффективно только при этом типе отека. Цитотоксический отек может сосуществовать с вазогенным отеком. При этом типе клеточные компоненты мозга, особенно астроциты, но также нейроны и эндотелиальные клетки, подвергаются быстрому отеку в результате дисфункции мембран и ионных насосов. Последний обычно возникает вследствие дефицита энергии и может привести к смерти клеток, при которой отек становится необратимым. Самой частой причиной является гипоксия вследствие остановки сердца или вследствие любой причины гипоксически-ишемической энцефалопатии, хотя возможными причинами являются различные токсины и тяжелые инфекционные процессы, а также повышение ВЧД со снижением мозгового кровотока. Другие механизмы включают гибель нейронов после эпилептического статуса и артериального инфаркта. Гипоосмолярный отек развивается из-за разницы осмотического давления между низкой осмолярностью плазмы и более высокой осмолярностью глиальных клеток. Внутри астроцитов накапливается вода. Этот тип отека возникает при гипонатриемии, либо ятрогенной, либо вследствие неадекватной секреции АДГ у пациентов с сахарным диабетом при лечении кетоацидоза, и при синдроме нарушенного равновесия у пациентов, находящихся на диализе по поводу почечной недостаточности или по другим причинам. Интерстициальный отек вызывается трансэпендимальной резорбцией СМЖ из желудочков во внеклеточное пространство у пациентов с гидроцефалией. Этот тип отека хорошо виден при КТ или МРТ, которые демонстрируют снижение аттенуации в перивентрикулярных областях, особенно вокруг передних и задних рогов. Гидростатический отек возникает, когда повышение внутрисосудистого давления передается на капиллярное ложе вследствие недостаточного повышения сосудистого сопротивления, что приводит к выходу жидкости во внеклеточное пространство. Это происходит при нарушении сложных механизмов ауторегуляции сосудов мозга. Интрамиелиновый отек встречается реже. Он наблюдается, как правило, после интоксикации, например, триэтилтином и гексахлорофеном. Отек локализуется между пластинками миелина, формируя интра-миелиновые «пузыри». Этот тип отека всегда является диффузным, вовлекает в основном белое вещество и может поражать спинной мозг.
в) Лечение повышенного внутричерепного давления. Повышение ВЧД является одной из основных проблем при опухолях мозга и других объемных образованиях, а также при некоторых острых патологиях, таких как травма, инфекции ЦНС и ишемия. Повышенное ВЧД вызывает многие осложнения, включая смещение структур мозга и грыжу, поэтому требует раннего распознавания и лечения. В таблице ниже перечислены симптомы и признаки угрожающих жизни осложнений. Эти проявления обычно относятся к грыже, хотя они могут быть вызваны высоким ВЧД со сниженным мозговым кровотоком, поэтому при снижении давления часто достигается регрессия симптомов. В хронических случаях, например, при опухолях мозга, достаточным обычно является лечение причины (удаление образования). В острых ситуациях, однако, лечение причины столь же необходимо, но может быть недостаточным. Наиболее частые причины острого повышения ВЧД перечислены в таблице ниже. В таких случаях часто необходимо быстрое снижение ВЧД, что может значительно улучшить исход (см. Minns, 1991). Целью лечения является снижение ВЧД для поддержания мозгового перфузионного давления выше 50 мм рт. ст., что гарантирует нормальную оксигенацию мозга. Мозговое перфузионное давление равно разнице между средним системным давлением и ВЧД. Следовательно, жизненно важным является поддержание системной циркуляции. ВЧД можно определить различными способами, но одиночное измерение имеет малую ценность для правильного ведения пациента. По этой причине все большее применение находит постоянный мониторинг ВЧД. Тем не менее, следует подчеркнуть, что гораздо более важным является неотложное лечение причины, например, менингита, чем постановка монитора ВЧД (Kirkham, 1991). Когда перфузия мозга приближается к нулю, при допплеровском исследовании обычно наблюдается обратный кровоток в течение диастолы, а на ЭЭГ выявляется замедление и низкая амплитуда коррелирующие с недостатком перфузии мозга. Лечение повышенного ВЧД, независимо от причины, включает обязательное исключение всех факторов, таких как болезненные стимулы, которые могут транзиторно повысить ВЧД. Следует ограничить кристаллоидные растворы до 60-70% от возрастной нормы и избегать гипоосмотических жидкостей. Следует быстро восстановить адекватную циркуляцию, при необходимости с помощью объемозамещающих растворов и вазопрессорных препаратов, таких как допамин (10-20 мкг/кг/мин); затем следует поддерживать кровообращение с помощью более низких доз (2 мкг/кг/мин). Следует проводить интенсивное лечение судорог, которые приводят к вторичному ухудшению. Вероятно, целесообразно назначение маннитола (0,25-2 мг/кг в 20% растворе) болюсно в течение 10-15 минут на раннем этапе лечения. Этот препарат имеет высокую эффективность в снижении ВЧД; максимальное действие наступает в течение 30 минут, эффект длится от двух до шести часов. Длительное применение может сопровождаться рикошетной внутричерепной гипертензией и усилением вазогенного отека (Kaufmann и Cardoso, 1992), поэтому вместо регулярных доз без мониторинга, предпочительнее нерегулярное использование небольших доз (0,25 мг/кг) в ответ на острые повышения ВЧД. Некоторые авторы рекомендуют более высокие дозы (Cruz et al., 2004).
Гипервентиляция вызывает церебральную вазоконстрикцию и уменьшает объем крови в мозге, по крайней мере, в начальной стадии. Влияние длительной гипервентиляции является спорным, так как вазоконстриктивный эффект может исчезать, а гемодинамика у бессознательного пациента часто нарушена так, что уменьшение СО2 может сопровождаться повышением мозгового кровотока (Kirkham, 1991). Гипервентиляция со снижением рСО2<25 мм рт. ст. (3,3 кПа) может сопровождаться ишемией мозга, хотя компенсаторные механизмы уменьшают или подавляют этот эффект. Стероиды эффективны главным образом при лечении перифокального отека при опухолях или абсцессах. Широко применяется дексаметазон. Препарат обычно назначается внутривенно в дозе 0,1-0,25 мг/кг массы тела в начале лечения, а затем может быть продолжен парентерально или перорально в общей дозе 0,25-0,5 мг/кг/день, разделенной на четыре приема (Han и Sun, 2002). Пульс-терапия высокими дозами может быть более эффективной. Барбитуратная кома не показана, возможно, за исключением случаев не поддающейся лечению внутричерепной гипертензии или повышения ВЧД в связи с эпилептическим статусом. Предполагаемое протективное влияние барбитуратов на мозг не было подтверждено. Часто применяется тиопентал в дозе 3-5 мг/кг в течение 10-20 минут, с последующими инфузиями 1-2 мг/кг с интервалами один или два часа. Препарат сильно влияет на мониторинг ЭЭГ. Некоторые врачи до сих пор применяют гипотермию, хотя ее роль является спорной. Дренирование СМЖ рекомендуется редко, за исключением случаев псевдотумора мозга, при которых оно может выполняться повторными люмбальными пункциями. Наружное отведение СМЖ может быть эффективно у некоторых нейрохирургических пациентов, однако высокий риск инфекции ограничивает использование этого метода специализированными отделениями. Хирургическая декомпрессия является исключительной мерой по спасению жизни с весьма ограниченными показаниями для проведения. — Также рекомендуем «Опухоль спинного мозга у ребенка: причины, клиника, лечение» Редактор: Искандер Милевски. Дата публикации: 31.12.2018 |
Источник
Отек головного мозга у новорожденных детей — нередкое явление. Как правило, причинами являются инфекционные и неинфекционные заболевания, нарушения развития, родовая травма, особенности прохождения головки ребенка через родовые каналы матери. Опасность состояния в его стертых проявлениях: часто при отеке мозга у младенцев, и так неспособных рассказать о своем самочувствии, наблюдается стертая симптоматика. При этом последствия отека головного мозга могут быть значительными.
Причины и виды отека головного мозга новорожденных

В период новорожденности отек головного мозга наблюдается по причине врожденных и приобретенных заболеваний, сопровождающихся стремительным развитием, родовой травмы. Разделяют отеки мозга инфекционной и неинфекционной этиологии.
При отеках отмечается увеличение количества внутримозговой жидкости, что вызывает изменения в поведении ребенка и определенную симптоматику неврологического характера.
В зависимости от площади поражения выделяют два вида отеков головного мозга.
- Локальный отек
Локальный или региональный отек головного мозга захватывает часть головного мозга, в которой наблюдается патологический процесс или развитие новообразования. Патология или процесс, провоцирующие отечность области мозга, находятся непосредственно в ткани мозга. Наиболее частой причиной считается гематома, возникающая при патологиях родовой деятельности, нарушениях родового процесса, несоответствия размера головки ребенка тазовым костям, а также при послеродовых травмах головы. Причиной регионального отека у детей также может быть наличие кистозных включений в тканях мозга, формирование абсцесса, патологии развития и т. п.
- Генерализованный отек
Генерализованный отек распространяется на всю площадь головного мозга. Причиной могут быть значительные черепно-мозговые травмы, нейроинфекции, интоксикация, асфиксия в родах, а также затруднение оттока ликвора из тканей мозга вследствие травм спинного канала или нарушений развития.
Симптомы отека головного мозга у детей и диагностика состояния

Отек головного мозга и нарастание внутричерепного давления обуславливают ущемление, сдавливание продолговатого мозга, отвечающего за процессы терморегуляции, дыхания, функционирование сердечно-сосудистой системы. Нарушения работы продолговатого мозга приводят к недостаточности функционирования основных жизнеобеспечивающих систем организма ребенка, что провоцирует спектр симптомов и проявлений различной степени тяжести, от незначительных до летального исхода.
Новорожденный ребенок с проявлениями состояния отека головного мозга может длительно и пронзительно плакать, находиться в возбужденном состоянии, иметь нарушения сна. В зависимости от степени тяжести состояния отмечается набухание, выпячивание кожного покрова над мембраной, закрывающей роднички, частые срыгивания, рвота, гипертермия тела (повышенная температура), конвульсии. Дети постарше реагируют потерей сознания, судорожными явлениями. Симптомы локального отека мозга в начале развития или в невыраженной стадии должны дифференцироваться от проявлений других болезней, нарушений и физиологических состояний, в том числе от проявлений младенческих колик.
Диагностика проводится общими и инструментальными методами. Первичная диагностика, определяющая необходимость углубленного изучения, осуществляется врачом-педиатром или неврологом. В нее входят:
- сбор анамнеза о течении беременности матери, особенностях родоразрешения, наличия наследственных заболеваний у ближайших родственников ребенка;
- общий осмотр ребенка врачом, изучение состояния в динамике;
- неврологическое обследование на наличие с степень развитости безусловных рефлексов;
- оценка поведенческих реакций детей;
- анализ психомоторных функций.
Инструментальные методы обследования проводятся после первичной диагностики по назначению специалиста. Могут применяться такие методики, как ультразвуковое исследование, электроэнцефалография, нейросонография, компьютерная томография и так далее, в зависимости от вида нарушения состояния и возраста ребенка.
Лечение и последствия отека мозга у ребенка

Отек мозга относится к категории состояний, требующих неотложной медицинской помощи. Выявление причины патологического процесса и лечение должны начинаться незамедлительно. Важным базисом эффективной терапии отека является диагностика причины нарушения и ее устранение.
Для снятия симптомов отечности используют несколько групп препаратов. В основном прибегают к помощи осмотических диуретиков (Фуросемида, Маннитола, Лазикса) и препаратов группы глюкокортикостероидов.
При неэффективности медикаментов прибегают к хирургическим методам лечения: шунтированию, формированию дополнительных каналов для оттока жидкости, устранению патологии, кисты, образования, провоцирующих скопление ликвора в мозгу.
В зависимости от выраженности симптомов, локализации отека, времени и эффективности терапии, а также от возраста ребенка последствия состояния могут быть как невыраженными, так и приводить к инвалидизации и потере здоровья.
К незначительным последствиям относят временную возбудимость, раздражительность, астеничность. Ребенок даже после выздоровления может проявлять некоторую неврологическую симптоматику: сухожильные рефлексы, рефлекс Бабинского могут проявляться вне возрастных рамок, может наблюдаться повышенный мышечный тонус, односторонний или двухсторонний, некоторая задержка психомоторного развития, нарушения сна, головные боли, укачивание в машине, острая реакция на духоту, шум, яркий счет, резкие запахи и иные раздражители, частые срыгивания.
Дети отличаются высокой пластичностью тканей, поэтому при незначительных осложнениях отека мозга можно рассчитывать на самостоятельную коррекцию последствий.
К более тяжелым состояниям, вызываемым скоплением жидкости в тканях мозга, относят задержку развития у детей в различных областях генеза, интеллектуальные нарушения, дефицит внимания, гиперактивность.
Ребенок после отека мозга может страдать от детского церебрального паралича, эпилептических приступов. Вследствие повышенного внутричерепного давления и раскрытия родничков может наблюдаться увеличение объема головы, гидроцефалия.
Наиболее тяжелое осложнение — перивентикулярная лейкомаляция, некроз тканей головного мозга, возникающий как следствие внутриутробной или родовой гипоксии. Чаще всего страдают дети, родившиеся ранее положенного срока, из-за несформированной системы мозгового кровообращения.
Отек головного мозга — тяжелое состояние, которое требует срочной консультации и терапии. Ребенок, проявляющий даже незначительные симптомы отечности мозга, нуждается в осмотре врача и диагностике причин. Дети, которые начинают получать лечение на ранних сроках развития патологического процесса, имеют намного больше шансов на полное выздоровление без последствий для психики и физиологии.
Источник


