Неотложная доврачебная помощь при сердечной астме отеке легких
Первая помощь при сердечной астме
Сердечная астма — серьезное заболевание, внезапные приступы которого способны привести к летальному исходу. Провоцирующие его причины совершенно разнообразны: неадекватные физические и психоэмоциональные нагрузки, переедание и прием избытка жидкости на ночь.
Сердечная астма скорее следствие или осложнение основного заболевания. К ним относятся недостаточность или порок митрального клапана, острая сердечная недостаточность, гипертонический крис, инфаркт, пневмония.
К симптомам приступа этого заболевания относят:
- затруднение при вдохе или выдохе, нехватка воздуха;
- кашель выделением с небольшого количества пенообразной мокроты ил без нее;
- появление одышки (до 40-60 вдохов в минуту);
- паническое состояние, боязнь смерти;
- учащение пульса, аритмия;
- снижение артериального давления (в большинстве случаев) или его значение может находиться в пределах нормы.
Нередко приступ сердечной астмы переходит в начальную фазу отека легких: появляются мелкопузырчатые и отчетливо различимые на расстоянии хрипы при дыхании, пенообразная розовая мокрота (с примесью крови), холодный пот, лицо и шея бледнеют и приобретают синюшный оттенок, больной теряет сознание.
Если у человека проявляются любые из перечисленных симптомов, то следует незамедлительно звонить в экстренные службы. Первая помощь при сердечной астме до прибытия медицинского персонала подразумевает следующий комплекс мер:
- Больному помогают сесть или расположиться полулежа.
- Освобождают грудную клетку от стесняющих элементов одежды.
- Обеспечивают доступ свежего воздуха.
- Определяют значение артериального давления (если в наличии есть тонометр).
- При систолическом давлении на уровне или выше 100 мм рт. ст. следует дать нитроглицерин в таблетированной (под язык до полного растворения) или аэрозольной форме, в противном случае — только валидол. Оба препарата принимают не больше двух раз с промежутком не меньше 5 минут и при строгом контроле артериального давления. В большинстве случаев этой меры вполне достаточно, улучшение состояния наступает не позднее 15 минут после последнего приема лекарств. Аэрозоли нитроглицерина (препараты нитроминт, нитроспрей) обладают большей эффективностью в сравнении с таблетированной формой.
- Через 5-10 минут после того, как человек удобно расположился полулежа, одновременно на ноги и одну руку больного накладывают жгут (или туго затягивают эластичный бинт, капроновый чулок). На верхних конечностях жгут располагают ниже плеча не менее, чем на 10 см, на ногах — ниже 15 см относительно паховой складки. Чрез 20 минут жгуты снимают, затем через 3-5 минут накладывают снова. Если жгут наложен верно, то ниже его расположения прослушивается пульс, а кожный покров становится багрово-синюшного цвета.
- Ножные горячие ванны обладают эффектом, подобным наложению жгута. Эти два метода способствуют снижению общего объема циркулируемой крови и, соответственно, нагрузки на сердце. Однако, горячая ванна для ног менее эффективна, чем наложение жгута.
Этот алгоритм действий до приезда неотложной помощи позволит облегчить состояние, предотвратить летальный исход и дождаться приезда медицинского персонала. Даже если приступ сердечной астмы удалось купировать, госпитализация больного необходима для выяснения причин его появления, особенно, если это произошло впервые.
Неотложная помощь при сердечной астме
Неотложную медикаментозную помощь при сердечной астме оказывает квалифицированный медицинский персонал. Общие принципы действий (независимо от уровня артериального давления) направлены на купирование приступа, предотвращение или снижение отека легких.
Неотложная помощь при сердечной астме состоит из следующих этапов:
- внутривенное введение раствора наркотических анальгетиков (морфина, фентанила) в сочетании с 0,5 мл раствора атропина (0,1%). Предельно допустимое количество применяемых обезболивающих (концентрацией 1%) составляет соответственно до 1 мл и 2 мл. Морфин противопоказан при гипоксии, аритмии, брадикардии, пониженном давлении;
- капельное введение раствора диуретиков, например, фуросемида (концентрацией 1%) от 2 до 8 мл (противопоказание — низкой артериальное давление);
- применение кислорода в ингаляторной форме;
- медленное внутривенное введение растворов сердечных гликозидов дигоксина (до 2 мл с концентрацией 0,025%) или строфантина (до 1 мл с концентрацией 0,05%). Препараты применяют на растворе хлорида натрия (0,9%).
При смешанной астме с характерными спазмами бронхов используют гормональные лекарственные средства (преднизолон, гидрокортизон в количестве 30-60 мг и 60-125 мл, соответственно) и внутривенно введение эуфилина (раствор 2,4%) до 10 мл. Для снижения образования пены мокроты эффективны ингаляции паров этилового спирта.
Алгоритм неотложной помощи при отеке легких
В зависимости от уровня артериального давления отек легких разделяют на три типа: при повышенном, среднем и пониженном значении. Каждый случай предполагает свой алгоритм действий.
Помощь при повышенном значении артериального давления
Разгрузка работы сердца при повышенном давлении предполагает применение ганглиоблокаторов (пентамин, арфонад, бензогексоний), действие которых направлено на увеличении просвета сосудов периферической кровеносной системы.
Применение этих препаратов внутривенно осуществляется при постоянном измерении показателей: один человек следит за дозировкой лекарства, другой за показаниями тонометра (измерения проводят через каждые 2-3 мл введенного раствора). Показатель артериального давления снижают не более чем на третью часть от исходного значения.
Необходимое количество пентамина (1 мл раствора с концентрацией 5%) или бензогексония (1 мл с концентрацией 2%) смешивают с 20 мл изотонического раствора хлорида натрия или глюкозы. Арфонад (дозировкой 250 мг) применяют в чистом виде или в смеси с раствором хлоридом натрия.
Помощь при нормальном значении артериального давления
Если уровень давления находится в пределах нормы или незначительно повышен, то применяют венозные вазодилататоры в сочетании с быстродействующими диуретиками.
К первой группе относят нитроглицерин (спиртовой раствор концентрацией 1%), перлинганит, изокет. Их применяют капельно при постоянном контроле систолического давления, значение которого не должно падать ниже 100 мм.рт.ст. Количество вводимого препарата рассчитывается индивидуально.
В качестве диуретиков чаще всего применяют лазикс (струйно внутривенно от 60 мг до 120 мг).
Помощь при пониженном значении артериального давления
Медикаментозная помощь при пониженном давлении заключается в стимуляции сердечных β-адренергических рецепторов. К таким лекарственным средствам относят добутамин, дофамин. Последний вводят внутривенно капельно. Скорость введения раствора определяется динамикой изменения артериального давления и характером сердечного ритма.
Для внутривенных инфузий одну ампулу дофамина (200 мг) смешивают 250-500 мл с раствором хлорида натрия. После фиксации в пределах 100-115 мм.рт.ст. И восстановления нормального кровоснабжения почек назначают диуретики (лазикс в количестве 60-80 мг).
Источник
Сердечная астма
Сердечная астма (интерстициальный отек) и отек легких (альвеолярный) являются клиническими проявлениями острого застоя в малом круге кровообращения. Наиболее частой причиной сердечной астмы и отека легких являются сердечно-сосудистые заболевания: ишемическая болезнь сердца (в частности, инфаркт миокарда), артериальные гипертензии различного происхождения, аортальный и митральный пороки сердца, миокардит, ТЭЛА.
Кроме того, эти осложнения встречаются при остром и хроническом нефрите, пневмонии, травме груди, поражении электрическим током, отравлении аммония хлоридом, окисью углерода, окисью азота, парами кислот и при некоторых других состояниях.
Клиническая картина сердечной астмы характеризуется появлением приступов удушья, чаще в ночное время. Больной принимает сидячее положение, дышит часто и поверхностно; выдох в отличие от приступа бронхиальной астмы не затруднен.
Во время приступа над легкими выслушиваются сухие хрипы (в нижних отделах легких могут выслушиваться и влажные). Границы сердца нередко расширены влево, тоны приглушены, выслушивается ритм галопа. АД у некоторых больных повышено.
Лечение
Лечение приступа сердечной астмы имеет целью снижение возбудимости дыхательного центра и разгрузку малого круга кровообращения. Однако характер лечебных мероприятий зависит от особенностей патологического процесса, являющегося причиной сердечной астмы. Можно выделить несколько вариантов сердечной астмы, осложняющей течение начального периода инфаркта миокарда.
1. Приступ удушья, возникает одномоментно с развитием ангинозного синдрома Гиперфункция правого желудочка сочетается со снижением сократительной функции левого (в значительной мере из-за распространенной гипокинезии интактных отделов миокарда).
Приступ может быть купирован нитроглицерином (начать с сублингвального приема по 0.5 мг каждые 5 мин с дальнейшим переходом на внутривенное введение под контролем АД: систолическое АД должно поддерживаться на уровне 90-100 мм рт. ст.). При отсутствии признаков угнетения дыхательного центра (нарушение ритма дыхания) и явлений коллапса может быть использовано внутривенное введение 05-10 мл 1% раствора морфина гидрохлорида в сочетании с 0,5 мл 0,1% раствора атропина.
2. Приступ удушья, сочетается с повышением АД. При этом варианте рекомендуется введение гипотензивных препаратов, в частности ганглиоблокаторов (0,З-0,5 мл 5% раствора пентамина внутримышечно или внутривенно). Применяют также введение дроперидола (2 мл 2,5% раствора внутривенно).
3. Приступ удушья, обусловлен появлением тахиаритмии. Для купирования приступа удушья необходимы антиаритмические средства (см. раздел «Аритмия»).
4. Приступ удушья, возникает через 3-16 часов после начала ИМ, вызван поражением большого участка миокарда левого желудочка. Купирование такого приступа требует использования комплексной терапии: мочегонные препараты (60-80 мг лазикса внутривенно), нитроглицерин, морфин, при тахиаритмии — строфантин (0,25-0,5 мл 0,05% раствора на глюкозе, внутривенно).
5. «Бронхососудистый» вариант, отличается той особенностью, что при нем имеет место выраженный бронхоспастический компонент, обусловленный гиперемией бронхов (наблюдается и сочетание ИМ с хроническим бронхитом).
В клинике этого варианта сердечной астмы существенное место занимают признаки обструкции бронхов (жесткое дыхание с удлиненным выдохом, большое количество сухих свистящих хрипов).
В купировании такого приступа большое место занимают глюкокортикоиды (преднизолон), седативные препараты (седуксен или реланиум в дозе 0,3 мг/кг внутривенно струйно), антигистаминные препараты (пипольфен в дозе 0,7 мг/кг или супрастин в дозе 0,4 мг/кг внутривенно струйно).
При отсутствии противопоказаний применяют морфин или промедол. Следует иметь в виду, что сердечная астма может быть предвестником более тяжелого осложнения.
Отек легких
Клиническая картина отека легких: характерно удушье с клокочущим дыханием, выделением большого количества пенистой, нередко розового цвета мокротой. Больной сидит. Лицо синюшное, покрыто холодным потом. Пульс слабого наполнения, частый, АД часто понижено (но может быть и высоким). Тоны глухие, ритм галопа. Над всей поверхностью легких выслушиваются обильные разнокалиберные влажные хрипы.
Тип кровообращения может быть гипо- или гипердинамическим. Клиника и лечение отека легких имеют определенные особенности, обусловленные заболеванием, его вызвавшим. Отек легких при инфаркте миокарда может возникнуть на фоне ангинозного приступа либо протекать без болевого синдрома.
Следует создать возвышенное положение верхней половины туловища, наложить турникеты на нижние конечности (артериальный пульс должен быть сохранен), применить пеногасители (пары этилового спирта, или 2,0 мл 33% раствора его внутривенно или эндотрахеально, или антифомсилан), аспирацию пены, оксигенотерапию, искусственную вентиляцию легких — по показаниям.
При сочетании отека легких с болевым синдромом используют нейролептоанальгезию (внутривенно струйно вводят фентанил в количестве 1-2 мл 0,005% раствора, дроперидол -2-4 мл 2,5% раствора внутривенно и лазикс — 60-120 мг внутривенно). При отсутствии болевого синдрома рекомендуется нейролепсия дроперидолом (2-4 мл 25% раствора внутривенно струйно). Кроме того, применяют нитроглицерин (внутривенно или сублингвально) или нитропруссид натрия в дозе 15-300 мкг/мин.
При возникновении отека легких у больных ИМ на фоне сердечной недостаточности и гипотонии (без признаков шока) внутривенное капельное введение нитроглицерина сочетают с внутривенным капельным введением допамина в дозе 200 мг (5 мл 4% раствора) на 200 мл 5% раствора глюкозы при контроле АД (оно не должно снижаться ниже 100 мм рт. ст.); внутривенно вводят 80-120 мг лазикса.
В тех случаях, когда отек легких сочетается с кардиогенным шоком, доза допамина увеличивается, вводится преднизолон в дозе 60-90 мг, лазикс (при АД не ниже 90 мм рт. ст.).
Отек легких у больных с постинфарктным кардиосклерозом возникает нередко на фоне хронической сердечной недостаточности с явлениями застоя в большом круге кровообращения. Таким больным рекомендуется введение строфантина (внутривенно медленно 0,25 мл 0,5% раствора), дроперидола (2 мл 2,5% раствора), лазикса (60-120 мг), нитроглицерина.
В тех случаях, когда отек легких осложняет гипертонический криз, внутривенно струйно медленно при контроле АД вводят 0,5-1 мл 5% раствора пентамина, 60-120 мг лазикса, 2-4 мл 2,5% раствора дроперидола. Может быть использован нитроглицерин (под язык и внутривенно), при хронической сердечной недостаточности — внутривенно строфантин.
Отек легких — нередкое осложнение течения митрального стеноза. В патогенезе этого осложнения значительную роль играет левопредсердная (а не левожелудочковая) недостаточность. Для лечения применяют внутривенно струйно морфин гидрохлорид (1 мл 1% раствора), лазикс (120-180 мг). Сердечные гликозиды вводятся с осторожностью. При отеке легких, развившемся на фоне острой пневмонии, внутривенно вводят строфантин (0,5 мл 0,05% раствора), лазикс (120-180 мг), преднизолон (120-180 мг).
При всех видах отека легких применяется оксигенотерапия, противопенная терапия, наложение жгутов на конечности; больному придается полусидячее положение (или приподнимается головная часть кровати). При неэффективности проводимой терапии рекомендуется искусственная вентиляция легких.
После купирования отека легких на догоспитальном этапе больной должен быть госпитализирован в блок интенсивной терапии специализированной кардиологической бригадой скорой помощи (рис. 2, е). В ходе транспортировки больного в стационар все лечебные мероприятия продолжаются.
Б.Г. Апанасенко, А.Н. Нагнибеда
Опубликовал Константин Моканов
Источник
Сердечная астма – комплекс симптоматических проявлений, которые могут выступать в качестве самостоятельного заболевания или являться следствием другой опасной патологии. Симптоматика сердечной астмы требует неотложной помощи, ведь она несет непосредственную угрозу для жизни больного.
Наша статья расскажет, как проявляет себя патология, какими болезнями она может быть вызвана и, главное, как спасти человеческую жизнь, вовремя распознав опасное состояние и правильно применив алгоритм первой помощи.

Причинно-следственные связи
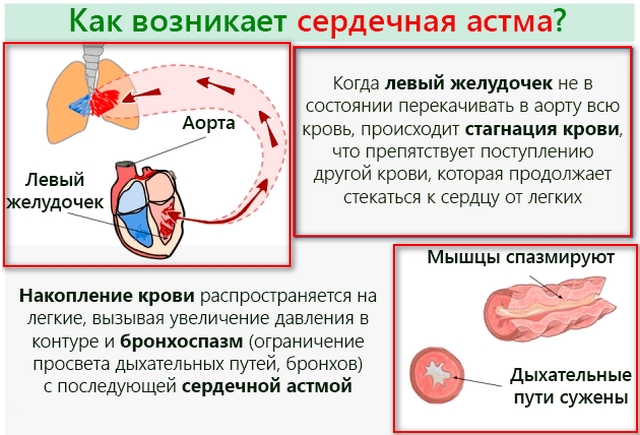
Под сердечной астмой понимают функциональные изменения в работе миокарда левого желудочка. Эти отклонения связаны с застоявшейся кровью в малом круге кровообращения. Патология может перейти в отечность легких. При этом ее возникновение может быть практически мгновенным, что всегда является следствием быстрого смертельного исхода.
Приступ всегда сопровождает удушье. Сердце работает в усиленном режиме, из-за чего развивается тахикардия, значительно повышаются диастолические показатели артериального давления. Из-за острой нехватки воздуха пациент паникует, у него возникает страх перед возможной смертью. Панические атаки еще более ухудшают положение: сильный кашель сухого типа усиливает ощущение удушья, кожные покровы человека синеют, он начинает задыхаться.
Факторы, вызывающие сердечную астму, можно условно разделить на 2 группы:
- Связанные с сердечной деятельностью;
- Не имеющие отношения к сердечной деятельности.
Основными причинами, которые вызывают опасное кардиологическое состояние, являются сердечные патологии, вызванные нарушением именно левого отдела сердца. К их числу относятся такие патологии:
- Острая форма сердечной недостаточности левого желудочка;
- Хроническая форма сердечной недостаточности левого желудочка;
- Стабильно высокие показатели артериального давления;
- Инфаркт миокарда;
- Пороки сердца, способные к декомпенсации;
- Мерцательная аритмия;
- Внутриполостная сердечная опухоль.
Существуют факторы, вызывающие патологические изменения в сердечной и легочной деятельности, не связанные с работой сердца. Среди причин его появления можно выделить такие болезни:
- Заболевания инфекционной природы;
- Патологии почек;
- Изменения в кровообращении мозга острого характера.
Также необходимо отметить состояния, которые, не являясь причиной возникновения патологии, провоцируют ее появление:
- Чрезмерная физическая нагрузка, не соответствующая уровню подготовки человека;
- Психологический кризис, сильный стресс или эмоциональное напряжение;
- Гиперволемия, возникающая вследствие чрезмерного количества жидкости, введенной внутривенно, появившаяся во время лихорадочного состояния или беременности;
- Неправильный рацион питания, который сводится к приему жирной и тяжелой пищи перед сном;
- Обильный прием жидкости перед сном.

Характерная симптоматика
Так как приступ является следствием превышенной нагрузки на малый круг кровообращения, он проявляется в виде быстрого повышения кровяного давления. Его стабильно высокие показатели влияют на значительное улучшение проницаемости сосудистых стенок, поэтому плазма начинает активно выходить в легочную ткань. В результате, из-за ухудшения естественного газообмена между альвеолами и кровяным руслом ухудшается вентиляция легких. Это обстоятельство провоцирует развитие их отека.
Симптомы приступа сердечной астмы начинают сигнализировать о «неполадках» в организме за 2-3 дня до его начала. Перечислим признаки, на которые нужно обратить особое внимание:
- Одышка;
- Чувство сжатия в груди;
- Появление сухого кашля после малейшей физической нагрузки или попытке лечь.
Обратите внимание!
Приступы начинаются всегда неожиданно, чаще всего ночью, когда человек спит. Это объясняется тем, что в положении лежа адренергическая регуляция ослабляется, что увеличивает нагрузку на малый круг движения крови. Приступ может случиться и днем. В этом случае его провокатором станут физические нагрузки или психоэмоциональное нестабильное состояние.
Внезапно начавшийся приступ проявляет себя так:
- Человек просыпается от того, что ему не хватает воздуха, сложно дышать;
- Одышка быстро нарастает;
- Появляется сухой сильный кашель, который через непродолжительное время будет сопровождаться отхождением бесцветной мокроты;
- Пациент старается как можно быстрее встать или сесть, потому что в положении лежа он задыхается;
- Дыхательная деятельность происходит через рот;
- Пострадавший с трудом говорит;
- Он возбужден, тревожен, ощущает сильный страх смерти.
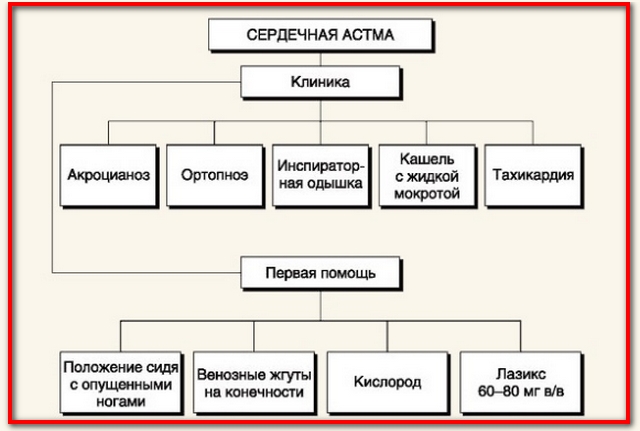
К ярко выраженной внешней симптоматике относят такие признаки:
- Синеет кожа на лице (носогубной треугольник) и фалангах пальцев;
- Сильное сердцебиение;
- Очень превышено значение диастолического артериального давления, которое без купирования приступа через непродолжительное время резко падает.
Обратите внимание!
Сердечные астматические проявления могут проходить и без изменения показателей артериального давления.
Длительность патологических нарушений может варьироваться от 15 минут до 2-3 часов в зависимости от заболевания, которое их вызвало.
Если приступ проходит без купирования длительное время, симптоматика выражается ярче:
- Кожные покровы становятся серыми;
- На шее у больного набухают вены;
- На теле и лице выступает холодный пот;
- Нитевидный пульс сопровождается резким снижением показателей артериального давления;
- Человек чувствует себя не способным совершить никакого движения.
Обратите внимание!
Длительность перехода из состояния сердечной астмы в отек легких зависит от тяжести патологии, спровоцировавшей приступ. Его развитие может быть молниеносным или постепенным.
О том, что легочная ткань начала отекать, свидетельствуют такие симптомы:
- Кашель становится влажным;
- Во время него начинает отходить обильная пенистая мокрота, наполненная кровью;
- Появляются отчетливо слышные хрипы над всей легочной поверхностью;
- Расширяются зрачки;
- Пациент может находиться только в положении сидя, спустив вниз ноги (положение ортопноэ);
- Сильное головокружение;
- Тошнота, которая может сопровождаться рвотой;
- Потеря сознания;
- Возможно проявление судорожного синдрома.
Чувством удушья, когда больному не хватает воздуха, сопровождается и другая патология – бронхиальная астма. Однако подобные проявления у астматиков несколько отличаются содержанием: у них в основе болезни всегда лежит бронхоспазм и выделение мокроты при кашле незначительное.
Обратите внимание!
В последнее время участилось диагностирование патологии смешанного типа.
Купировать острый приступ сердечной астмы можно только с помощью медикаментозных средств. Тем не менее, посредством первой помощи можно поддержать работу жизненно важных систем человека, не допустив смерти пострадавшего до приезда медицинского персонала.

Важность доврачебных действий
Сущность доврачебной помощи при сердечной астме состоит в немедленном звонке в учреждение скорой медицинской помощи с предварительным описанием симптоматики, а также в поддержании жизненно важных функций организма пострадавшего.
Сразу после вызова медиков необходимо измерить больному артериальное давление, так как от его показаний будут зависеть ваши дальнейшие действия. Далее действовать нужно в такой последовательности:
- Обеспечить свободный приток воздуха в помещение, где находится больной.
- Снять или расстегнуть все давящие элементы его одежды.
- Рекомендуется обеспечение больному положения сидя: дышать он сможет только так.
- Если показатели артериального давления не опустились ниже отметки в 100 мм рт. ст., показан нитроглицерин. Пострадавшему дают таблетку под язык или впрыскивают дозу лекарства, если оно в виде аэрозоля. Помните, что использовать нитроглицерин можно не более 2 раз. При этом каждые 5 минут контролируйте артериальные показатели, так как снижать давление нужно медленно.
- Если нитроглицерин отсутствует, можно принять валидол.
- Обычно 10-15 минут после приема медикаментозных средств достаточно, чтобы больному стало легче. Затем приступают к действиям, снижающим объем циркулирующей крови в малом системном кровотоке.
- Наложение жгута на 2 ноги и одну руку. Если отсутствует специальный резиновый жгут, можно воспользоваться эластичным бинтом или капроновым чулком. На руке жгут делают, отступив 10 см от плеча, на ногах – 15 см от области паха. Помните, что затягивать приспособление на голом теле нельзя. Под него обязательно нужно подложить какую-нибудь ткань. Длительность нахождения жгута на конечностях не должна превышать 20 минут. Если к этому времени медицинская помощь не подоспеет, приспособления снимают, дают отдых конечностям в течение 5 минут, а затем вновь накладывают. К тому же нужно внимательно следить, чтобы во время его наложения не образовался стеноз (состояние при котором пережаты сосуды). При правильном наложении жгута будет отчетливо слышна пульсация чуть ниже места, где он находится, а кожные покровы приобретут багрово-синий цвет.
- Если вы боитесь самостоятельно работать со жгутом, можно сделать теплую горчичную ванну для ног. Этими средствами устраняют колоссальную нагрузку на сердце и снижают объем циркулирующей крови. Однако считается, что ножные ванночки менее эффективны, нежели наложение жгутов.
Помните, что после ликвидации приступа сердечной астмы, нужно выяснить причину, которая ее вызвала. Без прохождения соответствующего лечения он может повториться. Поэтому нельзя отказываться от поездки в медицинское учреждение, даже если все симптомы к приезду медиков прошли.
Помощь медицинского персонала
Прибывшие на место медики продолжат купирование приступа, если это не удалось сделать до их появления. Неотложная помощь при сердечной астме состоит из введения медикаментозных препаратов:
- Внутривенно вводят раствор строфантина или коргликона;
- Эуфиллин вводить нужно медленно в вену, но только в том случае, если отсутствуют противопоказания: низкое давление, частый пульс, пароксизмальная тахикардия;
- Ингаляции кислорода, которые делают долго и при необходимости повторяют;
- Введение морфина показано при ярко выраженном возбуждении дыхательного центра;
- При зафиксированном застое в легких используется введение в вену струйно раствора фуросемида.
Остальное лечение назначается после проведенного исследования, которое выявит заболевание и его место в классификации возникновения сердечной астмы.
Диагностические приемы
Методы диагностики для постановки правильного диагноза очень важны, чтобы не перепутать сердечную астму с не менее опасными, но другими патологиями. Для подтверждения диагноза используются такие диагностические методики:
- Измерение показателей артериального давления;
- Простукивание грудной клетки в области, расположенной над легкими;
- Прослушивание легких, которое позволяет выявить наличие хрипов, свидетельствующих о начавшемся отеке легочной ткани;
- Прослушивание сердечных тонов, которые при наличии легочных хрипов будут едва слышны;
- Появление дополнительных сердечных тонов, которые отсутствуют у здорового человека;
- Подсчет количества ударов сердца в минуту.
Врачу нужно провести аппаратные исследования, которые подтвердят или опровергнут предварительный диагноз:
- ЭКГ;
- Эхокардиография;
- Ультразвуковое дуплексное сканирование;
- Рентгенография в 3-х проекциях.
На основании проведенного обследования будет назначено адекватное лечение, после окончания которого нужно обратиться к врачу-кардиологу. Он будет курировать основной терапевтический курс и делать промежуточные назначения медикаментозных средств, чтобы приступ больше не повторился.
Специфика профилактических мер
Как закончится приступ сердечной астмы предугадать сложно, так как его исход будет целиком зависеть от патологии, которая его вызвала. В случае «сердечного» фактора прогноз часто неблагоприятный. Однако строгое соблюдение врачебных предписаний, правильно подобранная медикаментозная терапия, режим дня и питание позволяют пациентам после пережитого приступа не только избежать проявления новых тяжелых состояний, но и добиться стойкого удовлетворительного самочувствия.
Профилактикой приступов сердечной астмы является своевременное обращение за медицинской помощью при наличии сердечно-сосудистых заболеваний, а также строгое выполнение врачебных предписаний в виде регулярного приема назначенных медикаментозных препаратов.
Важно ежедневно совершать пешие прогулки на свежем воздухе, правильно распределяя часы отдыха и работы. А щадящие физические нагрузки помогут улучшить кровообращение, самочувствие и настроение.
Источник
