Небулайзер при отеке легких

Отек легких – это патология, при которой межклеточная жидкость из кровеносных сосудов выпотевает в легочную ткань и альвеолы. При этом в организме нарушается газообмен. В составе крови происходят изменения: повышается уровень углекислого газа. Человек начинает испытывать кислородное голодание, происходит угнетение функций нервной системы. Если вовремя не оказана врачебная помощь при отеке легких, наступает летальный исход.
Эта состояние делится на два вида:
- мембраногенное, т. е. с резким повышением уровня проницаемости кровеносных сосудов;
- гидростатическое, т. е. связано с заболеваниями, повышающими давление в капиллярах.
Причины развития отека
Отек, который иногда называют сердечной астмой, может быть связан со следующими причинами:
- заболевания кровеносной системы, при которых кровь застаивается в малом круге кровообращения (любые болезни в стадии декомпенсации);
- передозировка лекарственными препаратами или наркотическими веществами;
- формирование тромба в легочной артерии;
- отравление ядовитыми веществами или токсичными газами;
- патологии почек, при которых снижается уровень белка в крови;
- заражение крови;
- воспаление легких;
- гипертонический криз;
- застой крови в правом круге кровообращения обычно связан с бронхиальной астмой, эмфиземой легких и иными заболеваниями органов дыхания;
- шоковое состояние, вызванное травмой;
- лучевая болезнь.
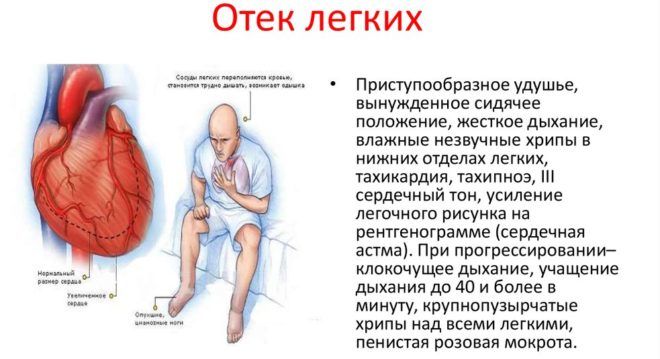
Симптоматика отека
Спровоцировать отек легких могут чрезмерные физические нагрузки, резкое изменение положения тела или сильный стресс. Когда патология только зарождается, человек ощущает одышку и хрипы в груди, учащается дыхание.
На начальном этапе жидкость собирается в интерстиции легких. Это состояние сопровождается следующими симптомами:
- сдавливающее чувство в груди;
- частый непродуктивный кашель;
- резкое побледнение кожных покровов;
- затрудненное дыхание;
- тахипноэ;
- ощущение тревоги и паники, возможна спутанность сознания;
- гипертония;
- учащенное сердцебиение;
- усиленное потоотделение;
- бронхоспастический синдром.
Когда жидкость попадает в альвеолы, начинается вторая стадия – альвеолярный отек легких. Больному резко становится хуже. Чтобы уменьшить боль, больной принимает сидячее положение, опираясь на вытянутые руки. Этот этап отека сопровождается следующими симптомами:
- сильный кашель;
- влажные и сухие хрипы;
- нарастание одышки;
- клокочущее дыхание;
- удушье усиливается;
- цианоз кожных покровов;
- вздутие шейных вен;
- сердцебиение учащается до 160 ударов в минуту;
- сознание спутано;
- артериальное давление падает;
- больной чувствует страх смерти;
- нитевидный и плохо прощупывающийся пульс;
- выделяется пенистая мокрота розового цвета;
- в случае отсутствия своевременной медицинской помощи – коматозное состояние.
Приступ может нарушить целостность дыхательных путей и привести к смерти пострадавшего.
Первая помощь при отеке
Человек с отеком легких нуждается в неотложной помощи. Необходимо совершить следующие действия:
- при первых же симптомах сердечной астмы вызвать скорую медицинскую помощь;
- помочь больному принять полусидячее или сидячее положение, при этом его ноги должны быть опущены;
- поставить ноги больного в таз с горячей водой;
- открыть окна, давая пострадавшему доступ к свежему воздуху, снять или расстегнуть тесную, мешающую дыханию, одежду;
- контролировать дыхание и пульс;
- если есть тонометр, измерить артериальное давление;
- если сердечное давление выше 90, дать человеку одну таблетку нитроглицерина сублингвально;
- наложить на ноги венозные жгуты, чтобы задержать в них венозную кровь и снизить нагрузку на сердце;
- жгуты накладываются на нижние конечности по очереди и могут находиться на них не более 20 минут;
- после нормализации давления внутривенно ввести пострадавшему диуретики (например, лазикс) для уменьшения количества жидкости в легких;
- провести ингаляции 96% (для детей 30%) водным раствором спирта, который обладает противовспенивающим действием.
После вышеперечисленных манипуляций требуется дождаться скорой помощи, которая купирует отек легких и доставит пациента в реанимацию. Там врачи определяют, что послужило причиной патологии, и дальнейшим лечением занимается доктор соответствующей специальности.
Неотложная медицинская помощь при отеке
Сразу после прибытия врачи скорой помощи должны ввести больному с отеком легких в вену наркотическое обезболивающее средство (Морфин, Промедол) для нормализации гидростатического давления в легочном круге кровообращения, диуретик и нитроглицерин. При транспортировке в больницу осуществляются следующие действия:
- пациента укладывают так, чтобы верхняя половина туловища была приподнята;
- при отсутствии диуретиков на нижние конечности накладываются турникеты, пульс на артериях должен сохраняться;
- проводится кислородотерапия (если требуется, больному вводится трубка в трахею и осуществляется искусственная вентиляция легких);
- в состав раствора для ингаляции должен входить пеногаситель (70–96% водный раствор этилового спирта), уменьшающий натяжение экссудата;
- через каждые 30–40 минут ингаляции больной должен 10 минут дышать чистым кислородом;
- чтобы удалить пену из верхних дыхательных путей, используется электроотсос;
- если в легочной артерии образовался тромб, используются антикоагулянты, разжижающие кровь;
- если у больного наблюдается мерцательная аритмия, ему вводят препарат из группы сердечных гликозидов;
- при тошноте, рвоте или тахикардии желудочков гликозиды применять нельзя;
- если отек легких вызван передозировкой наркотиков, используются лекарства, снижающие мышечный тонус;
- при диастолическом давлении больше 100 требуется 50 мкг нитроглицерина внутривенно;
- при бронхоспастическом синдроме пациенту дают Метилпреднизолон или Дексаметазон;
- если частота сердцебиения менее 50 ударов в минуту, используют Эуфиллин в сочетании с Атропином;
- если у пострадавшего бронхиальная астма, ему вводится стандартная доза пентамина или нитропруссида натрия.

Терапия при отеке легкого
Дальнейшая помощь при отеке легких должна проводиться врачами из реанимации или интенсивной терапии. Наблюдение за пульсом, давлением и дыханием должно проводиться постоянно. Все медикаментозные средства вводятся через катетер, вставленный в подключичную вену.
После того как отек купирован, начинается лечение патологии, которая его вызвала. Для лечения отека любого происхождения нужны антибиотики и противовирусная терапия.

Макролиды для лечения отека легкого
Заболевания дыхательной системы лечатся при помощи антибиотиков из группы макролидов и фторхинолонов, которые обладают отхаркивающим и противовоспалительным действием. Пенициллин применяется редко по причине его низкой эффективности. Совместно с антибиотиками назначаются иммуномодуляторы, воздействующие на иммунную систему и не допускающие повторного возникновения инфекции.
Если отек вызван интоксикаций, назначаются лекарства, снимающие симптомы и, если требуется, противорвотное средство. После диуретиков также необходимо восстановление водно-солевого баланса организма.
От тяжелой формы острого панкреатита избавляются медикаментами, угнетающими работу поджелудочной железы. В дополнение к ним прописываются ферментные препараты и средства, ускоряющие заживление очагов некроза.

Бронхолитики при бронхиальной астме
Приступы астмы снимают глюкокортикостероидами, бронхолитиками, и средства, разжижающие мокроту.
При циррозе печени прописывают препараты для ее защиты и тиоктовую кислоту.
Если причиной патологии стал инфаркт миокарда, требуются бета-адреноблокаторы, лекарства, препятствующие образованию тромбов, и ингибиторы ангиотензинпревращающего фермента.
Прогноз после сердечной астмы обычно благоприятный, но пациент должен в течение года проходить осмотр у лечащего врача.
Возможные осложнения после отека легких
При неграмотно оказанной первой помощи при отеке легких состояние человека может усугубиться и привести к осложнениям:

При отеке легкого дыхание угнетается
- патология может перейти в молниеносную форму, и медики не успеют вовремя оказать помощь;
- если вырабатывается слишком много пены, она перекрывает дыхательные пути;
- при отеке дыхание угнетается;
- давящие или сживающие болевые ощущения за грудиной могут стать причиной болевого шока;
- артериальное давление со значительной амплитудой падает, подвергая кровеносные сосуды огромной нагрузке;
- значительное повышение сердечного ритма, остановка кровообращения.
Видео по теме: Отеки лёгких
Источник
При пневмонии воспалительный процесс развивается в легочной ткани. В бронхах образуется секрет, который нарушает проходимость бронхиального дерева. Нарушаются местные механизмы защиты. Врачи назначают лекарственные препараты, которые вводят в организм разными путями: через рот, внутримышечно, внутривенно. Ингаляции при воспалении лёгких являются элементом физиотерапевтического лечения. Пульмонологи Юсуповской больницы ингаляционным путём вводят антибиотики, бронхолитики, муколитики. Процедуры выполняют с помощью ультразвуковых ингаляторов, небулайзеров.

Виды ингаляций
Основная цель ингаляционной терапии – достижение максимального местного терапевтического эффекта в дыхательных путях при незначительных проявлениях системного действия. Ингаляции при пневмонии оказывают следующее действие:
- улучшают дренажную функцию дыхательных путей;
- уменьшают отёк и стимулируют регенерацию;
- снижают активность воспалительного процесса;
- прерывают бронхоспазм;
- воздействуют на местные иммунные реакции респираторного тракта;
- улучшают микроциркуляцию слизистой оболочки дыхательных путей.
При пневмонии можно делать ингаляции, учитывая состояние пациента, показания и противопоказания.
Наиболее распространёнными видами ингаляций являются:
- паровые;
- тепловлажные;
- влажные;
- масляные;
- воздушные;
- ультразвуковые.
Наиболее доступными физиотерапевтическими процедурами являются паровые ингаляции. Их проводят с помощью паровых ингаляторов. Процедуры показаны пациентам с острыми и хроническими заболеваниями носовой полости, среднего уха, горла, острыми и хроническими заболеваниями трахеи и бронхов. Их делают при острых респираторных заболеваниях и гриппе, профессиональных заболеваниях органов дыхания. Противопоказаниями к паровым ингаляциям являются тяжёлые формы туберкулёза, пневмония, плеврит, кровохарканье, артериальная гипертензии, ишемическая болезнь сердца, гипертрофия и полипоз слизистых оболочек дыхательных путей.
При выполнении влажных ингаляций лекарственное вещество с помощью портативного ингалятора распыляется и вводится в дыхательные пути без предварительного подогрева. Их делают с целью предупреждения высыхания слизистой оболочки трахеобронхиального дерева в условиях длительной искусственной вентиляции, для купирования отёка дыхательных путей, предупреждения бронхоспастической реакции, связанной с физической нагрузкой, гигиены дыхательных путей при наличии трахеостомы. Паровые ингаляции применяют в качестве симптоматической терапии заболеваний верхних дыхательных путей.
Тепловлажные ингаляции вызывают покраснение слизистой оболочки дыхательных путей, подавляют упорный кашель, разжижают мокроту, ускоряют эвакуацию слизи, улучшают дренирующую функцию бронхов. Процедуры делают пациентам, страдающим подострыми и хроническими заболеваниями носа, горла и среднего уха, острыми и хроническими заболеваниями бронхов и трахеи. Они показаны при абсцессе лёгкого, бронхиальной астме, пневмосклерозе, профессиональных заболеваниях органов дыхания, гриппе и острых респираторных заболеваниях.
Масляные ингаляции основаны на распылении подогретых различных масел, которые обладают трофическим, восстановительным и бронхопротективным действием. Их применяют для лечения и профилактики острого воспаления слизистых дыхательных путей, при набухании и утолщении слизистых оболочек, неприятных ощущениях сухости гортани или в носу. Противопоказаниям являются нарушение дренажной функции бронхов и работа на производствах с большим количеством мелкой пыли.
Воздушные ингаляции проводятся путём распыления находящихся в баллончике лекарственных веществ легко испаряющимся газом или сжатым воздухом. Показаниями являются:
- подострые и хронические заболевания трахеи и бронхов;
- выраженный отёк;
- пневмония в стадии выздоровления;
- бронхиальная астма;
- профессиональные заболевания бронхов и лёгких
- состояния после операции на лёгких, сопровождающиеся гнойными осложнениями.
Во время ультразвуковых ингаляций жидкость разбивается на мелкие частицы при помощи ультразвука или механических колебаний ультравысокой частоты. Ультразвуковые ингаляции являются эффективным средством лечения абсцесса лёгкого, пневмосклероза, пневмонии в фазе выздоровления, профессиональных заболеваний лёгких.
Проведение ингаляций при пневмонии небулайзером
В Юсуповской больнице ингаляции при пневмонии проводят небулайзером. Они помогают остановить воспалительный процесс, улучшают работу бронхов и лёгких, восстанавливают их вентиляционную и дренажную функцию. Суть небулайзера состоит в том, что во время процедуры создаётся аэрозольный пар с частичками лекарственного средства, которое достигает слизистых оболочек бронхов и лёгких. Ингаляции небулайзером способствуют проникновению лекарственных средств в область без воспаления, что позволяет снижать дозу препарата, принимаемого внутрь.
Существуют компрессорные и ультразвуковые небулайзеры. Компрессорные небулайзеры преобразуют лекарственные препараты в аэрозольный пар с помощью создания давления в жидкости, а ультразвуковые – ультразвуком. Процедуры не выполняют при наличии следующих противопоказаний:
- индивидуальная непереносимость лекарственных препаратов, используемых для ингаляции;
- высокая температура;
- легочные и носовые кровотечения;
- легочные и сосудов носоглотки;
- артериальная гипертензия;
- инфаркты и инсульты;
- церебральный атеросклероз.
Препараты, применяемые для ингаляций
При вирусной пневмонии с помощью небулайзера распыляют в дыхательные пути следующие противовирусные препараты: человеческий лейкоцитарный интерферон, полудан (индуктор интерферона), аминокапроновая кислота, натрия тиосульфат. Ингаляционным путём в организм вводят иммуномодуляторы: лейкинферон, деринат. Щелочные растворы (натрия гидрокарбонат), натрия хлорид, аквамарис способствуют разжижжению мокроты.
Муколитические препараты (АЦЦ, амброксол, флуимуцил, ринофлуимуцил, лазолван) применяют при нарушении бронхиальной проходимости у пациентов с пневмонией. Уменьшают воспалительный процесс препараты для местной антибактериальной терапии. К ним относится изофра (рифамицетин), полидекса, флуимуцил-антибиотик ИТ, амикацин.
Снимают спазм бронхов при пневмонии с помощью β2 агонистов короткого действия: вентолина, беротека. Их вводят с помощью небулайзера. Спазмолитическим эффектом обладают антихолинергические препараты: атровент, беродуал. После ингаляций этих лекарственных средств улучшается бронхиальная проходимость.
Ингаляции способствуют быстрому выздоровлению. Позвоните по телефону Юсуповской больницы, где врачи проводят комплексную терапию пневмоний, используют все пути введения лекарственных препаратов.
Автор

Врач-пульмонолог, д.м.н, профессор
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- «Болезни органов дыхания». Руководство под ред. акад. РАМН, проф. Н.Р.Палеева. М., Медицина, 2000г.
- Дыхательная недостаточность и хроническая обструктивная болезнь легких. Под ред. В.А.Игнатьева и А.Н.Кокосова, 2006г., 248с.
- Илькович М.М. и др. Диагностика заболеваний и состояний, осложняющихся развитием спонтанного пневмоторакса, 2004г.
Наши специалисты

Врач-пульмонолог, д.м.н, профессор

Заместитель генерального директора по медицинской части, терапевт, гастроэнтеролог, к.м.н.

Врач-эндоскопист
Цены на диагностику пневмонии
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник

Одышка – это такое состояние, когда невозможно вдохнуть воздух полной грудью. Сопровождается учащенным сердцебиением, головокружением. В медицине данное явление называют диспноэ. Возникает по многим причинам. Следовательно, и методы лечения разные. Ингалятор от одышки используют в тех случаях, когда возникновение неприятной симптоматики связано с обструкцией дыхательных путей. Внутри баллончика находится вещество, расслабляющие бронхиальные мышцы.
Причины
Основные причины нехватки воздуха:
- неправильный образ жизни;
- усиленная физическая нагрузка;
- курение;
- употребление алкоголя;
- стресс, эмоциональное потрясение;
- душное помещение;
- плохая экология, пыльный воздух;
- патологии легких;
- болезни сердца;
- обструктивное нарушение дыхания;
- малокровие;
- вегето-сосудистая дистония;
- травма грудной клетки.
Чтобы избавиться от симптома, нужно установить диагноз, устранить первопричину. В ситуации, когда невозможно полное излечение пациента, врачи назначают поддерживающую терапию.
Ингаляционное лечение
Ингалятор при одышке прописывают при бронхиальной астме, если добиться улучшения самочувствия другими методами невозможно. Небулайзерная терапия показана при тяжелых болезнях дыхательной системы, сопровождающихся обструкцией дыхательных путей. Ингаляции паровым ингалятором рекомендуется делать при отсутствии заболеваний, а также в период ремиссии хронических болезней.
Можно ли при одышке делать ингаляцию

Методы лечения подбираются исходя из диагноза. Иногда, чтобы добиться улучшения самочувствия, следует проветрить комнату, в других случаях – бросить курить, а в третьих – сменить место жительства. Ингаляцию делают только в том случае, когда данную процедуру невозможно ничем заменить. Основными показаниями являются болезни дыхательной системы в острой, хронической форме.
Хроническая дыхательная недостаточность развивается при:
- муковисцидозе;
- бронхоэктатической болезни;
- астме;
- плеврите;
- пневмонии;
- бронхите;
- саркоидозе;
- фиброзе, циррозе легких;
- опухолях;
- деформации грудной клетки;
- ожирении;
- остеохондрозе;
- миопатии;
- заболеваниях нервной, сосудистой, сердечной системы.
Нехватка воздуха появляется при любом диагнозе, ингаляции делают только при патологиях органов дыхания. Курс терапии начинают после консультации со специалистами.
Ингалятор от одышки при бронхиальной астме
Ощущение нехватки воздуха присутствует постоянно. В период обострения наступает приступ удушья. Главным методом лечения являются ингаляции. Назначают либо глюкокортикостероидные средства, бронхолитические, комбинированные.
Гормональные препараты
Для улучшения качества жизни, предупреждения рецидивов прописывают ингаляторы от одышки на основе глюкокортикостероилов. Средства действуют на организм в нескольких направлениях:
- останавливают воспалительный процесс;
- облегчают выведение слизи;
- устраняют отек;
- купируют аллергическую реакцию;
- повышают устойчивость дыхательной системы к воздействию неблагоприятных факторов;
- предупреждают появление рецидивов;
- облегчают дыхание.
Ингалятором нужно пользоваться длительное время. Доза, длительность лечения подбирается индивидуально. При отсутствии портативного устройства пользуются компрессорным небулайзером.
Бронхолитики
Внутри ингалятора находится дозированное вещество, влияющее на гладкие мышцы бронхов. При попадании в организм расширяет просвет дыхательных путей, устраняет спазм, убирает приступ удушья. Самочувствие улучшается буквально за несколько минут. Бронхолитики применяют при острых приступах бронхиальной астмы, а также при воздействии неблагоприятных факторов для предупреждения рецидива.
При отсутствии специального ингалятора ввести медикамент можно с помощью компрессорного, ультразвукового, мембранного небулайзера. Лекарство разбавляют с физраствором в пропорции, указанной в инструкции.
Комбинированные ингаляторы
Назначают при тяжелых формах бронхиальной астмы. Внутри баллончика находится два вещества – глюкокортикостероид, бронхолитик. Такое сочетание лекарственных средств позволяет добиться быстрого, максимального эффекта при тяжелых приступах удушья. После улучшения самочувствия переходят на другие, менее мощные, лекарства.
Небулайзер при одышке у взрослых
Дыхательные процедуры с помощью небулайзера при бронхиальной астме, ХОБЛ проводятся в двух случаях: если нет ингалятора, требуется введение больших доз лекарств. При других болезнях дыхательной системы с обструкцией (бронхит, трахеит, пневмония, муковисцидоз) небулайзерная терапия является основным методом лечения. Если одышка не связана с данными заболеваниями, самостоятельно использовать медицинский аппарат без установления диагноза запрещается. К примеру, очень часто одышка беспокоит при болезнях сердца, но делать ингаляции в данном случае нельзя.
Препараты
Применят после консультации со специалистами, подтверждения диагноза.
Глюкокортикостероиды для небулайзерной терапии:
- Пульмикорт;
- Будесонид;
- Кромогексал.
Бронхолитики:
- Сальбутамол;
- Вентолин;
- Сальгим;
- Асталин;
- Беротек;
- Беродуал.
Муколитические препараты помогут справиться с нехваткой кислорода, если синдром связан с накоплением мокроты в дыхательных путях.
- Муколван;
- Лазолван;
- Амброксол;
- Амбробене.
При одышке, не связанной с тяжелыми болезнями, проводят паровые ингаляции. В чашу добавляют эфирные масла. Облегчают дыхание, прочищают носовые хода масла эвкалипта, мяты, мелиссы, розмарина. Вдыхать целебные пары следует 5-15 минут.
Ингаляторы от одышки, приступов удушья
Продаются в виде баллончиков. Внутри находится дозированное, быстродействующее вещество. Использовать можно в любом месте. Чтобы получить дозу лекарства, нужно вставить мундштук в рот, нажать на дно баллона либо сделать резкий, глубокий вдох. Если требуется введение двух доз, действия повторяют. Подробная инструкция о том, как правильно делать ингаляцию, предоставляется к каждому устройству.
Распространенные дозированные препараты:
- Сальбутамол;
- Вентолин Евохалер;
- Серетид Дискус;
- Беклазон Эко;
- Беклофорт;
- Беконазе;
- Беродуал.
В одном флаконе от 60 до 180 доз. После первого использования срок годности составляет 1-6 месяцев. Хранят препарат подальше от прямых солнечных лучей.
Отзывы
Марина: «Нехватка воздуха у ребенка наблюдалась при бронхите. Не мог глубоко вдохнуть. Чувствовала, что ему воздуха не хватает. Сделала на ночь ингаляцию Пульмикортом, чтобы снять отек. Улучшений особых не заметила. На следующий день пошли к врачу, назначила нам дышать через небулайзер Муколваном и Лорде. Легче стало практически сразу.»
Елена: «Сыну не хватало воздуха, не мог надышаться. Тяжело, глубоко вздыхал. Проблема была связана с болезнью носа. Назначали нам солевой раствор, сосудосуживающие капли, антибиотики. Лучше стало через пару дней. Дыхательные процедуры через небулайзер не делали.»
Ирина: «У меня ХОБЛ. Одышка беспокоит практически постоянно. Когда совсем плохо, использую ингалятор с бронходилатирующим средством. Прописал врач Берротек.»
Светлана: «Серьезный повод для того, чтобы немедленно идти к врачу. Симптом присутствует при многих заболеваниях. Ингаляции могут, как помочь, так и навредить.»
Источник
