Механизм отека роговицы при глаукоме
Введение
Отек роговицы — это заболевание глаз, характеризующееся накоплением жидкости между слоями роговицы.
Это явление часто наблюдается по целому ряду причин (в том числе: дистрофия Фукса, неправильное использование контактных линз, процедуры удаления катаракты, внутриглазная гипертензия и т.д.).
Отек роговицы приводит к снижению естественной прозрачности роговицы, что приводит к ухудшению зрения.
В зависимости от количества избыточной жидкости отек роговицы проявляется в различных величинах, начиная от размытости зрения и появление ореолов вокруг света и заканчивая потерей остроты зрения.
Что такое отек роговицы?
Отек роговицы является довольно частым патологическим состоянием, особенно среди населения старше 50 лет, при котором происходит ненормальное накопление жидкости внутри роговицы. Задержка жидкости включает, в частности, клетки (кератоциты) его центрального слоя, то есть строму.
Отек роговицы может быть широко распространенным или локализованным, временным или постоянным явлением.
Что подразумевается под отеком?
В медицине отек — это отек органической ткани, вызванный накоплением жидкости (особенно сыворотки крови). Это может происходить как вне клеток, так и вне кровеносных сосудов (интерстициальных пространств).
Роговица: ключевые особенности
- Роговица является мембраной, которая покрывает переднюю часть глаза, через которую можно увидеть радужную оболочку и зрачок.
- Прозрачная, бессосудистая и выпуклая снаружи, эта структура представляет собой первую «линзу», которую свет встречает на пути к мозгу. Фактически, роговица является важным элементом диоптрической системы, поскольку она позволяет проходить световым лучам к внутренним структурам глаза и помогает сфокусировать изображения на сетчатке.
- Роговица состоит в основном из пяти перекрывающихся слоев, внешний из которых представляет собой многослойный эпителий тротуара, а последующие (пластинка Боумана, строма, мембрана (оболочка) Десцеметита и эндотелий) образованы плотным переплетением коллагеновых фибрилл, расположенных в пластинках с гликопротеиновой матрицей, которая объединяет их и делает их прозрачными.
- Роговица выполняет три важные функции: 1) защищает структуры глаза и обеспечивает их поддержку; 2) отфильтровывает некоторые ультрафиолетовые волны (роговица пропускает световые лучи, не поглощая и не отражая их поверхностью); 3) отвечает за 65-75% способности глаза заставлять световые лучи сходиться от внешнего объекта на фовеи (центральной области сетчатки).
Причины и факторы риска
Как и следовало ожидать, идеальная прозрачность роговицы стала возможной благодаря аваскулярности, структурным характеристикам стромы и физиологическим механизмам, которые обеспечивают водный обмен и предотвращают пропитывание.
Оптимальное количество жидкостей и солей точно регулируется прежде всего эндотелием (то есть самой глубокой частью роговицы). Через систему естественных «насосов», на самом деле, клетки этого слоя играют важную роль в регулировании обмена между водянистой влагой и верхними слоями роговицы (на практике они заставляют избыток жидкости вытекать через естественный поток), обеспечивая адекватную прозрачность.
В любой ситуации, когда функция или структура эндотелия изменена, существует риск появления отека роговицы. На практике, когда на этом уровне создается декомпенсация, то есть эндотелиальные клетки больше не могут должным образом регулировать водный обмен, происходит частичное или полное впитывание ткани с утолщением роговицы и временной или постоянной потерей её прозрачности.
Эндотелий роговицы: декомпенсация и потеря зрения
Эндотелий роговицы состоит из одного слоя клеток, которые обладают малой способностью к регенерации после травмы (они редко делятся). По этой причине, когда некоторые клетки повреждены, остальные клетки меняют форму, увеличиваясь, чтобы заполнить пространства, оставшиеся пустыми в результате повреждения клеток.
Однако, если количество поврежденных клеток превышает пороговое значение, необходимое для поддержания нормальных функций роговицы, жидкости фильтруют и пропитывают строму.
В результате потеря зрения зависит от двух основных причин:
- Изменения эпителиальных клеток влияют на преломляющие свойства света;
- Избыток жидкости, достигающей стромы, рассеивает поступающий свет и еще больше снижает способность роговицы фокусироваться на правильно наблюдаемых объектах.
Отек роговицы: каковы основные причины?
Причины отека роговицы многочисленны и часто являются результатом различных физиопатологических процессов.
Учитывая роль, которую играет прежде всего эндотелий в поддержании нормальной гидратации, любая патология, способная изменить этот баланс и, следовательно, анатомо-функциональные характеристики других слоев роговицы, может определять отек.
Основные причины состояния включают травмирование, попадание токсинов, флогистические и дистрофически-дегенеративные поражения.
Заболевания, связанные с отеком роговицы
Дистрофия Фукса является одной из наиболее распространенных причин отека роговицы; эта патология генетического происхождения характеризуется постепенной потерей эндотелиальных клеток.
Отек роговицы может развиться даже при наличии:
- острой глаукомы (высокое внутриглазное давление);
- эндотелиопатии;
- воспаление роговицы (кератит);
- травм;
- различных глазных инфекций (в том числе офтальмологический опоясывающий лишай (герпес)).
Проблемы, которые могут способствовать возникновению отека роговицы, включают:
- царапины на роговице;
- кератоконус;
- тяжелая гиперемия конъюнктивы;
- аниридия;
- отслоение стекловидного тела.
Отек роговицы часто является вторичным побочным эффектом хирургического лечения глаз, особенно после процедур по удалению катаракты (псевдофакическая или афакическая буллезная кератопатия); в этом случае болезнь может возникнуть в течение нескольких лет после процедуры.
Наступлению отека роговицы также может способствовать инфузия токсичных лекарств в роговицу или применение местных и системных лекарств.
Предрасполагающие или усугубляющие факторы
Отек роговицы довольно часто встречается у тех, кто носит контактные линзы. Это явление связано с гипоксией, вызванной злоупотреблением контактных линз.
Отек роговицы возникает в основном после пятидесяти лет, особенно при наличии нарушений обмена веществ (таких как диабет) и синдрома сухого глаза.
Симптомы и осложнения
Симптоматология варьируется в зависимости от места и распространенности отека роговицы.
В целом, снижение естественной прозрачности роговицы вызывает изменение зрения, которое переходит от затуманенности к потере остроты зрения. Для примера, люди, которые страдает от отека роговицы, видят все как сквозь матовое стекло.
Отек роговицы: как он проявляется?

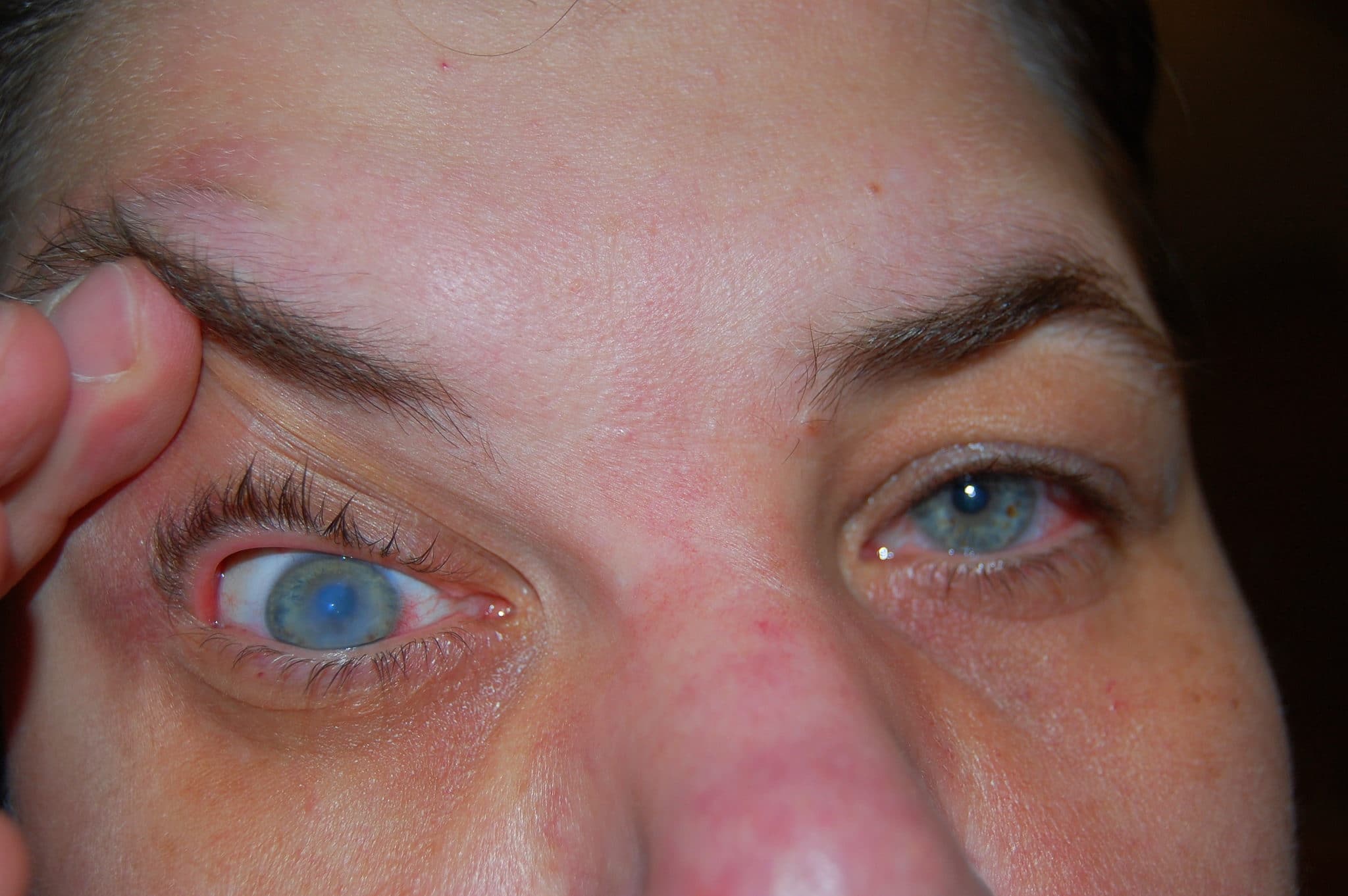
Наиболее распространенными субъективными симптомами отека роговицы являются затуманность и искажение зрения (см. фото).
Эти проявления могут быть хуже утром (после пробуждения) и имеют тенденцию улучшаться в течение дня.
Отек роговицы может также иметь следующие признаки:
- Появление ореолов вокруг источников света, особенно при пробуждении;
- Чрезвычайная чувствительность к контакту с небольшими инородными телами (например, пылью);
- Светобоязнь (гиперчувствительность к свету).
При прогрессировании отека роговицы симптомы могут ухудшаться, вызывая:
- Боль в глазах, которая усиливается и усиливается во время моргания;
- Снижение остроты зрения;
- Неровности на поверхности роговицы (появление отеков и пузырей);
- Ощущение инородного тела в глазу.
Диагностика
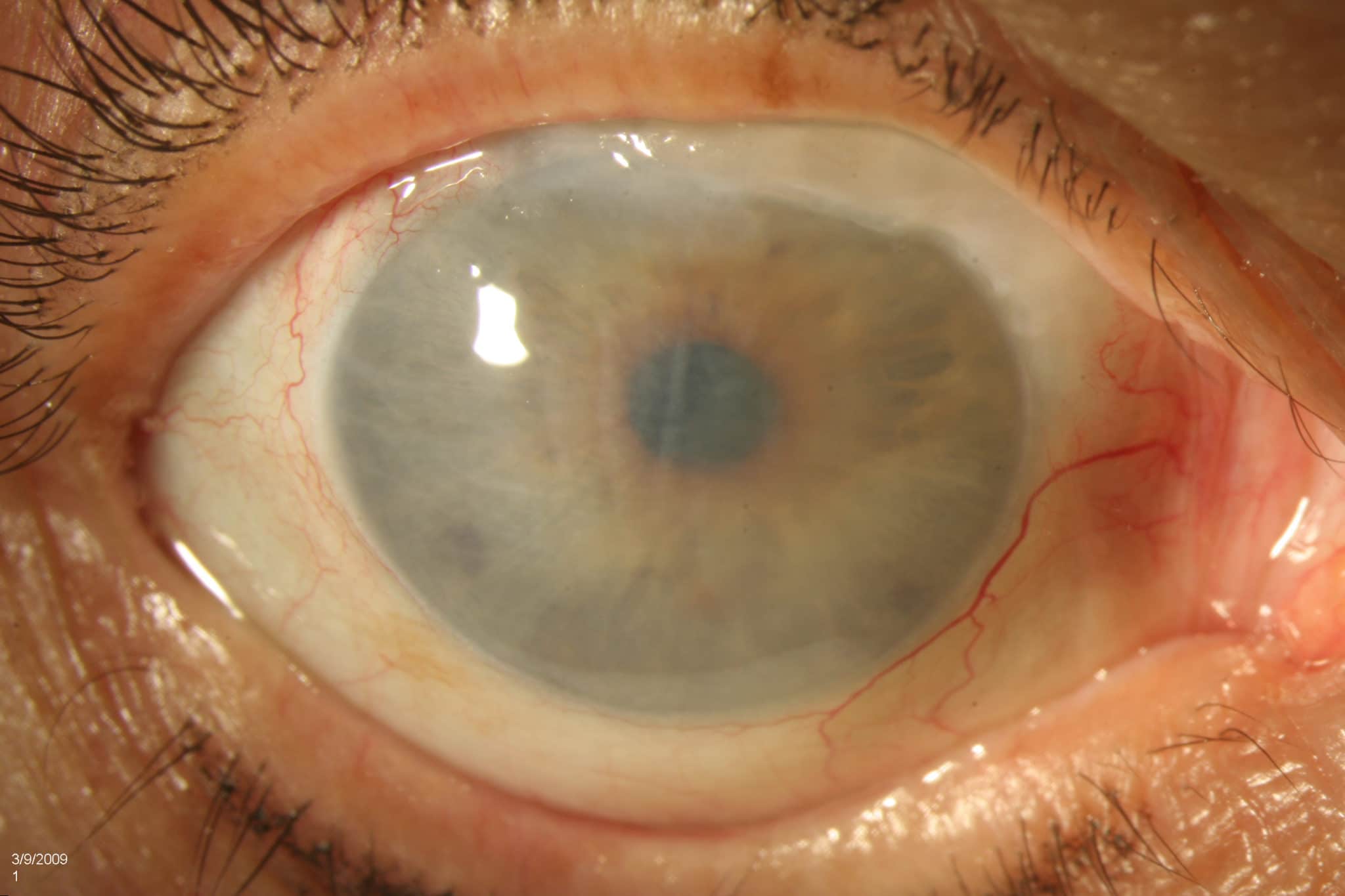
Для диагностики отека роговицы необходимо пройти тщательное обследование глаз. Как упоминалось выше, тяжесть симптоматики зависит от степени отека, то есть от того, сколько избыточной жидкости присутствует в роговице. Во время осмотра щелевой лампой врач может обнаружить потерю зеркальности роговицы. Кроме того, исследование позволяет наблюдать непрозрачность или бело-сероватое, локализованное или рассеянное отражение.
Врач может провести некоторые дополнительные исследования, чтобы подтвердить наличие заболевания и установить причины, которые привели к его возникновению, включая топографию роговицы и оптическую пахиметрию, чтобы обеспечить возможность разработки соответствующей медицинской или хирургической стратегии.
Лечение
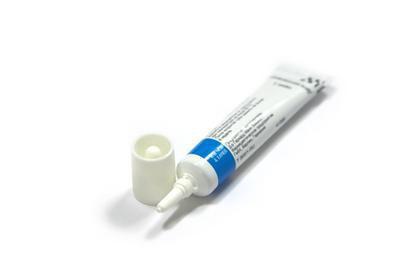
Основной целью терапии является контроль степени ретенции, связанной с отеком роговицы, с помощью концентрированного солевого раствора и других препаратов с локальным мочегонным действием. Терапия также предусматривает профилактику антибиотиками, инфекций, которые могут возникнуть в результате накопления жидкостей.
Отек роговицы: устранение причин
Лечение отека роговицы включает в себя, прежде всего, устранение первопричины (то есть патологии, ответственной за накопление избытка жидкости).
Например:
- Если отек роговицы является следствием внутриглазной гипертензии, терапевтический протокол направлен на борьбу с ним путем введения гипотензивных препаратов.
- Если опухоль вызвана послеоперационным осложнением, симптомы могут быть улучшены путем назначения мочегонных препаратов в сочетании с антибиотиками и противовоспалительными средствами.
- Если воспаление роговицы вызвано неправильным использованием контактных линз, их применение следует прекратить.
Лечение отека роговицы
Что касается уменьшения количества избыточной жидкости, то контролировать расширение отека роговицы можно, используя на местном уровне гипертонический раствор и мази на основе хлорида натрия, которые действуют, создавая осмотический градиент, через разрывную пленку вне роговицы. Другими словами, закапывание этих глазных капель или нанесение мазей, называемые гиперосмотическими, привлекают жидкости из роговицы, заставляя их затем испаряться с поверхности глаза; этот эффект явно не работает в течение ночи, потому что — во время сна — глаз остается закрытым (именно поэтому симптомы отека роговицы усиливаются по утрам).
Чтобы уменьшить этот дискомфорт, врач может посоветовать наносить 5%-ную хлористую натриевую мазь перед сном, а гипертонический раствор утром, чтобы удалить скопления жидкости, накопившейся в течение ночи.
Пациентов, которые испытывают значительную боль, можно лечить с помощью процедуры, известной как передняя стромальная пункция.
Пересадка роговицы
К сожалению, нет лекарства от улучшения состояния эндотелиальных клеток. Поэтому в наиболее серьезных случаях отек роговицы требует трансплантации роговицы.
Источник
Глаукома — заболевание, которое медленно и незаметно развивается, нарушая функции зрительного нерва. Результатом развития болезни без должного лечения становится частичная или полная утрата зрения.
В медицине под глаукомой подразумевается целый ряд болезней, часто разной этиологии и с разным течением. Для всех них характерно хроническое или периодическое повышение внутриглазного давления. У специалистов нет единого мнения о причинах возникновения патологий, но при недостаточном лечении глаукомы разрушаются клетки сетчатки глаза, атрофируется зрительный нерв. Заболевший теряет способность видеть, поскольку зрительные сигналы не поступают в головной мозг. Также может нарушиться периферическое зрение, то есть поле видимости будет ограничено — человек будет видеть, как сквозь узкий туннель.
Согласно данным статистики в мире насчитывается более 45 миллионов больных глаукомой. В России по приблизительным оценкам болезнью страдают около 2 миллионов жителей. Болезнь может поразить как один, так и оба глаза. Ее причинами обычно являются возрастные изменения, сбои в работе жизненноважных систем организма. Развитие офтальмологического лечения дает возможность избавиться от такой проблемы, как глаукома. Помимо эффективной терапии важна ее профилактика. Достаточно своевременно обратиться к врачу, который проведет обследование, направит на лечение, назначит эффективные глазные капли или по рекомендует лазерную коррекцию.
Причины и симптомы глаукомы
Глаукома поражает людей разного пола и возрастных групп. Но чаще всего этим недугом страдают пожилые пациенты. В группу риска входят люди:
- старше 60-70 лет, даже не имеющие проблем с глазами;
- возрастная категория 40+ при показателях давления внутри глаза выше нормы или если разница в измерениях утром и вечером больше 5 мм рт. ст. Также значение имеет, если есть существенная разница (более 5 мм рт. ст) между давлением внутри правого и левого глаза.
- наличие таких глазных заболеваний, как астигматизм, дальнозоркость и близорукость высокой степени после 40-50 лет;
- с давлением внутри глазного яблока выше нормы в любом возрасте;
- с низким артериальным давлением;
- страдающие диабетом, нарушениями работы эндокринной, сердечно-сосудистой и нервной систем;
- имеющие родственников больных глаукомой;
- перенесшие воспаления, ожоги и травмы глаз, а также операции;
- длительное время принимающие гормональные препараты.
В 90 процентов случаев глаукома развивается у пациентов после сорока лет. Также отмечается наследственная предрасположенность к этой болезни. Так, ее нередко диагностируют у пациентов, чьи родители страдали от заболеваний глаукомы или катаракты.
О болезни
О глаукоме упоминается даже в древних работах Гиппократа, относящихся к 400 году до нашей эры. Термин на греческом языке означает «зеленый цвет моря», и это не случайно. Первым и наиболее явным признаком заболевания является мутность и изменение цвета зрачка — он синеет. Однако серьезные исследования офтальмологических заболеваний стали проводиться только в IX столетии.
Нормальными показателями давления внутри здорового глаза считаются — 10-22 мм рт. ст. В этом процессе важен баланс притока и оттока водянистой влаги по специальной дренажной системе. Признаком глаукомы является нарушение циркуляции жидкости, что приводит к ее накоплению и увеличению давления внутри глазного яблока. При этом идет сбой в кровоснабжении, зрительный нерв подвергается значительной нагрузке, которая нарастает и становится причиной атрофии.
В начале понижается острота зрения, затем ограничивается обзор, а в итоге может наступить слепота. Изменения на последних стадиях уже необратимы. Приступать к лечению заболевания следует сразу же, обнаружив первые симптомы глаукомы.
Также известны случаи глаукомы у людей с нормальными показателями давления внутри глазного яблока. Оно может находиться в верхней границы нормы, однако присутствует нарушение кровообращения в зрительном нерве, что негативно влияет на его функционирование. Он отвечает за передачу изображения с сетчатки в головной мозг.
Частые причины глаукомы — это наличие сердечно-сосудистых болезней, диабета, атеросклероза. Основная опасность заболевания заключается в том, что оно развивается без явных признаков или сам человек не обращает внимания на симптоматику.
Важно
Учитывая выраженность заболевания, принято выделять несколько стадий глаукомы:
- Первая — сохранение нормальных границ поля видимости при наличии небольших искажений периферического зрения, отмечается появление радужных кругов, давление не превышает показателей 25-30 мм рт. ст.
- Вторая — заметное ухудшение бокового зрение, общее сужение зоны обзора, давление свыше 35 мм рт.ст, предметы выглядят нечеткими, происходит дегенеративные изменения в зрительном нерве.
- Третья — у больного присутствуют лишь частичные сегменты поля зрения, он видит мир через узкий туннель, хрусталик мутнеет и меняет цвет.
- Четвертая — полная слепота.
Как проявляется глаукома?
Внутриглазное давление имеет разную этиологию. Глаукома в зависимости от причины происхождения бывает двух форм:
- открытоугольная;
- закрытоугольная.
Диагноз «открытоугольная форма глаукомы» ставится в почти 90% случаев. При этом заболевании доступ к естественной дренажной системе не затруднен, однако ее функции нарушены. В результате возникает повышенное давление внутри глаза. Болезнь может не иметь выраженных проявлений и протекать бессимптомно, ее трудно распознать. Сужения поля зрения происходит не сразу и иногда длится несколько лет. Так, со временем может оказаться, что у больного видит только один глаз. Не зря эта форма заболевания часто именуется «молчаливой». У 60% пациентов ее диагностируют уже на поздней стадии.
Иногда у наблюдаемых пациентов отмечаются радужные пятна при взгляде на яркий свет, мутность изображения, ослабление аккомодации.
Для закрытоугольной формы глаукомы характерен затрудненный доступ к естественной дренажной системе глаза, что вызывает накопление излишней водянистой влаги внутри него. Причиной обычно является перекрытый радужной оболочкой угол передней камеры. Давление внутри глазного яблока резко нарастает, что может спровоцировать острый приступ глаукомы.
Во время него у пациента возникает острая боль в глазу и в той половине головы, в которой он расположен. Зрение затуманивается, все вокруг становится нечетким и расплывчатым, появляются ореолы, блики и пятна, иногда оно полностью исчезает. Помимо этого ухудшается общее состояние, может возникнуть тошнота. Также может наблюдаться светобоязнь, покраснение глаз из-за расширения сосудов, отек роговицы, расширенный зрачок, никак не реагирующий на свет.
Такой приступ глаукомы опасен тем, что часто приводит к внезапной полной утрате зрения — слепоте. Помощь больному нужно оказать в течение суток.
Основные симптомы
На раннем этапе глаукомы можно наблюдать следующие признаки:
- уменьшение остроты зрения без существенных причин;
- ограничение поля видимости, т.е. ухудшение периферийного зрения;
- мутность изображения, появление «сетки» перед глазами;
- появление радужных ореолов и разводов при взгляде на яркий свет;
- частые и сильные головные боли из-за давления внутри глаза;
- ухудшение качества зрения в темноте и при недостатке освещения;
- дискомфорт, ощущение рези и жжения, тяжести в глазах;
- боль в надбровной и височной области.
Проявление глаукомы на поздних стадиях — мутный зрачок синеватого или зеленоватого оттенка. В результате развития заболевания пациент утрачивает способность видеть окружающий мир полноценно. Угол обзора постепенно становится уже и уже, и поле зрения напоминает туннель. Пациент, страдающей глаукомой, как будто смотрит на все вокруг через замочную скважину, которая уже день ото дня. Человек начинает остро реагировать на источники освещения, появляется слезоточивость.
Диагностика заболевания
Обнаружив у себя такие симптомы, лица в возрасте от 40 лет должны записаться на консультацию к врачу-офтальмологу. Диагностировать глаукому на ранней стадии можно только на обследовании, до этого можно заниматься лишь ее профилактикой. Так как симптомы часто не выражены, следует периодически проходить плановой осмотр. Только специалист может подтвердить или опровергнуть диагноз «глаукома».
На обследовании можно увидеть такие признаки заболевания, как затруднение оттока и притока жидкости внутри глаза, снижение угла обзора и остроты зрения. Такие симптомы чаще всего встречаются у пожилых пациентов, но причины не только в возрасте, так как молодежь тоже не застрахована от патологии. При глаукоме способ лечения подбирает врач-офтальмолог на основе анализов.
Сначала проводится внешний осмотр глаза, затем осуществляется сбор анемнеза. Он включает клинические и лабораторные исследования для определения стадии и разновидности глаукомы. Для того чтобы выявить начало заболевания, простой процедуры тонометрии (измерения уровня давления внутри глазного яблока) недостаточно. Так, врачу нужно офтальмоскопом обследовать глазное дно и диск зрительного нерва, при помощи компьютерной диагностики исследовать поля зрения. В ходе процедуры гониоскопии с помощью специальной линзы оценивается строение угла передней камеры глаза, через которую производится отток жидкости. Современные методы позволяют получить достоверные сведения об изменениях зрительного нерва и сетчатки.
Лечение
На ранних этапах лечение глаукомы начинают с подбора глазных капель. Их цель — нормализовать давление внутри глазного яблока, при этом они имеют различный механизм действия и относятся к разным фармакологическим группам:
- Капли, провоцирующие отток жидкости внутри глаза. Сюда входят простагландины, симпатомиметики, холиномиметики.
- Препараты, уменьшающие синтез жидкости внутри глаза. Это ингибиторы карбоангидразы, блокаторы β-адренорецпторов, агонисты альфа-2-адренорецепторов.
- Комбинированные антиглаукоматозные препараты, в составе которых содержатся действующие вещества первых двух групп.
Лечение без операции при глаукоме применяется, если суточные колебания давления внутри глаза не оказывают негативного влияния на зрение. Лечить сложные формы глаукомы каплями не рекомендуется из-за малой эффективности. Врач подберет лечение, которое существенно замедлит прогрессирование глаукомы.
Все препараты выписывает врачом-офтальмолог после обследования. Некоторые из них имеют ряд противопоказаний и вызывают побочные эффекты. Самостоятельное лечение или замена глазных капель на другие может привести к тяжелым последствиям. Глаукома может перейти в стадию обострения.
Антиглаукоматозные капли, которые пользуются популярностью:
- Азопт — уменьшает выработку водянистой влаги;
- Окумол — бета-блокатор;
- Траватан — усиливает отток внутриглазной жидкости;
- Фотил — комбинированный препарат (тимолол+пилокарпин).
В борьбе с глаукомой эффективным лечением станут капли первой фармакологической группы, снижающие давление внутри глаза примерно на 31% от исходных показателей. Препараты второго выбора уменьшают показатели на 20%. Они начинают действовать через несколько часов, при этом эффект продолжается на протяжении суток. Офтальмологи обычно назначают капли Глаупрост, Ксалатамакс, Ксалатан, Траватан, Бетаксолол, Тимолол, Бетоптик, Ксалаком, Локрен, Ксонеф. Иногда требуется комплексное лечение препаратами разных групп. Многие средства совместимы и дают положительный эффект при совместном применении.
Глазные капли хорошо устраняют симптомы глаукомы, нормализуют метаболизм в тканях и снижают давление внутри глазного яблока, но могут вызывать аллергические реакции в виде покраснения глаз, раздражения конъюктивы, потемнения радужной оболочки, снижения остроты зрения, зуда и жжения.
Некоторые препараты негативно влияют на сердечно-сосудистую и дыхательную системы. Они могут вызвать головокружение, одышку, спровоцировать приступ бронхиальной астмы, учащенное сердцебиение. Так, особого внимания требует лечение глаукомы, протекающей на фоне таких первичных заболеваний, как сахарный диабет, атеросклероз.
Операция
В сложных случаях и при острой форме течения заболевания необходима хирургическая операция, которая проводится на новейшем лазерном оборудовании. Это единственный метод, которым можно лечить врожденную глаукому. Так, на радужной оболочке создаётся компенсация давления между передней и задней камерами глаза. Помимо этого, в процессе операции при глаукоме создаётся альтернативный сток для водянистой влаги, что препятствует повторной блокаде оттока. Такой подход позволяет стабилизировать давление внутри глазного яблока и не дает ему повышаться в дальнейшем.
К оперативному методу прибегают, если консервативное лечение препаратами не дает нужного результата. На поздних этапах между закапываниями капель могут возникать перепады внутриглазного давления, что весьма рискованно и может привести к ухудшению зрительных функций. Микрохирургическая операция при глаукоме позволяет добиться снижения и нормализации давления внутри глаза на долгий период. Ее делают под местным наркозом, она также может быть проведена абмулантно.
После операции на глаза накладывается повязка, пропитанная специальным составом. Его нельзя тереть и оказывать механическое воздействие, а также перенапрягать. Первые дни придется отказаться от просмотра телевизора, чтения. Также запрещены любые физические нагрузки.
Метод офтальмологической хирургии — эффективное решение, если беспокоит глаукома. Однако даже если в ходе лечения удалось достичь стабильного эффекта, у 20% пациентов зрение продолжает терять остроту. Поэтому необходимо применять комплексные методы: снижать давление внутри глазного яблока, улучшать кровоснабжение и стимулировать обменные процессы в тканях глаза. Хотя операции при глаукоме считаются безопасным методом лечения заболевания, стоит учитывать, что иногда возможны осложнения.
Профилактика глаукомы
Исходя из того, что причины появления глаукомы, заключаются в высоком уровне давления внутри глазного яблока, следует контролировать его. Так, лицам в возрасте от 40 лет и старше рекомендуется регулярно проходить осмотр у врача-офтальмолога не реже 1-2 раза в год. Особенно это необходимо делать пациентам, страдающим дальнозоркостью и другими заболеваниями, после глазных операций и при наличии наследственной предрасположенности. Успех лечения зависит от строгого соблюдения всех рекомендаций врача.
Профилактика глаукомы подразумевает следующие действия:
- необходимо избегать физических и нервных перегрузок;
- избегайте темноты, так как при плохом освещении зрачок расширяется и увеличивается давление внутри глаза;
- нельзя поднимать тяжелые предметы — максимум 10 кг;
- чтение или работа, требующая концентрации зрения, только при хорошем освещении;
- диета — следует избегать употребления жирной и калорийной пищи, ограничить острое и соленое, крепкий чай и кофе, алкоголь;
- объем выпиваемой жидкости не должен превышать 5-6 стаканов в день;
- курильщикам следует бросить вредную привычку;
- прием поливитаминов и минеральных комплексов.
Придерживаясь этих правил, пациент сможет замедлить течение заболевания, добиться стойкой и продолжительной ремиссии. Глаукома часто протекает без выраженной симптоматики, но можно предупредить заболевание. Регулярное наблюдение у специалиста — лучший способ избежать тяжелых последствий. Однако если не придерживаться данных мер профилактики, то даже лечение сильнодействующими препаратами и операция не дадут нужного эффекта.
Источник
