Лимфатический отек ног причины
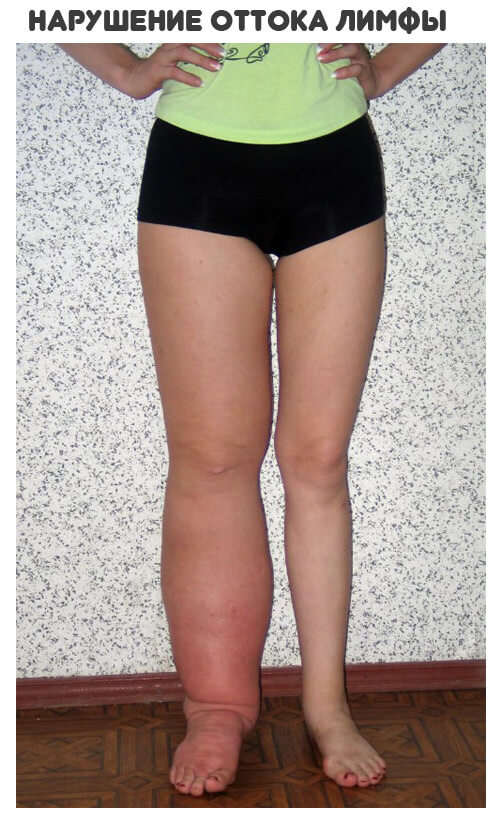
Лимфатический отек ног – следствие сбоя работы лимфатической системы. Внешне их сложно отличить от других видов отечности. Для постановки диагноза необходимо провести обширное обследование организма.
Описание патологии
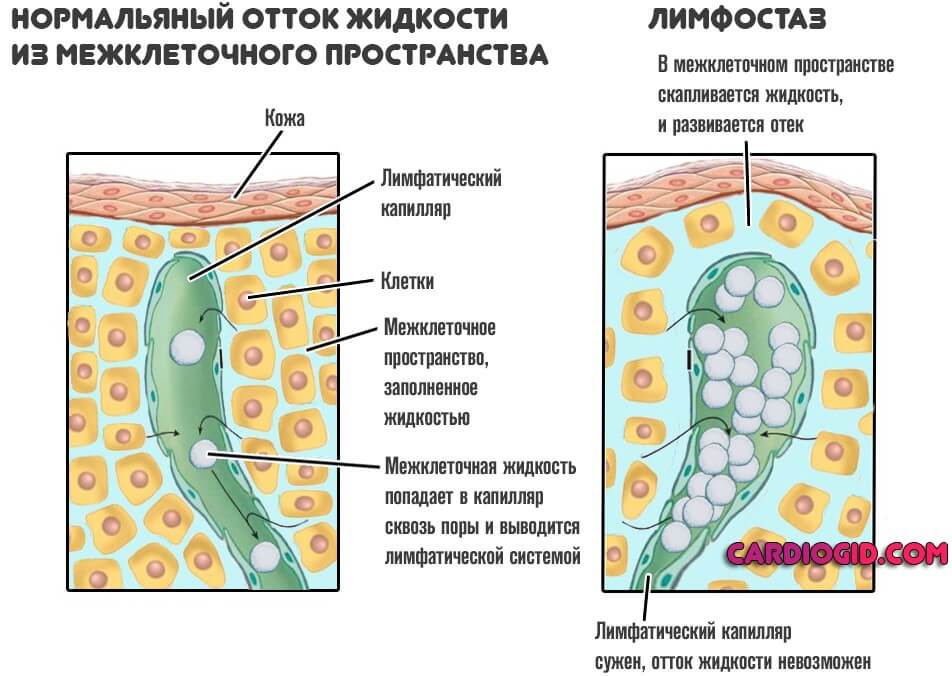
Лимфатическая система неразрывно связано с сердечно-сосудистой системой. Она представляет собой сеть сосудов, отвечающих за циркуляцию лимфы. Последняя является веществом, получаемым в результате фильтрации плазмы крови. Лимфа необходима для предотвращения появления отеков, транспорта жидкости в кровеносную систему, синтеза лимфоцитов и антител, фильтрации токсинов. При нарушении работы лимфатической системы появляются отеки на ногах. Такое состояние называется лимфостазом или лимфедемой.
Разновидности
В зависимости от времени возникновения лимфатические отеки ног имеют два типа – первичные и вторичные. Первые считаются врожденными. Вторичные появляются в детском или взрослом возрасте. При появлении такой отечности до 30 лет диагностируется юношеский лимфостаз, после 30 лет – взрослый.
Причины развития
Оба вида лимфатических отеков имеют разные причины, предрасполагающие к их появлению. Первичный лимфостаз развивается при наличии следующих факторов:
- недоразвитость лимфатической системы – узкий просвет сосудов, малое количество лимфоотводящих путей;
- аномалии строения сосудов – удвоение, сращение, разрастание соединительной ткани;
- наличие амниотических перетяжек, провоцирующих сдавление сосудов и их рубцевание;
- наследственность;
- врожденные опухоли в лимфатической системе.
Вторичный тип отеков ног встречается чаще. Причины его появления:
- травмы;
- перенесенные операции на конечностях;
- ожоги;
- сердечная недостаточность;
- радиационное облучение;
- заболевания вен;
- длительный постельный режим или ограничение подвижности ног;
- опухоли лимфатической системы;
- лишний вес;
- удаление лимфоузлов;
- воспаление кожи на ногах;
- низкий уровень белка;
- паразиты, проникающие в лимфу;
- болезни почек.
Сами лимфатические отеки не считаются заболеванием. Они являются симптомом нарушения циркуляции лимфы, что, в свою очередь, также может быть следствием влияния основной патологии.
Клиническая картина
Независимо от типа опухоли ног и причины его появления симптомы патологии одинаковы. Существует несколько стадий протекания лимфатических отеков:
- Лимфедема. Скопление жидкости вблизи голеностопного сустава и на ступне. Отек мягкий, не вызывает боли при пальпации, становится более явным в вечернее время. Кожа в месте поражения бледнеет. К утру отечность исчезает.
- Фибредема. Может развиваться в течение нескольких лет. Сопровождается разрастанием соединительной ткани. Со временем отек располагается все выше, становится плотнее, кожа над ним утолщается. Степень проявления отека не зависит от активности и времени суток. При фибредеме присутствует болевой синдром, тяжесть в ногах, мышечные судороги, посинение кожи. На последних стадиях кожные покровы покрываются трещинами, ранками и язвами, из которых сочится лимфа. Отек явно заметен окружающим.
- Слоновая болезнь. Кожа становится грубой, плотной, синеватой. Контуры конечности теряются, нога перестает функционировать. Мягкие ткани подвергаются фиброзным изменениям и поражению кистами. Развиваются болезни суставов, язвы на коже не заживают, появляются экземы, рожистые воспаления. Самочувствие человека ухудшается – пациент жалуется на слабость, головную боль, увеличение веса, боли в суставах, потерю концентрации внимания.
Все три стадии лимфатических отеков ног хорошо различимы уже при визуальном осмотре врача. Обследование необходимо для подтверждения диагноза, который проблематично определить без анализов на стадии появления лимфедемы.
Методы диагностики
Лабораторные и инструментальные обследования назначает сосудистый хирург после проведения первичного осмотра. Виды диагностики лимфатических отеков ног:
| Обследование | Описание |
|---|---|
| Лимфография | Введение красящего вещества между первыми двумя пальцами стопы и костями плюсны. Поиск окрашенного лимфатического сосуда через небольшой разрез, введение в него рентгеноконтрастного вещества для выполнения снимка. |
| Лимфосцинтиграфия | Введение в подкожную клетчатку изотопного вещества для последующего проведения снимка. Позволяет оценить состояние лимфотока в динамике, степень проходимости сосудов. |
| Допплерография | УЗИ сосудов с эффектом Доплера. Необходимо для дифференциации лимфатического отека от других типов. |
| УЗИ органов малого таза | Произведение осмотра на наличие опухолей, заболеваний и состояний, ухудшающих отток лимфы к нижним конечностям. |
| Анализы крови – общий и биохимический | Оценка работы печени, почек, выявление воспалительных процессов и других патологий. |
| УЗИ сердца и ЭКГ | Контроль работы сердца для исключения его заболеваний. |
| Общий анализ мочи. | Определение состояния почек. |
Данных исследований достаточно для подтверждения лимфатических отеков ног. После обнаружения первичных патологий может быть назначена дополнительная диагностика.
Поддается ли заболевание лечению
Приобретенные лимфатические отеки на начальных стадиях можно полностью устранить. Вероятность выздоровления повышается при своевременном обнаружении основного заболевания. При переходе последнего в хроническую форму терапия отечности затрудняется.
Вторая стадия болезни нуждается в длительной или пожизненной поддерживающей терапии. Третья стадия не поддается лечению и требует ампутации ноги.
Ситуация с врожденными лимфатическими отеками решается индивидуально. В зависимости от причины их появления их можно устранить путем операции или пожизненно принимать препараты для облегчения состояния.
Терапевтические методы
При лимфатических отеках назначается комплексное лечение. Оно заключается в приеме медикаментов, коррекции питания и образа жизни, прохождении массажей, физиопроцедур и т.д.
Общие правила
Первоначально следует изменить ежедневные привычки. Пациентам с лимфатическими отеками ног специалисты рекомендуют:
- отказаться от высоких каблуков и тесной обуви;
- избегать тяжелых физических нагрузок и поднятия тяжестей;
- при вынужденной малоподвижности выполнять легкую разминку каждые 45-60 минут;
- ежедневно заниматься гимнастикой по 15-20 минут;
- выбирать качественное белье и одежду, не пережимающие сосуды;
- избегать позы «нога на ногу»;
- носить компрессионный трикотаж;
- всегда обрабатывать ранки на коже и использовать обувь для защиты от порезов и повреждений даже на пляже;
- после водных процедур использовать увлажняющие крема без отдушек;
- при повышенной потливости наносить на стопы тальк;
- регулярно подстригать ногти на ногах;
- не посещать бани, сауны и прочие подобные заведения;
- проходить сеансы массажа только у проверенных специалистов, предупредив их о диагнозе.
Основное правило – регулярная активность и занятия спортом с умеренной нагрузкой. Малоподвижность или чрезмерное увлечение упражнениями способны усугубить состояние больного.
Медикаментозная терапия
В первую очередь лекарства необходимы для лечения первичной патологии. Для облегчения самочувствия пациента путем устранения лимфатических отеков используются следующие препараты:
- антигистаминные;
- ангиопротекторы;
- антиагреганты;
- бензопироны;
- энзимы;
- антибиотики;
- иммуномодуляторы;
- флеботоники;
- диуретики;
- витамины.
Все средства назначаются строго по результатам комплексной диагностики. Их самостоятельный прием без предварительного обследования способен усугубить лимфатические отеки ног.
Питание
От рациона напрямую зависит скорость обменных процессов и самочувствие пациента. Особенно строго правила питания необходимо соблюдать пациентам с лишним весом. Меню при лимфатическом отеке ног должно выглядеть следующим образом:
- большое количество овощей и фруктов;
- употребление продуктов с мочегонными свойствами – травяных чаев, морсов, дынь, арбузов, помидоров;
- выбор мяса нежирных сортов, включение в рацион морепродуктов;
- отказ от соли, жирного, копченого, соленого, сладкого, кофе, черного чая, газированных напитков, выпечки;
- питье от 1,5 до 2 литров чистой воды в день;
- хлеб из муки грубого помола;
- каши на воде или разведенном молоке;
- добавление растительных масел в блюда.
Продукты можно запекать, варить, тушить или готовить на пару. Порции должны быть небольшими. Лучше всего принимать пищу 5-6 раз в день.
Компрессионный трикотаж
Ношение компрессионного трикотажа рекомендуется всем пациентам с лимфатическими отеками ног. Это значительно уменьшает интенсивность проявления заболевания. Надевать чулки следует утром, не вставая с постели, а снимать поздно вечером. Ночью ногам нужно давать отдохнуть. Под воздействием компрессии нормализуются местное кровоснабжение и лимфоток, восстанавливается состояние сосудов.
Использование медицинских чулок можно заменить аппаратными процедурами. Метод пневмокомпрессии осуществляется путем надевания специального сапога на пораженную конечность. Аппарат нагнетает воздух по направлению от стопы к бедру. Курс лечения продолжается 1,5-2 недели. Сразу после процедуры нужно выполнить легкую гимнастику.
Кинезиотерапия
Кинезиотерапия представляет собой комплекс процедур. Для устранения лимфатических отеков ног проводится лимфодренажный массаж и специальная физкультура. Первый необходим для нормализации лимфотока, укрепления стенок сосудов, восстановления местных обменных процессов, разрушения крупномолекулярных веществ. Он выполняется обученным специалистом и противопоказан при различных повреждениях кожных покровов, тромбозах, опухолях. Курс массажа – 10-14 дней.
Гимнастика проводится ежедневно в группах с инструктором. Во время занятий необходимо использовать компрессионный трикотаж. После прохождения обучения пациент может выполнять ее самостоятельно 1-2 раза в день. Все упражнения направлены на восстановление подвижности ноги, местного крово- и лимфотока, уменьшение отеков.
Физиотерапия
Считается вспомогательным методом лечения и используется одновременно с другими видами терапии. Виды физиопроцедур при лимфатических отеках ног:
- магнитотерапия;
- лазеротерапия;
- УФО аутокрови;
- амплипульстерапия.
Такое лечение лимфатических отеков ног можно проходить 1-4 раза в год в зависимости от показаний врача. Необходимый результат достигается после завершения полного курса физиотерапии.
Народная медицина
Эффективным считается лишь длительное применение народных средств. Результат от процедур или приема снадобий становится заметен в среднем через 1-3 недели. Важно регулярно проводить лечение, периодически делать перерывы в терапии. Прием любых средств должен быть согласован с лечащим врачом.
Популярные народные рецепты от лимфатических отеков ног:
- прием настоев из листьев подорожника, листьев одуванчика или цветков бессмертника;
- питье свекольного, одуванчикового или морковного сока;
- употребление настоя из чеснока и меда;
- наложение компрессов с добавлением березового дегтя, капустного сока или листьев подорожника;
- прием отваров чабреца, расторопши, душицы или календулы.
Рекомендуется использовать только один из рецептов. Перед его применением следует убедиться в отсутствии его взаимодействия с принимаемыми лекарствами.
Лечение пиявками
Гирудотерапия помогает улучшить состояние сосудов при лимфатических отеках ног, уменьшить объем скопившейся жидкости. Процедура проводится два раза в неделю в течение месяца. Лечение пиявками эффективно и при отеках на фоне варикоза.
Хирургическое вмешательство
Назначается при врожденных аномалиях и лимфатических отеках ног второй и третьей степени. В ходе операции удаляются пораженные сосуды, создаются искусственные пути для тока лимфы. Такое лечение отличается высокой эффективностью и позволяет полностью восстановить состояние конечности и избавиться от лимфатических отеков на ногах.
Лимфатические отеки у детей
В детском возрасте лимфостаз возникает вследствие врожденных патологий. Отеки локализуются на конечностях, теле и лице ребенка. Течение болезни усугубляется в подростковом возрасте из-за повышения нагрузки на лимфатическую систему. Лечение подбирается индивидуально и зависит от степени отеков ног.
В чем опасность патологии
Тяжесть возможных осложнений определяется стадией лимфатических отеков нижних конечностей. На начальном развитии они чреваты развитием последующих стадий болезни. Чем дольше присутствует патология, тем выше риск ухудшения ее течения и появления сопутствующих заболеваний – трофических язв, варикоза, тромбоза, слоновой болезни, инфицирования тканей. На последних стадиях лимфатических отеков существует вероятность развития онкологии.
Источник
Лимфостаз — это нарушение оттока лимфатической жидкости из межклеточного пространства, с постоянными, непреходящими отеками, дискомфортом, болевым синдромом. В конечном итоге наступает инвалидность, двигательная активность из-за выраженной деформации ног становится затруднительной.
Заболевание имеет собственный код по МКБ -10 I89.0.
Восстановление возможно только на первой, начальной стадии. Чем дольше существует проблема, тем труднее с ней справиться, шансов на успех при применении консервативных методик почти не остается. Требуется оперативное вмешательство.
Прогнозы также зависят от начала проведения лечения.
Механизм развития
В основе развития лимфостаза нижних конечностей лежит стеноз (сужение) лимфатических сосудов, дисфункция клапанов, либо закупорка, поэтому нарушается свободный отток жидкости от тканей. Она скапливается в межклеточном пространстве и формируется отёк.

Во всех случаях суть заболевания именно в этом, различаются только этиологические (первопричинные) факторы, которых может быть множество, причем в один и тот же момент.
- Как правило, нарушение развивается в результате параллельно текущей венозной недостаточности. Например, на фоне уже существующей варикозной болезни, хотя и не всегда.
- Чуть реже виновником отклонения становится инфекция. Особо опасны в этом плане стафилококки, хотя и прочие микроорганизмы, вплоть до бактерии туберкулеза, кишечной палочки не остаются в стороне.
- Венчает триаду наиболее распространенных причин развития лимфостаза врожденная недостаточность функционирования одноименных сосудов, проводящих жидкость. Пороки представлены гипоплазиями разной степени тяжести. Обычно речь идет о недоразвитии структуры, ее малом диаметре по сравнению с нормой, что проявляется задержкой лимфы в тканях.
В последнем случае справиться с нарушением несколько сложнее, тем более применение медикаментов не окажется эффективным, требуется оперативная коррекция.
Заболевание не развивается в один момент, это всегда хроническая, часто затяжная патология. Она формируется годами, манифестирует вяло, с отеков неизвестного происхождения которые сходят на нет сами, стоит только отдохнуть.
Дальше — больше. Симптом присутствует постоянно, начинается выраженное скопление жидкости и разрастание тканей одной ноги, реже поражаются сразу две нижних конечности.
Процесс заканчивается так называемой слоновостью — критическим увеличением размеров тканей, их объема. Почему заболевание называется так — понятно и без объяснений.
При этом, патологический процесс сопровождается еще и трофическими нарушениями (недостаточным питанием тканей). Присутствует вероятность некроза и гангрены. Потому без профильной терапии у сосудистого хирурга не обойтись.
Крайне редко заболевание складывается стремительно, это скорее исключение.
Подобное наблюдается, например, при закупорке лимфатического сосуда яйцами гельминтов-паразитов, особенно часто в африканских странах, в том числе жертвами становятся неподготовленные туристы.
Но чаще на формирование конечного состояния со слоновостью требуется от 5 до 12 лет. Плюс-минус.
Симптомы
Всего выделяют три стадии нарушения лимфооттока, в зависимости от клинической картины, выраженности дисфункции в нижних конечностях.
Типизация активно используется для описания сути расстройства с одной стороны, с другой же без нее не обойтись в рамках подбора грамотной терапии нарушения.
Чтобы понять, какие именно отклонения отмечаются, нужно знать о функциях лимфатической системы.
Она является составной частью кровеносных структур и обеспечивает решение нескольких задач, стоящих перед организмом:
- Очистка крови, проходящей по всему телу. Выступает своего рода фильтром для плазмы.
- Выработка клеток иммунитета, так называемых лимфоцитов.
- Отведение жидкости из межклеточного пространства и ее перераспределение. Таким путем обеспечивается динамическое равновесие в концентрации воды в отдельных тканях и структурах.
- Лимфа участвует в транспортировке некоторых жиров.
- Помогает в выработке антител.
Таким образом, функции у лимфатической системы три: иммунологическая, дренажная (чтобы перераспределять жидкость) и очистительная. Нарушение затрагивает все, постепенно.
Исходя из понимания функций этой структуры, можно выделить базовые закономерности в нарастании и усугублении симптоматики.
Первая стадия
Начальная фаза лимфостаза ног. Возникает как ответ на сторонний фактор, чуть реже выступает результатом врожденного недоразвития сосудов. Минимальный застой лимфы, пока еще не столь заметный.
Клиническая картина скудная, почти не дает о себе знать проявлениями.
Среди возможных признаков:
- Временная отечность. Развивается ближе к вечеру, особенно, по окончании тяжелого трудового дня, если приходилось много двигаться, стоять. После ночного отдыха в горизонтальном положении проблема исчезает сама.
- Слабый, едва заметный болевой синдром. Ноющий, тянущий. Пациент списывает это проявление на банальную усталость мышц, но это не так.
Клиника на первой стадии нетипична. Вполне возможно развитие венозных проблем, варикоза.
Однако симптом тревожный, сразу же стоит обращаться как минимум к флебологу для точной оценки положения вещей. Э
то лучшее решение, потому как изменения, происходящие на других этапах патологического процесса нельзя обратить вспять в принципе или это крайне сложно и рискованно.
Вторая стадия
Сопровождается выраженным симптоматическим комплексом. Развивается лимфатическая недостаточность с полным списком признаков:
- Сильная отечность. Проявляется не только в темное время суток. Существует постоянно, не снимается медикаментами, ношением компрессионного трикотажа. Не помогает массаж, физиопроцедуры, если таковые назначаются терапевтом, также не имеют большого смысла.
Купировать лимфатический отек на этой стадии все еще можно, но требуется применение группы фармацевтических средств и системный подход. В остальном же отечность сохраняется постоянно.
Нога становится существенно больше в размерах, если сравнивать ее со здоровой конечностью. Это заметно невооруженным глазом.
Признак, когда отек не спадает сам и только нарастает с течением времени, имеет собственно название — лимфедема нижних конечностей, она относится к специфическим синдромам рассматриваемого диагноза.
- Боль. Средней интенсивности, мешает перемещению. Ходьба затруднена, хотя все еще возможна, в том числе пока пациент в силах выполнять даже более интенсивные действия: бегать, подниматься по лестнице без остановок бодрым шагом и т.д., но это не надолго, если не будет начато лечение.
- Ощущение тяжести в нижних конечностях. Как будто ноги весят больше чем раньше. Типичная жалоба. Указывает на ослабление кровотока в мускулатуре, а это означает, что начинаются гипотрофические процессы. Мышцы недополучают питательных веществ и кислорода.
- Болезненные судороги при нахождении в положении стоя. Симптом нередко обнаруживается в темное время суток, в период сна.
- Синюшность кожных покровов. Дерма выглядит бледной, возможно просвечивание сосудистого рисунка через ткани. Нарушение обусловлено стенозом (сужением) местной кровеносной сети, которую сдавливает избыток жидкости. Проявление присутствует постоянно, не проходит ни на минуту.
- Уплотнение дермы. Приводит к утолщению кожного покрова, он становится грубым, жестким. Сухость дополняет клиническую картину. Связан подобный симптом с постепенным изменением качества трофики (питания) на местном уровне и снижением синтеза коллагена.
- Образование трофических язв на коже. Плохо заживающие раны появляются особенно часто при незначительном механическом воздействии на нижние конечности. Страдают стопы, лодыжки и пальцы от ношения обуви, голени при контакте с брюками или джинсами.
Внимание:
На этой стадии радикальным образом помочь уже трудно. Хотя возможность такая все еще присутствует. Но без операции не обойтись.
Если не начата терапия, наступает финальная стадия патологического процесса.
Третья стадия
Для нее типичнее все признаки второй фазы развития лимфостаза, но визитной карточкой становится элефантизм или слоновость.
- Размеры ноги увеличиваются критически. Конечность выглядит неестественной, гротескной и комичной.
- Отклонения диаметра от нормы существенно превышают 50 см.
- Контуры становятся нечеткими. Кожа натянута, выглядит синеватой, фиолетовой, отливает глянцем и лоснится.
Ступить на пораженную ногу невозможно. По сути, пациент становится инвалидом, польку двигательная активность ограничена существенно. В мягких тканях обнаруживаются кисты.
Лечение практически невозможно, риск осложнений крайне велик.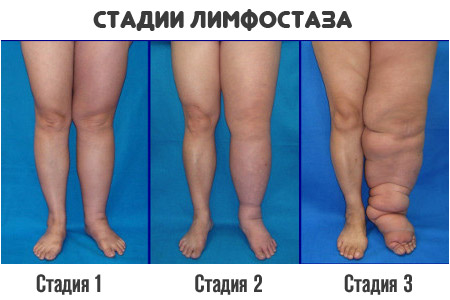
Начиная со второй стадии, присутствуют общие проявления лимфозастоя:
- Слабость, сонливость, ощущение ватности тела.
- Утомляемость, головные боли.
- Падение работоспособности, недостаточная концентрация внимания.
Это признаки, указывающие на интоксикацию при инфекционном происхождении нарушения или же на недостаточную фильтрацию крови, токсическое поражение в результате дисфункции лимфатической системы.
Классифицировать заболевание можно по происхождению. Тогда говорят о первичной форме, когда отклонение становится итогом врожденных аномалий лимфатической системы, и вторичной — результате течения прочих нарушений, не относящихся к порокам и анатомическим дефектам.
Причины
Факторы развития лимфостаза также нужно оценивать, исходя из природы заболевания. Ранее было сказано о трех распространенных виновниках проблемы: инфекционном поражении, гипоплазии сосудов, также венозной недостаточности.
Однако этиология куда шире, можно назвать и такие причины:
- Травмы нижних конечностей. Особенно с нарушением целостности лимфатических сосудов. В этом плане самыми опасными считаются переломы.
- Оперативные вмешательства. Диагностические и лечебные, хирургические манипуляции, при которых происходит нарушение анатомической целостности системы.
- Радиационное, токсическое поражение в области нижних конечностей. В большей мере профессиональный фактор риска. Как вариант, у работников вредных химических производств, атомных станций и пр.
- Поражение паразитами. Теоретически, таким образом может проявляться практически любой гельминтоз. На деле все зависит от случая, способа проникновения инородного организма, его дальнейшего продвижения по телу.
- Недостаточность выработки некоторых белков.
- Почечные и сердечнососудистые заболевания.
- Также и избыточная масса, ожирение. Потому как нижние конечности испытывают постоянную повышенную нагрузку, возможно параллельное течение лимфостаза и венозной недостаточности.
- Рожа — воспаление кожи нижних конечностей.
- Злокачественные новообразования в области лимфоузлов. Реже доброкачественные неоплазии.
- Недостаточность может провоцироваться также и длительной иммобилизацией. Постельным режимом, когда человек мало двигается или не шевелится совсем в результате течения болезни: паралича, пареза. В коматозном состоянии наблюдается идентичный риск.
Первичные причины возникновения лимфостаза ног встречаются не более чем в 15% случаев. Они приходятся на нарушение в результате проблем врожденного плана, например недоразвитие сосудов. Вторичные факторы обнаруживаются куда чаще.
Диагностика
Обследование пациентов с расстройством относится к сфере деятельности сосудистого хирурга, флеболога. Лучше посетить сначала второго, затем с тандеме с первым обсуждается тактика терапии.
Перечень мероприятий для выявления патологии примерно одинаков всегда:
- Устный опрос больного.
- Сбор анамнеза.
- Контрастная рентгенография лимфатических сосудов нижних конечностей. Проводится во всех случаях. Используется для визуализации, предоставляет информацию о состоянии ног, но только в статике. Анатомические данные полезны, но полная картина не составляется.
- Сцинтиграфия. Радиоизотопная методика. Направлена на оценку скорости отведения лимфы. Несмотря на то, что в ходе диагностики применяются препараты на основе радиоактивного вещества, опасности нет никакой.
- УЗДГ. Назначается в рамках выявления скорости и качества кровотока, отведения лимфы. Это уже динамическая оценка движения жидкостей.
Также имеет смысл зафиксировать состояние органов, при изменении работы которых потенциально существует вероятность лимфостаза.
Например, назначается УЗИ почек, также электро- и эхокардиография. Лабораторные методики дают мало информации, но могут оказаться полезными с точки зрения верификации, дополнительного подтверждения диагноза: общий анализ мочи, крови, биохимия.
Тем же самым образом проводится и дифференциальная диагностика. Нужно отграничить вторичный лимфостаз от первичного, прочие патологии не столь похожи на эту, потому проблем с постановкой, как правило, нет.
Лечение
Терапия смешанная. Требуется применение медикаментов, какие группы назначаются:
- Диуретики. Для быстрого выведения жидкости. Идеальной схемой считается использование петлевых мочегонных для достижения основного эффекта и калийсберегающих, чтобы не нагружать сердечную мышцу (Верошпирон или Спиронолактон + Гипотиазид).
- Флеботоники. Ускоряют движение лимфы и венозной крови. Детралекс, Венарус, Троксерутин, Флебодиа и прочие.
- Антигистаминные. Позволяют снизить интенсивность спазма сосудов. Пипольфен, Цетрин, Супрастин и иные.
- Антиагреганты. На основе ацетилсалициловой кислоты. Аспирин, Тромбо асс. Также без этого вещества (Клопидогрел, Пентоксифиллин). Ускоряют кровоток, стимулируют работу лимфатических сосудов.
- Антибиотики при присоединении рожистой инфекции, параллельном течении бактериальных заболеваний.
Возможно применение других препаратов. Названные относятся к базовым. Лечение лимфостаза нижних конечностей медикаментозное на первой стадии, на второй практикуется сочетание использования фармацевтических средств и оперативных методик.
Большая роль отводится массажу, ношению компрессионного трикотажа, физиотерапии. Эти методы существенно повышают эффективность медикаментозного воздействие.
Имеет смысл пересмотреть образ жизни. Отказаться от курения, спиртного, кофе и чая. Изменить рацион: больше растительных продуктов, меньше животного жира и соли (до 7 граммов в день). Но это вспомогательный метод.
Операции
Показаны при критических нарушениях, когда прочие методы не дают результата.
- Суть заключается в иссечении патологически измененных сосудов (лимфангиоэктомия).
- Лимфодренажного шунтирования. Создании искусственных анастомозов (из их концевых соединений). По сути, врачи делают обходные пути для отведения лимфы, соединяя лимфатические сосуды с венами.
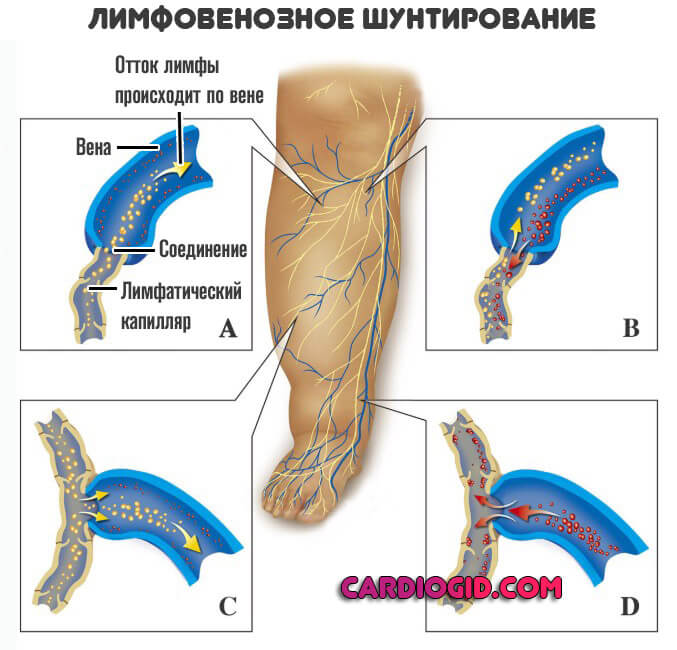
Как правило, эффективность процедуры настолько велика, что позволяет добиться не только функционального, но и косметического результата.
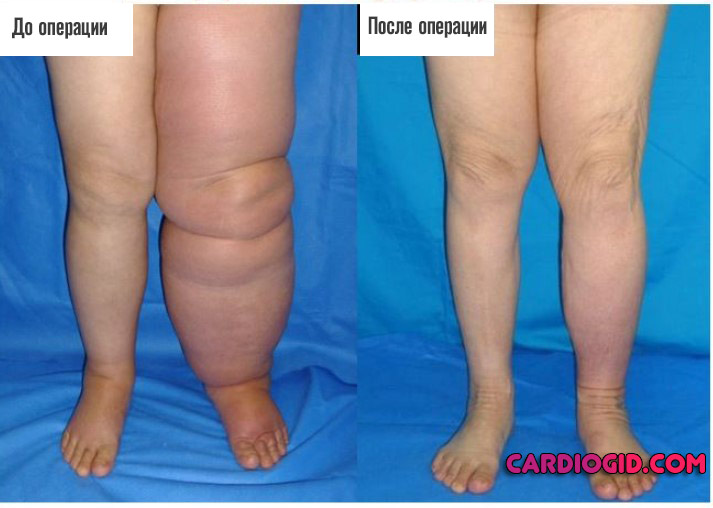
Прогноз
В основном — благоприятный. На первой стадии есть все шансы справиться своими силами и даже без препаратов. Медикаменты же позволяют решить проблему на корню.
Второй этап болезни все еще оставляет вероятность положительного исхода, если вовремя обратиться к врачу и начать терапию.
Начиная с третьей стадии, возможностей становится катастрофически мало, все же есть надежда на хотя бы частичную коррекцию размеров конечности, восстановление лимфатического оттока. Полного возвращения в норму добиться почти нереально.
Летальность заболевания крайне мала, что связано с преимущественно уродующим, инвалидизирующим, но не фатальным течением. Хотя возможно и такое (порядка 1-3% случаев и менее).
Последствия
Основными осложнениями выступают: венозная недостаточность, тромбозы, повышенная вероятность некроза тканей (гангрены) с необходимостью ампутации. Также болезнь сказывается на возможности перемещаться без посторонней помощи.
В заключение
Лимфостаз нижних конечностей — это заболевание системы кровообращения. В частности ее составной единицы — лимфатической структуры, которая отвечает за исполнение важных функций по очистке крови и транспортировке необходимых веществ.
Болезнь встречается сравнительно часто, в 80% случаев она оказывается вторичной находкой на фоне прочих болезней. Без лечения прогрессирует и приводит к критическим нарушениям работы ног.
Испытывать судьбу не стоит, лучше при развитии первых симптомов обращаться к флебологу.
Список литературы, использованной при подготовке статьи:
- С. А. Алексеев, П. П. Кошевский. Нарушения лимфатического оттока лимфостаз, лимфедема. Учебно-методическое пособие.
- Лимфедема конечностей/ Лупальцов В.И., Ягнюк А.И., Дехтярук И.А., Ворощук Р.С., Мирошниченко С.С., Котовщиков М.С., Вандер К.А. — 2010.
- РЦРЗ (Республиканский центр развития здравоохранения МЗ РК). Лимфостаз. Версия: Клинические протоколы МЗ РК — 2015.
- Лимфедема: современные аспекты комплексного консервативного лечения. В.А. Бадтиева, Т.В. Апханова.
Источник
