Лимфатические отеки ног чем лечить
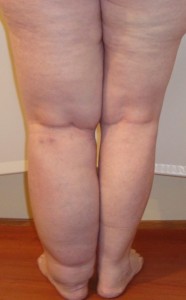
Лимфатический отек ног – следствие сбоя работы лимфатической системы. Внешне их сложно отличить от других видов отечности. Для постановки диагноза необходимо провести обширное обследование организма.
Описание патологии
Лимфатическая система неразрывно связано с сердечно-сосудистой системой. Она представляет собой сеть сосудов, отвечающих за циркуляцию лимфы. Последняя является веществом, получаемым в результате фильтрации плазмы крови. Лимфа необходима для предотвращения появления отеков, транспорта жидкости в кровеносную систему, синтеза лимфоцитов и антител, фильтрации токсинов. При нарушении работы лимфатической системы появляются отеки на ногах. Такое состояние называется лимфостазом или лимфедемой.
Разновидности
В зависимости от времени возникновения лимфатические отеки ног имеют два типа – первичные и вторичные. Первые считаются врожденными. Вторичные появляются в детском или взрослом возрасте. При появлении такой отечности до 30 лет диагностируется юношеский лимфостаз, после 30 лет – взрослый.
Причины развития
Оба вида лимфатических отеков имеют разные причины, предрасполагающие к их появлению. Первичный лимфостаз развивается при наличии следующих факторов:
- недоразвитость лимфатической системы – узкий просвет сосудов, малое количество лимфоотводящих путей;
- аномалии строения сосудов – удвоение, сращение, разрастание соединительной ткани;
- наличие амниотических перетяжек, провоцирующих сдавление сосудов и их рубцевание;
- наследственность;
- врожденные опухоли в лимфатической системе.
Вторичный тип отеков ног встречается чаще. Причины его появления:
- травмы;
- перенесенные операции на конечностях;
- ожоги;
- сердечная недостаточность;
- радиационное облучение;
- заболевания вен;
- длительный постельный режим или ограничение подвижности ног;
- опухоли лимфатической системы;
- лишний вес;
- удаление лимфоузлов;
- воспаление кожи на ногах;
- низкий уровень белка;
- паразиты, проникающие в лимфу;
- болезни почек.
Сами лимфатические отеки не считаются заболеванием. Они являются симптомом нарушения циркуляции лимфы, что, в свою очередь, также может быть следствием влияния основной патологии.
Клиническая картина
Независимо от типа опухоли ног и причины его появления симптомы патологии одинаковы. Существует несколько стадий протекания лимфатических отеков:
- Лимфедема. Скопление жидкости вблизи голеностопного сустава и на ступне. Отек мягкий, не вызывает боли при пальпации, становится более явным в вечернее время. Кожа в месте поражения бледнеет. К утру отечность исчезает.
- Фибредема. Может развиваться в течение нескольких лет. Сопровождается разрастанием соединительной ткани. Со временем отек располагается все выше, становится плотнее, кожа над ним утолщается. Степень проявления отека не зависит от активности и времени суток. При фибредеме присутствует болевой синдром, тяжесть в ногах, мышечные судороги, посинение кожи. На последних стадиях кожные покровы покрываются трещинами, ранками и язвами, из которых сочится лимфа. Отек явно заметен окружающим.
- Слоновая болезнь. Кожа становится грубой, плотной, синеватой. Контуры конечности теряются, нога перестает функционировать. Мягкие ткани подвергаются фиброзным изменениям и поражению кистами. Развиваются болезни суставов, язвы на коже не заживают, появляются экземы, рожистые воспаления. Самочувствие человека ухудшается – пациент жалуется на слабость, головную боль, увеличение веса, боли в суставах, потерю концентрации внимания.
Все три стадии лимфатических отеков ног хорошо различимы уже при визуальном осмотре врача. Обследование необходимо для подтверждения диагноза, который проблематично определить без анализов на стадии появления лимфедемы.
Методы диагностики
Лабораторные и инструментальные обследования назначает сосудистый хирург после проведения первичного осмотра. Виды диагностики лимфатических отеков ног:
| Обследование | Описание |
|---|---|
| Лимфография | Введение красящего вещества между первыми двумя пальцами стопы и костями плюсны. Поиск окрашенного лимфатического сосуда через небольшой разрез, введение в него рентгеноконтрастного вещества для выполнения снимка. |
| Лимфосцинтиграфия | Введение в подкожную клетчатку изотопного вещества для последующего проведения снимка. Позволяет оценить состояние лимфотока в динамике, степень проходимости сосудов. |
| Допплерография | УЗИ сосудов с эффектом Доплера. Необходимо для дифференциации лимфатического отека от других типов. |
| УЗИ органов малого таза | Произведение осмотра на наличие опухолей, заболеваний и состояний, ухудшающих отток лимфы к нижним конечностям. |
| Анализы крови – общий и биохимический | Оценка работы печени, почек, выявление воспалительных процессов и других патологий. |
| УЗИ сердца и ЭКГ | Контроль работы сердца для исключения его заболеваний. |
| Общий анализ мочи. | Определение состояния почек. |
Данных исследований достаточно для подтверждения лимфатических отеков ног. После обнаружения первичных патологий может быть назначена дополнительная диагностика.
Поддается ли заболевание лечению
Приобретенные лимфатические отеки на начальных стадиях можно полностью устранить. Вероятность выздоровления повышается при своевременном обнаружении основного заболевания. При переходе последнего в хроническую форму терапия отечности затрудняется.
Вторая стадия болезни нуждается в длительной или пожизненной поддерживающей терапии. Третья стадия не поддается лечению и требует ампутации ноги.
Ситуация с врожденными лимфатическими отеками решается индивидуально. В зависимости от причины их появления их можно устранить путем операции или пожизненно принимать препараты для облегчения состояния.
Терапевтические методы
При лимфатических отеках назначается комплексное лечение. Оно заключается в приеме медикаментов, коррекции питания и образа жизни, прохождении массажей, физиопроцедур и т.д.
Общие правила
Первоначально следует изменить ежедневные привычки. Пациентам с лимфатическими отеками ног специалисты рекомендуют:
- отказаться от высоких каблуков и тесной обуви;
- избегать тяжелых физических нагрузок и поднятия тяжестей;
- при вынужденной малоподвижности выполнять легкую разминку каждые 45-60 минут;
- ежедневно заниматься гимнастикой по 15-20 минут;
- выбирать качественное белье и одежду, не пережимающие сосуды;
- избегать позы «нога на ногу»;
- носить компрессионный трикотаж;
- всегда обрабатывать ранки на коже и использовать обувь для защиты от порезов и повреждений даже на пляже;
- после водных процедур использовать увлажняющие крема без отдушек;
- при повышенной потливости наносить на стопы тальк;
- регулярно подстригать ногти на ногах;
- не посещать бани, сауны и прочие подобные заведения;
- проходить сеансы массажа только у проверенных специалистов, предупредив их о диагнозе.
Основное правило – регулярная активность и занятия спортом с умеренной нагрузкой. Малоподвижность или чрезмерное увлечение упражнениями способны усугубить состояние больного.
Медикаментозная терапия
В первую очередь лекарства необходимы для лечения первичной патологии. Для облегчения самочувствия пациента путем устранения лимфатических отеков используются следующие препараты:
- антигистаминные;
- ангиопротекторы;
- антиагреганты;
- бензопироны;
- энзимы;
- антибиотики;
- иммуномодуляторы;
- флеботоники;
- диуретики;
- витамины.
Все средства назначаются строго по результатам комплексной диагностики. Их самостоятельный прием без предварительного обследования способен усугубить лимфатические отеки ног.
Питание
От рациона напрямую зависит скорость обменных процессов и самочувствие пациента. Особенно строго правила питания необходимо соблюдать пациентам с лишним весом. Меню при лимфатическом отеке ног должно выглядеть следующим образом:
- большое количество овощей и фруктов;
- употребление продуктов с мочегонными свойствами – травяных чаев, морсов, дынь, арбузов, помидоров;
- выбор мяса нежирных сортов, включение в рацион морепродуктов;
- отказ от соли, жирного, копченого, соленого, сладкого, кофе, черного чая, газированных напитков, выпечки;
- питье от 1,5 до 2 литров чистой воды в день;
- хлеб из муки грубого помола;
- каши на воде или разведенном молоке;
- добавление растительных масел в блюда.
Продукты можно запекать, варить, тушить или готовить на пару. Порции должны быть небольшими. Лучше всего принимать пищу 5-6 раз в день.
Компрессионный трикотаж
Ношение компрессионного трикотажа рекомендуется всем пациентам с лимфатическими отеками ног. Это значительно уменьшает интенсивность проявления заболевания. Надевать чулки следует утром, не вставая с постели, а снимать поздно вечером. Ночью ногам нужно давать отдохнуть. Под воздействием компрессии нормализуются местное кровоснабжение и лимфоток, восстанавливается состояние сосудов.
Использование медицинских чулок можно заменить аппаратными процедурами. Метод пневмокомпрессии осуществляется путем надевания специального сапога на пораженную конечность. Аппарат нагнетает воздух по направлению от стопы к бедру. Курс лечения продолжается 1,5-2 недели. Сразу после процедуры нужно выполнить легкую гимнастику.
Кинезиотерапия
Кинезиотерапия представляет собой комплекс процедур. Для устранения лимфатических отеков ног проводится лимфодренажный массаж и специальная физкультура. Первый необходим для нормализации лимфотока, укрепления стенок сосудов, восстановления местных обменных процессов, разрушения крупномолекулярных веществ. Он выполняется обученным специалистом и противопоказан при различных повреждениях кожных покровов, тромбозах, опухолях. Курс массажа – 10-14 дней.
Гимнастика проводится ежедневно в группах с инструктором. Во время занятий необходимо использовать компрессионный трикотаж. После прохождения обучения пациент может выполнять ее самостоятельно 1-2 раза в день. Все упражнения направлены на восстановление подвижности ноги, местного крово- и лимфотока, уменьшение отеков.
Физиотерапия
Считается вспомогательным методом лечения и используется одновременно с другими видами терапии. Виды физиопроцедур при лимфатических отеках ног:
- магнитотерапия;
- лазеротерапия;
- УФО аутокрови;
- амплипульстерапия.
Такое лечение лимфатических отеков ног можно проходить 1-4 раза в год в зависимости от показаний врача. Необходимый результат достигается после завершения полного курса физиотерапии.
Народная медицина
Эффективным считается лишь длительное применение народных средств. Результат от процедур или приема снадобий становится заметен в среднем через 1-3 недели. Важно регулярно проводить лечение, периодически делать перерывы в терапии. Прием любых средств должен быть согласован с лечащим врачом.
Популярные народные рецепты от лимфатических отеков ног:
- прием настоев из листьев подорожника, листьев одуванчика или цветков бессмертника;
- питье свекольного, одуванчикового или морковного сока;
- употребление настоя из чеснока и меда;
- наложение компрессов с добавлением березового дегтя, капустного сока или листьев подорожника;
- прием отваров чабреца, расторопши, душицы или календулы.
Рекомендуется использовать только один из рецептов. Перед его применением следует убедиться в отсутствии его взаимодействия с принимаемыми лекарствами.
Лечение пиявками
Гирудотерапия помогает улучшить состояние сосудов при лимфатических отеках ног, уменьшить объем скопившейся жидкости. Процедура проводится два раза в неделю в течение месяца. Лечение пиявками эффективно и при отеках на фоне варикоза.
Хирургическое вмешательство
Назначается при врожденных аномалиях и лимфатических отеках ног второй и третьей степени. В ходе операции удаляются пораженные сосуды, создаются искусственные пути для тока лимфы. Такое лечение отличается высокой эффективностью и позволяет полностью восстановить состояние конечности и избавиться от лимфатических отеков на ногах.
Лимфатические отеки у детей
В детском возрасте лимфостаз возникает вследствие врожденных патологий. Отеки локализуются на конечностях, теле и лице ребенка. Течение болезни усугубляется в подростковом возрасте из-за повышения нагрузки на лимфатическую систему. Лечение подбирается индивидуально и зависит от степени отеков ног.
В чем опасность патологии
Тяжесть возможных осложнений определяется стадией лимфатических отеков нижних конечностей. На начальном развитии они чреваты развитием последующих стадий болезни. Чем дольше присутствует патология, тем выше риск ухудшения ее течения и появления сопутствующих заболеваний – трофических язв, варикоза, тромбоза, слоновой болезни, инфицирования тканей. На последних стадиях лимфатических отеков существует вероятность развития онкологии.
Источник
Если вечером обнаружить у себя отек ног, как правило, боли и отечность нижних конечностей к утру исчезают, но если этого не происходит, или происходит не в полной мере, следует задуматься и начать серьезное обследование, в ходе которого может быть выявлен лимфостаз нижних конечностей. Согласно статистике, данным заболеванием страдает около 10% людей земного шара.
Немного о лимфатической системе
Несомненна связь сердечно-сосудистой и лимфатической сетей, так как последняя является частью кровеносной. Лимфатическая система представлена сетью сосудов, располагающейся во всем организме и по которым циркулирует лимфа. Лимфа образуется в процессе фильтрации плазмы крови, то есть жидкость проникает в межклеточное пространство, а оттуда вместе с крупнодисперсными белками межтканевого пространства попадает в лимфатические капилляры, а затем в лимфатическую сеть, где происходит «очистка» лимфы (в лимфоузлах), и снова вливается в кровеносную систему в районе нижних отделов шеи.
Лимфатическая система имеет свои «обязанности»:
- с ее помощью тканевая жидкость эвакуируется из межтканевого пространства (предупреждение отеков);
- вместе с белками межтканевого пространства через подключичные вены транспортирует тканевую жидкость обратно в кровяное русло;
- участвует в переносе жиров из тонкого кишечника в кровь;
- синтезирует лимфоциты, которые являются частью защитного механизма организма;
- отфильтровывает в лимфоузлах тканевую жидкость и удаляет из нее токсины, микроорганизмы, опухолевые клетки, инородные вещества;
- участвует в образовании антител.
Лимфатическая система состоит из лимфатических капилляров, сосудов, узлов, стволов и протоков. При любом повреждении лимфатических путей (слипание, закупорка или зарастание) свободный отток лимфатической жидкости от тканей нарушается, что приводит к отеку, в дальнейшем переходящий в лимфостаз.
Лимфостаз нижних конечностей: определение
Патологическое состояние, при котором нарастает отек тканей вовлеченной в процесс области (в данном случае нижние конечности) называется лимфостазом ног или лимфедемой (лимфатический отек). Данное заболевание обусловлено нарушением оттока жидкости по лимфатическим сосудам, что приводит к ее застою в тканевом пространстве и отеку. Среди пациентов с патологией периферических сосудов 3 – 7% составляют люди с лимфостазом ног.
Классификация лимфедемы
Различают первичный и вторичный лимфостаз ног. И если первичный лимфостаз нижних конечностей имеет врожденный характер, то вторичный развивается в течение жизни под действием каких-либо провоцирующих факторов. В свою очередь, вторичный лимфостаз подразделяется на юношеский (возникает в промежутке между 15 и 30 годами) и взрослый (развивается после 30 лет).
Причины
Первичный лимфостаз нижних конечностей имеет следующие причины возникновения:
- диаметр лимфатических сосудов очень мал;
- недостаточное количество лимфоотводящих путей;
- аномалии лимфатических сосудов (заращение, облитерация, удвоение);
- амниотические перетяжки, которые приводят к формированию рубцов, сдавливающих сосуды;
- генетическая предрасположенность к недоразвитию лимфатической системы;
- врожденные опухолевидные образования лимфосистемы.
Вторичный лимфостаз обусловлен различными заболеваниями, которые приводят к застою лимфы и отеку нижних конечностей:
- повреждение лимфатических путей как следствие травмы нижних конечностей (переломы, вывихи, хирургическое вмешательство);
- формирование рубцов и повреждение лимфососудов в результате ожогов, радиационного облучения;
- недостаточность сердечно-сосудистой системы;
- хроническая венозная недостаточность (после перенесенного тромбофлебита);
- доброкачественные и злокачественные новообразования лимфатической системы;
- избыточный вес;
- воспалительные процессы кожи ног (рожа);
- паразитарные инфекции (например, внедрение филярий в лимфососуды нарушает лимфоток, что вызывает вухерериоз – слоновую болезнь);
- гипоальбуминемия (недостаточность белка);
- хирургические вмешательства в области грудной полости и клетки (в том числе и мастэктомия);
- патология почек;
- удаление лимфоузлов;
- длительный постельный режим или неподвижность ног.
Симптомы лимфостаза ног
Лимфостаз ног в своем развитии проходит три стадии, имеющие разные проявления:
Первая стадия
Начальная фаза заболевания называется легким или обратимым отеком и называется лимфедемой. Отек/отеки ног при лимфостазе появляется в районе голеностопного сустава, у оснований пальцев и между костями плюсны с тыла стопы. Обычно подобное явление возникает к вечеру и/или после физической нагрузки. Кожа над отекшим местом бледная, легко собирается в складку при прощупывании. Разрастания соединительной ткани нет, а сам отек безболезненный и достаточно мягкий. После сна или отдыха нога/ноги быстро приходят в норму.
Вторая стадия
Данная стадия характеризуется необратимым отеком нижней конечности и носит название фибредемы. Фаза необратимого отека протекает медленно, до нескольких лет и проявляется разрастанием соединительной ткани. Отек «поднимается» вверх, становится достаточно плотным, а кожа над ним натягивается и утолщается, собрать ее в складку становится невозможным. Отек имеет постоянный характер, не исчезает в покое и сопровождается болевым синдромом или ощущением тяжести при физической нагрузке.
В эту стадию нижняя конечность начинает деформироваться, окружность ноги значительно увеличивается, а долгое стояние приводит к возникновению судорог в икроножных мышцах и суставах стопы. Кожные покровы приобретают синюшный оттенок, уплотняются (гиперкератоз), возможно появление бородавчатых выростов. Осложнениями данной стадии являются раны и язвы в местах постоянного трения кожи (контакт с одеждой, кожные складки), они воспаляются и постоянно сочатся лимфой. Разница диаметров здоровой и больной ноги может достигать 50 см.
Третья стадия
Это заключительная и самая тяжелая фаза болезни. На данном этапе заболевание называется слоновой болезнью или элефантиазом (элефантизм). Характеризуется значительным разрастанием соединительной ткани под отеком, кожа становится очень плотной и грубой, «как у слона», натянута и отливает синевой. Пораженная конечность сильно увеличена в размерах, утрачиваются ее контуры, а в мягких тканях развивается фиброз и кистозные изменения. Нога становится похожей на слоновью и полностью утрачивает свои функции. К осложнениям третьей стадии относятся: развитие остеоартроза, контрактур, экземы, трофических незаживающих язв и рожистого воспаления. 
Кроме местных проявлений лимфостаза нижних конечностей имеют место и общие симптомы:
- общая слабость;
- быстрая утомляемость;
- боли в голове;
- язык обложен белым налетом;
- утрата внимания и трудности с его концентрацией;
- прибавка веса, ожирение;
- боли в суставах.
Диагностика
После тщательного сбора анамнеза и жалоб, сосудистый хирург (ангиохирург, флеболог или лимфолог) проводит осмотр нижних конечностей и назначает дополнительные методы обследования:
Лимфография
Относится к рентгенологическим методам обследования. Заключается во введении промежуток (между 1 и 2 пальцами) стопы 1 – 2 кубика лимфотропного красителя, а потом между костями плюсны (1 и 2) производят поперечный надрез около 2 см, в котором видны окрашенные в синий цвет лимфососуды. В любой из видимых сосудов вводится рентгенконтрастное вещество, и делаются снимки.
Лимфография позволяет определить количество сосудов, их форму и проходимость, подключение коллатеральных сосудов и запасных, проницаемость стенки лимфососуда. Если имеет место равномерное заполнение сосуда контрастом с сохраненным диаметром его диаметром по всей длине, то говорят о сохранении проходимости и повреждении сократительного аппарата.
- При первичном лимфостазе отмечается недоразвитие сосудов
- При вторичном нарушенный ход сосудов, измененные формы, заполнение контрастом кожной сети и распространение вещества в подкожную клетчатку (экстравазация).
Лимфосцинтиграфия
Это метод радиоизотопной диагностики (в подкожную клетчатку вводится изотопное вещество, откуда оно попадает в лимфосеть, затем специальной гамма-камерой производятся снимки). Метод позволяет проводить наблюдение состояние лимфатической системы в динамике и определить характер лимфотока: коллатеральный, магистральный или диффузный, а также полный лимфостаз, оценить проходимость сосудов, их извитость и состояние клапанов.
Доплерография сосудов нижних конечностей
Или дуплексное сканирование сосудов – ультразвуковое исследование сосудов с применением эффекта Доплера (позволяет дифференцировать венозные и лимфатические отеки).
Прочие анализы
- УЗИ органов малого таза — выявление воспалительных заболеваний или опухолей, которые нарушают лимфоток.
- Биохимический и общий анализ крови — определение белков крови, печеночных ферментов, выявление признаков воспаления и прочее.
- Общий анализ мочи — для исключения патологии почек.
- Исследование сердца — назначаются УЗИ, ЭКГ сердца для выявления/исключения сердечной патологии.
Лечение
При лимфостазе нижних конечностей в обязательном порядке проводится лечение. Причем, чем раньше оно начато, тем выше шансы на успех. Терапия заболевания представляет собой задачу сложную, которая совмещает множество методик (лечебное питание, массаж, прием лекарств и прочее) и направлена на улучшение лимфооттока из нижних конечностей.
Все консервативные методы лечения применяются только на 1 стадии заболевания (фаза лимфедемы), когда еще не начались структурные изменения кожи и соединительной ткани. Как лечить лимфостаз, зависит от причины, его вызвавшей. В первую очередь необходимо (по возможности) устранить этиологический фактор (например, при наличии опухоли малого таза, сдавливающие лимфососуды, показано ее удаление). Общие рекомендации для больных с данной патологией:
- категорически запрещается посещать баню, сауну или загорать (тепловое воздействие способствует расширению сосудов, в том числе и лимфатических, что ухудшает крово- и лимфоток в ногах);
- нельзя носить обувь на каблуках или со шнуровкой (каблук увеличивает нагрузку на ноги и ухудшает лимфоток, а шнуровка перетягивает мягкие ткани и сосуды, в них проходящие, что тоже негативно влияет на заболевание);
- избегать подъема тяжестей и статических нагрузок (длительное стояние или сидение);
- обрабатывать даже незначительные повреждения кожи (в том числе и укусы) растворами антисептиков;
- отказаться от ношения тесного нижнего белья и облегающей одежды (во-первых, способствует сдавливанию лимфососудов, а, во-вторых, трение кожи в местах контакта с одеждой провоцирует образование трофических нарушений);
- нельзя сидеть, особенно долго, положив ногу на ногу (кстати, излюбленная поза женщин), так как такое положение затрудняет лимфо — и кровоток в ногах и органах малого таза;
- запрещается ходить босиком вне дома (высока вероятность повреждения кожи стоп и образования долго незаживающей язвы);
- при приеме ванны использовать специальные масла (Бальнеум Плюс), а после водных процедур протирать кожу ног кремами и лосьонами без отдушек и консервантов, что не только очищает кожу, но и смягчает ее, а также восстанавливает защитный барьер;
- использовать пудру (тальк, детскую присыпку) при сильной потливости ног, что снижает потоотделения и риск развития трофических нарушений;
- своевременно и аккуратно стричь ногти на ногах;
- при проведении массажа исключить приемы разминания.
Лечебное питание при лимфостазе
В первую очередь лечение заболевания должно начинаться с корректировки питания, особенно это актуально для больных с ожирением. Диета при лимфостазе направлена на ограничение потребления соли (хлорид натрия вызывает задержку жидкости в тканях и отеки) и острых блюд (вызывают жажду и повышают потребление жидкости).
Количество свободной жидкости должно быть не менее, но и не более 2 литров в день (чай и кофе заменить травяными чаями, компотами без сахара, морсами), исключить газированные напитки. Также следует ограничить простые углеводы (хлеб, выпечку, кондитерские изделия, конфеты и прочее), что способствует прибавке лишних килограммов, заменив их сложными (хлеб из муки грубого помола или отрубей, каши на воде или разведенном молоке: пшенная, ячневая, кукурузная).
Увеличить потребление овощей и фруктов (можно запекать, тушить, но не жарить), отдавать предпочтение салатам из свежих овощей, заправленных растительным маслом. Ограничить потребление животных жиров (около 10 гр. в день), так как насыщенные (животные) жиры в большом количестве затрудняют лимфоток. А растительных масел в питании должно быть не менее 20 гр. ежедневно. Кроме того, избыток животных жиров провоцирует развитие атеросклероза, что усугубляет течение лимфостаза.
Также в питании должно быть достаточное количество белков растительного и животного происхождения, что необходимо для образования антител и усиления иммунитета. Из животных жиров предпочтение отдавать кисломолочным продуктам, море- и субпродуктам. Источники растительного белка – гречка, бобовые культуры и орехи.
Компрессионное лечение и кинезиотерапия
Компрессионная терапия заключается в сдавливании кожи и подкожной клетчатки больной ноги таким образом, чтобы сила давления нарастала от стопы к голени и бедру. Пациентку в течение дня рекомендуется по возможности держать пораженную ногу в приподнятом положении, а на ночь подкладывать под нее валик или подушку (создание угла 45%).
Компрессия осуществляется эластическим бинтованием нижней конечности и ношением эластичного чулка. Наложение эластичного бинта проводится утром, не вставая с постели, начиная с каждого пальца, затем переходя на стопу и далее на голень и бедро. На ночь ногу разбинтовывают (см. выбор компрессионного белья при варикозе).
Также применяется и метод пневмокомпрессии с помощью специальных аппаратов, который заключается в последовательном механическом сжатии ноги с определенным давлением. Для этого на больную ногу надевается специальный пневматический сапог, в который нагнетается воздух по направлению от стопы к бедру. На курс полагается 10 – 14 процедур. После каждого сеанса проводятся легкие гимнастические упражнения.
Кинезиотерапия – это проведение лимфодренажного массажа и выполнение упражнений лечебной физкультуры. Массаж при лимфостазе ног поддерживает лимфоток, «выгоняет» лимфу из отечных тканей, стимулирует фагоцитоз макрофагами, усиливает работу капиллярного лимфатического насоса. Также с помощью массажа разрушаются крупномолекулярные вещества, которые препятствуют нормальному лимфотоку.
Лимфодренажный массаж осуществляется специалистом и противопоказан при трофических нарушениях кожи больной ноги, тромбозе вен и при наличии опухолей и заболеваний внутренних органах. Допускается и проведение самомассажа (на начальных стадиях). В домашних условиях массаж рекомендовано проводить после принятия теплой ванны, и после нанесения на кожу ноги специального крема.
В первые 3 – 5 минут осуществляются круговые поглаживающие движения (важно помнить: массаж выполняется по ходу лимфотока, то есть от стопы вверх), затем осуществляются растирающие движения и надавливание и заканчивают сеанс похлопываниями. Продолжительность массажа составляет 15 минут. Рекомендованы курсы на 14 дней с 1 – 2-недельным перерывом. После завершения сеанса массажа следует совершить 10 легких прыжков на носках или 15 раз потянуться на носках.
Лечебная гимнастика (ЛФК) проводится дважды в день, по 5 – 10 минут и включает следующие упражнения (на твердой поверхности):
- в горизонтальном положении выполнять «велосипед» как больной, так и здоровой ногой;
- поднять больную ногу вверх (не сгибая) и выполнять ею круговые движения;
- в положении сидя сгибать и разгибать пальцы стоп;
- вращать ноги коленным, а затем голеностопным суставами;
- в положении сидя рисовать ступнями «восьмерки» и вращать поочередно одной и другой ступней.
ЛФК проводится обязательно в чулках или эластичных бинтах.
Кроме того, при лимфостазе показано плавание и «скандинавская» ходьба (с лыжными палками).
Лекарственная терапия
Медикаментозное лечение лимфостаза нижних конечностей включает широкий спектр лекарственных препаратов, которые нормализует крово- и лимфоток, снижают проницаемость стенок сосудов и повышают их эластичность:
- флеботропные средства (детралекс, троксевазин и гель троксерутин) – улучшают тканевую микроциркуляцию, повышают тонус вен, восстанавливают лимфоток;
- энзимные препараты (вобэнзим, флогэнзим) – стимулируют иммунитет, борются с отеками, оказывают противовоспалительное и фибринолитическое действие;
- бензопироны (кумарин) – снижают высокобелковые отеки, разжижают кровь, активизируют протеолиз за счет активации макрофагов; также назначаются и добезилат кальция, по действию схожий с бензопиронами;
- гомеопатическое средство – лимфомиазот, стимулирующий обмен веществ, улучшающий лимфоотток и усиливающий выведение токсинов из организма;
- ангиопротекторы (лекарства из вытяжки конского каштана) – нормализуют тонус лимфатических сосудов и вен, уменьшают проницаемость сосудистой стенки, что снижает интенсивность отеков (эскузан, венитан, аэсцин);
- диуретики – назначаются с осторожностью под контролем врача;
- антиагреганты (разжижают кровь) – трентал, курантил;
- антибиотики и противовоспалительные препараты при трофических нарушениях кожи (язвы, экземы, рожистое воспаление);
- антигистаминные средства – рекомендованы при рецидивах рожистого воспаления и подавляют тормозящее влияние гистамина на сократительную активность лимфососудов (см. все антигистаминные средства);
- солкосерил – снижает отечность тканей, оказывает регенеративное действие, повышает тонус сосудистой стенки (стимулирует образование коллагена в стенках сосудов);
- иммуномодуляторы (янтарная кислота, настойка элеутерококка, ликопид) – стимулируют иммунитет, укрепляют сосудистую стенку;
- витамины (аскорбиновая кислота, витамин Е, РР, Р) – укрепляют сосудистую стенку, снижают проницаемость сосудов, оказывают антиоксидантный эффект.
Физиотерапевтические процедуры
Из физиолечения при данном заболевании применяется:
- электростимуляция сократимости лимфососудов;
- лазеротерапия;
- магнитотерапия;
- амплипульстерапия;
- УФО аутокрови – реинфузия собственной крови после ее облучения ультрафиолетом.
Народные методы лечения
Лечение народными средствами применяется как дополнительное к основной терапии лимфостаза и проводится после консультации с врачом:
- компрессы из березового дегтя и запеченного лука на больную ногу;
- компрессы с капустным соком или прикладывание капустных листьев к пораженной конечности;
- настой из листьев подорожника;
- настой чеснока и меда — 250 гр. измельченного чеснока, 350 гр. меда, настаивается 1 неделю, прием по 1 ст. ложке 3 р/день в течение 3 месяцев за час до еды;
- употребление свекольного сока;
- прием сока одуванчика и подорожника;
- отвар цветков бессмертника (2 части), подорожника и листьев одуванчика (по 1 части) заливают поллитром кипятка, 6 часов дают настояться, прием в течение месяца 4 р/день по 100 мл перед едой.
Но следует учитывать, что народная терапия эффективна только в начальной стадии заболевания.
Источник
