Лечение отека ноги лазером

Содержание статьи: 
- Опасность варикозного расширения
- Наследственность и образ жизни
- Статистика
- Симптомы паталогии сосудов
- Классификация варикоза
- Лечение варикоза: лазер,классические методы,склеротерапия
- Показания и противопоказания
- Проведение лазерной коагуляции
- Реабилитация
- Часто задаваемые вопросы о лечении лазером
Лечение варикоза лазером (эндоваскулярная лазерная коагуляция) – современный действенный метод борьбы с варикозным расширением сосудов на ногах. Этот метод впервые был применен в 1999 году в США, российские флебологические клиники используютлазерное лечение вен с 2003 года.
Варикоз – косметический недостаток или серьезный недуг?

Так называемая болезнь усталых ног, варикознаступает из-заизменения строения стенки сосуда: онудлиняется, становится извитым, а в участках истончения стенки образуются узлы. Деформированная венозная стенка не выдерживает давления крови, просвет сосуда расширяется, что влечет за собой отказ в работе клапанов, направляющих ток крови. Возникает обратный отток крови (рефлюкс).
Опасность варикозного расширения
Этот самый рефлюкс (обратный ток крови)провоцирует повышение давления во всей кровеносной системе. Движение артериальной крови замедляется, ткани и органы испытывают гипоксию. Венозный застой приводит к накоплению в тканях токсичных продуктов обмена, в поверхностных и глубоких венахв следствии чего так же могут образоваться тромбы. А оторвавшийся тромб может переместиться с током крови в лёгочную артерию, тромбоэмболию. Последняя представляет собой тяжелое осложнение, нередко заканчивающееся летально.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время. Или позвоните нам по телефону +7(495) 967-94-42 | Запись онлайн |
Наследственность и образ жизни
Варикозное расширение сосудов – наследственная болезнь, которая усугубляется образом жизни человека. Предрасположенность к патологии вен у людей, в чьей семье никто не страдал от этой болезни, не превышает 20%. Если варикоз диагностирован у одного из родителей, риск появления болезни у потомков вырастает до 25% для мужчин и до 63% для женщин. Наследственная природа варикоза проявляет себя в нарушении баланса белков коллагена и эластина. Первый отвечает за жесткость стенки сосуда, второй за эластичность.
Так же читайте статью варикоз у женщин
Внешние факторы, способствующие развитию болезни: 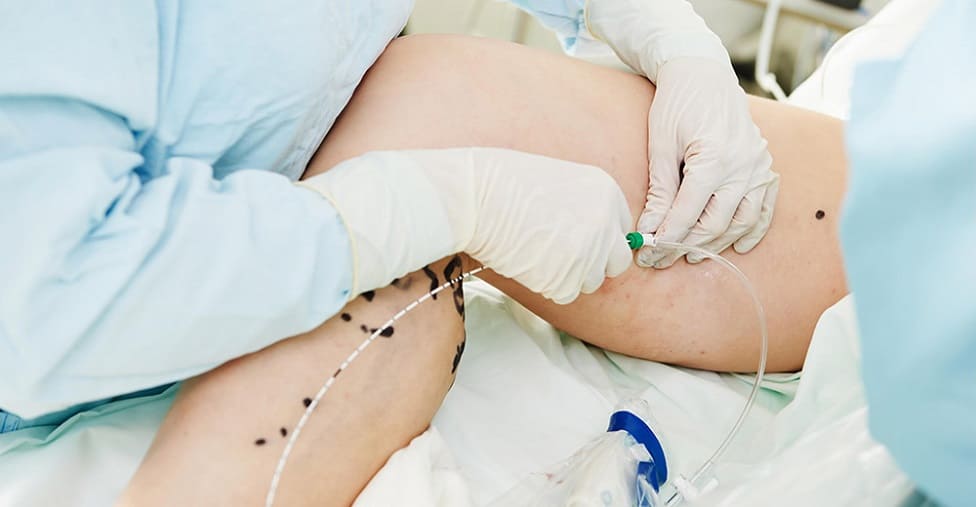
К второстепенным факторам относят также хронические запоры, ношение обуви на высоких каблуках и узкой одежды. Привычки и условия рабочих будней срабатывают как детонатор, запуская наследственную предрасположенность.
Статистика
В развитых странах варикозом страдает порядка 90% женщин и около 65% мужчин. В России за медицинской помощью, в том числе, за лечением лазеромварикозного расширения вен нижних конечностей обращаются не более 8% жителей.
Симптомы патологии сосудов
Запланировать визит к флебологу следует, если вы замечаете:
- тяжесть в ногах;
- усталость ног при физических нагрузках;
- парестезии (так называемыемурашки);
- жжение в мышцах;
- боли в ногах, которые стихают после прогулки;
- отеки по вечерам;
- дискомфорт, который не дает заснуть (синдром «беспокойных ног»);
- ночные судороги в ногах.
Классификация варикоза
Существует несколько видов классификации варикозного расширения сосудов и хронической венозной недостаточности. Наиболее распространенная – клиническая классификация:
- Стадия 0 -появились симптомы варикоза, но внешних изменений нет. На этой стадии поражение сосудов можно обнаружить только в процессе медицинского обследования;
- Стадия 1 — на коже видны телеангиоэктазии (или «паучки»), сетки внутрикожных расширенных сосудов (ретикулярный варикоз);
- Стадия 2 -вены расширяются в диаметре более чем на 3 мм, заметны варикозные узлы;
- Стадия 3 -отек пораженной ноги;
- Стадия 4 — на коже вокруг пораженного участка появляется гиперпигментация, развивается экзема;
- Стадия 5 — стадия зажившей язвы;
- Стадия 6 — стадия открытой язвы.

Зачем нужно знать об этой классификации? Дело в том, что уже с четвертой стадии полностью восстановить поврежденные ткани достаточно сложно, даже если лечить варикоз вен лазером. Вовремя обнаруженный и вылеченныйварикоз(лазером или другими методами, имеющимися в распоряжении флебологии) – это возможность сохранить красоту и здоровье ног, организма в целом. Поэтому не стоит откладывать визит к врачу, если вы заметили первые признаки болезни.
Лечение варикоза: лазер, классические методы, склеротерапия
В современных флебологических клиниках применяют разные методы и методики терапии. Забегая вперед, отметим, что именно лечение вен лазером отличается высокой эффективностью, минимальной травматичностью, непродолжительным периодом восстановления без рецидивов и осложнений.

Консервативная терапия применяется на ранней стадии или в комплексе с другим методом лечения варикоза. Включает в себя ношение компрессионного белья,использование мазей, венотоников.
Традиционное хирургическое удаление сосуда с помощью специального металлического зонда. Эффективная, но болезненная процедура с длительным периодом реабилитации ириском послеоперационных осложнений.
Склеротерапия проводится с использованием препарата, который действует как склейкавенозных стенок.Эта процедура подходит для работы срасширеннымисосудами небольшого диаметра.
Флебэктомия – удаление пораженного участка сосуда через прокол крайне малых размеров.
Эндовенозная лазерная коагуляция- передовой метод, малоинвазивный, эффективный и безопасный. Лазерная коагуляция (ЭВЛК) применяется в Первом Флебологическом Центре в Москве для лечения варикоза вен разной степени сложности.
Удобный и быстрый способ подробней узнать о способах и ценах лечения варикоза в Первом Флебологическом Центре – позвонить нам!
Преимущества ЭВЛК:
- малотравматичная процедура, которую проводятамбулаторно, под местной анестезией;
- минимальное время восстановления;
- отсутствие следов и шрамов;
- низкий процент рецидивов.
Показания и противопоказания
Процедура ЭВЛК применяется для терапии варикозного расширения сосудовс разным диаметром венозного ствола и анатомическими особенностями.
Лечение варикозного расширения вен нижних конечностей лазером противопоказано при:
- тромбозе;
- сахарном диабетеI типа;
- диагностированном атеросклерозе артерий;
- ишемииног;
- сердечно-сосудистых заболеваниях;
- нарушении свертываемости крови;
- беременности и в период лактации;
- индивидуальной непереносимостипрепаратов.
Обратите внимание: возраст пациента не включен в перечень противопоказаний.
Проведение лазерной коагуляции
Специальной предварительной подготовки не требуется, каждый этап процедуры сопровождается ультразвуковым контролем.Выполнив местное обезболивание, врач прокалывает сосуд и вводит специальный радиальный световод. Затем пространство вокруг пораженного участка заполняют специальным анестетиком – препарат не только обезболит манипуляцию, но и защитит ближайшие ткани от чрезмерного воздействия лазерного тепла. В световод подается лазерное излучение, которое действует как склерозант, спаивая стенки вены, после чего она рассасывается. Когда процедура окончена, на пациента надевают компрессионные чулки. Средняя продолжительность манипуляции составляет 30-60 минут.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время. Или позвоните нам по телефону +7(495) 967-94-42 | Запись онлайн |
Реабилитация
Два базовых условия быстрого и успешного восстановления после процедуры:
- Ношение компрессионного белья в течение первых 5 дней круглосуточно, затем до 3-4 недель –в дневное время.
- Ежедневные прогулки не менее часа.
В первые день — два после лечения варикоза ног может подняться температура, ощущается тянущая боль на участке, где проводилась манипуляция. Проконсультируйтесь с врачом, какие болеутоляющие и жаропонижающие средства лучше принимать. Кроме того, в течение месяца не следует интенсивно заниматься спортом, посещать баню/сауну.
Часто задаваемые вопросы о лечении лазером
Насколько эффективно лазерное вмешательство?
Европейские и российские исследования показали, что эффективность процедуры составляет не менее 93%. Результаты ЭВЛКлучше тех, которые дают радиочастотная абляция и склеротерапия. А, в отличие от традиционного оперативного вмешательства, лечение лазером варикозного расширения венхорошо переносится пациентами, имеет короткое время восстановления, риск возникновения осложнений сведен к минимуму.
Результаты лечения наших пациентов

Заболевание: Телеангиэктазия
Метод лечения: Пенная склеротерапия
Для удаления звёздочек пациенту провели сеанс микропенной склеротерапии (Foam-Form) ретикулярных вен под контролем лазерной трансиллюминации.

Заболевание: Телеангиэктазия
Метод лечения: Пенная склеротерапия
Для удаления звёздочек пациенту провели сеанс микропенной склеротерапии (Foam-Form) ретикулярных вен под контролем лазерной трансиллюминации.

Заболевание: Телеангиэктазия
Метод лечения: Пенная склеротерапия
Для удаления звёздочек пациенту провели сеанс микропенной склеротерапии (Foam-Form) ретикулярных вен под контролем лазерной трансиллюминации.

Заболевание: Телеангиэктазия
Метод лечения: Пенная склеротерапия
Для удаления звёздочек пациенту провели сеанс микропенной склеротерапии (Foam-Form) ретикулярных вен под контролем лазерной трансиллюминации.

Заболевание: Телеангиэктазия
Метод лечения: Пенная склеротерапия
Для удаления звёздочек пациенту провели сеанс микропенной склеротерапии (Foam-Form) ретикулярных вен под контролем лазерной трансиллюминации.

Заболевание: Телеангиэктазия
Метод лечения: Пенная склеротерапия
Для удаления звёздочек пациенту провели сеанс микропенной склеротерапии (Foam-Form) ретикулярных вен под контролем лазерной трансиллюминации.
Сколько стоит лазерное лечение варикоза в Москве?
Эндовазальная лазерная коагуляцияпроводится с использованием высокотехнологичного оборудования и дорогостоящих расходных элементов (одноразовых световодов), поэтому не может быть дешевой процедурой. Если вам предлагают за низкую цену лечение варикоза вен в Москве, знайте, чтоэкономить будут на качестве процедуры или на квалификации врача. Стоит ли ваше здоровье такой сомнительной экономии, решать вам.
Государственные лицензии на ведение медицинской деятельности
Лицензия медицинской деятельности
Общий или местный наркоз?
Лечение вен ног лазером проводится не под общим наркозом, а с использованием местной, проводниковой или спинальной анестезии – быстро и безболезненно.
Сколько времени требуется на восстановление после процедуры? 
Уже через два часа после эндовазальной лазерной коагуляции пациент может идти домой, здоровый и трудоспособный.
Почему варикоз не лечат только лазером?
У каждого современного метода есть показания и ограничения, врач индивидуально подбирает наиболее оптимальный из них.Внашей флебологической клинике практикуются все современные методы лечения варикоза, что дает гарантированно положительные результаты.
Специалисты

Доктор мед. наук Профессор
Ведущий хирург-флеболог Центра

Ведущий хирург-флеболог центра
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время. Или позвоните нам по телефону +7(495) 967-94-42 | Запись онлайн |
Источник
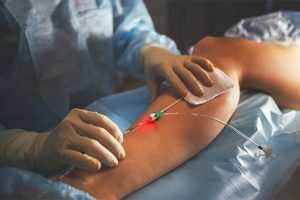
 Эндовазальная лазерная коагуляция (ЭВЛК), она же эндовенозная лазерная облитерация (ЭВЛО), которая проводится в клинике флебологии «Delete» в СПб, относится к числу малоинвазивных и малотравматичных процедур. В отличие от стандартных хирургических вмешательств, в ходе лазерной коагуляции варикозных вен не проводится разрезов кожи, механического удаления деформированных сосудов, перевязки крупных венозных стволов. Тем не менее, в ходе ЭВЛК выключаются из патологического кровотока и подвергаются рубцеванию значительные по протяженности сосуды среднего и большого калибра. Все это не может пройти незамеченным для организма.
Эндовазальная лазерная коагуляция (ЭВЛК), она же эндовенозная лазерная облитерация (ЭВЛО), которая проводится в клинике флебологии «Delete» в СПб, относится к числу малоинвазивных и малотравматичных процедур. В отличие от стандартных хирургических вмешательств, в ходе лазерной коагуляции варикозных вен не проводится разрезов кожи, механического удаления деформированных сосудов, перевязки крупных венозных стволов. Тем не менее, в ходе ЭВЛК выключаются из патологического кровотока и подвергаются рубцеванию значительные по протяженности сосуды среднего и большого калибра. Все это не может пройти незамеченным для организма.
В течение полутора месяцев после процедуры пациенту необходимо находиться под наблюдением своего лечащего врача. В привычный образ жизни придется внести некоторые коррективы. Нужно быть готовым к длительному сохранению отека, болей и синяков, пока ткани полностью не восстановятся после вмешательства. Давайте посмотрим, в каких случаях заживление идет «в штатном режиме», а в каких неприятные симптомы начинают сигнализировать о проблеме и требуют обращения за медицинской помощью.
Боли после ЭВЛК
Специалисты выделяют несколько основных причин, по которым могут возникать неприятные ощущения и боли после ЭВЛО. Это:
- Термическое повреждение венозной стенки. В стенках сосуда в ответ на лазерное воздействие развивается ожог. Боли, связанные с термическим повреждением, появляются практически сразу после прекращения действия местного анестетика, имеют умеренную интенсивность, постепенно ослабевают и к концу вторых суток исчезают полностью. Неприятные ощущения имеют четкую локализацию – по ходу вены.
- Развитие посткоагуляционных флебитических явлений. На 4-7 сутки в стенках коагулированной вены развивается воспаление (флебит). В это же время ноги после ЭВЛК снова могут начать болеть. Болевые ощущения в проекции коагулированной вены чаще тянущие, ноющие. Проходят они самостоятельно и без лечения по мере стихания воспалительного процесса и замещения тяжа спавшейся вены соединительной тканью.
- Нарушение техники наложения компрессионного бандажа. Интенсивные боли в оперированной конечности в этом случае развиваются в первые сутки после вмешательства. При правильно наложенном бандаже дискомфрт может отмечаться у пациентов с низким болевым порогом.
Интенсивность болей в первых двух случаях определяется целым рядом факторов. В первую очередь это объем операции (длина и диаметр коагулированных вен), плотность потока энергии во время процедуры ЭВЛО (фактически, настройки лазерного аппарата, на которых выполняется вмешательство), близость облитерированного сосуда к коже.
Не последнюю роль играет и индивидуальная чувствительность индивида к боли. Согласно статистике, прием обезболивающих препаратов необходим каждому 5-му пациенту. Достаточный уровень обезболивания дают препараты из группы нестероидных противовоспалительных средств, тех самых, которые мы в повседневной жизни принимаем в случае головной или мышечной боли.
Следует особо отметить, что боли после ЭВЛО могут сочетаться с таким симптомом как чувство натяжения в области коагулированной вены при полном разгибании конечности. Это нормальное явление, которое является следствием постепенного замещения сосуда соединительной тканью. Продолговатый рубец, который формируется под кожей, не такой эластичный, как неизмененная вена. Отсюда и чувство натяжения.
Синяки после ЭВЛК
Причин появления локальных кровоизлияний в ткани, окружающие «проблемную» вену, два. Это:
- Повреждение стенки сосуда в ходе операции.
- Реакция на распространение в тканях раствора для местной анестезии, когда давление, с которым препарат вводится в ткани, травмирует мелкие сосуды.
Кровоизлияния и последующее «цветение» синяков в области коагулированной вены являются абсолютной нормой для реабилитационного периода. Они проходят самостоятельно, постепенно бледнея и рассасываясь.
Отек и онемение после ЭВЛК
Отеки после эндовенозной лазерной коагуляции бывают разные. В зависимости от механизма и времени возникновения различают:
- Отек как реакция на повреждение тканей. Такой отек начинает нарастать сразу после процедуры ЭВЛО, достигает своего пика ко 2-4 дню и затем постепенно идет на спад. Снижает выраженность отека ношение компрессионного белья, а также проводимая медикаментозная терапия.
- Отек как следствие нарушения оттока крови и лимфы от пораженной конечности. Чем больше диаметр коагулированных сосудов, тем выше вероятность того, что для перестройки кровотока в конечности потребуется достаточно много времени. Восстановить крово- и лимфообращение помогает ношение компрессионного белья в том режиме, который порекомендует врач. При облитерации определенных вен может нарушиться отток лимфы из тканей, что будет проявляться длительно существующим отеком стопы или голени. В этом случае неприятные ощущения отечность после ЭВЛК сохраняются в течение месяца или полутора.
Риск повреждения нервных стволов во время ЭВЛО сводится к нулю, поэтому неврологические осложнения в послеоперационном периоде практически не встречаются. Онемение после ЭВЛК может быть связано с остаточным действием раствора для местной анестезии. Имеет значение и непосредственное действие фармпрепаратов, и сдавление нервных волокон при введении значительного объема раствора при проведении тумесцентной анестезии. По мере рассасывания раствора чувство онемения должно уменьшаться до полного восстановления температурной и тактильной чувствительности.
Как понять, что что-то пошло не так?
Если после ЭВЛК болит нога не только в места расположения коагулированной вены, есть другие симптомы, которые не проходят в установленные сроки, необходимо обратиться к своему лечащему врачу. Большинство проблем можно скорректировать путем подбора белья с нужной степенью компрессии, изменения плана фармацевтического лечения. Цены на лазерную флебологию доступны широкому кругу людей, поэтому ЭВЛК в СПб уже давно стала рутинной операцией. Накопленный врачами опыт свидетельствует о том, что в норме восстановительный период за исключением первых 2-4 дней должен проходить максимально комфортно для пациента.
Источник
Просмотров: 1090
Проблема лечения больных с заболеваниями сосудов нижних конечностей является актуальной для современной медицины, что связано с несвоевременной диагностикой, недостаточной эффективностью консервативных и оперативных методов лечения больных, а также постоянно возрастающим уровнем заболеваемости. Среди физических методов лечения привлекает свое внимание низкоинтенсивное лазерное излучение (НИЛИ) в красной и ближней инфракрасной областях спектра, обладающее противовоспалительным, противоотечным, обезболивающим, ангиотропным действием. Благодаря своим свойствам лазерное излучение восстанавливает проницаемость мембран и микроциркуляцию в зоне пораженных тканей, оказывает оптимизирующее влияние на процессы жизнедеятельности клетки. Клинически это проявляется уменьшением отека, ускорением процессов эпителизации вплоть до полного заживления раны или язвы. (Авруцкий М.Я. и др.,1991; Плетнев С.Д. 1996; Немцев И.З., Лапшин В.П. 1997).
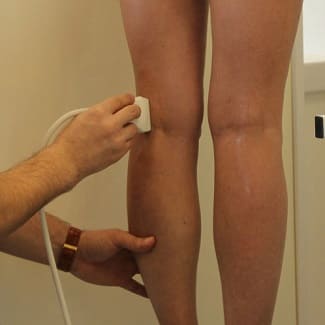
Одним из методов оценки морфофункционального состояния внутрисосудистого русла основных магистральных и коллатеральных сосудов при заболеваниях сосудов нижних конечностей является перфузионная сцинтиграфия. Метод, при минимальной лучевой нагрузке на пациента, прост в выполнении, легко переносится больными, в том числе пациентами пожилого возраста, привлекает возможностью неоднократного применения для контроля за состоянием сосудистого русла.
В Центре лазерной медицины СПбГМУ имени академика И.П. Павлова в течение нескольких лет применяется НИЛИ для лечения больных с заболеваниями сосудов нижних конечностей. В зависимости от выраженности заболевания используются различные методики надсосудистого лазерного облучения крови, контактного и бесконтактного воздействия на пораженные зоны. Обычно курс лазеротерапии состоял из 10-15 процедур, проводимых ежедневно, кроме выходных дней.
Было обследовано 77 пациентов, в возрасте 23-79 лет, из них 42 — с облитерирующим атеросклерозом (ОАСНК), 35 — с варикозной болезнью.
Сцинтиграфическое исследование пациентов проводили на гамма-камере »Sigma-410S» (США, Германия), сопряженной с ЭВМ в положении лежа на спине (исследовались — область стоп, голеней и бедер). Были использованы радиофармацевтические препараты (РФП), позволяющие оценить объем циркулирующей и депонированной крови в сосудистом русле. Анализ сцинтиграмм осуществляли визуально и с помощью компьютерной программы, позволяющей оценить в процентном соотношении интенсивность циркуляции крови. В норме радиофармпрепарат равномерно распределяется в сосудистом русле обеих нижних конечностей, с относительным снижением уровня накопления препарата от бедра к стопе, что объясняется анатомо-топографическим строением конечностей. По уменьшению или увеличению активности препарата в том или ином сегменте нижних конечностей можно непосредственно диагностировать изменения периферического кровообращения.
В настоящей работе представлены результаты лечения 42 больных облитерирующим атеросклерозом сосудов нижних конечностей в возрасте от 27 до 79 лет, которые в комплексном лечении получали курс лазеротерапии. Трофические язвы и долго незаживающие раны имелись у 18 пациентов (43%). Операции аорто-бедренного бифуркационного шунтирования и бедренно-тибиального шунтирования были выполнены 10 пациентам (24%).
По данным сцинтиграфического исследования исходно до курса лазеротерапии у пациентов облитерирующим атеросклерозом сосудов нижних конечностей 1-2А степени ишемии (по классификации Fontaine) без трофических язв определялось общее неравномерное диффузное снижение кровотока, особенно в области стоп. Накопление рафиофармпрепарта колебалось в пределах 80% от должной нормы, клинически определялось снижение кожной температуры, бледность кожных покровов и субъективные жалобы.
Курс лазеротерапии состоял из 10 процедур, пациентам проводилось транскутанное надсосудистое лазерное облучение крови на аппарате «ШАТЛ-КОМБИ». На проекцию сосудистого пучка в обеих подколенных ямках (по 10 минут) помещали приспособление для баромассажа сочетанного с лазерным облучением. Оно представляет собой специальную стеклянную банку (диаметр — 2.5 см) со светоотражающим напылением. С помощью специального компрессора под банкой создавали отрицательное давление. Излучение гелий-неонового лазера (ГНЛ) доставляли с помощью гибкого световода, мощность света ГНЛ на выходе световода составляла 15 мВт.
После проведенного лечения у пациентов общий кровоток в конечности от бедра к стопе увеличивался и достигал параметров циркуляции крови у практически здоровых лиц.
У пациентов со 2Б и 3А степенью ишемии было отмечено снижение накопления радиофармпрепарата во всей конечности в пределах 50-60% от должной нормы, особенно в области стоп, кровоток в проекции пальцев практически полностью отсутствовал («сцинтиграфическая ампутация»). При лечении данных пациентов курс лазеротерапии увеличивался до 15 процедур.
В результате симметрично в обеих конечностях увеличивался общий кровоток в среднем на 20% и достигал 80% от должной нормы, эти изменения имели место у 70% пациентов. У 25% пациентов положительной динамики не наблюдалось и эффект от лечения был минимальным, а у 5% — была отрицательная динамика.
Характерно, что более отчетливый эффект надсосудистого облучения крови был отмечен у пациентов старше 70 лет. Вероятно, это связано с влиянием на микроциркуляторное русло, изменения которого носят спастический и спастико-атонический характер (Бураковский В.И., Бокерия Л.А.,1989). Согласно данным Schiindl A., Schiindl L.(1996) у больных с ангиопатиями под воздействием лазерного облучения увеличиваются количество и просвет функционирующих капилляров, в определенной степени оптимизируется транскапиллярный обмен в дистрофически измененных тканях, находящихся в состоянии внутри- и внеклеточной дегидратации, сочетающейся с изменениями ионного баланса, склеротическими и атрофическими процессами. В этих условиях даже небольшое ангиопротекторное действие проявляется положительным клиническим эффектом.
У больных с 3 степенью ишемии и с наличием трофических изменений кожи (гиперкератоз, гиперемия) на фоне общего резкого снижения кровотока (в пределах 40-50%) выявлено значительное увеличение циркуляции крови в проекции кожных изменений, которое регистрировалось повышением накопления препарата, составляющее примерно 120-150% от нормы. Эти области имеют большие размеры, не имеют четких контуров. После курса лазеротерапии у 75% больных положительная динамика проявлялась увеличением циркуляции крови в обеих конечностях примерно на 20-25%, а в зонах трофических изменений кожи кровоток уменьшался в среднем на 30-40%, причем у 10% больных происходило восстановление перфузии. У 20% больных динамики не наблюдалось, у 5% (1-2 больные) — отрицательная динамика. Это, вероятно, связано с тем, что больные на фоне лечения периодически злоупотребляли алкоголем и курили.
У больных с 3 степенью ишемии и с наличием трофических изменений кожи (гиперкератоз, гиперемия) на фоне общего резкого снижения кровотока (в пределах 40-50%) выявлено значительное увеличение циркуляции крови в проекции кожных изменений, которое регистрировалось повышением накопления препарата, составляющее примерно 120-150% от нормы. Эти области имеют большие размеры, не имеют четких контуров. После курса лазеротерапии у 75% больных положительная динамика проявлялась увеличением циркуляции крови в обеих конечностях примерно на 20-25%, а в зонах трофических изменений кожи кровоток уменьшался в среднем на 30-40%, причем у 10% больных происходило восстановление перфузии. У 20% больных динамики не наблюдалось, у 5% (1-2 больные) — отрицательная динамика. Это, вероятно, связано с тем, что больные на фоне лечения периодически злоупотребляли алкоголем и курили.
По данным сцинтиграфии у пациентов с облитерирующим атеросклерозом сосудов нижних конечностей с трофическими язвами на фоне общего снижения циркуляции крови исходно, до курса лазеротерапии определялось резкое усиление кровотока примерно на 130-160 % в проекции язвы, причем эта зона была по размеру всегда больше, чем сама язва. Характерно, что в этой области выявляется резкое неравномерное увеличение циркуляции крови, а в отдельных участках трофической язвы максимум накопления составил 160% в сравнении с кровотоком в том же сегменте конечности практически здоровых лиц. Интенсивность в накоплении препарата в этой области неравномерная, что проявляется в максимальной его активности от центра к периферии язвы.
Больным с трофическими язвами назначали комбинацию надсосудистого облучения крови (по 6 минут на область проекции сосудистого пучка в обеих подколенных ямках) с местным лазерным облучением зоны трофического поражения (контактно и бесконтактно). Контактное облучение проводили («ШАТЛ-КОМБИ») по полям (от 1 до 6 за одну процедуру), количество которых определяли в зависимости от размера язвы. Бесконтактное облучение осуществляли по дистанционно-сканирующей методике. При этом воздействие оказывали на всю зону поражения. Время контактного или дистанционного облучения зон кожного повреждения составляло 8-10 минут за одну процедуру.
После курса лазеротерапии у 50% пациентов имелась отчетливая положительная динамика. По данным сцинтиграфии кровоток симметрично увеличивался в обеих конечностях на 10-15%. В проекции язвы интенсивность накопления препарата снижалась и составляла 120-130%, клинически размеры язвы также достоверно уменьшались. У 7 больных язвы закрывались полностью и на месте ее оставались трофические изменения, в этих участках интенсивность накопления падала и составляла примерно 110 %.
В динамике установлено, что эффективность лечения больных облитерирующим атеросклерозом коррелирует со степенью ишемии, то есть максимальный эффект наблюдается при минимальной ишемии и возможно излечение больного, а минимальный эффект наблюдается при максимально выраженной ишемии, что вероятно указывает на снижение резервных возможностей сосудистого русла. Известно, что по мере прогрессирования атеросклеротического процесса изменяется состояние сосудистой стенки от выраженного спазма до спастико-атонического и атонического состояния. Вероятно, положительная динамика при 1-2А степени ишемии и сцинтиграфическая картина «излечения» соответствует устранению вазоконстрикторного влияния на сосуды и полному восстановлению кровотока, при 2Б-3А степени ишемии — лазерное излучение также способствовало устранении спазма артериол и частичному восстановлению кровотока; при 3Б-4 степени эффект незначительный, так как при тяжелых поражениях сосудистого русла в нем преобладают изменения атонического характера.
У 10 больных с 3 степенью ишемии, которым были выполнены реконструктивные операции до начала или в период проведения курса лазеротерапии при объективном осмотре определялся значительный отек по всей длине конечности, местная гиперемия в области послеоперационных швов различной степени выраженности, локальное повышение температуры кожи, напряжение тканей в связи с отеком, конечность имела цвет слоновой кости. Субъективно больные предъявляли приблизительно одинаковые жалобы. Ходить мешал выраженный отек конечности, чувство тяжести и жжения, стягивания в области швов и главной, наиболее неприятной жалобой для больных была тотальная или частичная потеря кожной чувствительности в оперированной ноге.
По данным сцинтиграфического исследования выявлено резкое увеличение объема прооперированной конечности, накопление радиофармпрепарата значительно увеличено (до 150 %) в области бедра и голени, а в области стопы визуализировались локусы накопления, расположенные в проекции пятки и пястных костей.
Курс лазеротерапии состоял из 15 процедур, проводимых ежедневно. Транскутанное облучение крови проводилось на аппарате «ШАТЛ-КОМБИ». Суммарное время воздействия, 12 минут (по 6 минут на каждую конечность). Лазерное облучение тыла стопы прооперированной конечности и области послеоперационных швов проводили по дистанционно-сканирующей методике. Время облучения не превышало 28 минут за один сеанс, экспозиция на каждое поле по 4 минуты. После лечения отмечалась положительная динамика: уменьшался объем конечности, температура кожи нормализовалась, исчезало чувство тяжести и жжения в области швов, восстанавливалась окраска кожных покровов, чувствительность.
По данным сцинтиграфии также определялась положительная динамика: достоверно уменьшался объем конечности, распределение препарата становилось более равномерным, а накопление препарата снижалось и достигало 110-120% от нормы. Спустя 6 месяцев после оперативного вмешательства при повторном сцинтиграфическом исследовании больных кровоснабжение оперированной конечности еще больше снижалось и составляло 70-80% от нормы, при этом сцинтиграфическая картина в контралатеральной конечности соответствовала исходной степени ишемии. Данные сцинтиграфического исследования соответствовали 2А степени ишемии.
Изложенное выше подтвердает, что лазеротерапия эффективна и ее применение обосновано как в комплексном лечении больных ОАСНК, так и в качестве самостоятельного метода поддерживающей терапии.
В настоящей работе представлены также результаты лечения 35 больных варикозной болезнью нижних конечностей в возрасте от 27 до 79 лет. Трофические язвы и долго незаживающие раны имелись у 15 пациентов. Флебэктомия была выполнена 8 пациентам.
В комплексном лечении наряду с традиционной терапией пациенты получали курс лазеротерапии, которая была направлена на оптимизацию периферического кровообращения, устранение отеков и трофических изменений кожи, в том числе на заживление трофических язв, уменьшение болевого синдрома. Облучение осуществляли бесконтактно на область очага поражения, а также проводили надсосудистое лазерное облучение крови в зоне проекции сосудистого пучка в подколенной ямке. В 12-и случаях проводилось сочетанное облучение гелий-неоновым лазером и ИК-лазером в импульсном режиме. Надсосудистое облучение проводилось 9 пациентам, 12 — сочетание местного облучения с неинвазивным облучением крови, у остальных — только местное воздействие.
Исходно, до курса лазеротерапии, по данным изотопного исследования у пациентов варикозной болезнью без трофических язв определялось общее равномерное снижение кровотока в тех сегментах конечности, где локализовались расширенные вены. По ходу измененных
