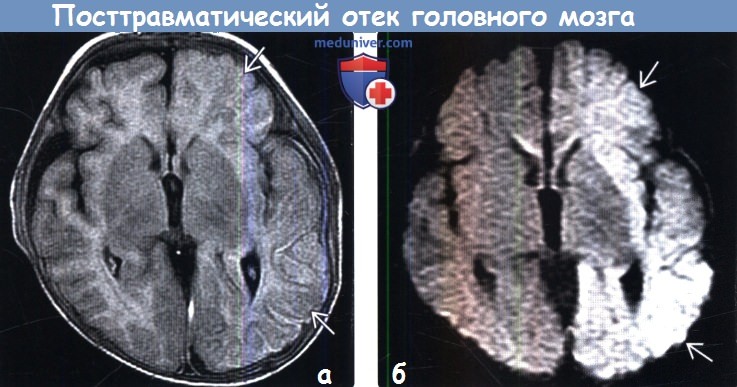
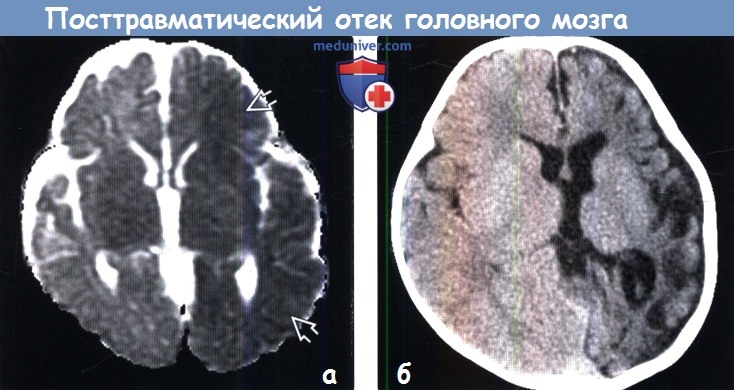
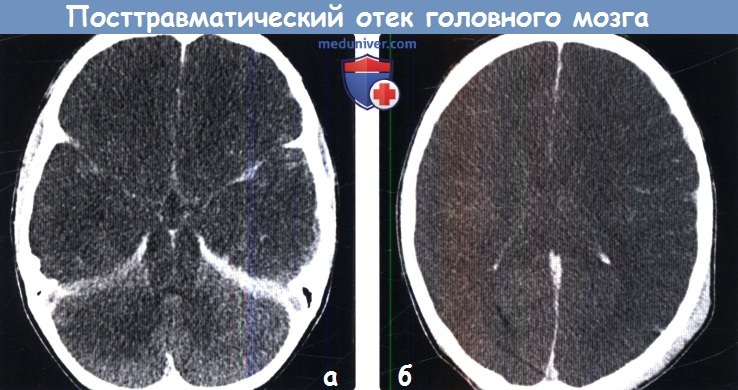
Кт признаки отека мозга
Краткое описание процедуры
Время проведения: 10-35 минут
Необходимость применения контрастирующего вещества: по назначению врача
Необходимость подготовки к исследованию: нет
Наличие противопоказаний: да
Ограничения: имеются
Время подготовки заключения: до 1 часа
Дети: старше 14 лет
Что представляет собой отек мозга?
Отеком мозга является процесс, характеризующийся чрезмерным накоплением в клетках и межклеточном пространстве головного мозга жидкости. В результате этого мозг растет в размерах и сдавливается в ограниченном пространстве, в следствие чего растет внутричерепное давление, появляется гипоксия, пережимаются кровеносные сосуды и массово гибнут нервные клетки мозга.
Данная патология является вторичной и чаще всего подразумевает неблагоприятный исход.
Отек мозга классифицируют на:
цитотоксический, который возникает из-за недостатка поступления АТФ и кислорода, и как следствие, повышения осмотического давления внутри клетки и чрезмерному поступлению в нее воды. Чаще всего встречается при ишемии на фоне ишемическго инсульта и разнообразных отравлениях;
вазогенный, при котором на пораженных участках мозговой ткани вследствие циркуляторных нарушений расширяются кровеносные сосуды и в них растет давление. Из-за этого процесса жидкостные кровяные компоненты проникают сквозь стенку сосуда и проникают в мозговую ткань. Часто такой вид отека встречается при опухолях, после черепно-мозговых травм, геморрагического инсульта и в результате прочих патологий;
интерстициальный, возникающий при гидроцефалии. Гидроцефалией называется расширение желудочков мозга, основной причиной которого является чрезмерная выработка ликвора и его дальнейшее скопление в полостях мозга. Заболевание может развиться как следствие перенесенного менингита, энцефалопатий, травм мозга, острого нарушения мозгового кровообращения, а также внутриутробных инфекций, если речь идет о гидроцефалии у маленького ребенка.
Симптомы и причины отека мозга
Основными причинами патологии являются:
сотрясения, гематомы, ушибы и другие последствия травм;
опухолевые заболевания;
энцефалит и другие перенесенные воспалительные заболевания;
родовая травма;
кровоизлияние в следствие разрыва аневризмы и по прочим причинам;
ишемия мозга и сопутствующие нарушения;
острые инфекционные процессы, например, скарлатина;
отравления и интоксикации.
К симптомам заболеваниям относят наличие у пациента:
головной боли;
судорожного синдрома;
помрачнения сознания;
нарушений движения конечностей;
зрительных, речевых расстройств;
падения артериального давления.
Как визуализируется отек мозга на КТ снимках?
В настоящее время одна из ключевых ролей в диагностике отека мозга принадлежит КТ. Получая послойные снимки головного мозга, данная методика позволяет визуализировать признаки патологии, к которым относят деформацию желудочковой системы мозга, уменьшенное пространство между костной тканью черепа и мозгом, сдавление желудочков. КТ позволяет точно определить область локализации, выраженность, распространенность отека, установить причины патологии, выявить признаки компрессии головного мозга.

Вазогенный, интерстициальный и цитотоксический отек головного мозга на КТ снимках характеризуется пониженной плотностью, которая численно выражается 18-29 единиц по шкале Хаунсфилда, в то время как нормальная плотность белого вещества мозга составляет 25-35 ед. и серого вещества — 35-55 ед.
Другими признаками патологии являются изменение величины или исчезновение на снимке желудочков и субарахноидальных щелей.
Отметим важную роль КТ в диагностике гидроцефалии, которая также характеризуется патологическим заполнением мозговых тканей жидкостью. Гидроцефалия головного мозга на КТ изображениях выглядит как расширение желудочков мозга. При этом их ширина на коронарных и аксиальных срезах сравнивается с нормой – ширина передних рогов не должна быть более 12-14 мм у пациентов среднего возраста, 15-16 мм у пациентов пожилого возраста. Также существуют специальные желудочковые индексы, на основании которых может быть достоверно диагностирована данная патология. Помимо этого, для понимания характера этого нарушения (окклюзионная либо заместительная) измеряют ширину латеральных ликворных пространств. В первом случае ликворные пространства являются суженными, желудочки резко расширены и имеют вздутый вид, а угол между боковыми желудочками мозга в коронарной проекции является меньшим, чем 110 градусов. При угле более 110 градусов, равномерно расширенном наружном и внутреннем ликворном пространстве можно диагностировать атрофические мозговые нарушения.
Также при помощи КТ можно отслеживать изменения объемов мозга и диагностируемого участка отека, проводить оценку сопутствующих деформаций структур головы и выполнять динамический контроль выраженности отека и изменения величины и формы желудочков мозга.
Альтернативные методики диагностики отека мозга
Другим современным методом диагностики отека мозга является МРТ, с помощью которой точно определяют область отека, размеры и форму мозговых желудочков, цистерн головного мозга, субарахноидального пространства, а также устанавливают причину патологического процесса.
Дополнительными методиками диагностики этого нарушения являются осмотр глазного дна, ангиография и прочие.
Источник
Диагностика посттравматического отека головного мозга по КТ, МРТа) Терминология: б) Визуализация: 1. Общие характеристики посттравматического отека головного мозга: 2. Рентгенологические признаки:
3. КТ при посттравматическом отеке головного мозга: 3. МРТ при посттравматическом отеке головного мозга:
4. УЗИ при посттравматическом отеке головного мозга: 5. Ангиография: 6. Радионуклидная диагностика: 7. Рекомендации по визуализации: в) Дифференциальная диагностика посттравматического отека головного мозга: 1. Аноксическая энцефалопатия: 2. Метаболическая энцефалопатия: 3. Гипертензивный отек: 4. Менингит/энцефалит: г) Патология: 1. Общие характеристики посттравматического отека головного мозга: 2. Макроскопические и хирургические особенности: 3. Микроскопия: г) Клиническая картина посттравматического отека головного мозга: 1. Проявления: 2. Демография: 3. Течение и прогноз: 4. Лечение: д) Диагностическая памятка: е) Список литературы:
— Также рекомендуем «Травматическая ишемия и инфаркт головного мозга на КТ» Редактор: Искандер Милевски. Дата публикации: 10.3.2019 Оглавление темы «Лучевая диагностика черепно-мозговых травм (ЧМТ).»:
|
Источник
Обследование головного мозга с помощью компьютерной и магнитно-резонансной томографии позволяет получить обширный перечень информации о строении, аномалиях, патологических состояниях (отек, сотрясение, энцефалопатия, полипы). Сочетание методов визуализирует опухоли, метастазы, изменения окружающих тканей.
Нативное КТ головного мозга показывает твердые структуры – кости, скопления крови, плотные новообразования. Для изучения сосудистой сети, отслеживания распространения патологического участка проводится контрастирование – внутривенное введение йодсодержащего препарата (ультравист, омнипак, гадовист).
На практике чаще компьютерная томография назначается по следующим показаниям:
- Инсульт – внутримозговое кровоизлияние;
- Диагностика опухолей;
- Обнаружение воспалительных процессов – энцефалит, менингит;
- Безуспешное консервативное лечение неврологических расстройств у пациента;
- Поиск аномалий (врожденных, приобретенных);
- Беспричинные боли головы.
Современная онкология использует сочетание КТ головного мозга и ПЭТ/КТ. Последний метод показывает физико-химические характеристики ткани после введения радиоизотопного средства. Накопление изотопа в патологическом очаге указывает на тип образования, локализацию, область распространения. При ПЭТ сотрясение, энцефалопатия головного мозга не визуализируется, если отсутствуют кровоизлияния, отек.
Полипы гайморовых пазух на КТ-изображениях
Доброкачественные разрастания слизистой оболочки не представляют опасности для здоровья, если не имеют крупных размеров. Опасность полипов – закрытие просвета гайморовой пазухи с увеличением внутричерепного давления. Состояние опасно инсультом. Динамическая компьютерная томография проводится после первичного выявления полипа гайморовой пазухи для оценки характера роста. Отсутствие изменений не требует лечения. Если при повторном КТ-обследовании отмечается увеличение размеров, требуется консультация хирурга для решения вопроса об оперативном удалении образования.
Назначает, когда делать КТ шеи и головы, врач лучевой диагностики. Специалист обладает правом окончательного решения, даже если лечащий доктор имеет другое мнение.
Полипы локализуются не только в околоносовых пазухах, но и полости носа. Разрастания соединительной ткани обнаруживает компьютерная и магнитно-резонансная томография.
Компьютерная томография кист мозга
Причина образования кистозных полостей головного мозга неизвестна. Часто кисты обнаруживаются у новорожденных и никак не проявляются на протяжении жизни. Единичная киста головного мозга представляет большую опасность для здоровья. Полости подвергаются динамическому КТ исследованию через определенное время. Одиночные очаги являются воспалительными, злокачественными, паразитарными. За ними требуется наблюдение.
Клиническими симптомами полип и киста мозга не характеризуется. Нозологические формы становятся случайными находками после томографии с контрастным усилением. Инъекция йода в сосуд позволяет определить размеры образований.
Лучше визуализируется киста и полип мозга на МРТ. Компьютерное сканирование при нозологии является уточняющим методом.
После обнаружения кистозной полости назначается ряд обследований для уточнения причины:
- Анализ кала на яйца глистов;
- Определение холестерина;
- Диагностика состояния сердца;
- Проверка здоровья на инфекции.
Кисты верхнечелюстных пазух показывает рентгенография. Оценка изменений на протяжении времени осуществляется рентгеновским способом. Мультиспиральное КТ головы применяется только для обнаружения сопутствующей патологии.
Компьютерная диагностика энцефалопатии
Для диагностики мозговых болезней у детей рациональнее применять МРТ (при возможности сохранения неподвижного положения 15-30 минут). Диагноз энцефалопатии устанавливается после КТ и МР-сканирования. Определяют выбор индивидуальные особенности человека, поставленные диагностические задачи. Информативность способов при правильном подходе можно считать аналогичной.
Цена исследования, радиационное облучение, показания и противопоказания – определяющие факторы.
Ишемические и атрофические изменения четко не прослеживаются при компьютерном сканировании. Состояние обуславливает сопутствующие патологические процессы, на основе которых устанавливается диагноз:
- Диффузные изменения мозговой структуры;
- Расширение желудочков;
- Изменения субарахноидального пространаства;
- Утолщение субкортикального слоя;
- Патологические участки в сером и белом веществе;
- Наличие постишемических кист;
- Лакунарные инсульты (мозговые кровоизлияния).
Дисциркуляторная энцефалопатия сопровождается множественными сосудистыми расстройствами. На основе комплекса нарушений ученые пытаются создать КТ-маркеры, выявление которых позволяет с высокой степенью достоверности установить диагноз.
Важные КТ признаки энцефалопатии:
- Отложение холестерина внутри мозговых артерий. Чем обширнее поражение, тем вероятнее энцефалопатические расстройства;
- Наружная и внутренняя гидроцефалия – скопление жидкости, приводящее к увеличению внутричерепного давления;
- Изменения субкортикального слоя.
- Атрофические, ишемические очаги разной локализации.
Для подтверждения диагноза энцефалопатии сравниваются компьютерные и магнитно-резонансные признаки нозологии. На томограммах за участки атрофии можно принять кисты, неполные инфаркты.
Важный КТ критерий энцефалопатии – феномен лейкоареолизиса. Патология выявлена в 1987 году. После внедрения компьютерного сканирования в медицину обнаружение очагов ишемии размерами до 5 мм в белом веществе при отсутствии гиподенсных участков мозолистого тела, базальных ганглиев, зрительной лучистости вызывало дискуссии у врачей. После использования вентрикулометрии выявлялась гидроцефалия. Комплекс расстройств описывал цереброваскулярные и дисциркуляторные нарушения мозга. Повторное использование способа указывает на прогрессирование гидроцефалии.
Нативное и контрастное КТ мозга обнаруживает ишемию, дисциркуляторные расстройства при энцефалопатии. Для постановки диагноза нужно дополнить полученную информацию подтверждающими фактами:
- Жалобы на частые головные боли;
- Проявления сердечной и дыхательной недостаточности;
- Изменения вязкости, текучести крови;
- Повышение уровня холестерина (определяется липидограммой);
- Обнаружение специальных веществ – гомоцистеин, LE-клетки S-белок.
Комплексная диагностика помогает провести правильное лечение.
Компьютерная томография при опухолях мозга
Злокачественные новообразования сопровождаются многочисленными нарушениями. Нативное КТ опухоль головного мозга показывает на основе прямых и косвенных признаков. После выявления патологического очага проводится контрастное усиление для верификации метастазов, определения размеров очага. Усиление необходимо для оценки перифокальной паренхимы.
Прямые маркеры опухоли головного мозга:
- Понижение или повышение плотности мозгового вещества;
- Участки обызвествления внутри аномального очага;
- Разнородные зоны аномальной плотности.
Описанные маркеры свидетельствуют о наличии аномального очага. При небольших размерах образования диагностика основывается на косвенные проявления:
- Локальный отек мозга вокруг новообразования;
- Атипичное расположение сосудистого сплетения, срединных структур;
- Гидроцефалия;
- Закупорка путей движения спинномозговой жидкости;
- Расширение желудочков.
Выраженность косвенных признаков имеет разную степень. Морфология, расположение, степень отечности зависит от преобладания цереброваскулярного или дисциркуляторного компонента, ишемических, атрофических расстройств. Отложение солей кальция внутри участка повышенного, пониженного сигнала свидетельствует о длительном существовании образования. Описанные критерии характерны для сосудистых опухолей. Внутри новообразования плотность снижена, а вокруг – увеличена.
Показывает КТ опухоль головного мозга после контрастирования лучше. Увеличение гетерогенности после усиление – признак злокачественности. Зона характеризуется множественными участками сниженной и повышенной плотности, фрагментами некроза ткани.
После инъекции контраста КТ мозга при доброкачественных очагах не визуализирует гетерогенность. Низкая интенсивность доброкачественной опухоли после усиления сохраняется. Квалифицированный врач лучевой диагностики по результатам томографии может предварительно предложить вид опухоли головного мозга:
- Очаги сниженной плотности с четкими очертаниями характерны для астроцитомы;
- Глиомы зрительного нерва имеют повышенную плотность, которая усиливается после контрастирования;
- Менингиомы – округлые четки зоны средней плотности. Зона ограничивается от здоровой паренхимы, имеет участки известковых отложений;
- Сигнал от метастазов редко отличается от здоровой паренхимы без контрастирования. После усиления можно верифицировать от коры.
После введения контрастного вещества метастатические очаги четко отграничиваются. Периферическая часть отграничивается от паренхимы четким кольцом за счет отека, некроза, центральной кистой.
КТ или МРТ головного мозга – что показывает при сотрясении
После удара головы крупных кровоизлияний, гематом может не наблюдаться. Сотрясение головного мозга сопровождается рядом клинических симптомов, позволяющих назначить компьютерную томографию.
Критерии постановки диагноза:
- КТ-признаки повреждения костей черепа;
- Потеря сознания после травмы длительностью меньше 5 минут;
- Факт падения или удара по голове;
- Выявление на томограммах блокады прохождения спинномозговой жидкости, отклонения интенсивности сигнала серого и белого вещества.
Человеку после сотрясения мозга КТ назначается по показаниям. Наличие клинических симптомов ухудшения состояния определяется необходимость исследования. На начальной стадии внутри мозговой ткани возникают нарушения микроциркуляции, увеличивается внутричерепное давление. Нарастающее сотрясение мозга требует незамедлительной диагностики. Крупное кровоизлияние приведет к летальному исходу.
Верификацию ушиба лучше проводить с помощью МРТ. Нозология не сопровождается описанными комплексом нарушений. Обследование поможет выявить атрофию, ишемию, цереброваскулярные расстройства.
КТ-критерии отека мозга
Обильное скопление жидкостного компонента внутри мозговой паренхимы визуализируется на компьютерных томограммах. Обширный отек головного мозга при последующем послойном сканировании приводит к расширению желудочков, смещению срединных структур, компрессию основных элементов.
Незначительная отечность обуславливает энцефалопатию. Крупный отек мозга сопровождается рядом морфологических нарушений – цитотоксических, интерстициальных, вазогенных. Признаки отека мозга на КТ специфичны:
- Расширение желудочков;
- Гидроцефалия;
- Расширение передних рогов;
- Увеличение ликворных пространств;
- Изменение объема мозга;
- Деформация анатомических структур.
Изменение анатомии – важное проявление отека мозга, не наблюдаемое при энцефалопатии, сотрясении. Полипы – это дополнительное разрастание слизистой оболочки с включением соединительнотканных волокон. Внутри черепной коробки образования появляются редко.
Дополнительно после травмы может назначаться КТ легких и брюшной полости для исключения осложнений, вторичных заболеваний.
Классическая КТ анатомия головного мозга ориентирована на выявление патологии твердых тканей. Контрастное усиление, МРТ – дополнительные способы диагностики для изучения мягкотканых структур.
Источник