Крапивница с температурой и отеками

Главная » Заболевания » Крапивница
Температура при крапивнице возникает из-за резкого выброса гистамина в кровь. Неадекватная реакция иммунной системы на потенциальный аллерген приводит к развитию воспаления и покраснению кожи, образованию волдырей, зуду и высыпаниям.

Может ли быть температура при крапивнице у взрослых?
В теле взрослого человека аллергическая реакция редко становится причиной повышения температуры. Показатель поднимается максимум до +37°С, что обусловлено выбросом гистамина и изменением скорости метаболизма.
Чаще всего температура при крапивнице у взрослых – это негативное последствие инфекционно-воспалительных заболеваний. В случае рецидива патологии после недавнего выздоровления возникает сильный жар +39…+40°С.
Нередко такая температура сама провоцирует развитие крапивницы. И после возникновения крапивной сыпи люди ошибочно считают, что причиной жара стала аллергия. В такой ситуации на фоне вирусной или бактериальной инфекции развивается аллергическая уртикария. Этот дерматит является одной из разновидностей крапивницы и возникает в качестве ответа организма на резкий выброс интерферона альфа.
Для него характерны:
- крупные волдыри, способные сливаться друг с другом;
- покраснения на коже;
- отек Квинке;
- зуд;
- высыпания.
Облегчение клинической картины наступает в течение 24 часов. При этом симптомы проходят самостоятельно (без приема антигистаминов).
Спровоцировать развитие патологического процесса может повышение температуры на фоне:
- грибковых заболеваний;
- нарушения оттока лимфы;
- бактериальных патологий;
- поражений желудочно-кишечного тракта;
- расстройств эндокринной системы;
- нарушения гормональной секреции щитовидной железы.
В такой ситуации крапивница становится симптомом, свидетельствующим о развитии иной патологии в организме.
Бывает ли лихорадка из-за высыпаний у детей?
Детский организм до 12 лет отличается неразвитой иммунной системой. Она остро реагирует на внешние и внутренние раздражители, поэтому риск развития аллергии до подросткового возраста остается высоким. У ребенка может развиться крапивная лихорадка.
Повышение температуры наблюдается сразу после того, как появились мономорфные пузыри на коже и прошло воспаление. При отсутствии осложнений и присоединения вторичной инфекции показатели стабильно держатся на уровне +37,5…+38°С. Температура может быть выше у маленьких детей до 3 лет.

Симптомы у взрослых
При развитии аллергии наблюдаются следующие симптомы:
- возникают красные пятна или высыпания на кожном покрове, которые в течение 5-30 минут трансформируются в крупные волдыри или рубцуются;
- появляются жжение и сильный зуд.
Патологический процесс может продолжаться от 2 часов до 3-4 месяцев. Если симптомы крапивницы не проходят в течение 4 недель и иммунная система не реагирует на прием антигистаминных медикаментов, это свидетельствует о наличии другого заболевания в организме. В такой ситуации наблюдаются высокая температура и сухой кашель. Диагностику проводят путем сдачи общего и биохимического анализов крови.
При наличии хронической крапивницы зуд усиливается в ночное время, приводя к возникновению бессонницы. Из-за этого ухудшается психоэмоциональное состояние человека, развивается депрессия. Хроническая форма заболевания протекает с периодами обострения и ремиссии, которые резко сменяют друг друга. Это причиняет сильный дискомфорт и стресс организму. Патология лечится в течение 5-10 лет. В периоды обострения может повышаться температура.
В редких случаях у больных с хронической формой аллергии развивается системный мастоцитоз. Состояние характеризуется увеличением сывороточного уровня тучных клеток (ТК) в крови. Из-за их присутствия возрастает плазменная концентрация триптазы. Последняя представляет собой маркер мастоцитов. Органическое вещество активирует высвобождение гистамина из тучных клеток и становится причиной развития крапивницы.
Высокое содержание ТК в крови усиливает пигментацию и гипертермию кожи, поэтому внешне это выглядит как лихорадка. При этом человек чувствует себя бодрым. Альтернативное название патологии – пигментная крапивница.

Иммунный механизм развития
В ответ на попадание в кровь потенциального аллергена активируются защитные системы организма и в сосуды выбрасывается большое количество иммуноглобулина IgE. Это вещество представляет собой ряд защитных белков, которые формируют комплекс с мастоцитами или тучными клетками. Протеины провоцируют высвобождение гистамина из ТК.
Органическое соединение при попадании в кровь приводит к отечности мягких тканей. В результате появляется клиническая картина крапивницы. Гистамин представляет собой медиатор, который регулирует внутриклеточный метаболизм. Пока в крови отсутствует иммуноглобулин, он содержится в ТК в состоянии покоя. При развитии аллергии его количество резко увеличивается в плазме крови.
В результате наблюдаются следующие изменения:
- расширение сосудов;
- падение кровяного давления;
- боль в мышцах;
- зуд;
- высыпания (при крапивнице возникают розовые или красные волдыри);
- гиперемия, повышение температуры;
- мышечные спазмы;
- увеличение свертываемости крови;
- отечность мягких тканей.
Аллерген вызывает развитие неадекватной реакции иммунной системы, которая ухудшает общее состояние. Гистамин может попасть в гипоталамус (прямо к центру терморегуляции в головном мозге), что спровоцирует возрастание температуры. При проникновении в сосуды подкожно-жировой клетчатки медиатор вызывает высыпания, волдыри, зуд, покраснения.
Чаще крапивница развивается при попадании в организм пищевых аллергенов, пчелиного яда или лекарственного вещества. Но в редких случаях неадекватный иммунный ответ могут спровоцировать инфекционные болезни.
Если человек страдает аутоиммунными патологиями (коллагенозом, красной волчанкой), то он может сталкиваться с высокой температурой на фоне крапивницы постоянно.
Неиммунный механизм развития
Неиммунный механизм возникновения аллергической реакции возникает при:
- физических стимулах: интенсивных тренировках, резкой смене температуры окружающей среды, солнечном ударе;
- искусственном или прямом высвобождении гистамина из тучных клеток: введении наркотических средств;
- приеме сильнодействующих медикаментов: лекарств, ингибирующих активность ферментов, ацетилсалициловой кислоты, противовоспалительных средств.
Неиммунное развитие в основном характерно для течения хронической крапивницы.
Процесс образования волдыря
Воспаление подкожно-жировой клетчатки с последующим формированием волдыря развивается в результате резкого повышения плазменной концентрации гистамина. Нейромедиатор сгущает кровь, расширяет или сужает капилляры, что вызывает стресс и нарушение метаболизма.
При расширении сосудов увеличивается проницаемость их стенок, плазма выходит в мягкие ткани. Если она скапливается в верхних слоях кожи, то постепенно появляется пятно красного цвета. Через некоторое время оно становится выпуклым и наполняется водой. Такие пузыри называют волдырями.

Признаки исходя из классификации
Заболевание классифицируется в зависимости от:
- длительности сохранения высыпаний на коже;
- причины появления сыпи и волдырей;
- времени и скорости развития;
- наличия длительного недомогания.
Чаще всего крапивницу разделяют на 2 формы: острую и хроническую. Последняя длится более 6 недель. Острая проявляется в течение 1,5 месяца.
Острая форма или ангиодистония
Спровоцировать развитие данной формы аллергической реакции могут:
- патогенные микроорганизмы и вирусы;
- яды, проникающие в кровь при укусе насекомых;
- продукты питания: клубника, шоколадные изделия, орехи, морская рыба, усилители вкуса и ароматизаторы;
- лекарственные препараты;
- тканевый материал: шерсть, латекс.
В большинстве случаев причиной развития ангиодистонии являются сырые фрукты и овощи. Готовые блюда редко вызывают неадекватный иммунный ответ, потому что при воздействии высокой температуры разрушается до 80% активных соединений в составе продукта. Из аллергенных препаратов выделяют средства для разжижения крови, обезболивающие и противоотечные.
Острая форма крапивницы чаще проявляется у маленьких детей. Главным симптомом выступает сыпь, покрывающая от 40% площади кожного покрова. Иногда присутствуют волдыри ярко-красного цвета, окольцованные воспалительным процессом. Температура тела нередко поднимается до +40°С. Гипертермия сопровождается ангионевротическим отеком глотки.
Хроническая
Симптомы сохраняются в течение 1,5 месяца и более.
Причинами развития хронической крапивницы служат:
- длительные выраженные инфекционные заболевания;
- гормональный дисбаланс;
- беременность;
- наличие злокачественных новообразований;
- аутоиммунные патологии.
При этой форме аллергии волдыри меньше в размере, кожа вокруг них не отекает и остается бледно-розового цвета. Высыпаний немного, они точечные и разбросаны по верхней части тела.

Дермографическая
Альтернативное название – механическая уртикария. Развивается она после появления небольших царапин, сопровождается сильным зудом. Во время расчесывания раны увеличиваются. Постепенно человек с помощью ногтей расширяет очаг поражения, и мелкие царапины становятся кровоточащими волдырями или пятнами. К ним больно прикасаться, они медленно заживают и причиняют большой дискомфорт.

Холодовая
Крапивница развивается при воздействии холодного ветра или ледяной воды. Клиническая картина сходна с солнечной формой аллергии. Чаще симптомы холодовой крапивницы развиваются в осенне-зимний период. На коже возникают рубцы, которые воспаляются и сильно чешутся. Отек и зуд облегчаются при растирании поверхности (по прошествии получаса с момента нанесения согревающих мазей).
Контактная
Симптомы крапивницы возникают только на том месте, где на кожу попал раздражитель, но проходят быстро, в течение суток, при условии что человек не допускает повторного контакта с аллергеном.
Аквагенная
Возникает в исключительных случаях при попадании на кожу небольшого количества воды. Патология сопровождается зудом и жжением кожи без повышения общей температуры. Симптомы проходят самостоятельно на протяжении 3 часов.
Солнечная
Альтернативное название – фотодерматит. Может сопровождаться небольшим подъемом температуры. Возникает при длительном воздействии прямых солнечных лучей или нахождении под ультрафиолетовым излучением. Крапивница сопровождается развитием сыпи, болезненных покраснений без появления волдырей.
Лечить ее не требуется, потому что симптомы проходят самостоятельно в течение суток. При этом больной должен на протяжении 1-2 недель избегать длительного пребывания на солнце.

Вибрационная
Крапивница развивается в результате воздействия механической вибрации (например, на промышленных заводах) на кожный покров. Область воспаляется за 1-2 минуты, наблюдается сильное покраснение, увеличения температуры не происходит.
Физическая
Интенсивные тренировки могут спровоцировать развитие крапивной лихорадки. Высокие физические нагрузки сопровождаются отеком мягких тканей, который возникает в результате падения артериального давления. Воспаление вызывает дыхательную недостаточность, гипоксию, головную боль и частую одышку.
Из-за давления
Аллергия проявляется в виде волдырей по прошествии 5-10 часов с момента изменения кровяного давления. Наблюдается у людей возрастной категории от 25 до 35 лет, у которых в крови повышается концентрация интерлейкина-6. Это вещество часто провоцирует развитие воспалительного процесса, но не сопровождается гипертермией.
При беременности
Во время вынашивания плода у женщины происходят сильные гормональные изменения в организме. Это нередко становится причиной отека тканей и появления волдырей от крапивницы. Кожа на животе становится сухой и начинает шелушиться.
Спровоцировать развитие аллергии могут следующие факторы:
- прием медикаментов;
- яды змей и насекомых;
- вдыхание цветочной пыльцы;
- попадание шерсти животных в верхние дыхательные пути;
- продукты.
Женщине следует воздержаться от расчесывания, чтобы не спровоцировать ухудшение состояния. Наблюдается повышение температуры, из-за чего кожа начинает шелушиться и высыхать. Чтобы это предотвратить, можно смазывать эпидермис увлажняющим кремом и следить за состоянием иммунитета.

Когда и как сбивать жар?
Температура до +38°С говорит о развитии воспалительного процесса. Гипоталамус специально вызывает гипертермию, чтобы облегчить уничтожение болезнетворных организмов. Принимать препараты в этом случае не следует. Если температура повышается до +38,5…+40°С, требуются немедленный прием жаропонижающих средств, наложение холодных компрессов и принятие ванн со льдом.
В каких случаях нужно сбивать температуру у ребенка?
При температуре на фоне крапивницы необходимо обращать внимание на причину возникновения неадекватного иммунного ответа. Если гипертермия была вызвана инфекционным агентом, не следует сбивать жар до +38°С. Когда показатель выше +37°С при простой аллергии, необходим прием жаропонижающих средств.
В последнем случае нельзя допускать увеличения показателей выше +38°С. В противном случае начнет вырабатываться интерферон, состояние больного будет ухудшаться. Организм не справится с жаром самостоятельно, так как работа иммунитета нарушена.

Что предлагает официальная медицина?
Если причиной развития высокой температуры была крапивница, назначается прием антигистаминов:
- Зиртека;
- Супрастина;
- Цитрина;
- Эриуса;
- Тавегила.
При возникновении аллергии в результате инфекции используют жаропонижающие лекарства, такие как Ибупрофен и Парацетамол. Запрещено давать детям Аспирин, чтобы избежать развития кровотечений из волдырей.

Народные способы
При температуре +38°С можно воспользоваться народными методами лечения:
- Регулярно проветривать помещение, где находится больной, чтобы обеспечить доступ к свежему воздуху.
- Давать большое количество воды. Нужно выпивать по 3-4 глотка жидкости каждые полчаса. Не рекомендуется заменять воду соками, компотами и чаем. При желании можно добавить в воду 1 ст. л. лимона или меда.
- Сбить жар помогает отвар ромашки и липы. По 1 ч. л. каждого ингредиента залить 500 мл кипятка и настаивать 2 часа. Давать больному 3 раза в день по 150 мл.
- Не заставлять человека есть насильно.
- Отказаться от использования теплых одеял. Они нарушают теплообмен.
Больному обеспечивают полный покой. Он должен соблюдать постельный режим. Физические нагрузки могут привести к повторной гипертермии.
Источник
Крапивницу традиционно воспринимают как заболевание кожи, и это вполне справедливое и обоснованное представление о ней, так как основным признаком является возникновение многочисленных зудящих волдырей. Однако иногда диагностику затрудняют общие симптомы – в частности, лихорадка. Насколько типична высокая температура при крапивнице, какие особенности ее отличают? Давайте попробуем разобраться в этом.
Может ли быть температура при крапивнице у взрослых?
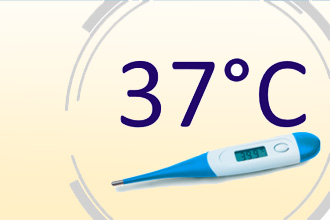 Такой симптом действительно встречается; больше того, он является типичным для клинической картины заболевания и принадлежит к группе так называемых системных, или общих признаков. Крапивница (уртикария) влияет на весь организм и чаще всего становится проявлением реакции гиперчувствительности немедленного типа – аллергии.
Такой симптом действительно встречается; больше того, он является типичным для клинической картины заболевания и принадлежит к группе так называемых системных, или общих признаков. Крапивница (уртикария) влияет на весь организм и чаще всего становится проявлением реакции гиперчувствительности немедленного типа – аллергии.
Лихорадка (гипертермия) наблюдается при генерализованной форме поражения кожи.
Это значит, что сыпь покрывает большую площадь кожных покровов или даже все тело целиком. Возникновение лихорадки не приносит пользы; в отличие от инфекции, при которой высокая температура тела помогает бороться с болезнетворным агентом, гипертермия при кожной чувствительности рассматривается как один из рядовых, но при этом потенциально опасных симптомов.
Бывает ли лихорадка из-за высыпаний у детей?
Чем младше ребенок, тем выше вероятность подъема температуры тела до высоких цифр. Иногда это приводит к ошибочной диагностике инфекционного заболевания из-за наличия слабости, озноба, рвоты, диареи и других сопутствующих симптомов.
Как и у взрослых, лихорадка у ребенка при крапивнице не сохраняет своего изначально защитного предназначения. Она, скорее, выступает в роли фактора, утяжеляющего течение реакции – усиливает явления обезвоживания (дегидратации), может привести к развитию судорожного синдрома. Ситуация усугубляется, если пациент получает в большом количестве лекарства группы антипиретиков (жаропонижающих): в ответ на их поступление в организм вероятна повторная реакция аллергической природы.
Все, что нужно знать о крапивной лихорадке
Сыпь и высокая температура – это неспецифичные, то есть свойственные разным патологиям симптомы. При их появлении нужно задумываться не только об аллергии, но и об инфекции, интоксикации (отравлении) и ряде иных заболеваний. Поэтому важно знать особенности крапивной лихорадки, чтобы избежать путаницы при диагностике.
Причины развития
Температурная реакция при крапивнице чаще всего является следствием аллергии. Если организм контактирует с веществом, которое иммунная система воспринимает как чужеродное, а значит, опасное, запускаются защитные реакции с участием специальных белковых комплексов – антител и биологически активных веществ – гистамина, брадикинина и т.д. В качестве провокатора может выступать:
- Пищевой продукт.
- Лекарственный препарат.
- Химикат.
- Сок, пыльца и экстракты растений.
- Яд насекомых.
В основе развития лихорадки при крапивнице могут лежать также аутоиммунные реакции, воздействие физических стимулов (вибрации, давления, тепла). Иногда частота обострений зависит от условий климата. Так, жара опасна для больных, чувствительных к солнцу, а низкие температуры будут приводить к возникновению сыпи при холодовой форме заболевания.
Особенности гипертермии у взрослых
 Пациенты чаще всего сталкиваются с так называемой субфебрильной лихорадкой – повышением температурных значений в границах от 37,1 до 37,9 °C. Они переносят ее относительно легко; если площадь поражения кожи небольшая, гипертермии может не быть вовсе.Если же она возникает, то встречаются, как правило, и сопровождающие симптомы:
Пациенты чаще всего сталкиваются с так называемой субфебрильной лихорадкой – повышением температурных значений в границах от 37,1 до 37,9 °C. Они переносят ее относительно легко; если площадь поражения кожи небольшая, гипертермии может не быть вовсе.Если же она возникает, то встречаются, как правило, и сопровождающие симптомы:
- общая слабость;
- озноб;
- кожный зуд;
- боль в мышцах и суставах;
- головокружение;
- усталость;
- плохая переносимость физических нагрузок.
Состояние улучшается после исчезновения сыпи. Никакой серьезной угрозы для взрослых пациентов лихорадка при крапивнице обычно не несет; она появляется, как и волдыри, внезапно, быстро нарастает, но наиболее ярко выражена на начальном этапе развития острой реакции.
Особенности гипертермии у детей
Маленький ребенок переносит крапивницу тяжелее, нежели взрослый пациент. Но достаточно часто наблюдаются и легко протекающие эпизоды – с изолированным поражением кожи, без отека Квинке и повышения температуры тела. В ином случае больного беспокоит:
- слабость;
- боль в мышцах и суставах;
- озноб;
- кожный зуд;
- отсутствие аппетита;
- плохая переносимость физических нагрузок;
- головная боль.
Лихорадка может быть как субфебрильной, так и более высокой – от 37,9 до 39 °C. Конечно, чем ярче выражена температурная реакция, тем сильнее истощается организм. Усиливается потоотделение, а значит, теряется жидкость – и вместе с ней необходимые для нормального функционирования всех систем элементы под названием электролиты. Если ребенок к тому же страдает от рвоты и диареи, быстро наступает обезвоживание.
При наличии сыпи и высокой температуры нельзя до осмотра врача давать пациенту антибиотики.
Если больной переносит крапивницу, он может отреагировать на лекарства как на пусковой фактор (триггер) – новым эпизодом сыпи, повышением температуры тела, отеком Квинке или даже анафилактическим шоком.
Как помочь пациенту?
Повышение температуры при крапивнице – это лишь один из симптомов, поэтому изолированно лечить лихорадку не следует. Нужно выяснить причину ее возникновения и провоцирующие факторы (еда, лекарства и т.д.) и на основании этой информации разработать алгоритм действий.
Ограничительные мероприятия
Так как крапивница – болезнь, симптомы которой появляются при провокации веществом или физическим фактором, нужно оградить больного от контакта со значимым триггером. Для этого рекомендуется:
-
 Отмена лекарств (если нарушения связаны с медикаментозной терапией). Если от приема препарата по каким-либо причинам нельзя отказаться, следует подобрать безопасный аналог.
Отмена лекарств (если нарушения связаны с медикаментозной терапией). Если от приема препарата по каким-либо причинам нельзя отказаться, следует подобрать безопасный аналог. - Диета. Больному нельзя употреблять продукт, вызывающий реакцию, а также пищу, являющуюся потенциально аллергенной. Это цитрусовые, томаты, бананы, орехи, креветки, колбасы, консервы.
- Исключение контакта с агрессивными химикатами.
- Регулярная влажная уборка пыли.
- При необходимости – ограничение контакта с физическими стимулами (отказ от посещения пляжа, ношение свободной одежды вместо облегающих брюк, маек, использование солнцезащитных кремов).
Ограничения, то есть меры элиминации, соблюдаются даже после улучшения состояния больного.
Нужны ли жаропонижающие средства?
Эта группа препаратов называется также антипиретиками, или НПВС – нестероидными противовоспалительными средствами. Их широко используют при разных лихорадочных состояниях как симптоматические лекарства – болезнь они не лечат, но конкретный клинический признак – гипертермию – устраняют. Однако при крапивнице их назначение ограничено по нескольким причинам:
- кратковременное сохранение симптомов;
- высокий уровень риска провокации аллергической реакции;
- вероятность побочных эффектов.
Большинство жаропонижающих средств опасно для людей, страдающих лекарственными сыпями в результате аллергии. Чувствительность к одному препарату может обусловить перекрестную непереносимость по отношению к другому.
Происходит рецидив (повторный эпизод) реакции, есть риск тяжелого течения и даже анафилактического шока. Поэтому нежелательно принимать антипиретики при крапивной лихорадке – следует лечить не симптом, а болезнь. Рассмотрим, как это сделать, в следующем пункте.
Лекарственная терапия
Температура из-за крапивницы проходит вместе с сыпью и другими проявлениями клинической картины; в терапии применяются, в первую очередь, антигистаминные препараты:
- «Цетрин».
- «Зиртек».
- «Ролиноз»
- «Алерголик».
- «Зенаро».
- «Эриус».
- «Эдем».
Их назначают в стандартной терапевтической дозировке (зависит от вида препарата) на несколько дней (до 2 недель). При хронической крапивнице может потребоваться более длительный прием. В тяжелых случаях используют также глюкокортикостероиды: «Преднизолон», «Дексаметазон», «Гидрокортизон». Эта группа препаратов должна применяться только специалистами, так как требует тщательного подбора дозировки и может вызывать ряд опасных побочных эффектов.
Чтобы не допустить обезвоживания, давайте больному питье нейтральной температуры (до 2 л в сутки).
Это может быть чай, компот, вода – все, что пациент переносит. Нежелательны фруктовые соки и тем более газированные напитки. Если крапивница не обостряется при контакте с водой или холодом, можно использовать физические методы охлаждения при температуре выше 38 °C. Это влажная прохладная повязка на лоб, мешочки со льдом на область крупных сосудов. Если же лихорадка субфебрильная, сбивать ее никак не надо. Следует больше пить и принять антигистаминный препарат.
Автор: Татьяна Торсунова
Источники: medscape.com, mdlinx.com,
health.harvard.edu.
Источник
