Крапивница и отек квинке клинические рекомендации
Крапивница – аллергическое заболевание кожи, которое, по статистике, хотя бы раз в жизни перенес каждый третий человек на планете.
 Крапивница – один из самых распространенных видов аллергической реакции, при которой на коже появляются зудящие волдыри и характерная сыпь похожая на ожоги крапивой.
Крапивница – один из самых распространенных видов аллергической реакции, при которой на коже появляются зудящие волдыри и характерная сыпь похожая на ожоги крапивой.
Отдельно выделяют острую спонтанную крапивницу – внезапное однократное появление волдырей (каждый из которых держится не больше суток) длительностью около 40 дней.
Рассмотрим, что такое крапивница, клинические рекомендации по ее диагностике и терапии.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Код диагноза по МКБ
L50 Крапивница
Крапивница: клинические рекомендации
Российская ассоциация аллергологов и клинических иммунологов разработала клинические рекомендации по крапивнице 2019 года.
Хроническая крапивница – состояние, которое характеризуется появлением волдырей ежедневно сроком не более 40-42 дней, каждый из которых держится на теле не более суток.
Заболевание имеет две формы:
- Возобновляющуюся.
- Длительную, с постоянным проявлением сыпи.
Очень частым осложнением крапивницы является ангионевротический отек, или отек Квинке. Данное состояние характеризуется мгновенно развивающимся отеком кожи, подкожно-жировой клетчатки и слизистых оболочек.
Причины развития крапивницы:
- некоторые продукты питания и пищевые добавки;
- прием определенных лекарственных препаратов;
- сопутствующие хронические заболевания;
- различные провоцирующие факторы физической и химической природы.
✔ Возможные тесты для диагностики индуцируемой крапивницы в Системе Консилиум
 Скачать документ
Скачать документ
Согласно клиническим рекомендациям по отеку Квинке и крапивнице, при острой форме заболевания рекомендуется лечение блокаторами H1 – гистаминовых рецепторов.
В случае отсутствия эффекта от терапии острой крапивницы блокаторами H1 – гистаминовых рецепторов, а также при тяжелых случаях контактной аллергической реакции и замедленной крапивницы от давления рекомендуется назначение системных глюкокортикоидов:
- бетаметазон;
- дексаметазон;
- преднизолон.
При тяжелой замедленной крапивнице от давления наиболее эффективны системные глюкокортикостероидные препараты, которые назначаются на короткий срок с постепенным понижением дозировки.
Блокаторы H1 – гистаминовых рецепторов в этих случаях обычно неэффективны.
При тяжелой крапивнице и ангиоотеке, а также при отеке гортани, анафилактической реакции, индуцированной физической нагрузкой, и при холодовой аллергии тяжелой формы рекомендуется применение адреномиметиков (эпинефрин и др.)
Отек Квинке: клинические рекомендации
Отек Квинке характеризуется появлением выраженного отека слизистого эпителия, кожи и подкожной клетчатки. Он может быть диффузным, кожа в очаге поражения бледнеет, она сильно напряжена и плотная на ощупь.
При нажатии пальцем в области отека вдавление не образуется. Отек Квинке может развиваться как на одном участке кожи, так быть обширным, поражающим большие площади кожного покрова.
Основным симптомом, позволяющим отличить отек Квинке от крапивницы, является отсутствие зуда.
Признаки ангионевротического отека:
- Чувство напряженности и распирания тканей.
- Боль в пораженных участках.
- Отеки слизистой оболочки рта, губ, век, щек.
- Затруднение носового дыхания, чихание.
- Охриплость голоса, затрудненное дыхание гортанью, лающий кашель.
- Боли в области живота – симптомы кишечной непроходимости.
- Нарушение диуреза.
- Головокружение, шум и заложенность в ушах.
- Повышение температуры тела, тошнота, рвота, головная боль.
При этом клиническая симптоматика может быть обусловлена локализацией отека.
Гигантская крапивница характеризуется следующими симптомами:
- зуд и жжение;
- чувство покалывания и распирания на слизистой оболочке рта;
- чихание и затрудненное носовое дыхание;
- резкое ассиметричное увеличение губ и языка;
- осиплость голоса, вплоть до его потери, отек голосовых связок, затрудненное дыхание;
- появление кашля с большим количеством мокроты.
Нарастание отека трахеи и бронхов может привести к гибели пациента от удушья.
Поражение слизистой ЖКТ сопровождается болевыми ощущениями в животе. Если отек коснулся мочевого пузыря, наблюдается нарушение мочеиспускания.
В некоторых случаях констатируют очаговую неврологическую симптоматику:
- спутанность или потерю сознания;
- дезориентацию;
- судороги.
Внезапно возникший отек Квинке держится обычно пару часов, реже до 3 суток. При повторном проявлении гигантской крапивницы поражаются те же участки тела.
Для лечения ангионевротического отека назначаются:
- Антигистаминные препараты (хлорпирамин, клемастин, дифенгидрамин).
- Глюкокортикостероиды (преднизолон, дексаметазон).
В случаях затруднения дыхания в результате отека Квинке больному вводится аминофиллин.
При неэффективности лекарственной терапии ангионевротического отека рекомендовано проведение неотложных реанимационных мероприятий.
✔ Алгоритм медикаментозного лечения пациентов с хронической крапивницей в Системе Консилиум
 Скачать документ
Скачать документ
Крапивница: клинические рекомендации 2019
Основа профилактики крапивницы – тщательный анализ аллергологического анамнеза пациента перед назначением лекарственных средств.
Особое внимание следует уделять наличию признаков атопии у лиц с крапивницей. Современные клинические рекомендации по крапивнице предписывают применение Н1-гистаминоблокаторов 2 поколения с превентивными целями.
Среди других мер профилактики важна нормализация работы желудка и кишечника. Большое значение имеет сбалансированный рацион с исключением продуктов питания с высоким аллергенным индексом.
Пациентам с хронической формой крапивницы показана санация очагов инфекции в организме, а также терапия сопутствующих патологий.
Смотреть список литературы
Материал проверен экспертами Актион Медицина
Источник
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ (ПРОТОКОЛ) ПО ОКАЗАНИЮ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ ПРИ КРАПИВНИЦЕ
Автор: Елена Гиршевна Рожавская, заведующая отделением неотложной кардиологии № 2, Санкт-Петербургского НИИ скорой помощи им. И.И. Джанелидзе
ОПРЕДЕЛЕНИЕ
Крапивница — это аллергическая реакция организма, характеризующаяся внезапным и быстрым появлением на коже (иногда и слизистой гортани) волдырей, сопровождающихся сильным зудом.
Код по МКБ-10 Нозологическая форма
L50 Крапивница
КЛАССИФИКАЦИЯ
Крапивницу классифицируют по продолжительности течения и вероятным патогенетическим механизмам:
Классификация крапивницы по продолжительности течения:
1. острая крапивница (продолжительность менее 6 недель);
2. хроническая крапивница (продолжительность более 6 недель):
— хроническая постоянная (элементы возникают почти ежедневно);
— хроническая рецидивирующая крапивница (свободные от высыпаний периоды составляют от нескольких дней до нескольких недель).
Патогенетическая классификация крапивницы
1. Иммунологическая — аллергическая (пищевая, лекарственная, инсектная, вследствие трансфузионных реакций).
2. Анафилактоидная — псевдоаллергическая (пищевая, лекарственная, аспиринзависимая).
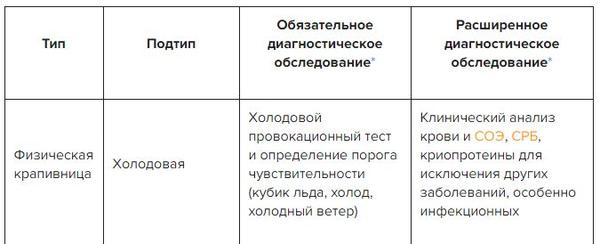
3. Физическая:
— Дермографическая крапивница
— Крапивница, вызванная давлением, вибрационная, солнечная, холинергическая, тепловая, холодовая, наследственный вибрационный отёк, пигментная крапивница.
Наследственные формы крапивницы
1. Наследственный ангионевротический отёк • Нарушение метаболизма протопорфирина
2. Синдром Шнитцлера (крапивница, амилоидоз, глухота)
3. Наследственная холодовая крапивница
4. Дефицит С3b инактиватора комплемента.
5. Другие виды крапивницы: папулёзная, инфекционная, васкулит, паранеопластическая, психогенная, эндокринная, идиопатическая (если причина крапивницы не установлена).
ОКАЗАНИЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ
Диагностика
Клиническая картина.
По течению различают острую, подострую, хроническую и хроническую рецидивирующую крапивницу.
Острая крапивница
Характеризуется мономорфной сыпью, первичный элемент которой — волдырь (urtica). Заболевание начинается внезапно с сильного зуда кожи различных участков тела, иногда всей его поверхности. Может сопровождаться недомоганием, головной болью, нередко подъемом температуры тела до 38—39°. Вскоре на зудящих участках появляются гиперемированные высыпания, выступающие над поверхностью кожи. По мере нарастания отека капилляры сдавливаются и волдырь бледнеет. При значительной экссудации в центре отека возможно образование пузырька с отслойкой эпидермиса.
Экссудат может приобретать геморрагический характер за счет выхода из сосудистого русла форменных элементов крови. В дальнейшем в результате распада эритроцитов образуются пигментные пятна, которые не следует путать с пигментной крапивницей (мастоцитозом). Элементы сыпи могут иметь различную величину — от мелких (величиной с булавочную головку) до гигантских. Они располагаются отдельно или сливаются, образуя фигуры причудливых очертаний с фестончатыми краями. В процессе обратного развития элементы сыпи могут приобретать кольцевидную форму. Длительность острого периода крапивницы — от нескольких часов до нескольких суток, после чего говорят о подострой ее форме. Если общая продолжительность крапивницы превышает 5—6 нед., то заболевание переходит в хроническую форму. Крапивница может рецидивировать.
Хроническая рецидивирующая крапивница характеризуется волнообразным течением, иногда на протяжении очень длительного времени (до 20—30 лет) с периодами ремиссий. Довольно часто она сопровождается отеком Квинке. При хронической крапивнице изредка наблюдается трансформация уртикарных элементов в папулезные. Эта форма крапивницы сопровождается особенно мучительным зудом. Больные расчесывают кожу до крови. В результате инфицирования расчесов появляются гнойнички и другие элементы.
У больного необходимо выяснить:
Описание элементов — всегда типичное, кроме размеров и числа.
Наличие ангионевротического отёка.
Наличие зуда в местах появления элементов.
Длительность данного эпизода крапивницы (более или менее 6 нед).
Продолжительность «жизни» одного элемента (более или менее 24–36 ч).
Исчезает элемент бесследно или оставляет пигментацию, сосудистый рисунок, шелушение.
Эффективны ли антигистаминные ЛС.
Цикличность появления элементов (время суток, предменструальный период).
Связь обострения с приёмом аспирина и/или НПВС.
Наличие аллергических заболеваний в анамнезе.
Наличие физических стимулов обострения крапивницы.
Описание возможных провоцирующих факторов, предшествовавших появлению крапивницы (острое респираторное заболевание (ОРЗ), приём ЛС, стресс, посещение ресторана, выезд в иную климатическую зону и т.п.).
Семейная история крапивницы или уртикарного дермографизма. Острая крапивница продолжается до 6 нед., часто бывает единственным эпизодом в жизни. Повторяющаяся острая крапивница часто связана с атопией (пищевая, лекарственная и т.п.).
Физикальное обследование при крапивнице
Диагностика визуальная.
Основной элемент — более или менее гиперемированный волдырь с эритемой, чётко отграниченный от окружающей кожи, размером от нескольких миллиметров до десятков сантиметров (сливные). В случае дермографической крапивницы элемент формой и размером повторяет след травмирующего предмета (след шпателя, жгута и т.п.).
Все элементы характеризуются полной обратимостью в течение 24–36 ч.
Возможна любая локализация основного элемента.
У каждого второго третьего больного с крапивницей развивается ангионевротический отёк.
Другие признаки атопии (бронхоспазм, ринит, конъюнктивит).
Измерение АД, частоты сердечных сокращений (ЧСС).
Измерение температуры тела.
Определение размеров периферических лимфатических узлов, печени, селезёнки.
Аускультация лёгких, сердца.
Пальпаторное исследование брюшной полости.
Выявление признаков анафилактической реакции
Дифференциальный диагноз крапивницы проводят со следующими заболеваниями:
Уртикарный васкулит: длительное течение, болезненность в месте возникновения, системные проявления (артралгии, миалгии, желудочно-кишечные и другие симптомы). Уртикарный васкулит может быть ассоциирован с заболеваниями соединительной ткани (ревматоидным артритом, системной красной волчанкой, синдромом Шегрена, сывороточной болезнью, инфекционными заболеваниями (гепатитом), болезнью Лайма, миеломой, криоглобулинемией и синдромом Шнитцлера.
Многоформная и узловатая эритемы: длительное течение, имеется многообразие элементов сыпи (папулы, пятна), сопровождается миалгиями, лихорадкой. Данные заболевания связаны с системной патологией, инфекцией.
Анафилактические реакции сопровождаются признаками атопии (бронхоспазм, ринит, конъюнктивит и др.), полиморфностью картины и тяжелым состоянием пациента. В анамнезе отмечают воздействия аллергенов с коротким промежутком между их экспозицией и развитием клинической картины.
Контактная крапивница характеризуется появлением волдыря в месте воздействия провоцирующего фактора, повторяя его по форме. Могут поражаться слизистые оболочки дыхательных путей и глаз в случае воздействия аллергена и высокой чувствительности больного. Характерно, например, для аллергии к латексу.
Крапивница при паразитарной инвазии: имеет хроническое течение, другие симптомы поражения желудочно-кишечного тракта, похудание, анемию (чаще В12-дефицитную). Немаловажным фактором является проживание в эндемичных районах, употребление в пищу сырого молока, мяса, рыбы, содержание домашних животных.
Пемфигоид — характеризуется образованием пузырей, большим поражением кожи, тяжелым течением, подтверждается диагноз биопсией кожи.
Чесотка: эпидемиологический анамнез, типичная локализация, сильный ночной зуд, наличие чесоточных ходов, выявление клещей [4].
Лечение крапивницы на догоспитальном этапе (D, 4):
1. Антигистаминные лекарственные средства (ЛС) — основные средства для лечения
— Хлоропирамин (супрастин) в дозе 20–40 мг (1-2 мл) парентерально.
— Дифенгидрамин (димедрол) 20–50 мг (1%-2-5 мл) парентерально.
2. Глюкокортикоиды:
Системные глюкокортикостероиды должны назначаться пациентам с генерализованной крапивницей, пациентам без адекватного ответа на антигистаминные препараты.
— преднизолон в/в 1 мг на кг;
— дексаметазон 8-12 мг.
Показания к доставке в стационар:
Тяжёлые формы острой крапивницы и ангионевротического отёка в области гортани с риском асфиксии.
Все случаи анафилактической реакции, сопровождающиеся крапивницей.
Тяжёлые формы обострения хронической крапивницы и ангионевротического отёка, торпидные к лечению в амбулаторных условиях.
ОКАЗАНИЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ НА ГОСПИТАЛЬНОМ ЭТАПЕ В СТАЦИОНАРНОМ ОТДЕЛЕНИИ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ (СтОСМП)
Основные лабораторные исследования при хронической идиопатической крапивнице.
1. Клинический анализ крови .
2. Общий анализ мочи.
3. Биохимический анализ крови (CРБ, общий белок, билирубин общий и фракции, АЛТ, АСТ, глюкоза плазмы крови, креатинин, мочевина)
4. УЗИ органов брюшной полости.
Показания к консультации специалистов при крапивнице:
Врач-аллерголог-иммунолог: при интермиттирующей острой крапивнице и хронической рецидивирующей крапивнице
Врач-дерматовенеролог: для верификации элемента, проведения биопсии кожи при подозрении на уртикарный васкулит
Лечение крапивницы
Целью лечения в отделении СтОСМП является купирование проявлений острой и обострения хронической форм крапивницы.
Немедикаментозное лечение крапивницы
Соблюдение гипоаллергенной диеты с исключением предполагаемых (анамнестически или подтверждённых в тестах) и/или облигатных аллергеновC.
Медикаментозное лечение крапивницы
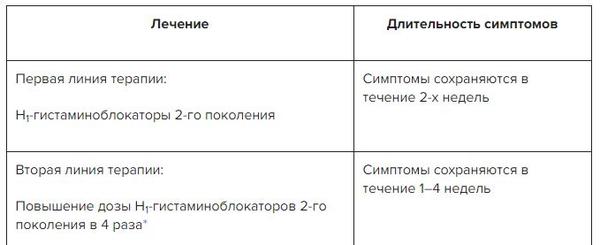
1) Антигистаминные ЛС — основные средства для лечения крапивницы
— Антагонисты Н1 рецепторов гистамина (не обладающие седативным воздействием), например фексофенадин от 60 до 240 мг 1–2 раза в сутки (A, 1+) , дезлоратадин 5 мг/сут. (A, 1+), лоратадин 10 мг 1 раз в сутки и др.
— Добавление антагонистов Н2 рецепторов пациентам, не отвечающим или слабо отвечающим на антагонисты Н1 рецепторов: ранитидин 150 мг 2 раза в сутки, циметидин 300 мг 4 раза в сутки (A, 1+), фамотидин 20 мг 2 раза в сутки.
Возможно сочетание седативных короткодействующих антигистаминных с неседативными антигистаминными ЛСB.
2) Применение глюкокортикоидов коротким курсом рекомендовано пациентам, не отвечающим на антигистаминные ЛС, в редких случаях на длительный срок: преднизолон 40–60 мг/сут, в качестве базисной терапии 20–40 мг через день; дексаметазон 4–20 мг/сут.
Показания к госпитализации в специализированные отделения:
В случае регрессирования симптоматики – выписка на лечение в амбулаторных условиях.
При присоединении отека гортани, бронхоспазма, анафилактических реакций – в отделение реанимации.
В случае неэффективности проводимой терапии и по рекомендации врача-аллерголога-иммунолога – перевод в специализированное отделение аллергологии.
Прогноз:
При острой крапивнице, сопровождающей анафилактическую реакцию, неоказание или промедление в оказании помощи фатально.
После купания в холодной воде больной с холодовой крапивницей может погибнуть вследствие системного поражения (падение АД, удушье).
Отёк гортани без оказания помощи фатален.
Если крапивница рецидивирует 6 мес., вероятность её продолжения в течение 10 лет — 40% больных.
Для хронической крапивницы характерно волнообразное течение без прогрессирующего ухудшения.
У 50% больных с хронической рецидивирующей крапивницей наступает спонтанная ремиссия.
22.05.2017 | 20:40:23
Источник
Крапивница и отек Квинке – патологии аллергической природы, развитие которых обусловлено механизмами иммунной чувствительности немедленного типа. Они могут встречаться у пациентов любого возраста и способны оказывать значительное влияние на самочувствие человека, а в некоторых случаях даже представляют угрозу для жизни. Давайте разберемся, как установить диагноз и что делать, если возникают характерные нарушения.
Что такое крапивница и отек Квинке?
 Первый термин обозначает группу патологий кожи, при которых наблюдаются зудящие волдыри. Название болезни объясняется схожестью внешнего вида пораженных участков с последствиями ожога крапивой. Элементы имеют разную форму, иногда приобретают причудливые очертания, появляются, как и исчезают, внезапно.
Первый термин обозначает группу патологий кожи, при которых наблюдаются зудящие волдыри. Название болезни объясняется схожестью внешнего вида пораженных участков с последствиями ожога крапивой. Элементы имеют разную форму, иногда приобретают причудливые очертания, появляются, как и исчезают, внезапно.
Что касается ангионевротического отека Квинке, это определение подразумевает поражение подкожной жировой клетчатки и слизистых оболочек – возникает припухлость плотной консистенции, затронутые участки увеличиваются в размерах, деформируются. Достаточно часто сочетается с крапивницей. Может представлять угрозу для жизни пациента при локализации в респираторном тракте.
И крапивница, и ангиоотек принадлежат к реакциям гиперчувствительности немедленного типа. Это значит, что они развиваются очень быстро с момента контакта с провокатором – иногда интервал составляет всего несколько минут и даже секунд.
Причины
Предпосылкой для развития патологий часто становится наследственная предрасположенность. Имеют значение также следующие факторы:
- Заболевания пищеварительной, нервной, эндокринной системы.
- Длительный прием лекарств.
- Инфекции (бактериальные, вирусные, паразитарные, грибковые).
- Аутоиммунные патологии.
- Наличие аллергических заболеваний.
Следует отделять от причин (этиологии) развития болезни факторы, провоцирующие симптомы:
- аллергены (пищевые продукты, лекарства, косметика, химикаты, пыльца растений);
- физические факторы (ультрафиолетовое излучение, разные уровни температур, давление, вибрация);
- контакт с водой;
- физическая нагрузка;
- стресс.
Аллергическая реакция – ведущая, но не единственная причина развития нарушений. Кроме того, существуют так называемые идиопатические формы крапивницы и ангиоотека, при которых нельзя дать четкое объяснение этиологии симптомов.
Клиническая картина
Проявления патологий имеют схожие черты вне зависимости от варианта провоцирующего фактора. Темп течения – эпизодический (рецидивирующий). Описать основные симптомы, которыми характеризуются крапивница и ангионевротический отек, можно в таблице:
| Патология | Признаки | Характерные черты болезни | ||
| Типичные | Дополнительные | |||
| Локальные (местные) | Системные (общие) | |||
| Крапивница | Отечные красные, позже фарфоровые волдыри (диаметром от 0,5 до 15 см), возвышающиеся над уровнем кожи и способные сливаться между собой. Зуд, жжение пораженных участков | Слабость, лихорадка, боль в мышцах и суставах без определенной локализации, ощущение «волны жара». | При хронической форме течения кроме обычной сыпи появляются также узелки (папулы) | Внезапное начало, наличие контакта с провоцирующим фактором, отсутствие стойких изменений кожи и слизистых оболочек (рубцов и др.) после выздоровления |
| Отек Квинке | Ограниченная припухлость в области губ, щек, век, половых органов. Имеет плотную консистенцию, возникает ощущение напряженности, распирания тканей, болезненность – очень редко. При поражениислизистых оболочек респираторных путей наблюдается кашель, затруднение дыхания, охриплость голоса. Локализация в гортани угрожает больному асфиксией (удушьем) | При изолированной форме не характерны, при сочетании с крапивницей – те же, что для нее | При поражении желудочно-кишечного тракта (ЖКТ) появляется рвота, диарея, боль в животе. При распространении отека на головной мозг – формируется картина неврологических нарушений (припадки, напоминающие эпилептические и др.). При вовлечении почек и органов выделительной системы – острая задержка мочи | Быстрое развитие под воздействием триггера, уплотнение ткани пораженных участков, вероятность неравномерного увеличения в размерах |
При развитии ангиоотека нет зуда в области пораженных участков.
Если он не сопровождается крапивной сыпью, пациентов беспокоит нарушение функций органов, затронутых припухлостью. Может быть затруднена речь, глотание пищи и воды.
Диагностика
Состоит из нескольких последовательных этапов:
- Сбор анамнеза (информации о заболевании) посредством опроса.
- Объективный осмотр пациента.
- Использование дополнительных методов.
Применяется широкий диапазон исследований, предназначенных для выяснения природы происхождения патологии.
Кожные пробы
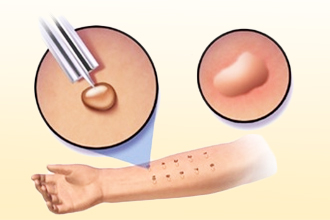 Это исследование, проводимое с целью моделирования реакции на триггер – будь то аллерген, физический фактор или другой тип провокатора. Так, например, на кожу наносится подозреваемое вещество. После этого контактный участок повреждают (царапина, укол) и отмечают, появляется ли отек, зуд, волдырь. Практикуется также накладывание мешочка со льдом, штриховое раздражение специальным шпателем, прикосновение горячим предметом и другие тесты, выбирающиеся в зависимости от типа потенциального триггера.
Это исследование, проводимое с целью моделирования реакции на триггер – будь то аллерген, физический фактор или другой тип провокатора. Так, например, на кожу наносится подозреваемое вещество. После этого контактный участок повреждают (царапина, укол) и отмечают, появляется ли отек, зуд, волдырь. Практикуется также накладывание мешочка со льдом, штриховое раздражение специальным шпателем, прикосновение горячим предметом и другие тесты, выбирающиеся в зависимости от типа потенциального триггера.
Из-за риска развития общей (системной) реакции кожные пробы требуют осторожности. Если они направлены на идентификацию аллергена, следует выяснить, не переносил ли пациент ранее анафилактический шок (это тяжелая патология, обусловленная резким падением артериального давления), определить иные противопоказания (ранний детский возраст, беременность).
Лабораторные анализы
Включают:
- Общее исследование крови и мочи.
- Микроскопия кала.
- Биохимические тесты (общий протеин, билирубин и др.).
- Иммуноферментный анализ, или ИФА для обнаружения антител (белковых комплексов) к аллергенам.
- Посевы отделяемого носоглотки, миндалин и других участков локализации очагов хронической инфекции.
- Поиск инфекционных возбудителей (ВИЧ, гепатит и др.).
Лабораторная диагностика располагает широким спектром методик. В конкретном случае выбираются отдельные тесты, обоснованные в плане идентификации болезни. Если речь идет об аллергии, нужно выяснить предполагаемые провоцирующие вещества на этапе сбора анамнеза, а специальными анализами можно подтвердить их значение для пациента.
Инструментальные методы
Они не помогают выявить аллергию или зависимость реакции кожи от физических факторов, однако дают возможность поставить диагноз заболевания, создавшего предпосылки для развития крапивницы и ангионевротического отека:
- рентгенологическое исследование органов грудной клетки, придаточных пазух носа;
- эзофагогастроскопия (осмотр верхних отделов пищеварительного тракта с помощью оптического зонда);
- дуоденальное зондирование (проводится для оценки функции желчного пузыря и получения отделяемого для бактериологического посева);
- ультразвуковое исследование органов брюшной полости и др.
Пациента могут консультировать разные специалисты: терапевт, аллерголог, гастроэнтеролог, ревматолог.
Лечение
Проводится в остром периоде развития симптомов. При наличии эпизодов крапивницы и ангионевротического отека в анамнезе нужно выяснить, есть ли сопутствующие патологии, и разработать программу терапии для их устранения.
Элиминация
Это прекращение контакта с провоцирующим веществом/средой/фактором, что эффективно, в первую очередь, для пациентов, страдающих аллергией. Им рекомендуется:
- Регулярная влажная уборка пыли.
- Отказ от ковров, мягкой мебели, игрушек.
- Тщательный выбор косметики и лекарственных препаратов.
- Минимизация контакта с химикатами в быту и на рабочем месте.
- Диета с преобладанием гипоаллергенных продуктов и исключением пищи, провоцирующей реакцию.
Физические факторы также требуют элиминации, хотя обеспечить отсутствие соприкосновения с холодом, высокой температурой или солнечными лучами труднее, чем с определенным блюдом или косметическим кремом. Пациентам рекомендуется носить закрытую одежду, избегать посещения бани и сауны, наносить на кожу средства, защищающие от ультрафиолетового излучения.
Лекарственная терапия
 В качестве базовых групп фармакологических препаратов используются антигистаминные и глюкокортикостероиды:
В качестве базовых групп фармакологических препаратов используются антигистаминные и глюкокортикостероиды:
- Лоратадин;
- Цетиризин;
- Клемастин;
- Фексофенадин;
- Мебгидролин;
- Бетаметазон;
- Преднизолон;
- Дексаметазон;
- Гидрокортизон.
Могут потребоваться также мочегонные (Фуросемид), адреномиметики (Эпинефрин), солевые растворы (0,9% натрия хлорид). Препараты принимаются в таблетках, вводятся инъекционно; при острой форме реакции терапия проводится специалистами бригады «Скорой помощи» и врачами отделения больницы, в которое госпитализирован пациент.
Неотложная помощь
Требуется в случае:
- Поражения большой площади кожных покровов.
- Наличия дыхательных нарушений, потери сознания, судорог.
- Если пациент – маленький ребенок.
Больным с отеком Квинке угрожает смыкание слизистых оболочек дыхательных путей в результате выраженной припухлости (перекрытие просвета для прохождения воздуха). Самостоятельно можно:
- прекратить контакт с аллергеном;
- дать больному антигистаминный препарат – Тавегил, Супрастин (если он может глотать) или сделать укол внутримышечно (если под рукой есть шприц, ампула с лекарством);
- расстегнуть воротничок рубашки, снять тяжелую верхнюю одежду, стесняющую дыхание;
- вызвать «Скорую», выполнять указания диспетчера, дождаться прибытия бригады рядом с пациентом.
При крапивнице следует выполнить те же действия. Для прекращения контакта с аллергеном можно:
- Приложить лед или грелку с холодной водой к участку укуса насекомого или введения лекарственного препарата (если эти факторы вызвали реакцию).
- Прополоскать рот.
- Смыть вещество-триггер с кожи.
Наложение жгута выше места инъекции лекарства или укуса насекомого не выполняется без уверенного владения этим навыком.
Максимальный срок – четверть часа, каждые 10 минут давление ослабляют на 120 секунд. Однако метод представляет угрозу при неправильном выполнении, так как есть риск нарушения кровотока и развития некротических изменений в тканях. Поэтому в домашних условиях лучше пользоваться льдом – эффект схож, а уровень риска несопоставим. Важно помнить, что больному требуется скорейшая помощь специалистов и госпитализация в медицинское учреждение, своими силами можно лишь на время оттянуть критический момент – но не прекратить опасную для жизни реакцию.
Автор: Татьяна Торсунова
Источники: medscape.com, mdlinx.com,
health.harvard.edu.
Классификация отека Квинке, его симптомы и лечение.
Первые проявления, дифференциальная диагностика и методы выявления.
Что такое отек Квинке и его первые симптомы при проявлении у детей.
Основные симптомы и причины возникновения отека Квинке.
Источник
