Клиника кардиогенного отека легких

Кардиогенный отек легких – это патологическое состояние, которое характеризуется перфузией жидкости из легочных сосудов в интерстициальное пространство и альвеолы. Является следствием острой сердечной недостаточности. На начальном этапе болезни у пациента выявляется акроцианоз, тахикардия, одышка. По мере развития патологии из дыхательных путей начинает выделяться пена белого или розоватого цвета. Определяются признаки гипоксии. Диагноз выставляется на основании клинической картины и анамнестических данных. Лечение включает кислород, пропущенный через 70% этиловый спирт, ИВЛ, наркотические анальгетики, петлевые мочегонные, нитраты. По показаниям применяются кардиотоники, бронхолитики.
Общие сведения
Кардиогенный отек легких (КОЛ) – накопление жидкости в легочных пузырьках или интерстициальном пространстве. Обычно наблюдается у пациентов, имеющих кардиологический анамнез. Возникает в виде преходящего осложнения, купировать которое иногда удается на догоспитальном этапе. Вне зависимости от результатов оказания первой помощи пациент подлежит госпитализации в ОРИТ. Частота встречаемости у мужчин несколько выше, чем у женщин, соотношение – примерно 7:10. Это обусловлено несколько более поздним развитием атеросклероза и коронарной патологии у представительниц женского пола. Кардиогенный ОЛ может отмечаться при сердечной недостаточности любого происхождения, однако чаще диагностируется при ослаблении функции левого желудочка.
Кардиогенный отек легких
Причины
Нарушения в работе сердца возникают при органических изменениях органа, значительном увеличении ОЦК, под действием некардиогенных факторов. Определение первопричины – важный диагностический этап, поскольку от этиологии состояния зависит схема лечения. К числу заболеваний, при которых развивается отек сердечного происхождения, относятся:
- Левожелудочковая недостаточность (ЛН). Является истинным ухудшением сократительной способности сердца, чаще всего становится причиной гидротизации легких. Наблюдается при миокардитах, остром инфаркте миокарда, локализованном в соответствующей зоне, аортальном стенозе, коронарном склерозе, гипертонической болезни, недостаточности аортального клапана, аритмиях различного происхождения, ИБС.
- Увеличение ОЦК. Отмечается при острой почечной недостаточности, на фоне нарушения водного баланса. Жидкость, введенная больному внутривенно или употребленная им через рот, не выводится из организма, формируется КОЛ. Аналогичная ситуация создается при неверно подобранном объеме инфузионной терапии, тиреотоксикозе, анемии, циррозе печени.
- Легочная венозная обструкция. Причина – органические пороки развития венозной системы. Определяется при митральном стенозе, аномальном впадении легочных вен, их гипоплазии, формировании сосудистых мембран, фиброза. Кроме того, данное состояние возникает при наличии послеоперационных рубцов, сдавлении сосуда опухолью средостения.
- Некардиальные причины. Сердечные нарушения и, соответственно, пульмональный отек может стать результатом острого отравления кардиотоксическими ядами, нарушений мозгового кровообращения с поражением зон, отвечающих за работу сердца и сосудистый тонус, травм черепа. Патология нередко является симптомом шока любой этиологии.
Патогенез
Кардиогенный пульмональный отек имеет два механизма развития. При истинной левожелудочковой недостаточности происходит ослабление сократительной способности левого желудочка. Сердце оказывается не в состоянии перекачать всю кровь, поступающую из легочных вен. В последних возникает застой, повышается гидростатическое давление. Второй патогенетический механизм встречается при гипергидратации. Левый желудочек при этом работает нормально, однако его объем оказывается недостаточным для того, чтобы вместить в себя всю поступающую кровь. Дальнейшее развитие процесса не отличается от истинной разновидности ЛН.
Выделяют три этапа формирования КОЛ. На первом наблюдается растяжение крупных легочных сосудов, активное вовлечение в процесс венул и капилляров. Далее жидкость начинает скапливаться в интерстициальном пространстве. Раздражаются J-рецепторы интерстиция, появляется упорный кашель. В определенный момент соединительная ткань легких переполняется жидкостью, которая начинает пропотевать в альвеолы. Происходит вспенивание. Из 100 мл плазмы образуется до полутора литров пены, которая при кашле отделяется наружу через дыхательные пути.
Симптомы
Приступ чаще начинается ночью. Больной просыпается с ощущением удушья, принимает вынужденное полусидячее или сидячее положение с упором руками в кровать. Такая позиция способствует подключению вспомогательной мускулатуры и несколько облегчает дыхание. Возникает кашель, чувство нехватки воздуха, одышка более 25 вдохов в минуту. В легких выслушиваются различимые на расстоянии сухие свистящие хрипы, дыхание жесткое. Тахикардия достигает 100-150 уд/мин. При осмотре выявляется акроцианоз.
Переход интерстициального кардиогенного легочного отека в альвеолярный характеризуется резким ухудшением состояния пациента. Хрипы становятся влажными, крупнопузырчатыми, дыхание клокочущее. При кашле выделяется розоватая или белая пена. Кожа синюшная или мраморного оттенка, покрыта большим количеством холодного липкого пота. Отмечается беспокойство, психомоторное возбуждение, страх смерти, спутанность сознания, головокружение. Пульсовый разрыв между систолическим и диастолическим АД сокращается.
Уровень давления зависит от патогенетического варианта болезни. При истинной недостаточности левого желудочка систолическое АД снижается до показателей менее 90 мм рт. ст. Развивается компенсаторная тахикардия выше 120 ударов в минуту. Гиперволемический вариант протекает с подъемом артериального давления, увеличение ЧСС при этом сохраняется. Возникают сжимающие боли за грудиной, которые могут свидетельствовать о вторичном приступе ИБС, инфаркте миокарда.
Осложнения
Осложнения преимущественно связаны с гипоксией и гиперкапнией. При длительном течении болезни происходит ишемическое поражение клеток головного мозга (инсульт), что в дальнейшем приводит к интеллектуальным и когнитивным расстройствам, соматическим нарушениям. Недостаточное содержание кислорода в крови становится причиной кислородного голодания внутренних органов, что нередко заканчивается частичным или полным прекращением их деятельности. Наиболее опасна ишемия миокарда, которая может завершаться развитием инфаркта, фибрилляции желудочков, асистолии. На фоне кардиогенного отека иногда наблюдается присоединение вторичной инфекции и возникновение пневмонии.
Диагностика
Предварительный диагноз устанавливается бригадой скорой помощи. Дифференциация проводится с отеком легких несердечного происхождения. Определить причину болезни при первом контакте с пациентом затруднительно, поскольку клинические признаки КОЛ и патологии другого генеза практически не отличаются. Критерием постановки диагноза является наличие в анамнезе хронического сердечного заболевания, аритмии. В пользу несердечной причины свидетельствует наличие тиреотоксикоза, эклампсии, сепсиса, массивных ожогов, травм. В стационаре список диагностических мероприятий расширяется, пациенту показаны следующие обследования:
- Физикальное. При аускультации определяются сухие или влажные хрипы, при перкуссии отмечается появление «коробочного» звука. При сохраненном сознании больной занимает вынужденное положение, при психомоторном возбуждении мечется, не отдает себе отчета в происходящем.
- Лабораторное. В крови обнаруживаются признаки гипоксемии и гиперкапнии. SpО2 менее 90%, PaО2 менее 80 мм рт. ст., pH менее 7.35, лактат более 2 ммоль/литр. При гипергидратации уровень ЦВД превышает 12 мм водного столба. Если причиной патологии является инфаркт, в крови увеличиваются концентрации кардиоспецифического тропонина, КФК и КФК МВ.
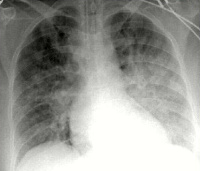
- Инструментальное. На ЭКГ выявляются признаки пароксизмальных нарушений, острого коронарного синдрома, ишемии миокарда (коронарная т-волна, подъем сегмента ST). Рентгенография свидетельствует о снижении пневматизации полей легких по типу снежной бури, при альвеолярной разновидности просматривается затемнение в виде бабочки. На УЗИ сердца определяются признаки гипокинезии левого желудочка.
Лечение кардиогенного отека легких
Терапия на этапе медицинской эвакуации и в стационаре в целом не различается. Вне ЛПУ некоторые методы лечения могут быть проигнорированы из-за отсутствия технической возможности их реализации. Целью первой помощи является устранение клинических проявлений болезни, стабилизация состояния, транспортировка в кардиологическую реанимацию. В медицинском учреждении производят полную ликвидацию пневмонической гипергидратации и вызвавшей ее причины. К числу лечебных методик относятся:
- Оксигенотерапия. При транспортировке осуществляется введение пропущенного через 70% спирт кислорода посредством назальных канюль. В условиях стационара возможен перевод больного на искусственную вентиляцию легких со 100% O2. В качестве пеногасителя используется спирт или тифомсилан. Предпочтительным является инвазивный метод ИВЛ с интубацией трахеи. Вентиляция через маску не применяется в связи с высоким риском аспирации. Для повышения эффективности работы аппарата дыхательные пути очищают от пены с помощью электроотсоса.
- Дегидратация. Для разгрузки малого круга кровообращения и уменьшения ОЦК больной получает петлевые диуретики в высоких дозах. Назначается фуросемид и его аналоги. Использование маннита противопоказано, поскольку вначале он увеличивает поступление жидкости в сосудистое русло, что приводит к усугублению ситуации. По показаниям может быть проведена ультрафильтрация крови с отбором необходимого объема жидкой фракции.
- Анальгезия. Препарат выбора – морфин. Вводится внутривенно под контролем дыхания. Способствует устранению боли и тревожности, расширению сосудов большого круга, уменьшению нагрузки на легочные вены. При выраженном психомоторном возбуждении или болевом синдроме применяется нейролептанальгезия – сочетание наркотического анальгетика с антипсихотическим средством. При САД ниже 90 единиц наркотики и нейротропные препараты противопоказаны.
- Стимуляция сердца. Кардиотонические средства используются только при истинной ЛЖ. Препаратом выбора является дофамин, который подается титрованно через шприц-насос или инфузионную систему с дозатором. Для достижения инотропного эффекта требуются дозы менее 5 мг/кг/час. Для повышения АД дозировки должны превышать указанное значение. Вместо прессорных аминов могут назначаться сердечные гликозиды (коргликон, строфантин).
- Снижение ОПСС. Показаны нитраты (нитроглицерин). Медикаменты этой группы способствуют расширению периферических и коронарных артерий, облегчают работу сердца, способствуют уменьшению притока крови к легким. На этапе транспортировки применяются таблетированные сублингвальные формы, в стационаре выполняется внутривенное введение.
Лечение кардиогенного отека осуществляет врач-реаниматолог. При необходимости пациенту назначают консультации кардиолога или кардиохирурга, терапевта, пульмонолога. Во время пребывания больного в ОРИТ круглосуточно проводят мониторинг АД, ЧСС, ЧДД, SpO2, температуры тела. Ежедневно производят анализы биохимического состава крови, определяют КЩС и электролиты, маркеры острой коронарной патологии, при необходимости измеряют ЦВД.
Прогноз и профилактика
При своевременном начале лечения прогноз благоприятный, кардиогенный ОЛ удается купировать в 95% случаев. Отдаленные перспективы зависят от заболевания, ставшего причиной отека. При отсутствии медицинской помощи больной с высокой степенью вероятности погибает от острого нарушения кровообращения, шока, ишемии головного мозга и сердца. Специфические профилактические мероприятия отсутствуют. Следует своевременно осуществлять диагностику сосудистых и сердечных заболеваний, использовать все существующие возможности их лечения, соблюдать лечебно-охранительный режим, рекомендованный врачом.
Источник
Клиника кардиогенного отека легких.
Симптомы острого кардиогенного отека легких практически не зависят от начальной причины, вызвавшей гемодинамические изменения в легком, и определяются главным образом нарастающей паренхиматозной дыхательной недостаточностью, проявляющейся гипоксемией, гипо- и гиперкапнией и изменением минутного объема сердца.
При остром кардиогенном отеке легких пациент жалуется на одышку, нехватку воздуха, затрудненное дыхание, страх смерти pi боли в области сердца. Глаза широко раскрыты, на лице испуг. Больной стремиться сесть и опустить ноги с койки или встать. В таком положений тела приток венозной крови к правому сердцу снижается, давление крови в сосудах легких уменьшается и развитие отека легких замедляется.
По мере нарастания гипоксемии и гиперкапнии возникает психомоторное возбуждение, эйфория, гипостезия, появляются признаки психических нарушений (зрительные, слуховые галлюцинации, бред). Частота дыхания увеличивается.
На этапе интерстициального отека легких больные жалуются на затрудненный вьщох из-за появления бронхоспазма, который возникает и нарастает в ответ на гипоксию. Бронхоспазм повышает сопротивление потоку воздуха на вдохе и выдохе и затрудняет заполнение и опорожнение альвеол воздухом. Затрудненное заполнение альвеол воздухом при активном вдохе создает отрицательное давление в альвеолах, что ускоряет развитие отека легких. Повышение сопротивления дыханию и нарастающая одышка увеличивают энергозатраты дыхательной мускулатуры, и как следствие растет потребность организма в кислороде.
Аускультативно на этапе интерстициального отека легких выслушивается лишь жесткое дыхание с удлиненным выдохом (бронхоспастический компонент) pi ослабление дыхания в нижних отделах легких (компонент повышенного кровенаполнения и ригидности тканей легких). При появлении в альвеолах воды выслушиваются (преимущественно в нижне-задних отделах легкого — по закону гравитации) влажные хрипы, калибр и распространенность которых имеет прямую корреляцию со степенью отека альвеол и бронхов.
При нарастании альвеолярного отека вода проникает в бронхи и появляется пенистая мокрота. Образование пены связано с фильтрацией в просвет альвеол и бронхов не только воды, но и плазменных белков (преимущественно альбуминов), что указывает на присоединение мембранного фактора в развитии отека легких. Нарастание концентрации белка в воде альвеол повышает поверхностное натяжение воды и способствует образованию и устойчивости пузырьков с воздухом (пены).
В ответ на гипоксию, гиперкапнию и психоэмоциональный стресс активируется симпато-адреналовая система, которая вызывает повышение обмена веществ и, как следствие этого, увеличение потребления организмом кислорода. Тканевая гипоксия нарастает.
Сердечно-сосудистая система на начальных этапах кардиогенного отека легких функционирует в гипердинамическом режиме — нарастает частота сердечных сокращений, повышаются артериальное давление, ЦВД, минутный объем кровообращения. На фоне гиперкатехолемии, нарастающей гипоксии и гиперкапнии появляются различные формы аритмий сердца (пароксизмальная тахикардия, экстрасистолия, фибрилляция предсердий). Затем развивается депрессия функций сердечно-сосудистой системы — артериальная гипотензия и снижение сердечного и ударного выброса. Тахикардия сменяется нарастающей брадикардией, угнетением сократимости миокарда.
В результате прогрессирующей гипоксии, гиперкапнии и ацидоза развивается кома, остановка сердца и смерть пациента.
— Вернуться в оглавление раздела «Скорая помощь. Неотложные состояния.»
Оглавление темы «Ожоговый шок. Анафилактический шок. Астма. Отек легких.»:
1. Ожоговый шок. Патогенез ожогового шока.
2. Лечение ожогового шока. Интенсивная терапия ожогового шока.
3. Анафилактический шок. Клиника анафилактического шока.
4. Лечение анафилактического шока. Интенсивная терапия анафилактического шока.
5. Симптоматическая терапия анафилактического шока. Астматический статус.
6. Интенсивная терапия астматического статуса. Инфузионная терапия при астматическом статусе.
7. Метилксантины, кортикостероиды при астматическом статусе.
8. Эпидуральная аналгезия при астматическом статусе. Искусственная вентиляция легких при астматическом статусе.
9. Кардиогенный отек легких. Механизм кардиогенного отека легких.
10. Клиника кардиогенного отека легких.
Источник

В организме человека все взаимосвязано: поэтому неудивительно, что тяжелая патология сердца влечет за собой серьезные осложнения со стороны дыхательной системы.
Кардиогенный (или гемодинамический) отек легких возникает именно в результате сбоя в работе сердечно-сосудистой системы. Это патологическое состояние с высоким риском смертельного исхода, но не безнадежное – главное вовремя его выявить и по возможности предотвратить неизбежные последствия.
Описание и статистика
Кардиогенный отек легких всегда является осложнением болезней сердца:
- острого инфаркта миокарда – в 60% случаев;
- хронической сердечной недостаточности – в 9%;
- аритмии – в 6%;
- приобретенных и врожденных пороков – в 3%.
При этом в результате застойных явлений в малом круге кровообращения нарушается отток крови и лимфы из сосудов, а жидкий транссудат проникает сквозь стенки капилляров в легочную ткань.
В норме легкие состоят из множества мельчайших, заполненных воздухом пузырьков – альвеол. Если в них начинает скапливаться жидкость – из-за пропотевания её из кровеносной и лимфатической системы – возникает отек легких.
Причины и факторы риска
Если у человека имеется какое-либо тяжелое сердечно-сосудистое заболевание – его сердце работает «на износ» и перестает справляться со своими функциями, важнейшей из которых является насосная.
В этом случае сердечная мышца ослабевает настолько, что перестает полноценно прокачивать кровь через систему кровеносных сосудов. Возникает застой крови в малом или легочном круге кровообращения, который приводит к тому, что жидкость из капилляров и лимфатических сосудов начинает проникать сквозь их стенки в легочные альвеолярные пузырьки – происходит так называемый выпот жидкости.
 Жидкий транссудат вытесняет из альвеол воздух и замещает его – из-за этого дыхательные возможности легких значительно уменьшаются.
Жидкий транссудат вытесняет из альвеол воздух и замещает его – из-за этого дыхательные возможности легких значительно уменьшаются.
Ситуация усугубляется по мере увеличения количества транссудата в легких – наблюдается эффект «внутреннего утопления», когда легкие заполняются водой и не могут полноценно функционировать.
В итоге дыхание становится практически невозможным, кислород не попадает в кровь, возникает кислородное голодание всего организма и смерть.
В зависимости от основополагающей причины, выделяют виды кардиогенных легочных отеков, обусловленные:
- недостаточной сократительной активностью левого желудочка (при инфаркте или коронарной недостаточности);
- перегрузкой левого желудочка (при недостаточности митрального или аортального клапана);
- увеличением давления в большом круге кровообращения в результате гипертонического криза;
- блокадой нормального кровотока в сердце в связи с наличием в нем гематомы, тромба, опухоли или стеноза клапана.
Факторами риска развития кардиогенного отека легких являются:
- хроническая перегрузка сердца в связи с гипоксией, анемией, стрессами;
- возраст свыше 40 лет;
- любые хронические сердечно-сосудистые заболевания.
Классификация, чем отличается от некардиогенного
Кардиогенный и некардиогенный отек легких весьма схожи по свои клиническим проявлениям, однако распознать и отличить их друг от друга – важная медицинская задача, поскольку принципы лечения этих двух патологий различаются.
| Критерии сравнения | Кардиогенный отек | Некардиогенный отек |
| Анамнез | Есть патология со стороны сердца и сосудов | Патологии со стороны сердечно-сосудистой системы нет |
| Первопричина | Нарушение кровообращения и повышение внутрисосудистого давления | Повышение проницаемости сосудистых стенок и понижение внесосудистого давления в легких |
| Начало заболевания | Обычно постепенное: возникают и усугубляются приступы по типу сердечной астмы | Внезапное |
| Характерные симптомы |
|
|
| Данные рентгенографии | Сердце увеличено в размере, есть признаки плеврального выпота, отек распределен по центру или равномерно | Сердце нормального размера, признаки плеврального выпота отсутствуют, отек распределен по периферии или пятнами |
| Данные трансторакальной эхокардиографии | Камеры сердца расширены. Функция левого желудочка снижена. | Нормальные размеры камер сердца. Функция левого желудочка в норме. |
| Результаты легочной катетеризации | Давление в легочной артерии больше 18 мм.рт.ст. | Давление в легочной артерии меньше 18 мм.рт.ст. |
В развитии кардиогенного легочного отека выделяют 4 последовательных клинических стадии:
- диспноэтическая – дыхание затруднено, много сухих хрипов, появляется сухой кашель;
- ортопноэтическая – хрипы и кашель становятся влажными, дыхание затрудненное и учащенное;
- острая клиническая – влажные хрипы слышны без специального прослушивания грудной клетки, в горизонтальном положении пациент начинает задыхаться, во время кашля выделяется большое количество мокроты;
- тяжелая – прогрессирует цианоз кожи и слизистых, кашель непрекращающийся с обильной пеной, больной весь покрыт холодным потом, в его грудной клетке слышны влажные хрипы и бульканье.

Клинические разновидности кардиогенного отека легких:
- Интерстициальный отек легких, который по свои проявлениям напоминает сердечную астму. Приступы болезни случаются обычно ночью, сопровождаются выраженным удушьем и нехваткой воздуха. Длятся от нескольких минут до нескольких часов, после чего наступает улучшение.
- Альвеолярный отек легких. Это острое состояние, которое не купируется самостоятельно. Характерен клокочущий кашель с обильной пенистой мокротой. Асфиксия и смерть при этом могут наступить очень быстро. Часто альвеолярный отек осложняет течение интерстициального отека.
Опасность и осложнения
В результате отека легких страдает весь организм, ведь при этом внутренние органы недополучают кислород и в них нарастают ишемические явления.
Уже через 4-5 минут после начала тяжелого приступа удушья могут начать погибать от гипоксии клетки головного мозга, что неизбежно приведет к летальному исходу.
Не смертельными, но очень опасными осложнениями легочного отека являются:
- ишемические поражения надпочечников, печени и почек;
- пневмосклероз – рубцевание легочной ткани;
- ателектаз или спадение легких;
- застойная пневмония – вторичное воспаление легких на фоне нарушений кровообращения в них;
- эмфизема – патологическое изменение структуры бронхиол и альвеол;
- рецидивирующий легочный отек.
Симптомы и признаки
Симптоматика этого состояния сопровождается следующими проявлениями:

- одышка и затрудненное дыхание, усугубляющиеся в положении лежа;
- удушье и нехватка воздуха;
- страх смерти;
- выпученные глаза и открытый рот;
- боли в области сердца;
- обильный пот;
- частое поверхностное дыхание;
- нарастающая бледность кожи и посинение слизистых;
- чувство сжатия и дискомфорт в легких при вдохе;
- кашель: вначале сухой, затем влажный с обильной пенистой мокротой;
- может быть затруднен не только вдох, но и выдох – особенно это характерно для интерстициального отека;
- нарастающие хрипы в легких, которые в тяжелой стадии слышны без аускультации;
- снижение артериального давления и едва прощупываемый пульс на конечностях.
При первых симптомах следует незамедлительно обращаться к врачу – вызывать скорую помощь.
Даже если раньше подобные приступы случались, но проходили самостоятельно за несколько часов – не стоит надеяться на то, что и впредь можно будет обойтись без медицинской помощи. В любой момент отек легких может молниеносно стать смертельно опасным и некупируемым состоянием.
Диагностика
Диагноз «отек легких» может быть поставлен на основании характерной клинической картины и данных аускультации больного. Но для определения именно кардиогенного отека потребуется ряд дополнительных диагностических мероприятий:
- изучение анамнеза с целью выявления тяжелых сердечно-сосудистых патологий;
- трансторакальная эхокардиография;
- рентген грудной клетки;
- легочная катетризация.

Тактика лечения и неотложная помощь
Лечение проводится в условиях стационара, его основные задачи:
- снижение давления в легочном круге кровообращения;
- улучшение функционирования левого сердечного желудочка;
- насыщение крови кислородом;
- предотвращение тяжелых необратимых осложнений, борьба с ишемией внутренних органов.
С этой целью применяются следующие методы лечения:

- Обезболивание с помощью морфина.
- Кислородные ингаляции. При тяжелой гипоксии больного переводят на искусственную вентиляцию легких.
- При обильном образовании пены в легких пеногашение производят с помощью ингаляций 30%-ного спирта.
- Стимуляция мочевыделения с помощью диуретиков.
- Назначение нитроглицерина подъязычно или внутривенно для увеличения насосной функции сердца.
- Снижение артериального давления с помощью гипотензивных препаратов или ганглиоблокаторов.
- Нормализация сердечного ритма с помощью сердечных гликозидов (Строфантин, Дигоксин) и бета-блокаторов (Пропраналол). В экстренных случаях возможна экстренная электроимпульсная терапия.
- Для предотвращения бронхоспазма внутривенно вводят Эуфиллин. Это лекарство не применяют при кардиогенном отеке, вызванном инфарктом миокарда.
Лечение считается эффективным, если:
- пациент может принять горизонтальное положение без опасности задохнуться;
- отсутствуют прослушиваемые влажные хрипы;
- кожа и слизистые приобретают нормальный цвет;
- одышка становится значительно менее интенсивной.
Прогнозы и меры профилактики
Летальный исход при кардиогенном отеке легких случается у каждого пятого пациента. В основном это пожилые люди, у которых отек развился молниеносно или развивался постепенно, но своевременного обращения к врачу не последовало.
В случае если отек развился как осложнений острого инфаркта миокарда – прогноз менее благоприятный: погибают 9 из 10 пациентов.
Единственно возможной профилактикой кардиогенного отека легких служит своевременное лечение всех сердечных патологий, моментальное купирование всех предвестников начинающегося легочного отека.
 Важное значение для таких больных имеет соблюдение бессолевой диеты, умеренная двигательная активность и медикаментозная терапия под контролем лечащего врача.
Важное значение для таких больных имеет соблюдение бессолевой диеты, умеренная двигательная активность и медикаментозная терапия под контролем лечащего врача.
Если патология сердца не купируется медикаментозно – стоит рассмотреть вопрос о хирургической её коррекции.
Для пациента-сердечника главное: не доводить себя до того состояния, когда в любую минуту может начаться легочный отек, который при неблагоприятном стечении обстоятельств буквально за считанные минуты унесет жизнь больного.
Источник
