Как снять отек после артродеза
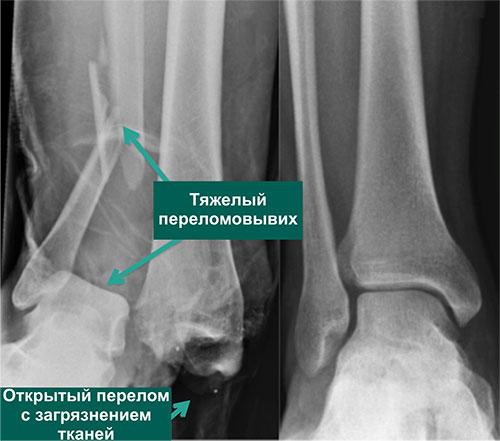
По статистике, 54% переломов и переломо-вывихов голеностопного сустава случаются в молодом возрасте, когда человеку важно сохранять трудоспособность. Эти травмы относятся к тяжелым повреждениям опорно-двигательного аппарата. Даже при качественном лечении они приводят к инвалидности в 3-12% случаев. Поэтому восстановление функций голеностопного сустава требует тщательного подхода, индивидуального для каждого пациента.
С повреждениями связочного аппарата ситуация аналогична. Голеностоп часто травмируется у спортсменов и молодых, активных людей. У 30-50% из них несвоевременная диагностика или некачественное лечение приводит к хронической нестабильности голеностопного сустава. Она мешает вести активный образ жизни, а со временем и вовсе приводит к инвалидности.
Ранняя диагностика и качественное лечение помогают снизить риск инвалидизации. Более того, повреждения связок, вывихи и переломы гораздо легче лечить вначале, сразу после травмы. При этом шансы восстановить функции голеностопа гораздо выше. А само лечение и реабилитация – менее инвазивны и занимают меньше времени.
Поэтому после травмы лучше сразу же обращаться в хорошую клинику, где применяют самые эффективные алгоритмы диагностики и лечения.
Как восстановить функции голеностопа после травмы
Каким способом врачи будут проводить лечение – зависит от тяжести травмы и характера повреждения сустава. Ведь надрывы связок лечить гораздо легче, чем, к примеру, переломы со смещением или переломо-вывихи. С лечебной тактикой специалисты определяются лишь после обследования пациента, имея полное представление о его состоянии и тяжести травмы.
Для восстановления функций голеностопного сустава используют несколько способов:
- Консервативное лечение. Эффективно при легких травмах, которые не сопровождаются переломами, вывихами и полным разрывом связок. Функции голеностопа восстанавливают с помощью покоя, фиксации эластичным бинтом, обезболивающих и противовоспалительных препаратов, физиопроцедур и ЛФК.
- Гипсовая иммобилизация. Применяют в лечении переломов, при которых нет смещения костных отломком и нестабильности голеностопа. Гипс накладывают и при свежих разрывах и надрывах связок (не позже двух-трех месяцев после травмы). Также гипсовую иммобилизацию используют после остеосинтеза и скелетного вытяжения в качестве завершающего метода лечения.
- Закрытая репозиция с дальнейшей гипсовой иммобилизацией. Применяется при закрытых переломах со смещением. При сопутствующих подвывихах голеностопа ее не рекомендуют использовать из-за высокого риска неудовлетворительного исхода лечения.
- Открытая репозиция с фиксацией погружными конструкциями. Таким путем лечат все открытые и часть закрытых переломов. В некоторых случаях после операции сустав дополнительно фиксируют гипсом.
- Скелетное вытяжение и чрескостный компрессионный остеосинтез. Используются для лечения сложных и застарелых переломов в области голеностопного сустава. Проводится с помощью специальных аппаратов внешней фиксации.
- Хирургическое лечение. Проводится при застарелых повреждениях связок, посттравматическом остеопорозе, тяжелых переломах и переломо-вывихах. Позволяет восстановить функции голеностопа даже тогда, когда другими путями сделать это невозможно.
Иммобилизация голеностопа
При полных разрывах и значительных надрывах связок используют гипсовую иммобилизацию или аппараты внешней фиксации. Однако они эффективны только на ранних сроках, пока у человека не успела развиться нестабильность голеностопного сустава. При застарелых травмах, которым больше 2-3 месяцев, эти методы не дают ожидаемого результата.
Если у человека вовремя не обнаружили разрыв связок или он не получил качественного лечения, у него развивается нестабильность голеностопа. В таком случае восстановить функции сустава уже не поможет никакая иммобилизация. И чтобы вернуть трудоспособность, необходимо делать операцию.
Безоперационное лечение переломов
Консервативное лечение возможно лишь когда нет смещения костных фрагментов, а голеностопный сустав остается стабильным. В таком случае больному на 1-2 месяца накладывают гипсовую повязку или предлагают носить ботинок для реабилитационной ходьбы.
Несмотря на доступность и малотравматичность гипсовой иммобилизации она имеет ряд недостатков:
- ограничивает подвижность нижней конечности и затрудняет реабилитацию;
- нарушает периферическое кровообращение;
- вызывает необратимые изменения в нервно-мышечном аппарате голени и стопы.
Чтобы частично нивелировать вред длительной иммобилизации, со второго-третьего дня после наложения гипса человек начинает заниматься лечебной гимнастикой. ЛФК помогает снять отек, улучшить кровообращение в области голеностопа, укрепить мышцы стопы, голени и бедра. А это ускоряет восстановление и препятствует развитию посттравматического остеопороза.
После снятия гипса реабилитация продолжается в течение еще нескольких месяцев. В этот период больному назначают массаж, физиопроцедуры, лечебную физкультуру и т.д. Главная задача этих процедур – укрепить мышцы и связки, улучшить обменные процессы в тканях, нормализовать кровообращение и восстановить функции травмированного сустава.
Закрытая репозиция с дальнейшей гипсовой иммобилизацией
Это распространенный метод лечения, который применяют в основном при переломах лодыжек. Его суть заключается в ручной репозиции костных фрагментов и последующей фиксации голеностопа гипсовой повязкой. Данный метод доступный и малотравматичный, но имеет свои недостатки.
Длительная гипсовая иммобилизация нарушает трофику и ухудшает кровообращение в тканях конечности, вызывая необратимые изменения в нервах и мышцах голени, стопы, голеностопного сустава. Она не обеспечивает достаточно стабильную фиксацию и не гарантирует полную неподвижность отломков. Все это может привести к неправильному сращению костей и образованию ложного сустава.
При сопутствующих вывихах и подвывихах голеностопа закрытую репозицию рекомендуют не использовать. Причина – высокий риск неудовлетворительных результатов лечения.
Самые частые из них:
- послеоперационные контрактуры;
- ложные суставы;
- деформирующий артроз тяжелой степени.
Поэтому многие специалисты предпочитают иной подход к лечению переломов со смещениями. Пациентам трудоспособного возраста они рекомендуют выполнять открытую репозицию с фиксацией костных фрагментов металлоконструкциями. А больным старшей возрастной группы – репозицию под ЭОП-контролем и фиксацию спицами Киршнера.
Открытая репозиция с внутренней фиксацией
Метод применяют для лечения сложных переломов, когда невозможна ручная репозиция отломков и удержание их в нужной позиции с помощью гипса. Чтобы сопоставить костные фрагменты и надежно зафиксировать их, используют погружные элементы и конструкции:
- болты-стяжки;
- винты;
- болты с клеммами-накладками;
- спицы Киршнера;
- болты с гибкой тягой;
- лавсановые ленты и прочее.
Открытая репозиция обеспечивает одномоментное точное сопоставление отломков и их надежную фиксацию. После операции нередко сохраняется ранняя опороспособность конечности, что позволяет нагружать ее вскоре после операции. И тем не менее многие специалисты уверены, что ни один из методов открытой репозиции не может обеспечить полной неподвижности костных фрагментов. Поэтому после операции пациентам требуется дополнительная гипсовая иммобилизация.
Оперативное сопоставление и фиксация отломков имеет и другие недостатки:
- Травмирование мягких тканей в месте проведения хирургического вмешательства.
- Риск развития инфекционных осложнений.
- Вероятность вторичных смещений отломков из-за несостоятельности фиксаторов.
- Высокая частота развития псевдоартрозов.
В ряде случаев закрытые переломы лучше лечить путем скелетного вытяжения или чрескостного остеосинтеза. Эти методы исключают вмешательство травматолога в естественный процесс заживления. Регенерация ускоряется, поскольку врач не удаляет гематому и не повреждает мышцы, сосуды, надкостницу. А противопоставление отломков и растяжение мягких тканей дополнительно стимулирует регенеративные процессы.
Чрескостный остеосинтез
Сегодня остеосинтез проводят с помощью шарнирно-дистракционных аппаратов и аппаратов для скелетного вытяжения. Методика позволяет надежно зафиксировать костные отломки, что создает идеальные условия для их сращения.
Главное преимущество чрескостного остеосинтеза в том, что он не требует открытого хирургического вмешательства. Недостаток – он не всегда позволяет сопоставить фрагменты костей. Поэтому чрескостный остеосинтез могут комбинировать с операцией. Сначала отломки соединяют хирургическим путем, а зачем кости дополнительно фиксируют аппаратом внешней фиксации.
Реконструктивные операции
С помощью реконструктивных операций лечат застарелые разрывы связок, которые сопровождаются нестабильностью голеностопа. Целостность связок восстанавливают хирургическим путем, после чего сустав фиксируют аппаратом Илизарова. При давности травмы менее 5 месяцев операцию часто делают путем артроскопии. А вот застарелые разрывы требуют открытой реконструкции.
Целостность связок могут восстанавливать:
- местными тканями;
- аллотканями;
- синтетическими эндопротезами.
Пластика местными тканями сопряжена с дополнительной травматизацией донорского участка, поэтому ее выполняют редко. Для восстановления связок чаще используют синтетические ткани или аллосухожилия.
Эндопротезирование и артродез
Операции на голеностопном суставе делают в основном при тяжелом посттравматическом остеопорозе, который сопровождается сильными болями и ограничением подвижности голеностопа.
Молодым пациентам чаще выполняют эндопротезирование – замену сустава искусственным эндопротезом. Такая операция позволяет полностью восстановить функции голеностопа. Когда сделать эндопротезирование нет возможности (пожилой возраст, наличие тяжелых сопутствующих заболеваний), больному выполняют артродез – обездвиживание сустава. К этой операции прибегают в крайнем случае.
Подведем итоги:
- Разрывы связок и переломы голеностопа часто случаются в молодом возрасте. Они тяжело поддаются лечению и нередко приводят к инвалидности.
- Свежие травмы лечить намного легче. Чем раньше человек получит медицинскую помощь, тем выше шансы, что функции сустава восстановятся.
- Для лечения травм используют разные методы, начиная консервативным лечением и заканчивая хирургическим.
- Выбор метода лечения зависит от многих факторов. Играет роль тяжесть и давность травмы, нестабильность голеностопа, степень посттравматического остеопороза и т.д.
- Хирургическое вмешательство – радикальный метод лечения. Как правило, операцию делают тогда, когда восстановить функции сустава другими путями невозможно.
Источник
Артродез голеностопного сустава – оперативное вмешательство по искусственному сращению сочленяющихся суставных поверхностей голеностопа в физиологически выгодном для функционирования ноги положении. Основной целью хирургического лечения является придание опоропрочности проблемной зоне посредством полного блокирования ее подвижности (создания анкилоза). Обездвиживание достигается за счет жесткого соединения примыкающих концов костей сустава между собой специальными фиксаторами из металла (спицами, винтами, штифтами и пр.). Это позволяет прочно срастись суставным поверхностям друг с другом под нужным углом, то есть, привести сочленение в полное неподвижное состояние, что поможет пациенту избавиться от сильной боли и нестабильности стопы.
Пример сращения.
Техника артродезирования берет начало с самых истоков развития ортопедии, поэтому является устаревшей тактикой хирургии голеностопа. Открытие метода «замыкание сустава» датируется 1887 годом, впервые его предложил венский хирург Альберт. Операционные технические концепции мало чем изменились с того времени.
Эффективность артродеза голеностопного сустава имеет многолетнюю доказательную базу, но из-за радикального подхода и высокой частоты послеоперационных осложнений к вмешательству в стиле «ретро» обращаются в самых крайних случаях.
Травмы голеностопа сустава
Главное предназначение голеностопного сустава, образованного большеберцовой, малоберцовой и таранной костями, – быть надежной опорой для скелетно-мышечного аппарата. Этот отдел ноги должен стабильно выдерживать почти 90% от всей массы тела, когда человек стоит или выполняет в вертикальном положении любого рода физическую деятельность. Помимо опорных функций, сустав обеспечивает амортизацию конечности, разнообразные движения стопы в нормальной амплитуде:
- сгибание;
- разгибание;
- отведение;
- приведение;
- вращение.
Стабильную работу костного сочленения гарантирует здоровое состояние образующих его связок, костей, хрящей, мышц. Если хотя бы одна единица сустава выходит из строя, нарушается не только его работоспособность, но и происходит разбалансировка функций всего опорно-двигательного аппарата. Болезни голеностопного сочленения губительно отражаются на способности к передвижению, ведут к ухудшению походки, часто доводят человека до инвалидности. Нередко серьезные патологии, при которых может потребоваться артродез, начинаются с банальных травм, локализирующихся в данной зоне:
- ушибов;
- вывихов и подвывихов;
- переломов лодыжки;
- нарушения целостности пяточной кости;
- связочной дисторсии (растяжений, надрывов связок и пр.).
Поражения травматической природы чаще возникают вследствие прямого воздействия механической силы, что провоцируют локальные удары, падения с высоты, неудачные прыжки, резкие ротационные развороты. В конце концов, человеку иногда достаточно просто поскользнуться на скользкой поверхности или споткнуться, чтобы случилось повреждение составляющих структур голеностопного отдела.
Любые травматические поражения требуют своевременной диагностики и безотлагательной терапии. Спустя некоторый период травма, если не была оказана в свое время надлежащая медицинская помощь, дает о себе знать уже нешуточными последствиями. Патологии, ставшие результатом старой травмы, на фоне мнимого благополучия проявляются внезапным возникновением болей и нарастающей ограниченностью локомоторного, опорного потенциала. Люди не понимают, что случилось, откуда появился дискомфорт, а причиной оказывается былая травма.
Запомните! Сложные дегенеративно-дистрофические процессы, зачастую необратимые, преимущественно развиваются не сами по себе, а диагностируются как посттравматическое осложнение. Наиболее частые патологии посттравматического генеза с серьезным прогрессирующим течением – это артрит и остеоартроз.
Артроз, в свою очередь, является последствием артрита. Вот такой вот цепной механизм развития сложной клинической ситуации. От травмы до деформирующего остеоартроза (ДОА) несложно дойти за пару-тройку лет. Но если травму несложно вылечить консервативно, то с артрозом голеностопного сустава все иначе – это неизлечимая болезнь, которая критически угнетает качество жизни, негативно влияет на статику и динамику всей конечности.
Показания к проведению операции
Блокирование двигательных функций голеностопного сегмента путем костного сращения назначается при выявлении таких патологических состояний, как:
- вторичный (посттравматический) и первичный артроз 3-4 ст.;
- тяжело протекающий хронический артрит, в том числе по ревматоидному типу;
- постоянная боль в голеностопе и/или отдающая в коленный сустав, которая усиливается даже при несущественных нагрузках;
- выраженная хромота на почве деформации сустава;
- стойкое нарушение опороспособности стопы, выражающееся невозможностью стать в полном объеме на ногу из-за слабости голеностопного аппарата, разболтанности;
- сильная сгибательно-разгибательная контрактура сустава;
- парезы и параличи мышц голени, которые развились на фоне перенесенного в прошлом полиомиелита;
- неправильно сросшийся перелом, псевдоартроз.
Артроз левого сустава. Суставная щель очень мала.
Противопоказания к артродезу голеностопного сустава
Артродезирование использовать в двигательно-опорном сегменте голеностопа не рекомендуется, если:
- пациент находится в том возрасте, когда костно-мышечная система продолжает активно расти (до исполнения 12 лет операция строго противопоказана);
- в суставе обнаружены свищи нетуберкулезного генеза;
- определены активные инфекционно-воспалительные процессы в зоне предполагаемого вмешательства или любые общие инфекционные болезни в фазе обострения;
- больной страдает тяжелыми формами легочной, почечной или сердечной недостаточности;
- присутствует хроническое заболевание в стадии декомпенсации (сахарный диабет и пр.);
- выявлена непереносимость на препараты анестезиологического предназначения.
Виды оперативного вмешательства
Когда износ и деформация сустава слишком сильные, это может стать препоной и для проведения замены суставного блока эндопротезом. Поэтому даже при всем желании поменять больной сегмент на искусственный аналог не всегда сделать реально. В этом и всех описанных ситуациях выше остается один выход – применить операцию по артродезу. Она позволит стабилизировать голеностоп и сократить болевую симптоматику до минимума, тем самым значительно улучшить качество жизни пациента. Существует несколько методов оперативного вмешательства.
- Внутрисуставный. В процессе хирургии выполняется вскрытие капсулы сустава с последующим удалением поврежденного гиалинового хряща с поверхностей костных элементов. После репозиции костей в выгодном положении выполняется их фиксация металлическими приспособлениями.
- Внесуставной. Фиксирование костей сочленения только при помощи укладки костного трансплантата, при этом хрящевые покровы резекции не подлежат.
- Комбинированный. Эта техника подразумевает сочетание в одном хирургическом процессе двух способов: внутрисуставного и внесуставного. Так, хрящевые структуры с сустава полностью счищаются, внедряется аутотрансплантат, который фиксируют специальными металлическими пластинами.
- Компрессионный. Операция заключается в сдавливании сочленяющихся поверхностей аппаратом компрессионного или компрессионно-дистракционного типа для дальнейшего их сращения. Широко применяемые конструкции – аппараты Илизарова, Гришина, Волкова-Оганесяна. Удаление хряща не исключается. Вживление костного трансплантата для способа компрессии не требуется.
Техника №1.
Подготовка пациента к артродезу голеностопа
Планируя данный вид оперативного лечения, предельно значимо произвести оценку всех сочленений, соседствующих с проблемной областью. Это необходимо, чтобы понять, насколько соседние сегменты способны принять на себя более увеличенный комплекс нагрузки. Так как двигательный потенциал голеностопного сустава заблокируется после операции, рядом расположенные подвижные соединения, естественно, будут больше нагружены. Особенно важно достоверно оценить состояние таранно-ладьевидного сочленения, ведь как раз на этот центральный сегмент стопы придется максимальная доля нагрузки. На положительный эффект от артродезирования можно рассчитывать сугубо при отсутствии дегенеративного патогенеза в нем.
Добро на оперирование пациента дается только после комплексного обследования с подтверждением явной необходимости использования данной медицинской помощи при отсутствии противопоказаний. Пациенту назначают прохождение ряда диагностических мероприятий:
- развернутые анализы крови и мочи, включая биохимию;
- рентген, МРТ или КТ сустава в нескольких плоскостях;
- исследование на ВИЧ, сифилис, гепатит;
- флюорография и электрокардиография;
- осмотр у узкопрофильных врачей (кардиолог, пульмонолог и пр.);
- консультация анестезиолога.
Кроме того, специалист должен дополнительно удостовериться, что эффект артродеза с максимальной вероятностью «сработает» и самочувствие пациента заметно улучшится. Для этого предварительно проводят своеобразный тест, заключающийся в наложении гипса на сустав. Так, человек ходит с зафиксированным в гипсе голеностопом примерно 7 суток, а по истечении недели ортопед-травматолог окончательно определяет целесообразность проведения операции. Если тестовое обездвиживание помогло создать опору конечности и значительно сократить боль, операцию проводят. При сохранившемся дискомфорте, появлении болезненности или усилении боли, усугублении походки – артродез отменяется.
Техника №2.
За неделю до предполагаемой даты вмешательства следует остановить применение препаратов с противовоспалительным действием (НПВС) и средств, которые обладают кроворазжижающими свойствами. Накануне хирургии пищевой рацион должен быть легким, за 6-8 часов прекратить употребление пищи.
Внимание! Заранее позаботьтесь, чтобы по вашему прибытию домой из стационара жилое пространство было подготовлено. Следует убрать напольные ковры, дорожки и шнуры с полов, о которые можно зацепиться ногой и упасть. Предметы и вещи первой необходимости разместите в легкодоступных местах. В ванной комнате необходимо постелить нескользкие коврики из резиновых или силиконовых материалов на липучках и т. д.
Проведение операции
Артродез голеностопного сустава по традиционной методике выполняется под общим наркозом открытым способом. Операционные манипуляции под контролем артроскопа могут быть выполнены под спинальной анестезией. На осуществление сеанса требуется в среднем 2-3 часа интраоперационного времени. Рассмотрим принцип проведения классической тактики.
- На нижнюю треть бедра накладывается пневматический жгут. Далее создают доступ, совершая скальпелем линейный кожный разрез вдоль сустава. Разрез равен примерно 10 см.
- На следующем этапе выполняется вскрытие и надежная супинация сустава, которая облегчит работу с очередными манипуляциями.
- Затем подготавливаются поверхности большеберцовой и таранной костей. Подготовка включает резекцию хрящевых тканей хирургическим долотом, удаление окостенения.
- Дальше стопа выводится из порочного положения. Большеберцовый элемент и таранный компонент плотно сопоставляют друг с другом в удобной с точки зрения физиологии позиции. Достигнутая позиция скрепляется металлической конструкцией необходимого типа.
- Используемые операционные ходы на завершающем этапе закрывают при помощи послойного ушивания мягких тканей с оставлением дренажа.
В случаях сильной деформации может быть применена остеотомия малой берцовой кости. Обширные костные потери возмещаются трансплантатами – фрагментами аналогичного биологического материала, взятыми у пациента из гребня повздовшной кости.
Если использовались наружные системы фиксации, например, аппарат Илизарова, гипсование не применяется. При установке внутренних металлических имплантов, на прооперированную конечность ставят гипс. До тех пор, пока анкилоз не состоится, пациент находится в гипсовой повязке. Скорость костного сращения у каждого отдельного пациента может отличаться в силу физиологических особенностей организма. Полностью срастается и обездвиживается сустав через 3-6 месяцев после операции.
Реабилитация голеностопного сустава
После артродеза, осуществленного в области голеностопа, с первых суток начинают проводить занятия лечебной физкультуры. Они будут препятствовать развитию атрофии мышц, оказывать профилактику тромбообразования и не допускать появления застойных явлений в легких. При достаточно длительной иммобилизации конечности и низком уровне активности пациента без адекватной физкультуры можно прийти к весьма плачевным результатам.
Операционные швы.
ЛФК в раннем периоде это дыхательная гимнастика, изометрические упражнения для поддержания и укрепления голенных и бедренных мышц. Упражнения выполняются под наблюдением методиста по физической послеоперационной реабилитации. Гимнастика предусматривает постепенное увеличение нагрузки и введение новых упражнений в соответствии с самочувствием пациента и сроками восстановления.
Обязательным для реабилитации является медикаментозное лечение, включающее:
- высокоэффективную терапию против образования инфекционного патогенеза;
- применение симптоматических препаратов;
- использование медикаментов от тромбоэмболических осложнений.
Со вторых суток пациента стараются уже вертикализировать. Ходить разрешается только с опорой на костыли, не допуская нагрузки на прооперированную конечность. Не ранее чем после появления первых признаков анкилоза, а это примерно через 6 недель, разрешается частично включать щадящую осевую нагрузку на больную ногу. Нормально пробовать ходить пациент сможет не раньше чем по истечении 4-6 месяцев. Снятие металлоконструкций обычно назначается через 6-12 мес. Внутренние фиксаторы не всегда нуждаются в извлечении.
Осложнения артродеза голеностопного сустава
Частота осложнений после стандартной операции с широким открытием сустава, как показывает клинический опыт, на порядок выше, чем после артроскопических вмешательств. Приведем некоторые сравнительные данные о негативных реакциях для двух видов процедур (без применения внешних фиксаторов), обнаруженных в течение первых 3 недель:
- флеботромбоз выявляется в 22% случаев после открытого артродеза голеностопа, в 1,8% после малоинвазивного вмешательства;
- раневая инфекция развивается примерно у 12% больных, тогда как риски после артроскопии практически отсутствуют (<0,1%)
- некроз окружающих тканей, соответственно, в 17% и 0,2%;
- раневые гематомы и серомы: в 22% и 0,9%.
Стойкий отек.
Интраоперационные кровопотери после стандартного артродезирования составляют 250 мл, после артроскопического артродеза – около 120 мл. Несостоятельность анкилоза спустя 6 месяцев определяется у 5%-6% людей, прошедших процедуру по традиционному сценарию, и у 0,5%-0,9% пациентов, которым делали артроскопию с интрамедуллярной фиксацией. Опустив тему сравнения, отметим, что после любого вида искусственного анкилоза есть повышенные риски, связанные с формированием артроза в других суставах конечности и с укорочением длины ноги до 3 см.
Источник
