Эрозия роговицы отек эпителия
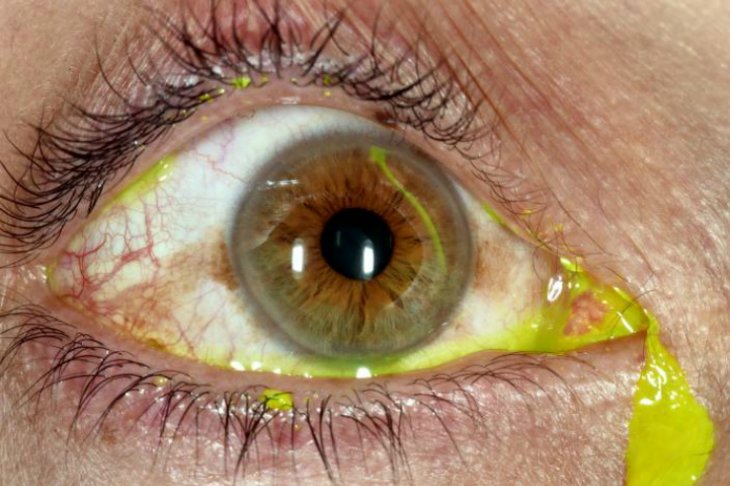
Под эрозией роговицы глаза понимают ее поражение в результате травм или воздействия прочих факторов. Оно сопровождается сильной болью, боязнью яркого света, слезотечением и покраснением глаз. При появлении этого заболевания следует срочно начинать лечение.
Роговица защищает глаз. Ее поверхностное поражение называется в глазной практике эрозия роговицы глаза. При этом происходит поражение эпителия, защищающего внутренние ткани глаз от поражающих факторов внешней среды.
Появившаяся язвочка способствует проникновению в глаз инфекции. Она способна проникать в другие структуры глаза. Отсутствие лечения приводит к утрате способности видеть.
Нередко область поражения может затрагивать и глубокие слои глаза. Состояние органа при этом резко ухудшается.
В международной классификации болезней МКБ–10 Эрозия роговицы глаза имеет код H16.9.

Травматическая эрозия роговицы
Травматическая эрозия роговицы возникает из-за механического влияния поражающих факторов или из-за попадания в орган зрения посторонних предметов. Также эта форма заболевания часто появляется в том случае, если человек игнорирует требования по ношению контактных линз.
Иногда травматическое поражение глаза возникает из-за поражающего действия высокой температуры воздуха или же жесткого ультрафиолетового излучения.
Рецидивирующая эрозия роговицы
Рецидивирующая эрозия роговицы глаза отличается тем, что ее признаки постоянно возвращаются даже при условии адекватно проведенной терапии. Эта болезнь бывает разлитой и локальной.
При повторяющемся заболевании на роговице появляются зоны рубцов. Через них практически не проходит свет. В результате зрение у человека резко падает. Эрозии без лечения переходят в язвы. В отличие от эрозий, они затрагивают глубинные слои глаза.
При тяжелом течении рецидивирующей язвы эрозии достигают передней камеры глаза. Они же являются источником первичного инфицирования. Если не предпринять срочных мер, такое заболевание оканчивается слепотой.
Причины эрозии роговицы глаза
Эрозия роговицы глаза развивается в результате проникновения инфекции и присоединения травмирующих факторов.
Причины инфекционной эрозии роговицы глаза:
- поражение герпесвирусом;
- грибковая инфекция;
- хламидиоз;
- бактериальный конъюнктивит, который спровоцированный разными видами микроорганизмов.
Неинфекционные поражения глаз возможны по причине снижения иммунной защиты или воздействия травмирующего фактора.
Причинами неинфекционного поражения роговицы глаза являются:
- неправильное одевание и ношение линз;
- ксерофтальмия;
- попадание чужеродных предметов, химических реактивов;
- последствия неудачных хирургических вмешательств;
- травмы;
- влияние высокой температуры и ультрафиолетового излучения.
Эрозия роговой оболочки глаза иногда сопутствует таким болезням:
- атопический дерматит;
- ревматоидное поражение суставов;
- диабет;
- новообразования;
- демодекоз;
- патологии, которые приводят нарушению нормального роста ресниц.
В группу риска входят люди, которые работают с химическими веществами или чья деятельность связана с воздействием опасных факторов.
Главные симптомы рецидивирующей эрозии роговой оболочки:
- сильное жжение;
- повышенное выделение слезной жидкости;
- покраснение.
Симптомы эрозии роговицы глаза

Клинические симптомы эрозии роговицы глаза являются специфичными. Иногда диагноз можно поставить уже после первичного осмотра человека.
Главный признак патологии – это чрезвычайно острая, иногда нестерпимая боль в глазах. Она похожа на ту, которая возникает по причине попадания в глаз инородного предмета.
Через несколько дней после начала эрозии роговой оболочки появляется обильное выделение слезной жидкости. У пациента отекают веки. В подавляющем большинстве случаев возникает блефароспазм: больной не может открыть глаз и моргать им.
Для эрозии инфекционного генеза характерно появление дополнительных признаков:
- покраснение, отек слизистых оболочек глаза;
- выделение большого количества гноя;
- светобоязнь при попытке смотреть на яркий источник света;
- понижение остроты зрения (если микробы начали поражать центральную часть роговицы).
Диагностика эрозии роговицы глаза
Диагноз эрозии роговицы ставится по результатам тщательного обследования глаза. Внешний осмотр и оценка поверхности роговой оболочки проводится с применением щелевой лампы. Эта методика позволяет обнаружить зону неровностей эндотелия роговой оболочки. Мелкие очаги появляются после окрашивания их флуоресцеином. Он хорошо визуализирует даже самые маленькие изъяны.
Необходимо исследование характера роста ресниц на веках. Врач осматривает линию ресничного ряда и внутренние поверхности век. Здесь могут появиться аномальные зоны роста отдельных ресниц, которые направляются в сторону глазного яблока. Такая аномалия приводит к воспалению глазного яблока и к эрозии роговой оболочки.
Лечение эрозии роговицы глаза
При появлении первых признаков поражения роговой оболочки, следует оказать меры первой доврачебной помощи:
- Следует промыть глаза физраствором. Если его нет, подойдет кипяченая вода. Промывание нужно проводить аккуратно, чтобы не повредить глаза.
- С помощью прохладных компрессов можно снять отек и снизить болезненные ощущения. Процедуры нужно делать несколько раз в день до исчезновения неприятных симптомов.
- С помощью искусственной слезы можно обеззараживать поверхность роговицы и восстановить ее нормальную влажность. При этом значительно снижается интенсивность неприятных ощущений.
Чтобы пораженная роговая оболочка глаза как можно быстрее зажила, врач назначает кератопротекторы. Это лекарственные вещества, которые не только восстанавливают целостность роговой оболочки, но и укрепляют ее и не допускают появления рецидивов.
Наиболее часто применяемые средства такие:
- Керакол. Он ускоряет заживление эпителия, укрепляет кровеносные сосуды и поддерживает прозрачность роговой оболочки.
- Дакролюкс или гипромеллоза смягчает и увлажняет поверхность органа зрения, улучшает его рефракционную способность. Лекарство быстро и эффективно снимает признаки воспаления конъюнктивы.
- Визитил образует защитную пленку на поверхности глаза и не допускает ее пересыхания. Препарат не допускает отека роговой оболочки.
Обязательно надо применять препараты для увлажнения роговой оболочки глаза:
- Корнеокомфорт;
- Вид-комод;
- Визин;
- Biosoft Active;
- Оксиал;
- Renu MultiPlus;
- Лакрисин.
За счет этих средств удается увлажнить роговую оболочку глаза и избавиться от неприятных ощущений – раздражения, боли и рези. Применять эти лекарство нужно столько времени, сколько требуется для восстановления влажности оболочек глаза.
С целью профилактики глазной врач назначает антибактериальные препараты тетрациклинового или цефалоспоринового ряда. Благодаря употреблению антибактериальных препаратов удается подавить активность патогенных микроорганизмов, развивающихся в глазу. Применять такие средства нужно только по назначению врача и только в рекомендованной концентрации. Самостоятельное употребление антибиотиков может способствовать поражению органа зрения.
Если медикаментозное лечение эрозии роговицы глаза не принесло результатов, то врач назначает хирургическую операцию. В процессе кератопластики удаляется пораженный эпителий с помощью современных лазерных технологий.
Не стоит надеяться на народные методы избавления от помутнения роговой оболочки глаза. Они не заменят медикаментозного и тем более хирургического лечения. Однако они хорошо дополняют назначенное врачом лечение и служат профилактикой снижения остроты зрения.
Вот несколько народных рецептов лечения помутнения роговой оболочки глаза:
- Залить столовую ложку травы очанки стаканом кипятка, применять как компресс.
- Таким же способом приготовить настой из цветков аптечной ромашки. Применять его для глазных ванночек.
- Дважды в день необходимо смазывать больной глаз маслом из облепихи или конопли.
- В качестве средства для примочек можно применять пакетированный чай.
Осложнения эрозии роговицы глаза
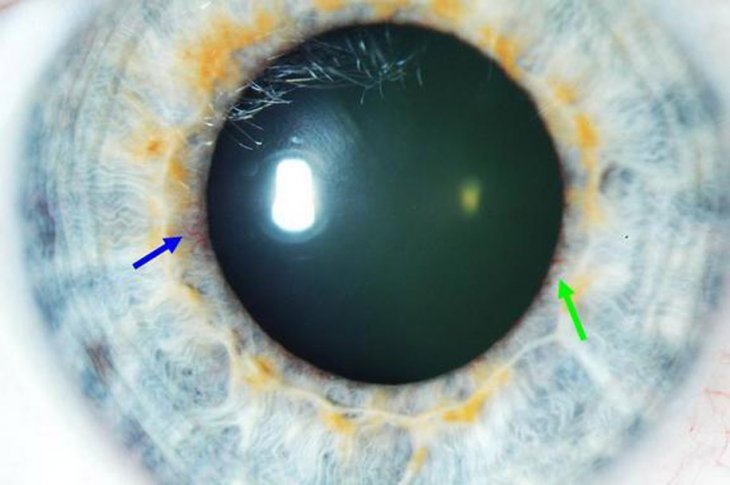
Несвоевременное лечение эрозии роговицы глаза или полное отсутствие лечебных мер приводит к опасным осложнениям. Одно из них – неоваскуляризация роговицы. При этом происходит прорастание капиллярных сосудов в роговицу. Из-за этого у пациента резко ухудшается зрение.
Васкуляризацию роговой оболочки можно быстро устранить, если эффективно провести кератопластику. Это хирургическое вмешательство предупреждает помутнение роговой оболочки.
Другое, не менее опасное осложнение эрозии роговой оболочки – ее помутнение.
Оно проходит в своем развитии несколько этапов:
- «Облачко». Видно небольшое помутнение, которое обнаруживается только после инструментального осмотра.
- Пятно хорошо заметно уже без применения специальных диагностических приборов. Становится заметным значительное поражение остроты зрения.
- При развитии бельма внешняя оболочка глаза полностью или частично матовая. Иногда она может напоминать фарфор.
При своевременно начатом лечении прогноз эрозивного поражения роговицы глаза благоприятный. Он ухудшается при язве этой части органа зрения. При неосложненной форме заболевания человек выздоравливает примерно за три – четыре дня.
Профилактика эрозии роговицы глаза
Чтобы свести к минимуму риск развития эрозии роговицы глаза, необходимо придерживаться таких простых мер профилактики:
- носить солнцезащитные очки, чтобы минимизировать воздействие ультрафиолетовых лучей;
- избегать травм органов зрения, выполняя все требования правил техники безопасности;
- проходить регулярно медицинские осмотры у глазного врача;
- при попадании в глаз инородного предмета важно своевременно и правильно оказывать первую медицинскую помощь;
- соблюдать простые правила гигиены;
- не посещать солярии и соблюдать умеренность при приеме солнечных ванн.
При проникновении в глаз чужеродного предмета необходимо промыть его водой, поморгать. В некоторых случаях рекомендуется употреблять глазные капли. Никогда не нужно тереть глаза: так можно травмировать его. Если после промывания инородное тело остается в глазу, следует немедленно обратиться в лечебное учреждение.
Нельзя пытаться самостоятельно удалять инородное тело крупных размеров с помощью пинцета, ватной палочки, краем носового платка и прочими способами. Этим можно травмировать роговую оболочку органа зрения и занести в него инфекцию.
На время лечения эрозии роговой оболочки необходимо свести к минимуму зрительные нагрузки, особенно работу за компьютером.
Если своевременно предприняты меры по лечению эрозии роговой оболочки глаз, то зрение у человека быстро восстанавливается. В противоположном случае заболевание будет неуклонно прогрессировать и приводить к серьезным осложнениям, вплоть до слепоты.
Источник
Роговая оболочка глаза принимает на себя основную защитную функцию органов зрения и нередко не выдерживает воздействия внешних факторов. Ее поверхностное повреждение известно в офтальмологии под названием эрозия роговицы глаза. Заболевание сопровождается очаговым слущиванием эпителия — рогового слоя, который защищает внутренние структуры глаз от агрессивного влияния среды. Образовавшаяся язвочка становится «воротами» для инфекций, которые могут перейти на стекловидное тело, хрусталик и глазное дно. При отсутствии лечения эрозия способна привести к необратимой потере зрения.
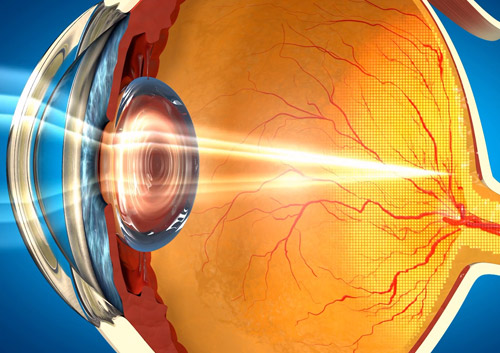
Строение роговицы глаза
Внешняя оболочка глаза или роговица представляет собой многослойную линзу, которая выполняет роль экрана, защищающего органы зрения от механических, химических и температурных воздействий, а также является основной оптической преломляющей линзой. Состоит она из пяти слоев:
- Поверхностный или эпителиальный — состоит из нескольких рядов эпителиальных клеток, которые способны быстро делиться.
- Боуменова мембрана — опорный слой, поддерживающий наружный эпителий. В ней меньше рядов клеток, но расположены они плотнее.
- Строма — самая толстая часть роговицы, состоящая из кератоцитов, обеспечивающая прозрачность оболочки глаза.
- Десмецетов слой — каркас роговицы, состоящий из эпителия. Самый жесткий и прочный слой.Внутренний слой — эндотелий, прилегающий к поверхности передней камеры глаза, состоит из видоизмененного эпителия. Он обеспечивает обменные процессы между внутренней средой органов зрения и наружными слоями роговицы.
Для заболевания характерно поражение только наружного эпителиального слоя. Однако в ряде случаев патологический процесс затрагивает глубокие слои оболочки, провоцируя ее помутнение и инфицирование передней камеры глазного яблока.
Основные причины эрозии
Эрозия наружного слоя роговицы может возникать на фоне инфекционных или неинфекционных процессов. Причинами инфекционного повреждения являются:
- поражение оболочки глаза вирусом герпеса;
- обсеменение грибками;
- хламидиоз глаз;
- бактериальные конъюнктивиты, спровоцированные синегнойной палочкой, стрептококком, стафилококком.
Неинфекционные эрозии роговой оболочки обусловлены ее дистрофией, которая развивается на фоне недостаточности местного иммунитета, травматического повреждения. Наиболее распространенными причинами неинфекционных форм заболевания служат:
- нарушения правил ношения контактных линз;
- синдром сухого глаза;
- попадание в глаз инородных предметов или химических веществ;
- повреждение роговицы в процессе хирургического вмешательства на глазах;
- травмы глаза.
Также патология возникает из-за аутоиммунных заболеваний, гормональных и эндокринных нарушений: атопического дерматита, ревматоидного артрита, сахарного диабета и т. д. На фоне этих заболеваний нередко развивается рецидивирующая, то есть повторяющаяся патология.
Важно! Неинфекционная и травматическая эрозия роговицы может осложниться присоединением инфекции. Так как оба вида требуют специфической терапии, при диагностике запущенного процесса врачу важно установить истинные причины болезни.
Симптомы
Клинические проявления эрозивного повреждения роговицы специфичны, поэтому поставить предварительный диагноз можно уже на этапе опроса пациента. Первый признак патологии — острая, иногда непереносимая боль в одном глазу. По ощущениям она схожа с попаданием в глаз острого инородного предмета или песка. Спустя 1-2 суток после начала разрушения роговицы возникает реактивное слезотечение, появляется отечность век, в 80% случаев больные сталкиваются с блефароспазмом: неспособностью открыть глаз и нормально моргать.
Для инфекционной эрозии характерно наличие дополнительных симптомов:
- покраснение и отечность слизистых оболочек глаза с первых суток заболевания;
- выделение из глаза гноя;
- светобоязнь (усиление неприятных ощущений при попытке посмотреть на источник света).
Если бактериям удалось повредить центральную часть роговицы, наблюдается заметное снижение остроты зрения.
При рецидивирующей форме эрозии роговицы глаза на оболочке формируются рубцовые ткани, которые почти не пропускают свет. Кроме того, эрозии при такой форме болезни перерастают в язвы — более глубокие очаги дистрофии роговицы. При тяжелом течении они могут достигать передней камеры глаза и служить воротами для инфекций. Такая форма болезни чаще всего заканчивается потерей зрения.
Диагностика
Для диагностики эрозивного повреждения роговицы используются методы детальной визуализации. Осмотр глаз с помощью специальных инструментов помогает определить причину недомогания:
- обнаружить инородные предметы в конъюнктивальном мешке;
- увидеть опухолевые изменения слизистых оболочек;
- визуализировать экссудат при инфекционных заболеваниях глаз.
После простого визуального осмотра проводится биомикроскопия глаза — детальный осмотр роговицы с помощью специального оптического прибора. Процедура помогает визуализировать эрозию, определить ее размер и степень проникновения в роговицу.
Полезно знать! Если врач видит внешние признаки эрозии, но не может обнаружить патологический очаг из-за его небольших размеров, он использует флуоресцеин — специальный краситель, который «подсвечивает» даже микроскопические повреждения на роговой оболочке глаз.
Для выявления причин заболевания используют дополнительные исследования:
- диафаноскопию или измерение внутриглазного давления;
- офтальмоскопию и ультразвуковую диагностику для выявления внутриглазных патологий;
- бактериологические и цитологические анализы мазка с конъюнктивы.
Пациентам, которые носят контактные линзы, придется сдать их для проверки под микроскопом. Дело в том, что на них могут быть микроскопические трещины и шероховатости, способные повредить роговицу. На основании полученных в процессе диагностики данных врач назначает лечение.
Методы лечения
Первым этапом терапии эрозии на роговице неинфекционного происхождения становится туширование дефекта раствором бриллиантовой зеленой или йода. Это препятствует дальнейшему распространению деструктивного процесса вглубь и вширь. При стремительном развитии дегенеративного процесса врач может применить лазерную коагуляцию границ эрозии.
После очищения патологического очага лечение эрозии продолжают с применением физиотерапии:
- ультрафонофорез — введение лекарственных растворов в роговицу посредством ультразвуковых волн;
- электрофорез — введение медицинских препаратов с помощью воздействия электрических волн;
- магнитотерапию — воздействие на ткани глаза магнитным полем.
Для ускорения заживления эрозии используются кератопротекторы — средства, ускоряющие регенерацию эпителиального слоя оболочки глаза. К ним относятся препараты «Керакол», «Визитил», «Дакролюкс». Они содержат гипромеллозу и схожие с ней органические соединения, которые образуют на поверхности роговой оболочки тонкую пленку, защищают от внешних воздействий. Помимо этого, в состав кератопротекторов включают соединения, стимулирующие регенерацию тканей, восстанавливающие кровоснабжение органов зрения.
Для уменьшения симптоматики, защиты поверхности глаза от трения, устранения раздражений используют увлажняющие капли в глаза: «Систейн Ультра», «Визин», «Офтагель» и их аналоги.
Если консервативная терапия не может сдержать распространение эрозии или дефект стремительно углубляется и распространяется вширь, используют кератопластику — микрохирургическое восстановление роговицы.
При инфекционной эрозии, помимо перечисленных препаратов, используют лекарства, соответствующие выявленному возбудителю: антибиотики, противогрибковые, противовирусные или противопаразитарные средства. Для ослабления воспалительного процесса, который обязательно сопутствует инфекционной эрозии, применяют:
- антигистаминные препараты;
- иммуномодуляторы;
- противовоспалительные средства.
Их используют в форме мазей, капель в глаза (инстилляций), внутриглазных (парабульбарных) инъекций. Длительность их применения зависит от тяжести патологического процесса.
Заживает эрозия роговой оболочки в течение нескольких недель. На ее месте может образоваться рубцовая ткань, вызывающая ухудшение зрения. Если со временем она не замещается здоровыми тканями, проводят микрохирургическую операцию — лазерную абляцию. Хирург-офтальмолог удаляет поверхностные слои роговой оболочки, после чего на их месте формируется здоровая ткань.
Во время лечения эрозии на роговице не рекомендуется использовать местные анестетики и анальгетики. Они нарушают заживление и могут спровоцировать истончение роговицы.
Возможные осложнения и прогноз
При своевременном выявлении и адекватном лечении эрозия бесследно исчезает за 2-4 недели. Повторное появление дефекта или рубцевание при правильной терапии маловероятны.
Запоздалая диагностика и лечение чреваты многочисленными осложнениями:
- Неоваскуляризацией роговицы — образованием дополнительных сосудов, проникающих в роговую оболочку, которые снижают остроту зрения. Устранить осложнение можно только хирургическим методом.
- Прободной язвой с десцеметоцеле — выпячиванием внутрь глазного яблока. Через отверстие язвы может вытекать наружу содержимое глазного яблока, в некоторых случаях происходит ущемление радужки. Со временем патология приводит к глаукоме или атрофии зрительного нерва.
- Инфицированием стекловидного тела с образованием гнойного экссудата. Осложнение заканчивается распространением инфекции на головной мозг, кровеносную систему, другие органы.
Избежать осложнений можно, обращаясь к офтальмологу сразу после появления неприятных симптомов и соблюдая предписания врача.
Источник
